La incidencia de la repetición de conductas suicidas no ha variado en los últimos años. Es necesario aportar evidencias sobre la incidencia de la conducta suicida en población psiquiátrica y su seguimiento.
Material y métodoEstudio multicéntrico caso-control, prospectivo. La muestra se compuso de 440 pacientes atendidos en los servicios de urgencias de psiquiatría. Se aplicó la Escala de acontecimientos vitales adversos de Brugha y la Escala Columbia de cribado del riesgo suicida. La muestra se dividió en tres grupos: pacientes sin intentos de suicidio previos, pacientes index y pacientes con más de un intento. A los dos años se revisaron las historias clínicas de dichos pacientes analizando la presencia de conducta suicida.
ResultadosEl 49,1% (n=216) repitieron atención en urgencias de psiquiatría en el periodo de seguimiento. El 2,7% fallecieron por suicidio. Se ha encontrado un perfil diferencial entre los tres grupos estudiados. El grupo de los repetidores fue el que más atenciones recibió con relación a conductas suicidas (11,0%; χ2=30,3; g.l.=2; p<0,001). El 6,1% (n=10) de los pacientes que nunca habían tenido un intento realizaron su primer intento, y el 21,7% (n=60) del resto de la muestra lo repitieron. El mayor riesgo de intento fue en los 30días siguientes a la atención en urgencias. Pasado ese tiempo, la distribución del riesgo varía en cada grupo. Tres ítems de la Escala Columbia predicen las conductas suicidas.
ConclusionesEs necesario valorar el riesgo de conductas suicidas en todos los pacientes que acuden a urgencias de psiquiatría y durante su seguimiento. Este debería ser más intenso en los primeros meses para quienes no tienen intentos previos, y a más largo plazo para quienes ya lo han intentado.
There has been little change in the incidence of suicidal behaviour and reattempts in recent years. Evidence is needed on the incidence of suicidal behaviour in the psychiatric population and its follow-up.
Material and methodA prospective multi-centre case-control study. The sample covered the cases of 440 patients seen as psychiatric emergencies. For this purpose, we used the Vital Adverse Event Scale by Brugha and screening with the Columbia Scale. The sample was divided into three groups: patients without prior suicide attempts, patients with an index attempt and patients with more than one attempt. At two years, the clinical histories of these patients were reviewed, assessing for suicidal behaviour.
ResultsA total of 49.1% (n=216) of the patients required urgent psychiatric care during the follow-up period, and 2.7% eventually committed suicide. The data shows a differential profile between the three groups analysed. Among them, the group of reattempters required the highest number of interventions regarding suicide behaviour (11.0%; χ2=30.3; d.f.=2; P<.001). Eventually, 6.1% of the patients without prior suicide attempts tried to commit suicide for the first time, and 21.7% (n=60) of the remaining sample repeated their prior attempts. The highest risk of attempt was in the thirty days following the urgent intervention. After this period, risk distribution varied for each group. Three items from the Columbia Scale predict suicide behaviour.
ConclusionsThe results show the need for assessing suicidal behaviour for all patients who receive psychiatric urgent care, including during the follow-up period. A more thorough control should be performed during the first months for patients without prior suicide attempts, and longer periods for those patients who have already tried to commit suicide.
Los intentos de suicidio son muy prevalentes y constituyen un problema de salud pública de enorme importancia1. Los intentos no letales suponen del 10 al 20% del total de las atenciones en los servicios de urgencias psiquiátricas2. Un aspecto crucial en el que hay que seguir investigando es la relación entre los suicidios consumados y los intentos de suicidio.
Se estima que alrededor de dos tercios de las muertes por suicidio se producen en un primer intento3. Sin embargo, desde una perspectiva clínica la existencia de un intento es un claro factor de riesgo, puesto que entre quienes sobreviven la probabilidad de morir en un intento posterior es de 40 a 66 veces más alta que entre la población general4. Una revisión sistemática de 90 estudios estimó que el 16% de quienes habían realizado un intento no letal lo reintentaron al cabo de un año y un 2% lo consumaron. La tasa de fallecimientos por suicidio se incrementó hasta el 7% a los 9años5.
Sin embargo, algunas limitaciones metodológicas podrían infraestimar la relevancia de esta problemática. Por ejemplo, no considerar la existencia de intentos de suicidio previos en toda la historia de los sujetos, sino solo en el periodo de estudio, o emplear muestras de conveniencia, que tienen una generalización limitada.
Teniendo en cuenta estas limitaciones, en un estudio de cohorte en el que se siguió, entre 3 y 25años, a una muestra de pacientes que habían realizado un primer intento se encontró una tasa de suicidio del 5,9%. El 59,3% de los fallecimientos se produjeron en el primer intento, y el 80% de quienes se suicidaron posteriormente lo hicieron en el primer año. Por lo tanto, la investigación debería centrarse en identificar las poblaciones vulnerables a los primeros intentos y en reducir el riesgo de esos grupos6,7.
Las personas con trastorno mental serían uno de los principales grupos. Tras un primer intento de suicidio, el riesgo de muerte por suicidio es mayor entre los primeros 6meses a un año después del intento, incrementándose el riesgo si además coexiste un trastorno mental grave8. De hecho, en un estudio de cohorte poblacional se halló que el riesgo absoluto de suicidio entre los trastornos mentales es del 2 al 8%, riesgo que se duplica en todos los grupos diagnósticos tras un intento de suicidio no letal9.
Una prometedora línea de investigación se basa en analizar las diferencias clínicas entre quienes han realizado un único intento de suicidio y aquellos que realizan más de uno. Los pacientes que repiten tendrían una mayor vulnerabilidad y un mayor riesgo que se vería incrementado ante determinados acontecimientos vitales adversos o ante cambios de su situación psicopatológica10.
La contribución específica de este estudio es aportar más evidencias que permitan identificar factores específicos de riesgo para la repetición de conductas suicidas en poblaciones vulnerables. En concreto, en esta investigación se realiza un seguimiento durante dos años de las conductas suicidas de pacientes atendidos en urgencias de psiquiatría identificando las diferencias entre los pacientes que no presentaban intentos de suicidio, los que presentaban un intento index y los que tenían más de un intento de suicidio.
Los objetivos de este trabajo son: 1)analizar el perfil diferencial de pacientes atendidos en urgencias de psiquiatría en función de la existencia de intentos previos de suicidio (sin intentos-intento index-repetidores); 2)conocer en qué momento tras la atención en urgencias de psiquiatría pueden darse intentos o suicidios consumados, y 3)determinar los factores que predicen dichas conductas.
Material y métodoEl Comité Ético de Investigación Clínica del Departamento de Salud del Gobierno de Navarra autorizó la presente investigación (proyecto n.° 95/2014). En este estudio se ha realizado un seguimiento a todos los pacientes que fueron atendidos por un intento de suicidio en los servicios de urgencias del Complejo Hospitalario de Navarra y del Hospital “Reina Sofía” de Tudela entre enero y octubre de 2015 (n=207) y a una muestra de pacientes que acudió en el mismo periodo por un motivo diferente al intento de suicidio (n=233). Para ello, una vez que se identificaba a un paciente por un intento de suicidio, se reclutaba al siguiente paciente que no era atendido por dicho motivo. La muestra final se compuso de 440 pacientes. Un estudio previo comparó las diferencias entre casos y controles en el momento en el que fueron atendidos en urgencias. No se encontró un perfil diferencial entre ambos grupos11.
En este estudio multicéntrico caso-control prospectivo se ha considerado un intento de suicidio todo comportamiento autoinfligido, potencialmente perjudicial, con resultado no fatal, para el cual hay evidencia, explícita o implícita, de intención de muerte12.
Los criterios de inclusión fueron ser mayor de 18años, acudir a urgencias psiquiátricas y firmar el consentimiento informado. Los criterios de exclusión fueron no aceptar participar, presentar imposibilidad para contestar, tener dificultad con el idioma o padecer discapacidad intelectual.
InstrumentosSe aplicó un protocolo que recogía variables sociodemográficas, variables clínicas y una evaluación psiquiátrica.
Las variables sociodemográficas que se recogieron fueron: edad, sexo, estado civil, lugar de nacimiento, ocupación, nivel de estudios, nivel socioeconómico, situación de convivencia, tener hijos y creencia religiosa.
Las variables clínicas que se valoraron fueron: antecedentes personales de trastorno mental, intentos previos de suicidio, enfermedad física incapacitante (enfermedad médica diagnosticada con repercusión funcional y crónica), historia familiar de suicidio, atención previa en urgencias psiquiátricas, ingresos previos en Unidad de Hospitalización Psiquiátrica, actualmente atendido en salud mental, en tratamiento psicofarmacológico, apoyo social/familiar actual, antecedentes familiares de trastorno mental, ajuste farmacológico en urgencias y diagnóstico clínico principal en la urgencia según la Clasificación Internacional de Enfermedades (CIE-10)13.
En la evaluación psiquiátrica se utilizaron la Escala de acontecimientos vitales adversos de Brugha14 y la Escala Columbia (C-SSRS) de cribado de la ideación suicida15.
La Escala de acontecimientos vitales adversos de Brugha es un inventario que por medio de 12ítems dicotómicos examina los acontecimientos vitales experimentados por el paciente en los últimos 6meses. A mayor número de acontecimientos, mayor gravedad.
La Escala Columbia para evaluar el riesgo de suicidio (C-SSRS)15 es una entrevista semiestructurada que recoge la gravedad y la intensidad de la ideación, la conducta suicida y la letalidad. Recientemente ha sido validada con muestra española16. En este proyecto se utiliza la versión de cribado, que recoge 5 tipos de ideación de gravedad creciente con una escala ordinal de 5 puntos (de 1=deseo de morir a 5=ideación suicida con plan específico e intención) y una última pregunta para conducta suicida. Las preguntas 3 a 5 únicamente se plantean si el paciente ha contestado afirmativamente a la pregunta 2.
Las variables clínicas que se recogieron a los dos años fueron: estar en tratamiento en salud mental, repetición de la atención en urgencias psiquiátricas, repetición de intento autolítico, método empleado, fallecimiento por suicidio u otras causas durante el seguimiento.
ProcedimientoEn este estudio de seguimiento a los dos años, los 440 pacientes evaluados se dividieron en tres grupos en función de los intentos de suicidio registrados en su historia clínica en el momento de la inclusión en el estudio: 1)pacientes sin intentos (n=163; 37,0%); 2)pacientes con un intento (index; n=153; 34,8%), y 3)pacientes con más de un intento (n=124; 28,2%). Esto supone que, respecto al momento de inicio del estudio, el 100% de los pacientes del grupo sin intentos acudieron a urgencias de psiquiatría por un motivo distinto al intento de suicidio. En el grupo de pacientes index, 113 (73,9%) fueron reclutados porque habían acudido por un intento de suicidio, y en el grupo de más de un intento, 94 (75,8%).
A los dos años de haber realizado la evaluación inicial se revisó cada una de las historias clínicas informatizadas de los pacientes y se recogieron las variables incluidas en el seguimiento. En las historias clínicas se codifican los fallecimientos de los pacientes. Cuando se encontraba que un paciente había fallecido se cotejaba con el Instituto de Medicina Legal si la causa había sido un suicidio.
Análisis de datosTodos los análisis se realizaron con el programa SPSS (v. 15.0). En primer lugar, se realizaron comparaciones entre los diferentes subgrupos empleando el test de χ2 o el análisis de varianza en función de la naturaleza de las variables empleadas. En segundo lugar, se realizó un análisis de supervivencia de Kaplan-Meier para los intentos de suicidio y/o los suicidios consumados. Los cálculos de la significación de las diferencias encontradas se realizaron mediante los tests log-rank. Las probabilidades menores a 0,05 se consideraron estadísticamente significativas. Finalmente se realizaron dos modelos de regresión de Cox para identificar los posibles factores de riesgo o de protección de los intentos de suicidio y del suicidio consumado en el tiempo del seguimiento. Se incluyeron como covariables aquellas que habían mostrado valores de p mayores de 0,20 en las comparaciones intergrupos. Para la selección de las variables se empleó el método hacia adelante condicional. Valores altos de B indican un mayor riesgo de intento autolítico.
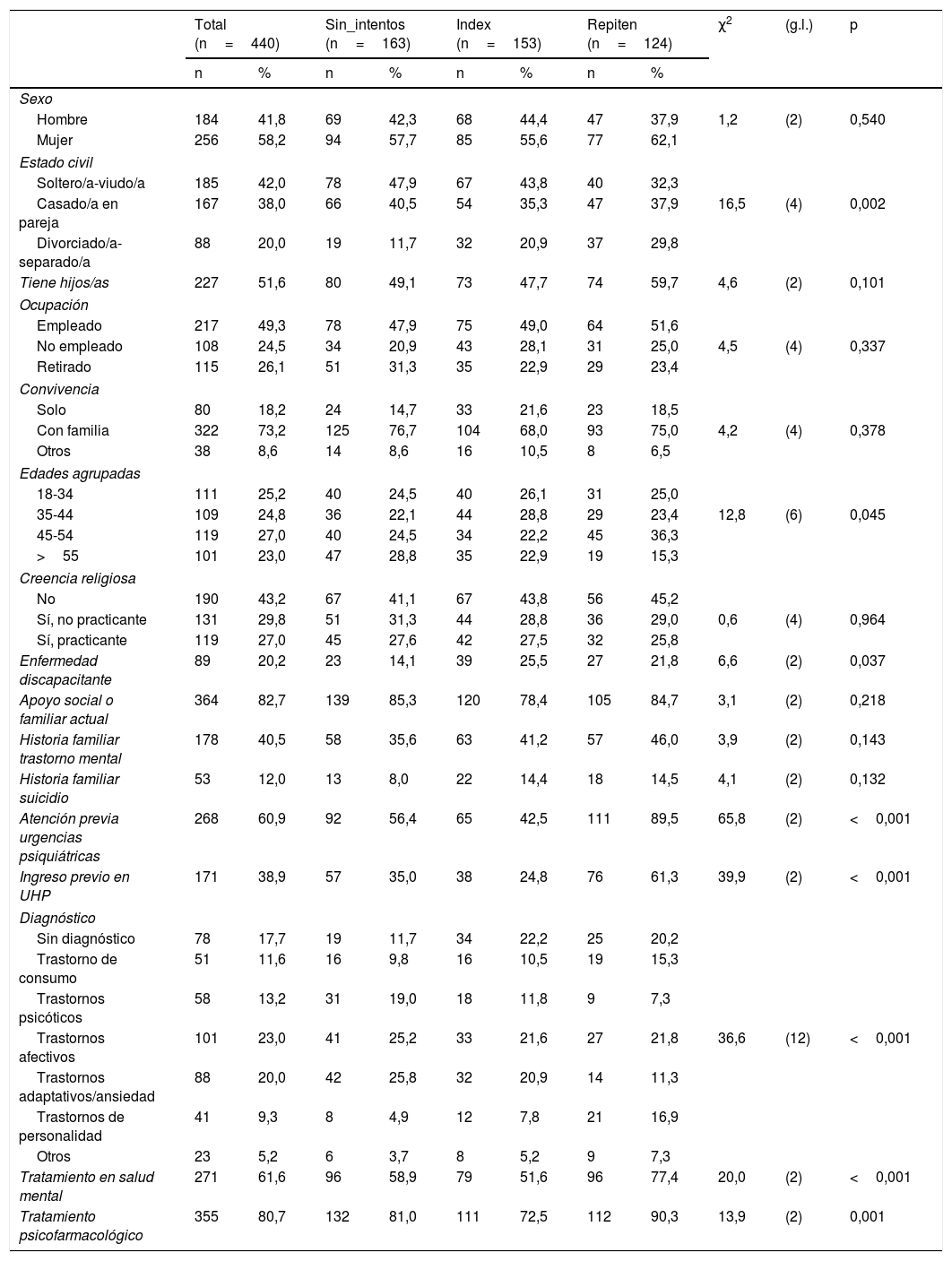
ResultadosDiferencias entre los pacientes en función de los intentos de suicidio previosEn la tabla 1 se presentan las diferencias entre los tres grupos de pacientes en las variables sociodemográficas y clínicas al inicio del seguimiento. Quienes tenían más de un intento de suicidio en su historia estaban en mayor proporción divorciados/separados, predominaba la franja de 45 y 54años, tenían más atenciones previas en urgencias de psiquiatría, más ingresos en la unidad de hospitalización psiquiátrica y presentaban más trastornos por consumo y de personalidad. Además, se encontraban en mayor proporción en seguimiento en salud mental y con tratamiento psicofarmacológico.
Comparación en variables sociodemográficas y clínicas en el inicio del seguimiento
| Total (n=440) | Sin_intentos (n=163) | Index (n=153) | Repiten (n=124) | χ2 | (g.l.) | p | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | ||||
| Sexo | |||||||||||
| Hombre | 184 | 41,8 | 69 | 42,3 | 68 | 44,4 | 47 | 37,9 | 1,2 | (2) | 0,540 |
| Mujer | 256 | 58,2 | 94 | 57,7 | 85 | 55,6 | 77 | 62,1 | |||
| Estado civil | |||||||||||
| Soltero/a-viudo/a | 185 | 42,0 | 78 | 47,9 | 67 | 43,8 | 40 | 32,3 | |||
| Casado/a en pareja | 167 | 38,0 | 66 | 40,5 | 54 | 35,3 | 47 | 37,9 | 16,5 | (4) | 0,002 |
| Divorciado/a-separado/a | 88 | 20,0 | 19 | 11,7 | 32 | 20,9 | 37 | 29,8 | |||
| Tiene hijos/as | 227 | 51,6 | 80 | 49,1 | 73 | 47,7 | 74 | 59,7 | 4,6 | (2) | 0,101 |
| Ocupación | |||||||||||
| Empleado | 217 | 49,3 | 78 | 47,9 | 75 | 49,0 | 64 | 51,6 | |||
| No empleado | 108 | 24,5 | 34 | 20,9 | 43 | 28,1 | 31 | 25,0 | 4,5 | (4) | 0,337 |
| Retirado | 115 | 26,1 | 51 | 31,3 | 35 | 22,9 | 29 | 23,4 | |||
| Convivencia | |||||||||||
| Solo | 80 | 18,2 | 24 | 14,7 | 33 | 21,6 | 23 | 18,5 | |||
| Con familia | 322 | 73,2 | 125 | 76,7 | 104 | 68,0 | 93 | 75,0 | 4,2 | (4) | 0,378 |
| Otros | 38 | 8,6 | 14 | 8,6 | 16 | 10,5 | 8 | 6,5 | |||
| Edades agrupadas | |||||||||||
| 18-34 | 111 | 25,2 | 40 | 24,5 | 40 | 26,1 | 31 | 25,0 | |||
| 35-44 | 109 | 24,8 | 36 | 22,1 | 44 | 28,8 | 29 | 23,4 | 12,8 | (6) | 0,045 |
| 45-54 | 119 | 27,0 | 40 | 24,5 | 34 | 22,2 | 45 | 36,3 | |||
| >55 | 101 | 23,0 | 47 | 28,8 | 35 | 22,9 | 19 | 15,3 | |||
| Creencia religiosa | |||||||||||
| No | 190 | 43,2 | 67 | 41,1 | 67 | 43,8 | 56 | 45,2 | |||
| Sí, no practicante | 131 | 29,8 | 51 | 31,3 | 44 | 28,8 | 36 | 29,0 | 0,6 | (4) | 0,964 |
| Sí, practicante | 119 | 27,0 | 45 | 27,6 | 42 | 27,5 | 32 | 25,8 | |||
| Enfermedad discapacitante | 89 | 20,2 | 23 | 14,1 | 39 | 25,5 | 27 | 21,8 | 6,6 | (2) | 0,037 |
| Apoyo social o familiar actual | 364 | 82,7 | 139 | 85,3 | 120 | 78,4 | 105 | 84,7 | 3,1 | (2) | 0,218 |
| Historia familiar trastorno mental | 178 | 40,5 | 58 | 35,6 | 63 | 41,2 | 57 | 46,0 | 3,9 | (2) | 0,143 |
| Historia familiar suicidio | 53 | 12,0 | 13 | 8,0 | 22 | 14,4 | 18 | 14,5 | 4,1 | (2) | 0,132 |
| Atención previa urgencias psiquiátricas | 268 | 60,9 | 92 | 56,4 | 65 | 42,5 | 111 | 89,5 | 65,8 | (2) | <0,001 |
| Ingreso previo en UHP | 171 | 38,9 | 57 | 35,0 | 38 | 24,8 | 76 | 61,3 | 39,9 | (2) | <0,001 |
| Diagnóstico | |||||||||||
| Sin diagnóstico | 78 | 17,7 | 19 | 11,7 | 34 | 22,2 | 25 | 20,2 | |||
| Trastorno de consumo | 51 | 11,6 | 16 | 9,8 | 16 | 10,5 | 19 | 15,3 | |||
| Trastornos psicóticos | 58 | 13,2 | 31 | 19,0 | 18 | 11,8 | 9 | 7,3 | |||
| Trastornos afectivos | 101 | 23,0 | 41 | 25,2 | 33 | 21,6 | 27 | 21,8 | 36,6 | (12) | <0,001 |
| Trastornos adaptativos/ansiedad | 88 | 20,0 | 42 | 25,8 | 32 | 20,9 | 14 | 11,3 | |||
| Trastornos de personalidad | 41 | 9,3 | 8 | 4,9 | 12 | 7,8 | 21 | 16,9 | |||
| Otros | 23 | 5,2 | 6 | 3,7 | 8 | 5,2 | 9 | 7,3 | |||
| Tratamiento en salud mental | 271 | 61,6 | 96 | 58,9 | 79 | 51,6 | 96 | 77,4 | 20,0 | (2) | <0,001 |
| Tratamiento psicofarmacológico | 355 | 80,7 | 132 | 81,0 | 111 | 72,5 | 112 | 90,3 | 13,9 | (2) | 0,001 |
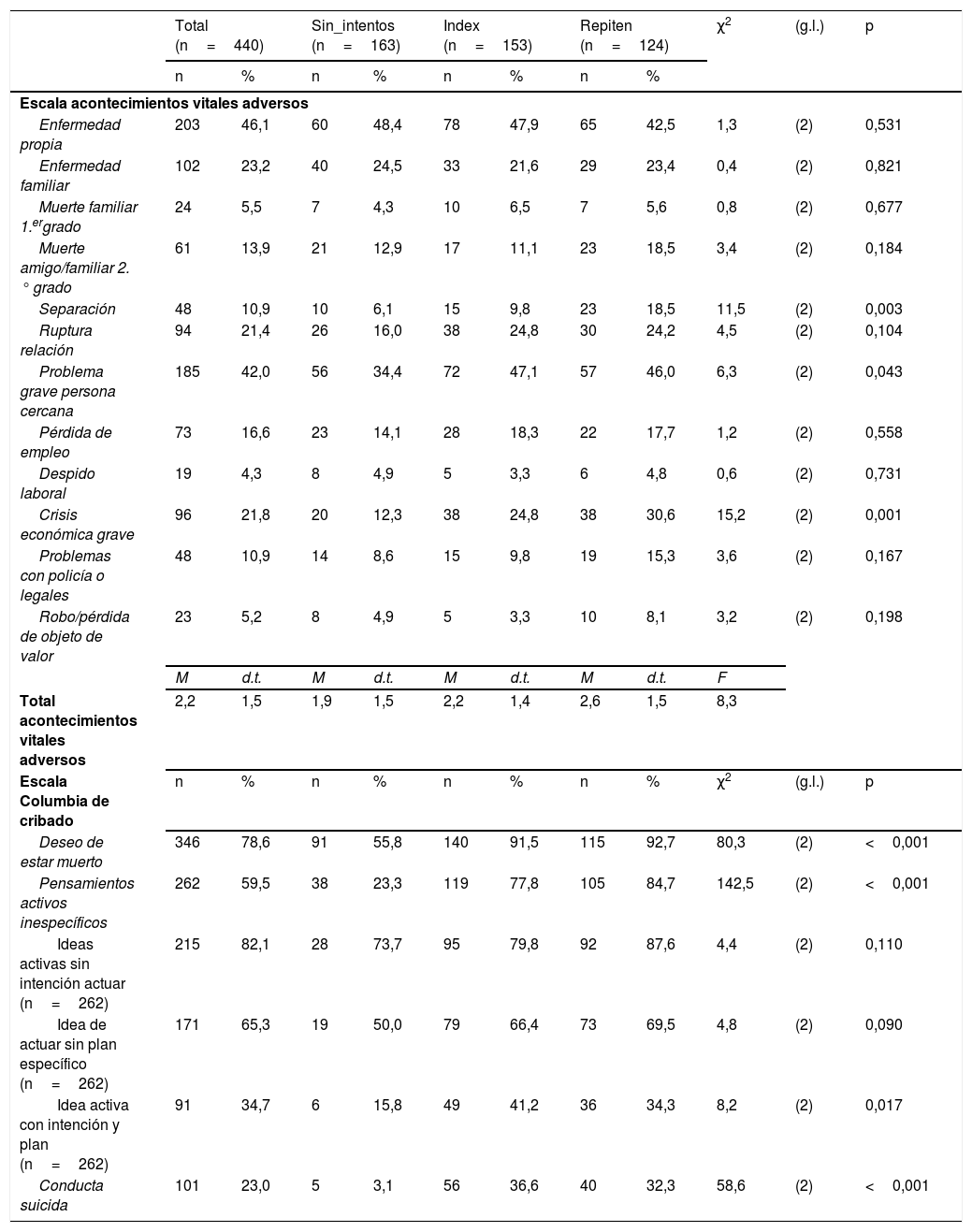
En la tabla 2 se presentan las diferencias entre los tres grupos en cuanto a la Escala de acontecimientos vitales adversos y la Escala Columbia de cribado. Los pacientes del grupo que repiten acumulan un mayor número de estresores psicosociales, seguidos por los del grupo index. En cuanto a la Escala Columbia de cribado, las diferencias se dan entre aquellos que no han realizado intentos previos y los otros dos grupos.
Comparación en Escala Brugha y en Escala Columbia al inicio del seguimiento
| Total (n=440) | Sin_intentos (n=163) | Index (n=153) | Repiten (n=124) | χ2 | (g.l.) | p | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | ||||
| Escala acontecimientos vitales adversos | |||||||||||
| Enfermedad propia | 203 | 46,1 | 60 | 48,4 | 78 | 47,9 | 65 | 42,5 | 1,3 | (2) | 0,531 |
| Enfermedad familiar | 102 | 23,2 | 40 | 24,5 | 33 | 21,6 | 29 | 23,4 | 0,4 | (2) | 0,821 |
| Muerte familiar 1.ergrado | 24 | 5,5 | 7 | 4,3 | 10 | 6,5 | 7 | 5,6 | 0,8 | (2) | 0,677 |
| Muerte amigo/familiar 2.° grado | 61 | 13,9 | 21 | 12,9 | 17 | 11,1 | 23 | 18,5 | 3,4 | (2) | 0,184 |
| Separación | 48 | 10,9 | 10 | 6,1 | 15 | 9,8 | 23 | 18,5 | 11,5 | (2) | 0,003 |
| Ruptura relación | 94 | 21,4 | 26 | 16,0 | 38 | 24,8 | 30 | 24,2 | 4,5 | (2) | 0,104 |
| Problema grave persona cercana | 185 | 42,0 | 56 | 34,4 | 72 | 47,1 | 57 | 46,0 | 6,3 | (2) | 0,043 |
| Pérdida de empleo | 73 | 16,6 | 23 | 14,1 | 28 | 18,3 | 22 | 17,7 | 1,2 | (2) | 0,558 |
| Despido laboral | 19 | 4,3 | 8 | 4,9 | 5 | 3,3 | 6 | 4,8 | 0,6 | (2) | 0,731 |
| Crisis económica grave | 96 | 21,8 | 20 | 12,3 | 38 | 24,8 | 38 | 30,6 | 15,2 | (2) | 0,001 |
| Problemas con policía o legales | 48 | 10,9 | 14 | 8,6 | 15 | 9,8 | 19 | 15,3 | 3,6 | (2) | 0,167 |
| Robo/pérdida de objeto de valor | 23 | 5,2 | 8 | 4,9 | 5 | 3,3 | 10 | 8,1 | 3,2 | (2) | 0,198 |
| M | d.t. | M | d.t. | M | d.t. | M | d.t. | F | |||
| Total acontecimientos vitales adversos | 2,2 | 1,5 | 1,9 | 1,5 | 2,2 | 1,4 | 2,6 | 1,5 | 8,3 | ||
| Escala Columbia de cribado | n | % | n | % | n | % | n | % | χ2 | (g.l.) | p |
| Deseo de estar muerto | 346 | 78,6 | 91 | 55,8 | 140 | 91,5 | 115 | 92,7 | 80,3 | (2) | <0,001 |
| Pensamientos activos inespecíficos | 262 | 59,5 | 38 | 23,3 | 119 | 77,8 | 105 | 84,7 | 142,5 | (2) | <0,001 |
| Ideas activas sin intención actuar (n=262) | 215 | 82,1 | 28 | 73,7 | 95 | 79,8 | 92 | 87,6 | 4,4 | (2) | 0,110 |
| Idea de actuar sin plan específico (n=262) | 171 | 65,3 | 19 | 50,0 | 79 | 66,4 | 73 | 69,5 | 4,8 | (2) | 0,090 |
| Idea activa con intención y plan (n=262) | 91 | 34,7 | 6 | 15,8 | 49 | 41,2 | 36 | 34,3 | 8,2 | (2) | 0,017 |
| Conducta suicida | 101 | 23,0 | 5 | 3,1 | 56 | 36,6 | 40 | 32,3 | 58,6 | (2) | <0,001 |
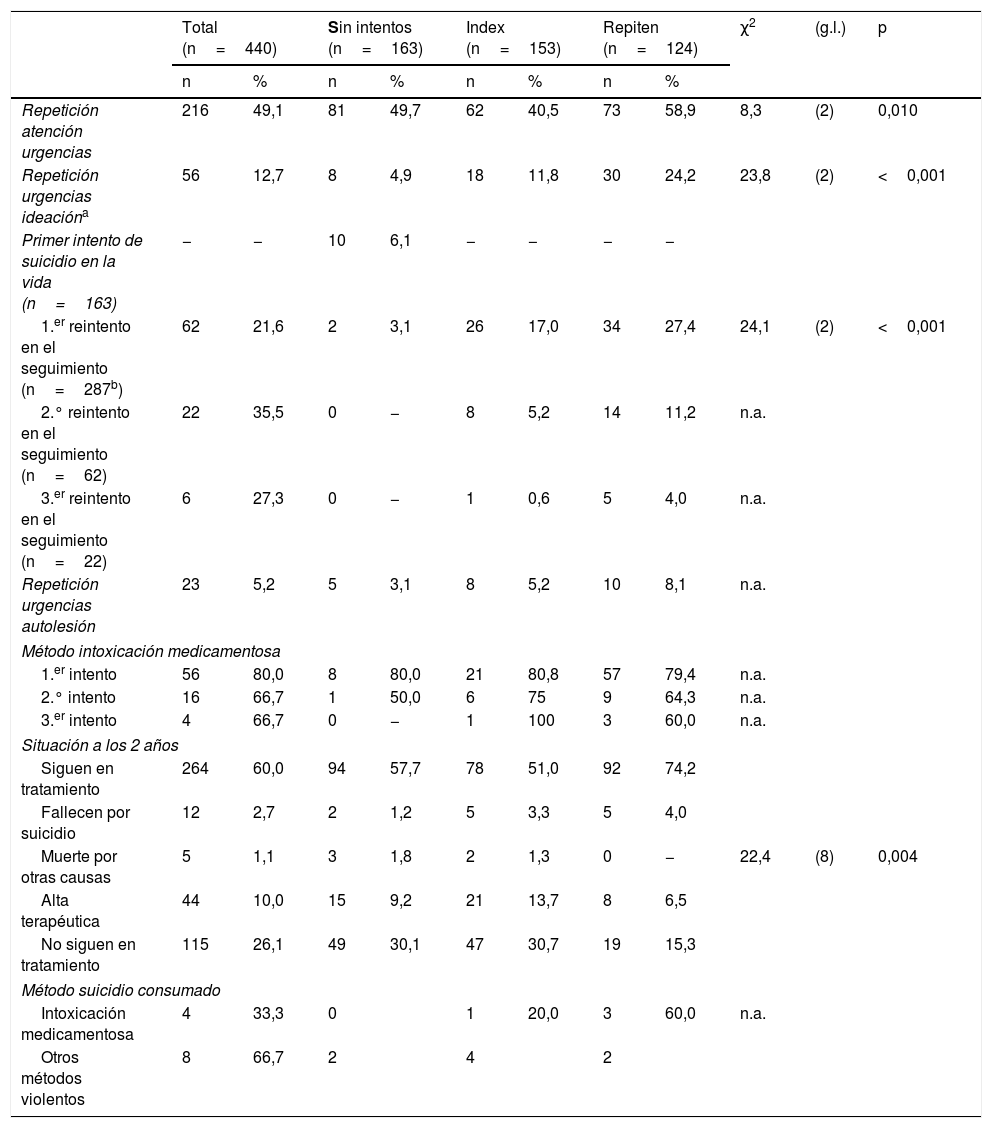
En la tabla 3 se presenta la comparación en la evolución en el seguimiento entre los tres grupos valorados. Un total de 216 pacientes (49,1%) repitieron atención en urgencias de psiquiatría en el seguimiento. En este periodo 102 pacientes (23,2%) fueron atendidos por ideación suicida (n=56; 12,7%) y/o por intentos autolíticos (n=46; 10,5%). El grupo que tuvo mayor porcentaje de atenciones relacionadas con conductas suicidas fue el de los que repiten (38,7%; n=48), seguido por el de los index (23,5%; n=36) y el de los sin intentos (11,0%; n=18; χ2=30,3; g.l.=2; p<0,001).
Comparación de la evolución en el seguimiento
| Total (n=440) | Sin intentos (n=163) | Index (n=153) | Repiten (n=124) | χ2 | (g.l.) | p | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | ||||
| Repetición atención urgencias | 216 | 49,1 | 81 | 49,7 | 62 | 40,5 | 73 | 58,9 | 8,3 | (2) | 0,010 |
| Repetición urgencias ideacióna | 56 | 12,7 | 8 | 4,9 | 18 | 11,8 | 30 | 24,2 | 23,8 | (2) | <0,001 |
| Primer intento de suicidio en la vida (n=163) | − | − | 10 | 6,1 | − | − | − | − | |||
| 1.er reintento en el seguimiento (n=287b) | 62 | 21,6 | 2 | 3,1 | 26 | 17,0 | 34 | 27,4 | 24,1 | (2) | <0,001 |
| 2.° reintento en el seguimiento (n=62) | 22 | 35,5 | 0 | − | 8 | 5,2 | 14 | 11,2 | n.a. | ||
| 3.er reintento en el seguimiento (n=22) | 6 | 27,3 | 0 | − | 1 | 0,6 | 5 | 4,0 | n.a. | ||
| Repetición urgencias autolesión | 23 | 5,2 | 5 | 3,1 | 8 | 5,2 | 10 | 8,1 | n.a. | ||
| Método intoxicación medicamentosa | |||||||||||
| 1.er intento | 56 | 80,0 | 8 | 80,0 | 21 | 80,8 | 57 | 79,4 | n.a. | ||
| 2.° intento | 16 | 66,7 | 1 | 50,0 | 6 | 75 | 9 | 64,3 | n.a. | ||
| 3.er intento | 4 | 66,7 | 0 | − | 1 | 100 | 3 | 60,0 | n.a. | ||
| Situación a los 2 años | |||||||||||
| Siguen en tratamiento | 264 | 60,0 | 94 | 57,7 | 78 | 51,0 | 92 | 74,2 | |||
| Fallecen por suicidio | 12 | 2,7 | 2 | 1,2 | 5 | 3,3 | 5 | 4,0 | |||
| Muerte por otras causas | 5 | 1,1 | 3 | 1,8 | 2 | 1,3 | 0 | − | 22,4 | (8) | 0,004 |
| Alta terapéutica | 44 | 10,0 | 15 | 9,2 | 21 | 13,7 | 8 | 6,5 | |||
| No siguen en tratamiento | 115 | 26,1 | 49 | 30,1 | 47 | 30,7 | 19 | 15,3 | |||
| Método suicidio consumado | |||||||||||
| Intoxicación medicamentosa | 4 | 33,3 | 0 | 1 | 20,0 | 3 | 60,0 | n.a. | |||
| Otros métodos violentos | 8 | 66,7 | 2 | 4 | 2 | ||||||
En el periodo estudiado, un 6,1% (n=10) de los pacientes que nunca habían tenido un intento realizaron su primer intento. Entre los pacientes de los grupos index y repetidores, el 21,7% (n=60) hicieron un total de 93 nuevos intentos de suicidio.
El 3,8% de la muestra fallecieron en el seguimiento (n=17). De ellos, 12 pacientes murieron por suicidio (2,7% de la muestra total). Entre los 12 fallecidos por suicidio, 9 murieron en su primer intento tras el inicio del seguimiento: 2 sin intentos previos (1,2% del grupo sin intentos); 2 del grupo index (1,3%) y 5 del grupo de repetidores (4,0%). Los tres casos restantes fallecieron en el segundo intento y pertenecían al grupo de los index (2,0% de su grupo).
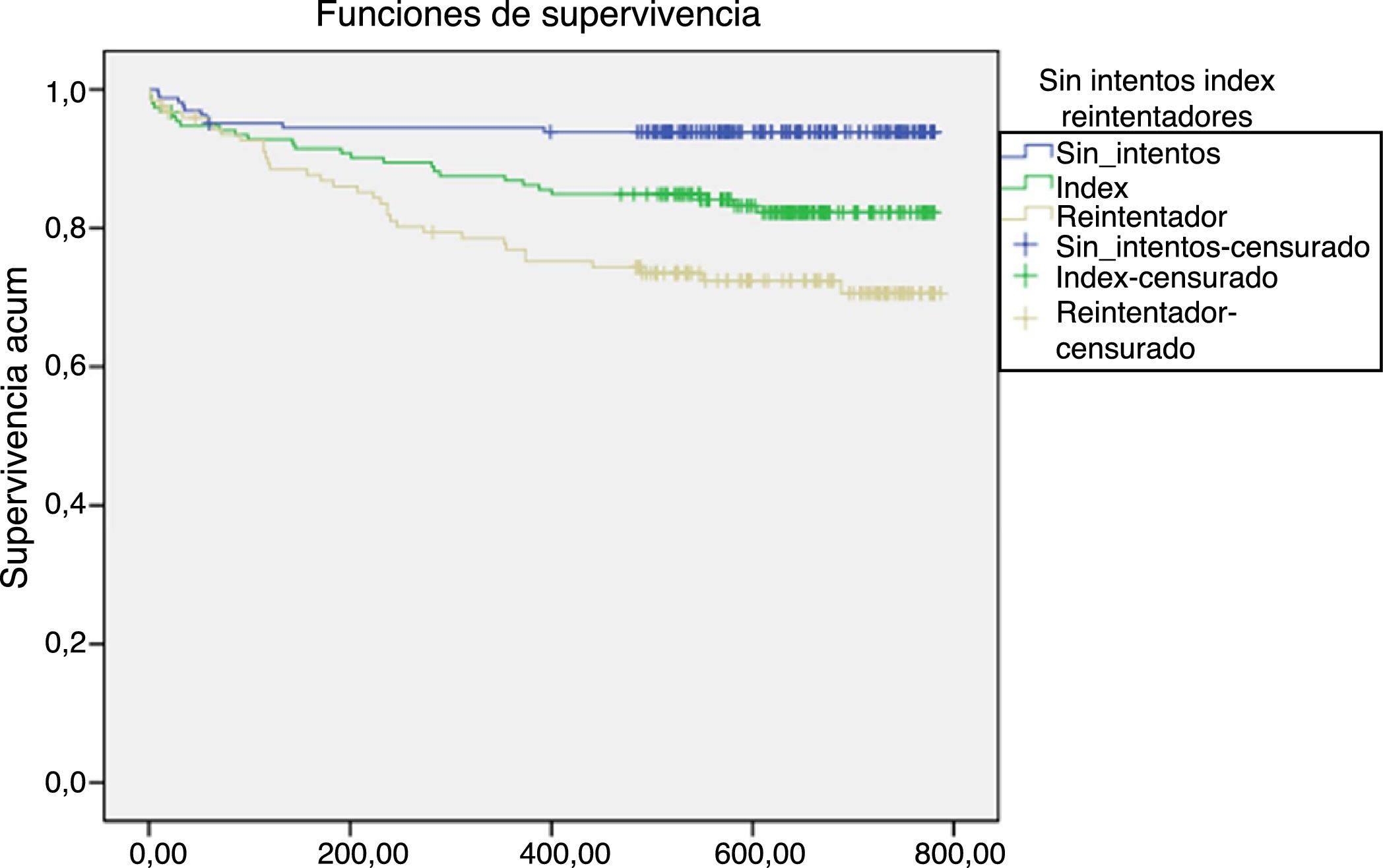
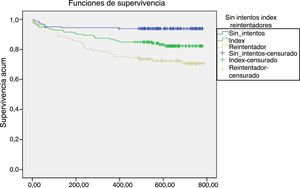
Momento en el que se dan los intentos de suicidio en función de los gruposEn la figura 1 se presenta la proporción acumulada de pacientes supervivientes (que no realizaron intentos de suicidio).
En cuanto al momento en que se realizó el primer intento de suicidio en el seguimiento, se encontró una diferencia estadísticamente significativa entre los tres grupos analizados (fig. 1). En los primeros 30días tras la atención en urgencias se produjeron un 24,3% (n=17) de los intentos y/o suicidios, con diferente distribución entre los grupos: entre quienes no habían tenido ningún intento un 40% (n=4); entre quienes habían tenido un intento index un 30,8% (n=8), y un 17,7% (n=5) entre quienes habían tenido más de un intento.
En el caso de los pacientes sin intentos previos, en el segundo mes se dio otro 40% (n=4) de los intentos. A partir del cuarto mes, en el que los repetidores tuvieron 6 intentos (17,64%), la evolución de los intentos entre el grupo index y repetidores es muy semejante.
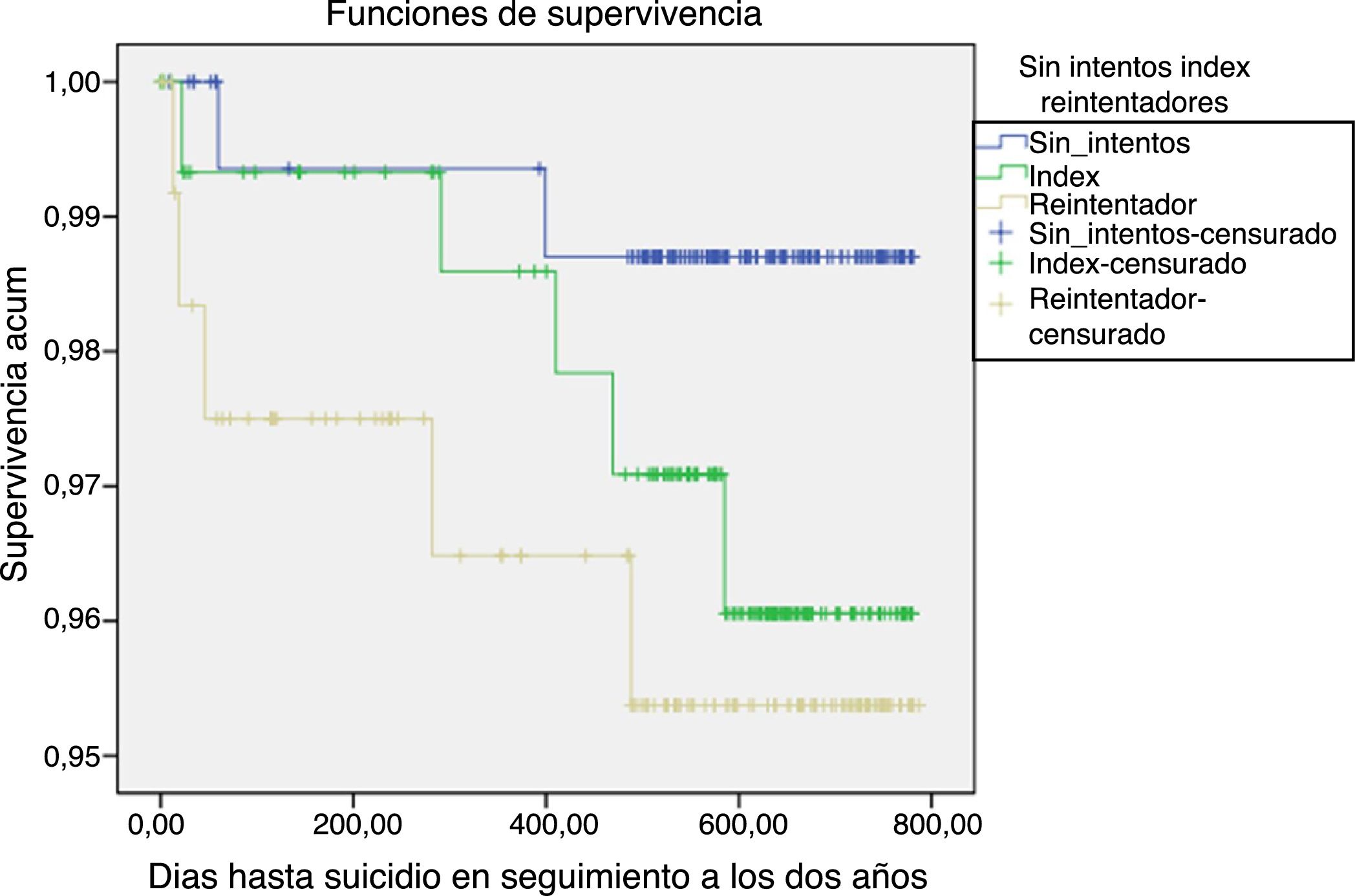
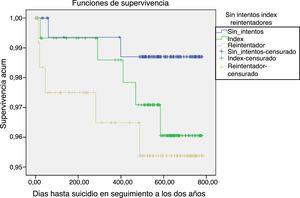
En lo que se refiere a los suicidios consumados, no se encontró una diferencia estadísticamente significativa entre los tres grupos (fig. 2). Cinco de los 12 suicidios consumados se produjeron en los dos primeros meses tras su atención en urgencias de psiquiatría: uno corresponde a una persona que no había tenido intentos previos, otro tras un intento index y tres que ya habían tenidos intentos previos. El resto de muertes se dieron tras más de 282días.
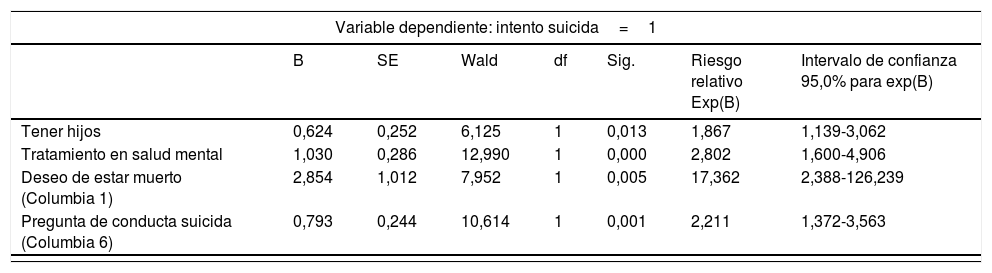
Variables predictoras de los intentos de suicidio y de los suicidiosEn la tabla 4 se presentan los coeficientes estimados para las variables que componen los modelos finales de regresión de Cox. Las cuatro variables que predicen un intento en el seguimiento son estar en tratamiento en salud mental, tener intención de realizar una conducta suicida, expresar el deseo de estar muerto y tener hijos. Para el suicidio, en el seguimiento, las variables predictoras son haber tenido pensamientos activos de suicidio inespecíficos, tener entre 45 y 54años y haber tenido algún ingreso previo en la unidad de hospitalización psiquiátrica.
Factores de riesgo para intentos y suicidios consumados
| Variable dependiente: intento suicida=1 | |||||||
|---|---|---|---|---|---|---|---|
| B | SE | Wald | df | Sig. | Riesgo relativo Exp(B) | Intervalo de confianza 95,0% para exp(B) | |
| Tener hijos | 0,624 | 0,252 | 6,125 | 1 | 0,013 | 1,867 | 1,139-3,062 |
| Tratamiento en salud mental | 1,030 | 0,286 | 12,990 | 1 | 0,000 | 2,802 | 1,600-4,906 |
| Deseo de estar muerto (Columbia 1) | 2,854 | 1,012 | 7,952 | 1 | 0,005 | 17,362 | 2,388-126,239 |
| Pregunta de conducta suicida (Columbia 6) | 0,793 | 0,244 | 10,614 | 1 | 0,001 | 2,211 | 1,372-3,563 |
| Variable dependiente: suicidio consumado=1 | |||||||
|---|---|---|---|---|---|---|---|
| B | SE | Wald | df | Sig. | Riesgo relativo Exp(B) | Intervalo de confianza 95,0% para exp(B) | |
| Edades agrupadas (45-54) | 2,595 | 1,094 | 5,623 | 1 | 0,018 | 13,392 | 1,569-114,331 |
| Ingreso previo en UHP | 1,217 | 0,618 | 3,874 | 1 | 0,049 | 3,378 | 1,005-11,351 |
| Pensamientos activos de suicidio no específicos (Columbia 2) | 2,684 | 1,058 | 6,437 | 1 | 0,011 | 14,643 | 1,842-116,441 |
Análisis de supervivencia: modelo de regresión de Cox.
Este estudio ha encontrado un perfil diferencial entre los pacientes que acudían a urgencias de psiquiatría sin tener intentos previos de suicidio, los que tenían un único intento y los que tenían más de un intento. Además, se ha mostrado que en los 30días siguientes a una atención en urgencias hay un alto riesgo de un intento de suicidio (se hubiese tenido alguno antes o no) y que pasados los primeros 30días la distribución del riesgo varía en cada uno de los tres grupos estudiados. Tanto en el caso de los intentos posteriores a la atención como en el de los suicidios consumados se han encontrado como variables predictoras ítems específicos de la Escala Columbia.
En cuanto al perfil de los tres grupos de pacientes, tal y como ya se había mostrado previamente, no se han obtenido diferencias estadísticamente significativas en relación con el sexo ni con la edad. Sí se ha encontrado una mayor presencia de personas separadas entre los repetidores17, junto con una mayor prevalencia de trastornos de personalidad y de consumo. Precisamente estos dos diagnósticos se han señalado como un factor de riesgo para la repetición del intento de suicidio18-20 y para el suicidio consumado7. El grupo de los repetidores también presenta una mayor comorbilidad psiquiátrica, más ideación suicida, un mayor número de hospitalizaciones psiquiátricas y estaban más en tratamiento psiquiátrico10,21,22. En definitiva, se deduce una mayor gravedad clínica que los otros dos grupos. Además, tienen más acontecimientos vitales estresantes, relacionados con pérdidas económicas y o afectivas. Estas pérdidas, junto a un posible efecto acumulativo de estresores a lo largo de la vida y trastornos del ejeII, podrían favorecer la repetición de conductas suicidas23.
Un factor que puede evitar la repetición de conductas suicidas es la adherencia terapéutica de los pacientes. Entre los pacientes con un seguimiento es menos probable la repetición de un intento suicida en el primer año, aunque este efecto no se confirma a largo plazo6,24 y el riesgo de mortalidad por suicidio es mayor entre quienes rechazan un seguimiento25. A diferencia de otros estudios en los que la mitad de las personas atendidas en urgencias por un intento de suicidio no reciben posteriormente un seguimiento en salud mental26, en esta muestra el 60% de los pacientes se encontraban en tratamiento, y un 10% adicional habían recibido el alta terapéutica en el periodo. Además, en el caso de los repetidores la mayoría estaban en tratamiento en el momento del intento y seguían en él a los dos años. Lamentablemente, estos datos indican que en algunos pacientes la intervención ofrecida no implica la prevención de la conducta suicida6, por lo que habrá que ofrecerles otras alternativas terapéuticas. Aun así, hay que innovar estrategias de adherencia, puesto que en el caso de los grupos sin intento e index un tercio de los pacientes no seguían en tratamiento.
En cuanto a las tasas de reintento, en este estudio, con una muestra muy específica de pacientes atendidos en urgencias de psiquiatría, se ha encontrado que: 1)un 21% de la muestra que tenían algún intento de suicidio lo han repetido a lo largo de los dos años de seguimiento; 2)un 6,1% de quienes no tenían intentos lo intentan por primera vez, y 3)un 2,7% han fallecido por este motivo. Estos datos son semejantes a los de estudios previos5,20,27,28. El número de suicidios consumados fue el mismo para el grupo index que para el grupo de repetidores. No obstante, en tres casos del grupo index ya eran de hecho repetidores (habían realizado otro intento durante el seguimiento), por lo que estos datos avalan la hipótesis de que la probabilidad de consumar el suicidio es proporcional al número de intentos18,29.
En este estudio, los 30días siguientes a una atención en urgencias conllevan un alto riesgo para realizar un intento de suicidio (se hubiese tenido alguno antes o no). Pasados los primeros 30días, la distribución del riesgo varía en cada uno de los tres grupos estudiados. El principal hallazgo para quienes no presentaban intentos de suicidio previos ha sido que el periodo más crítico son los dos primeros meses desde la atención en urgencias. Esto apunta a la vulnerabilidad del paciente atendido en urgencias de psiquiatría, y a la necesidad de la evaluación del riesgo de suicidio, junto con un seguimiento intensivo tras una atención en urgencias. Para quienes tenían un único intento, el periodo más crítico son los cuatro primeros meses, y entre los repetidores el año posterior28, con lo que estos pacientes se beneficiarían de un seguimiento más extensivo.
En cuanto a las variables predictoras para la repetición del intento de suicidio, una de ellas es estar en tratamiento en salud mental. Las características de la muestra inducen a pensar que se trata de pacientes graves y más vulnerables a la repetición de conductas suicidas, aunque se encuentren adheridos al sistema sanitario. Es probable que estar en el sistema distancie el tiempo entre las repeticiones. Para aquellos casos en que el tratamiento en salud mental no evita la repetición del intento es necesario investigar intervenciones psicoterapéuticas más específicas, así como el empleo de otras alternativas de contacto breve que pudieran reducir la frecuencia de los reintentos28.
Por lo que respecta a los suicidios consumados, uno de los predictores ya informado en otros estudios30,31 es haber ingresado previamente en la unidad de psiquiatría con anterioridad a la fecha de la atención en urgencias. Además, en un metaanálisis reciente se añade que incluso años después del alta hay un riesgo 30veces mayor32.
Tres ítems de la Escala Columbia han resultado predictores de los intentos de suicidio, así como de los suicidios consumados. Los ítems que valoran el deseo de morir y tener pensamientos activos de suicidio ya habían resultado previamente buenos predictores de la conducta suicida33,34. En esta investigación, y a pesar de que las escalas de suicidio muestran baja sensibilidad y tienen fallos psicométricos y conceptuales35, estos ítems han tenido una buena validez predictiva. Sería recomendable la inclusión de esta escala en la atención en urgencias a modo de cribado.
Este trabajo presenta algunas limitaciones que pueden afectar a la generalización de las conclusiones. El estudio se ha realizado únicamente en el contexto de urgencias de psiquiatría, por lo que los resultados obtenidos se limitan a pacientes que han acudido alguna vez a urgencias de psiquiatría (independientemente del motivo de la consulta). Por otro lado, los datos recogidos en el seguimiento se han obtenido de la Historia Clínica Informatizada de la Comunidad Foral de Navarra. Esto supone que se carece de los datos de aquellos pacientes que pudieron haber recibido alguna atención en otra comunidad, por lo que quizá se hayan infraestimado algunos datos. Finalmente, los porcentajes presentados en este estudio pueden variar según la manera en que se consideren las diferentes submuestras, por lo que hay que ser cuidadoso en el momento de las extrapolaciones. Esta es una limitación común a todos los estudios realizados en este ámbito y sobre la que se ha alertado recientemente6. A pesar de las limitaciones señaladas, el presente estudio aporta nuevas evidencias sobre la necesidad de valorar el riesgo de conductas suicidas en todos los pacientes que acuden a urgencias de psiquiatría y también durante su seguimiento. Este seguimiento debería ser más intenso en los primeros meses para quienes no tienen intentos previos, y más continuado y a largo plazo para quienes ya lo han intentado.
Declaración de transparenciaEl autor principal afirma que este manuscrito es un relato honesto, preciso y transparente del estudio que se presenta, que no se ha omitido ningún aspecto importante del estudio, y que las diferencias con el estudio que se planeó inicialmente se han explicado.
FinanciaciónEl presente trabajo se financió con una ayuda del Departamento de Salud del Gobierno de Navarra (Resolución 3036/2014).
Conflicto de interesesLeire Azcárate trabajó como personal de apoyo a la investigación con un contrato de 12meses con cargo a la ayuda recibida para el proyecto. El resto de autores no tienen posibles conflictos de intereses que declarar.