La prevención del comportamiento suicida es una prioridad en la salud pública de la Unión Europea. La tentativa suicida previa es el mejor predictor de riesgo de futuras tentativas suicidas y de suicidio consumado. El principal objetivo de este artículo es describir el protocolo de un estudio controlado diseñado para prevenir la recurrencia de comportamientos suicidas que propone el manejo de casos, e incluye un programa psicoeducativo, en comparación con la intervención clínica habitual (PSyMAC).
MétodosSe monitorizó con un protocolo que incluye variables sociodemográficas y evaluación psiquiátrica y psicosocial a los pacientes que, desde enero de 2011 a junio de 2013, acudieron al Servicio de Urgencias del Hospital Universitario Central de Asturias, tras haber realizado una tentativa suicida. Los pacientes se asignaron de manera aleatoria a un grupo que recibía una atención continuada basada en el manejo de casos incluyendo participación periódica en un programa psicoeducativo (grupo experimental) o a un grupo control que recibía los cuidados clínicos habituales. El objetivo principal es determinar si el período de tiempo hasta la recurrencia del comportamiento suicida es significativamente diferente en el grupo experimental y en el grupo control.
ConclusiónEl PSyMAC propone intervenciones de bajo coste y fácilmente adaptables al entorno clínico habitual que pueden ayudar a suplir la carencia de protocolos específicos de actuación y de programas preventivos de comportamiento suicida existente en nuestro país. La evaluación de resultados del PSyMAC permitirá determinar su efectividad real en el manejo y reducción del riesgo de suicidio.
Prevention of suicidal behaviour is a public health priority in the European Union. A previous suicide attempt is the best risk predictor for future attempts, as well as completed suicides. The primary aim of this article is to describe a controlled study protocol designed for prevention of recurrent suicidal behaviour that proposes case management, and includes a psychoeducation program, as compared with the standard intervention (PSyMAC).
MethodsPatients admitted from January 2011 to June 2013 to the emergency room of the Hospital Universitario Central de Asturias were evaluated using a protocol including sociodemographic, psychiatric, and psychosocial assessment. Patients were randomly assigned to either a group receiving continuous case management including participation in a psychoeducation program (experimental group), or a control group receiving standard care. The primary objective is to examine whether or not the period of time until recurrent suicidal behaviour in the experimental group is significantly different from that of the control group.
ConclusionPSyMAC proposes low cost and easily adaptable interventions to the usual clinical setting that can help to compensate the shortcoming of specific action protocols and suicidal behaviour prevention programs in our country. The evaluation of PSyMAC results will determine their real effectivity as a case-magament program to reduce suicidal risk.
Más de un millón de personas se suicidan al año en todo el mundo, por lo que el suicidio constituye uno de los problemas más importantes de salud pública mundial1. En España, los datos aportados por el Instituto Nacional de Estadística sitúan, desde el año 2008, al suicidio como la primera causa no natural de defunción, por encima de las muertes por accidentes de tráfico y esta situación se mantiene invariable hasta el 2012, año del que se disponen los últimos datos oficiales2. No obstante, las cifras podrían ser incluso más elevadas, ya que es sobradamente conocida la tendencia a la subnotificación en la mayoría de los países incluida España, debido a la existencia de una gran dificultad para la cuantificación de los datos reales de suicidio, existiendo claras discrepancias entre los datos aportados por el Instituto Nacional de Estadística y los Institutos de Medicina Legal, sin que ninguna de las 2 fuentes pueda considerarse como la más fiable3.
En el momento actual, la preocupación es aun mayor si se tienen en cuenta los alarmantes datos, procedentes de algunos países, acerca de la influencia de la crisis económica sobre el comportamiento suicida4. Concretamente, en España, un reciente análisis realizado en este sentido nos muestra una potencial asociación entre la pérdida de empleo y el aumento del número de suicidios. De modo que, durante el período 2008-2012, cada 10% de crecimiento anual del desempleo se acompaña de un incremento de 1,22% del número medio de suicidio5.
En el caso de las tentativas de suicidio, las dificultades para el conocimiento de la magnitud real del problema son aun más evidenciables, careciéndose de cifras oficiales y habiéndose sugerido que pueden llegar a ser hasta 10-20 veces superiores en número a los suicidios consumados. En este sentido, hay que tener presente que el cómputo de los intentos de suicidio entraña numerosas dificultades metodológicas. La principal es que se trata de un grupo heterogéneo de pacientes en relación con aspectos como la planificación, el grado de letalidad, la elección del método, la intencionalidad suicida o la utilización de diferentes definiciones de lo que constituye una tentativa suicida6. Por tanto, desde un punto de vista preventivo, para el conocimiento de la magnitud real del problema del comportamiento suicida es fundamental la correcta evaluación de las personas que acuden a los servicios de urgencias hospitalarios tras haber realizado un intento autolítico7 y de aquellos que son hospitalizados por esta causa8.
En nuestro ámbito hemos monitorizado, durante los últimos 5 años, las tentativas de suicidio que son atendidas en el Servicio de Urgencias del hospital de referencia del área iv de Salud de Asturias (Oviedo), el Hospital Universitario Central de Asturias (HUCA) y hemos podido establecer una tasa de tentativas autolíticas de 99,1 por 100.000 habitantes (hombres: 69,1; mujeres 129,1). El método más utilizado fue la sobredosificación farmacológica (un 90% de los pacientes)9. Es importante señalar que el porcentaje de pacientes que habían realizado tentativas suicidas previas fue muy elevado (un 55,4% de los casos) y más concretamente el 30,1% habían realizado alguna tentativa en el año previo.
Múltiples estudios señalan el antecedente de tentativa de suicidio como uno de los factores de riesgo que predice con más claridad la posibilidad de un futuro suicidio consumado10,11. Es fundamental, por tanto, un adecuado reconocimiento12 y manejo terapéutico a medio y largo plazo de estos pacientes13 para lograr disminuir el posterior riesgo de suicidio14.
El comportamiento suicida es complejo por la interacción de factores genéticos, biológicos, psicológicos y ambientales; no obstante, resultados de estudios de autopsia psicológica indican que alrededor del 90% de los pacientes que completaron el suicidio podrían ser diagnosticados de un trastorno psiquiátrico potencialmente susceptible de intervención y tratamiento15.
Hasta la fecha son muy escasos los ensayos aleatorizados y controlados basados en la intervención sobre personas que han realizado tentativas suicidas previas. En este sentido, se ha demostrado que los programas que potencian el incremento de la adherencia al tratamiento ambulatorio postentativa se acompañan de un descenso significativo en la tasa de repetición de las tentativas suicidas16. Ejemplos específicos de intervenciones favorecedoras de la adherencia terapéutica, que ya han demostrado su eficacia en la prevención de comportamientos suicidas, serían el seguimiento telefónico sistemático intensivo con utilización de «tarjetas de crisis»17, el contacto intensivo a través del correo postal18 o el manejo de casos de orientación psicosocial15. Por tanto, el desarrollo del manejo de casos como un método de intervención específico en pacientes con tentativas suicidas previas puede constituir una herramienta de intervención adecuada, ya que facilita una aproximación terapéutica multidimensional y comprehensiva que incluye seguimiento continuado del paciente para facilitar la adherencia, tratamiento individualizado de los casos y una coordinación más adecuada para la utilización de recursos sociales de la comunidad19.
En este articulo se describe el protocolo PSyMAC, un estudio controlado diseñado para prevenir la recurrencia de comportamientos suicidas que propone el manejo de casos, e incluye un programa psicoeducativo, en comparación con la intervención clínica habitual.
Dicho protocolo pretende ser un modelo integrador en el que se incluyen varias de las intervenciones previamente mencionadas, añadiendo la psicoeducación grupal como una aportación novedosa complementaria. El motivo de la inclusión de un programa psicoeducativo se basa en su efectividad, ya demostrada, en diversos trastornos mentales como la esquizofrenia20, trastorno bipolar21,22 o trastorno depresivo recurrente23, si bien hay que señalar que esta estrategia no ha sido utilizada como instrumento terapéutico específico en la prevención del comportamiento suicida de personas con tentativas autolíticas previas, siendo uno de los objetivos del presente estudio demostrar o no su efectividad.
MétodoDiseñoEstudio abierto, controlado y multicéntrico para examinar la efectividad de un protocolo de intervención, centrado en el manejo de casos, en pacientes que demandan atención en un servicio de urgencias tras haber realizado una tentativa suicida.
Sujetos del estudioSe ofreció participar en el estudio a todos los pacientes que acudieron, en el período comprendido entre el 1 de enero de 2011 y el 30 de junio de 2013, al Servicio de Urgencias del HUCA, hospital de referencia del área iv de Salud de Asturias (Oviedo), tras haber realizado una tentativa suicida.
Criterios de inclusión: i) ser mayor de 18 años; ii) acudir al Servicio de Urgencias del HUCA tras haber realizado una tentativa suicida durante el período de tiempo mencionado; iii) pertenecer al área iv de Salud de Asturias que incluye 5 centros de salud mental (CSM) independientes; iv) aceptación de participación en el estudio y firma del correspondiente consentimiento informado. Criterios de exclusión: i) no cumplir todos los criterios de inclusión; ii) ser incapaz de comprender el significado o consecuencias del acto realizado.
Para la definición de «tentativa suicida» se utilizaron los criterios WHO/EURO24: acto cuyo resultado no es la muerte, en el cual un individuo de modo deliberado y sin intervención de otros se causa daño o ingiere una sustancia a más dosis de la reconocida como terapéutica, cuyo objetivo es realizar cambios por medio de las consecuencias físicas esperadas o derivadas de dicho acto. Incluye: actos interrumpidos por otros antes de que el daño ocurra. Excluye: actos realizados por personas que no alcanzan a comprender el significado o consecuencias de su acto.
AleatorizaciónLos pacientes que cumplían los criterios establecidos se asignaron al grupo experimental (manejo de casos) o al grupo control en función de su disponibilidad y preferencias personales.
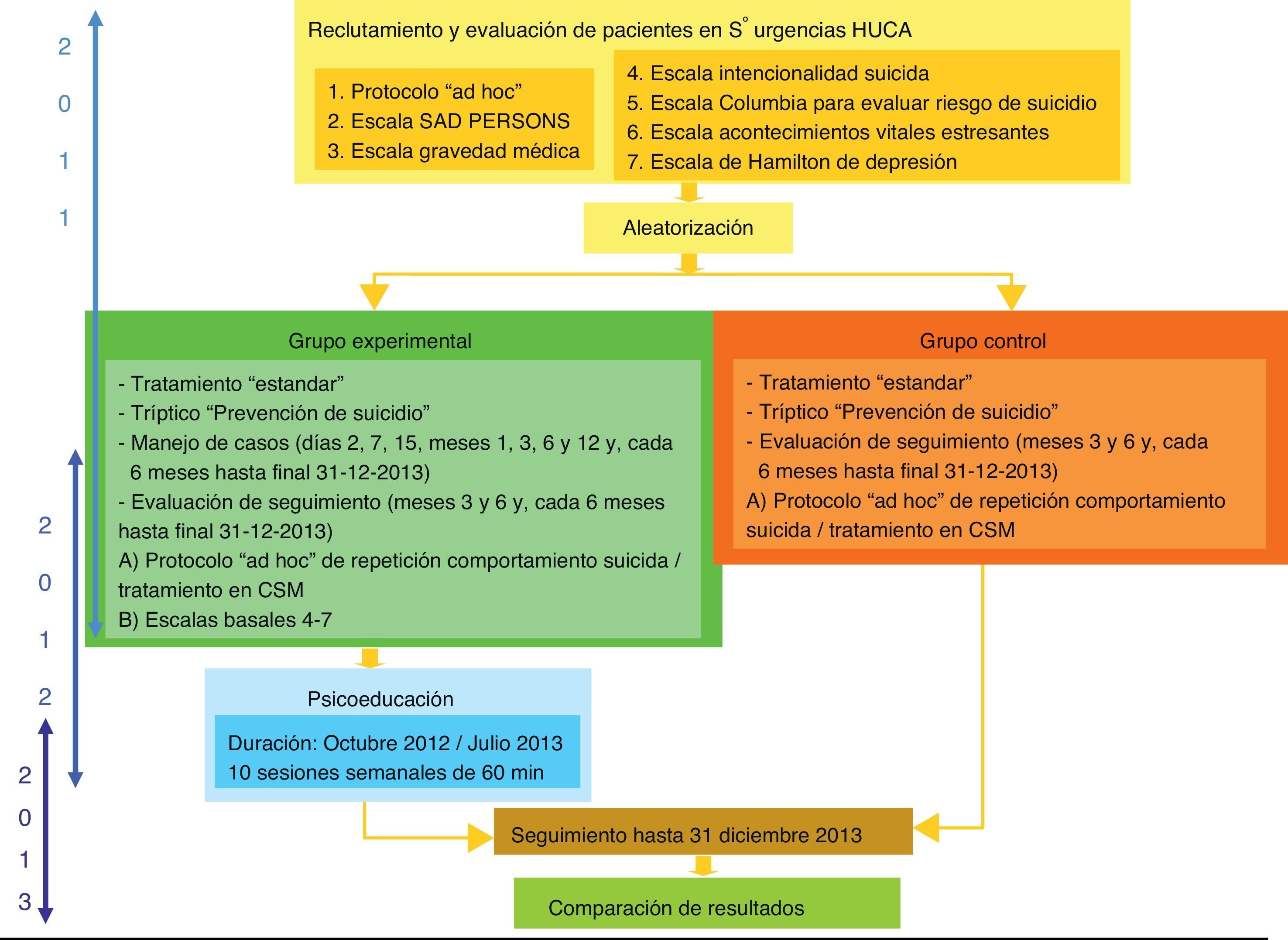
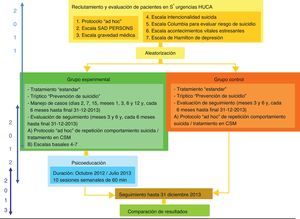
IntervenciónTodos los pacientes que aceptaron participar en el estudio, independientemente del grupo al que fueron asignados, recibieron en el momento de la aceptación un tríptico centrado en la prevención del comportamiento suicida. En la figura 1 se resume el procedimiento de actuación en cada uno de los 2 grupos de estudio.
Grupo experimental: manejo de casosLas actividades del manejo de casos incluyeron: i) entrevistas periódicas con los pacientes. El responsable del manejo de casos contactó periódicamente con las personas asignadas al grupo experimental (días 2, 7 y 15, meses 1, 3, 6 y 12 tras la firma del consentimiento informado, y posteriormente cada 6 meses hasta la finalización del estudio). Los contactos se realizaron preferentemente a través de la entrevista personal, utilizando la entrevista telefónica como segunda opción. ii) Recolección de información sobre situación terapéutica en el momento de la entrevista; iii) estimular la adherencia terapéutica (a su CSM y a su terapeuta habitual); iv) coordinar las citas periódicas con el psiquiatra de referencia; v) fomentar el retorno terapéutico de aquellos pacientes que han cesado voluntariamente su tratamiento; vi) facilitar el contacto con los recursos sociales existentes en la comunidad de aquellos pacientes que lo precisen; vii) del mismo modo, los pacientes asignados a este grupo recibían el tratamiento considerado como más adecuado por su psiquiatra, y participaron periódicamente en un programa psicoeducativo (basado en directrices de la Organización Mundial de la Salud e Internacional Association for Suicide Prevention).
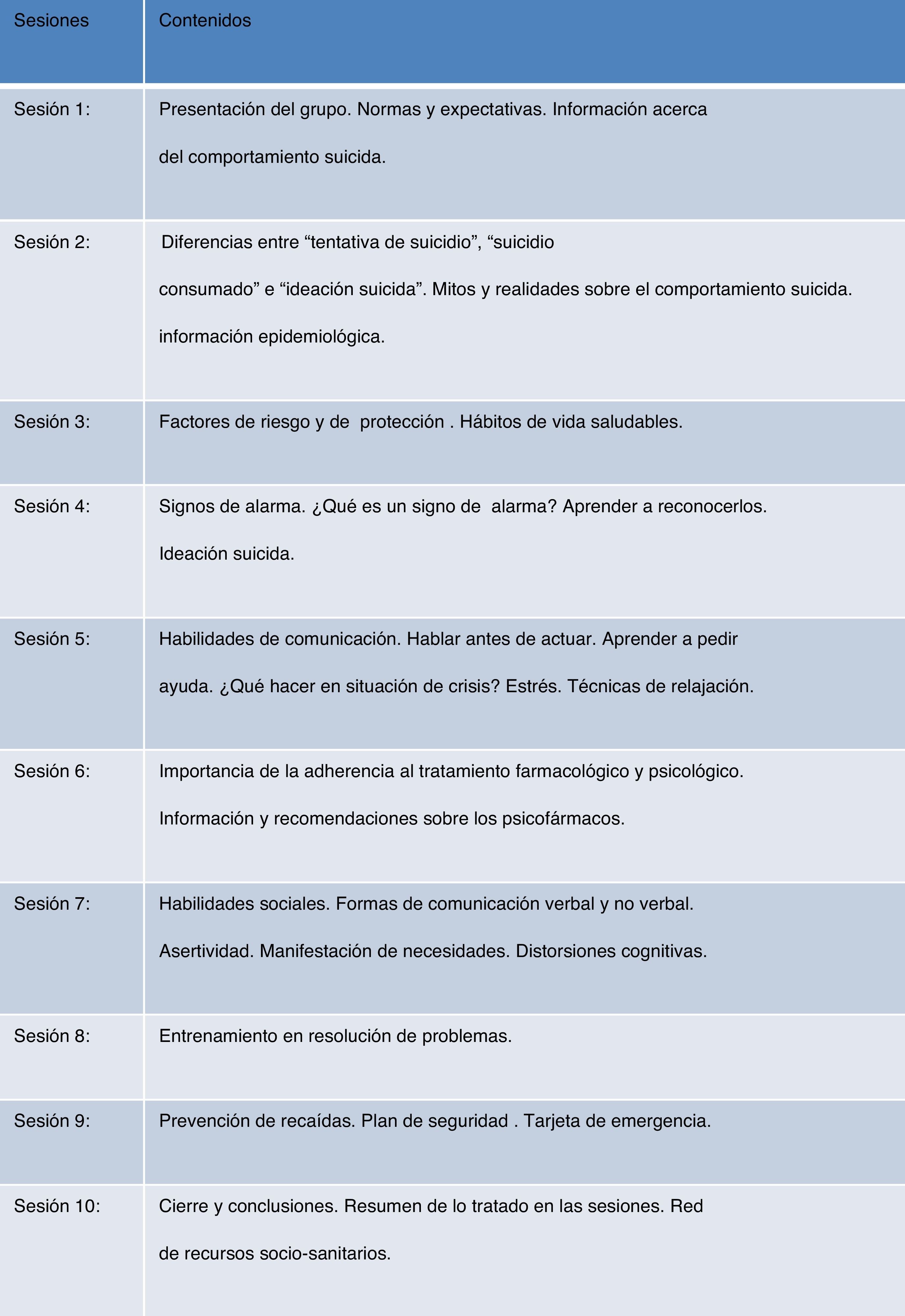
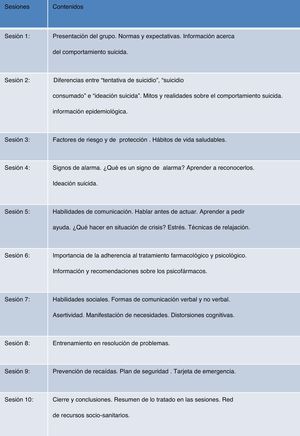
Descripción del programa psicoeducativoEl programa grupal de psicoeducación ha sido expresamente desarrollado para el presente estudio. Consta de 10 sesiones grupales (fig. 2), a razón de una por semana, con una duración de 60min por sesión. En cada grupo se incluía a 8-10 personas y las sesiones fueron conducidas por personal especializado multidisciplinar (psicólogos y psiquiatras), a razón de 2 terapeutas por grupo. Cada sesión constaba de las siguientes secciones: apertura, recapitulación y dudas, temas nuevos, despedida y material para desarrollar en casa.
Durante las sesiones se abordaron temas relacionados con el acto suicida, cómo prevenirlo mediante el aprendizaje de habilidades de comunicación, refuerzo de las capacidades personales para enfrentarse a las situaciones de crisis, análisis de los cambios psicológicos que conducen a las situaciones de alarma, factores de riesgo y factores de protección de suicidio, introducción al manejo del estrés y conocimiento de la utilidad del apoyo social y de los recursos sociosanitarios, entre otros.
Grupo controlLos pacientes asignados al grupo control recibieron el tratamiento clínico que su psiquiatra de referencia consideró más oportuno. Asimismo, recibieron en el momento de aceptación de participación en el estudio un tríptico centrado en la prevención del comportamiento suicida.
EvaluaciónFue realizada por psiquiatras o psicólogos convenientemente entrenados para la misma (fig. 1).
Evaluación basal (realizada en el momento de inclusión en el estudio) que incluye: i) datos sociodemográficos, antecedentes familiares, antecedentes personales (se incluyen antecedentes psicopatológicos, hospitalizaciones psiquiátricas previas e historia de abuso/maltrato), situación clínica actual (trastorno psiquiátrico y tipo de tratamiento y enfermedades somáticas, recogidos a través de la historia clínica de los pacientes), evaluación psicosocial y aspectos relacionados con la tentativa suicida actual25; ii) escala SAD-PERSONS26; iii) Escala de Gravedad Médica de la Tentativa de Suicidio (MDS)27; iv) Escala de Intencionalidad Suicida (SIS)28; v) Escala Columbia para Evaluar el Riesgo de Suicidio (C-SSRS)29; vi) Escala de Acontecimientos Vitales Estresantes de Brugha (LTE)30; vii) Escala de Hamilton de Depresión (HDRS)31.
Evaluación de seguimiento (realizada en los meses 3, 6 y, posteriormente, cada 6 meses hasta la finalización del período de seguimiento). Incluye: i) datos relativos a posibles tentativas suicidas posteriores al momento de inclusión en el estudio (o causa de muerte en el caso de que esta se haya producido); ii) datos relativos al tratamiento clínico seguido por el paciente en su CSM de referencia (o si procede, psiquiatra privado) y a la adherencia al mismo; iii) C-SSRS29; iv) LTE30; v) HDRS31.
Grupo controlTanto la evaluación basal como la de seguimiento fueron similares a las realizadas en el grupo experimental, con la excepción de que no se incluyen los apartados iii a v del seguimiento.
Análisis estadísticoLa variable principal del estudio es el tiempo trascurrido hasta la aparición del primer comportamiento suicida (tentativa o suicidio consumado) tras la inclusión en el estudio. Dado que la recurrencia de un episodio suicida es un elevado factor de riesgo de posterior suicidio consumado, se considera que para desarrollar estrategias de prevención efectivas es esencial medir el tiempo trascurrido hasta el siguiente comportamiento suicida.
Como variables secundarias se incluyen: i) tasa de mortalidad (grupo experimental y control); ii) número y tasa de incidencia de comportamiento suicida recurrente, expresado como repetición de tentativas suicidas/persona-año (grupo experimental y control); iii) puntuación en la HDRS (grupo experimental).
Análisis primario: El principal objetivo de este estudio es determinar si el período de tiempo hasta la recurrencia del comportamiento suicida es significativamente diferente en el grupo experimental y en el grupo control. Para ello se realizará un test log-rank estratificado en el que se incluirán a todos los pacientes incluidos en el estudio siguiendo el principio de intención de tratar. Para llevar a cabo este análisis se plantea una prueba unilateral, ya que solo sería pertinente conocer si el grupo experimental es superior al control; el nivel de significación establecido será del 2,5% y el poder de 90%.
Análisis secundario: Su objetivo es reforzar los hallazgos del análisis primario. Se realizará un análisis por subgrupos (en función del sexo, edad y tentativas suicidas previas a la inclusión del estudio) de las variables secundarias. Dado que el análisis secundario tiene una naturaleza exploratoria no se realizará ajuste por múltiples test.
Aspectos éticosLos investigadores se comprometen a respetar todos los aspectos establecidos en la legislación vigente en materia de investigación clínica dispuestos en la Declaración de Helsinki, en el Convenio del Consejo de Europa relativo a los derechos humanos y la biomedicina, en la Declaración Universal de la UNESCO sobre los derechos humanos, así como a cumplir los requisitos establecidos en la legislación española en el ámbito de la investigación médica, la protección de datos de carácter personal y la bioética, con la Ley 14/2007, de julio, de Investigación Biomédica y los demás requisitos establecidos por la legislación española al respecto.
Este estudio ha sido sometido para su aprobación al Comité de Ética e Investigación Clínica del HUCA. Se obtendrá el consentimiento informado para la participación en el estudio de los pacientes. Cuando un paciente rechace continuar en el estudio se procederá de modo inmediato al cese de recogida de datos referentes a dicho paciente.
Dada la inocuidad de las pruebas complementarias que se realizaron (pruebas psicométricas) y la ausencia de interferencia en el tratamiento pautado, se considera un estudio de mínimo riesgo.
DiscusiónEn este artículo se describe un programa para determinar la efectividad del manejo de casos en la prevención de la recurrencia del comportamiento suicida. El protocolo de actuación del PSyMAC incluye la recogida de información sociodemográfica, así como una valoración psiquiátrica y psicosocial de los pacientes que acuden al servicio de urgencias de un hospital regional de referencia tras haber realizado una tentativa suicida. De igual modo, se lleva a cabo un seguimiento individualizado de los pacientes y se facilita la participación en un programa preventivo de psicoeducación.
El objetivo principal de la presente propuesta consiste en la búsqueda de estrategias preventivas útiles para evitar la recurrencia del comportamiento suicida. Algunos autores32 han propuesto diferentes intervenciones para disminuir la tasa de repetición de tentativas suicidas. El PSyMAC propone el manejo de casos, incluyendo un programa preventivo psicoeducativo, como intervención potencialmente eficaz. El manejo de casos ha sido estudiado por algunos autores15, proponiendo una atención integral y multidisciplinar con seguimientos ambulatorios para aumentar el cumplimiento. En nuestro caso se realizaron entrevistas periódicas con los pacientes, recolectando información sobre la situación clínica y adherencia terapéutica, coordinando las citas periódicas con su psiquiatra de referencia, fomentando el retorno terapéutico de aquellos pacientes que han cesado voluntariamente su tratamiento. Asimismo se facilitó el contacto con los recursos sociales existentes en la comunidad, favoreciendo un abordaje biopsicosocial. Pero quizá el punto fuerte y distintivo del PSyMAC es la inclusión de un programa grupal de psicoeducación específicamente diseñado para la prevención del riesgo de suicidio, que consta de 10 sesiones semanales con una duración de 60min, dirigidas por personal especializado (psicólogos y psiquiatras). Se trata de un modelo psicoeducativo integrador que utiliza un conjunto de herramientas ya mencionadas en otros estudios y metaanálisis10 con resultados satisfactorios. Por ejemplo, técnicas de orientación cognitivoconductual, entrenamiento en resolución de problemas, habilidades de comunicación, técnicas de relajación, provisión de una tarjeta de urgencia, técnicas para la prevención e intervención en crisis, mejora de la adherencia y cumplimiento terapéutico, así como, el adecuado uso de recursos sociosanitarios.
Otra característica clave del PSyMAC es que la recogida de datos estandarizada se realiza por miembros del equipo investigador, in situ (Servicio de Urgencias del HUCA) manteniendo una entrevista directa con el paciente. Los servicios de urgencias son el lugar adonde suelen acudir a recibir la asistencia médica necesaria las personas que realizan una tentativa suicida. Se intenta así disminuir el sesgo de selección de pacientes ya que se ha detectado una importante tendencia a la subnotificación de las tentativas de suicidio. Muchos pacientes, una vez resuelta la urgencia médica, no acuden a los servicios especializados de salud mental, y por tanto no son detectados como casos.
Otro punto fuerte del estudio es la utilización de un diseño prospectivo frente a otros modelos que recogen datos retrospectivos. En muchas ocasiones los datos recogidos en las historias clínicas adolecen de una incorrecta evaluación; concretamente, un estudio observacional llevado a cabo en 4 hospitales públicos de la Comunidad de Madrid pone de manifiesto que los informes clínicos de las personas que han acudido a dichos hospitales tras realizar una tentativa suicida son incompletos33. Muchos informes de alta hospitalaria no recogen un diagnóstico que subraye adecuadamente el riesgo suicida y el acto autolesivo. Todo ello impide que existan datos longitudinales a nivel nacional e internacional que sean fiables y permitan hacer comparaciones adecuadas, conocer la magnitud del problema y el desarrollo de acciones preventivas específicas adecuadas al tamaño del mismo19. En nuestro protocolo se recogen, por tanto, datos sociodemográficos, clínicos y psicométricos que no aparecerían en una historia clínica de urgencias de forma rutinaria.
La principal limitación del estudio radica en las posibles pérdidas (dentro del grupo experimental) a lo largo del período de intervención y seguimiento, debido al propio diseño longitudinal del estudio y a la baja adherencia terapéutica que suele detectarse en pacientes que realizan tentativas suicidas. No obstante, la incorporación al estudio de personas que trabajan en el centro donde se llevará a cabo la intervención experimental, el propio trabajo del responsable de la recogida de datos, así como la experiencia del grupo participante, pueden reducir dichas pérdidas. De hecho, dado que en este momento ha finalizado la recogida de casos, podemos afirmar que esa limitación no ha existido, habiéndose logrado reclutar a los pacientes a priori previstos. Además, análisis preliminares ponen de manifiesto que desde el punto de vista sociodemográfico y clínico, la muestra «de seguimiento» es representativa de la muestra inicial, a pesar del número de abandonos durante el período de estudio. Otra posible limitación del estudio radica en el modo en que se ha llevado a cabo la aleatorización de los pacientes, ya que esta se realizó teniendo en cuenta la disponibilidad y preferencias personales de los pacientes, lo cual puede haber generado un sesgo de autoselección.
A modo de conclusión, señalar que el PSyMAC propone intervenciones de bajo coste y fácilmente adaptables al entorno clínico habitual que pueden ayudar a suplir la carencia de protocolos específicos de actuación y de programas preventivos de comportamiento suicida existente en nuestro país, pudiendo convertirse en un programa efectivo para el manejo y reducción del riesgo de suicidio.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste estudio fue en parte subvencionado por el Ministerio Español de Economía y Competitividad, Instituto de Salud Carlos III (referencia: PI10/01632) y Centro de Investigación en Red de Salud Mental (CIBERSAM). Patricia Burón ha sido financiada a través de la Beca Predoctoral Severo Ochoa de la Fundación para el Fomento en Asturias de la Investigación Científica Aplicada y la Tecnología (FICYT).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses