Determinar la influencia de la utilización de propofol y pentotal como anestésicos en la terapia electroconvulsiva (TEC), en relación con la duración de la crisis, la dosis eléctrica, la eficacia clínica, el perfil cardiovascular y la aparición de efectos cognitivos.
MétodoEstudio retrospectivo sobre 127 pacientes que recibieron TEC bilateral como tratamiento de un episodio depresivo mayor.
ResultadosLa duración media de la convulsión eléctrica en el grupo de propofol fue significativamente más corta que en el de pentotal (21,23±6,09 versus 28,24±6,67s; p<0,001). La dosis de estímulo media fue de 348,22 mC en el grupo de propofol y de 238 mC en el grupo de pentotal (p<0,001). Propofol se asoció a un menor incremento de la tensión arterial. No se encontraron diferencias en la respuesta clínica al tratamiento ni en la aparición de otros efectos adversos.
ConclusionesEl anestésico utilizado en la TEC puede determinar diferencias en parámetros como la duración de la crisis o la carga eléctrica aplicada. Sin embargo, estas diferencias no parecen traducirse en la eficacia clínica ni en el patrón de efectos adversos.
To determine the influence of propofol and thiopental as anesthetics in electroconvulsive therapy (ECT), as regards, seizure duration, electrical charge, clinical efficacy, cardiovascular profile, and presence of adverse cognitive effects.
MethodsA retrospective design including 127 patients who received bilateral ECT for the treatment of a major depressive episode.
ResultsThe mean seizure duration in the propofol group was significantly shorter than in the thiopental group (21.23±6.09 versus 28.24±6.67seconds, P<.001). The mean stimulus charge was 348.22 mC in the propofol group, and 238 mC in the thiopental group (P<.001). Propofol was associated with a lower increase in blood pressure. There were no differences between groups in treatment response or presence of adverse effects.
ConclusionsThe anesthetic agent used in ECT might determine differences in parameters such as seizure duration or electrical charge. However, this does not seem to be translated into differences in clinical efficacy or the pattern of adverse effects observed.
La terapia electroconvulsiva (TEC) requiere sedación con un anestésico de corta duración que interfiera lo menos posible en el umbral convulsivo y en la duración y calidad de la convulsión, y que a su vez garantice la estabilidad hemodinámica del paciente1. En las guías se acepta, a pesar de que es motivo de controversia, que el efecto terapéutico de la TEC depende de la producción de una convulsión generalizada con una duración adecuada2,3. En este sentido, se ha postulado que la elección del anestésico podría tener importantes consecuencias en la realización de la TEC, al poder afectar el umbral convulsivo y modificar la duración de la convulsión4,5.
Varios agentes anestésicos como metohexital, pentotal, propofol, etomidato y ketamina, caracterizados por una acción corta, son utilizados como inductores en la TEC. A pesar de que no existe un anestésico de elección, metohexital parece ser el de uso más generalizado3,6,7; sin embargo, no está disponible en España, donde propofol y pentotal son los utilizados2,8,9.
Propofol ha demostrado tener un mejor perfil hemodinámico y facilitar una recuperación poscrisis más rápida10–14. Sin embargo, podría acortar las crisis comiciales4,10,15–25 e incrementar el umbral convulsivo17, hecho que comportaría la aplicación de un mayor estímulo eléctrico15,17,20. Consecuentemente, el uso de propofol podría estar asociado a un mayor número de sesiones de TEC, así como a diferencias en la eficacia clínica y a una mayor aparición de efectos adversos26,27.
El objetivo del estudio es analizar las posibles diferencias entre propofol y pentotal respecto a parámetros de la TEC, respuesta clínica y efectos adversos.
MétodoMuestraUn total de 196 pacientes fueron reclutados entre los ingresados en los Servicios de Psiquiatría del Hospital Universitari de Bellvitge (pentotal) y el Hospital de Sabadell (propofol) durante el período 2005-2010. Cumplían criterios diagnósticos DSM-IV-TR de trastorno depresivo mayor y habían recibido un curso agudo de TEC. Fueron excluidos los que padecían otro trastorno en el eje i (excepto dependencia de la nicotina) o en el eje ii. Finalmente, se incluyeron para el análisis 127 pacientes (el 32,3% recibieron propofol y el 67,7% pentotal).
Variables recogidasA través de revisión de historias clínicas, se recogieron variables demográficas, de curso del trastorno y relativas al episodio. Durante la hospitalización se administraron escalas psicométricas -Hamilton Depression Rating Scale de 21 ítems (HDRS21) y GAF (Global Assessment of Function)- antes del inicio y la finalización del curso de TEC.
Respecto a la TEC, se recogieron el número de sesiones, la dosis de estímulo, la duración de la convulsión por sesión y la duración acumulada (clínica y electroencefalográfica), la necesidad de reestímulo, la impedancia, los parámetros cardiovasculares (tensión arterial y frecuencia cardíaca), y la aparición de otros efectos adversos agudos (cefalea y efectos cognitivos).
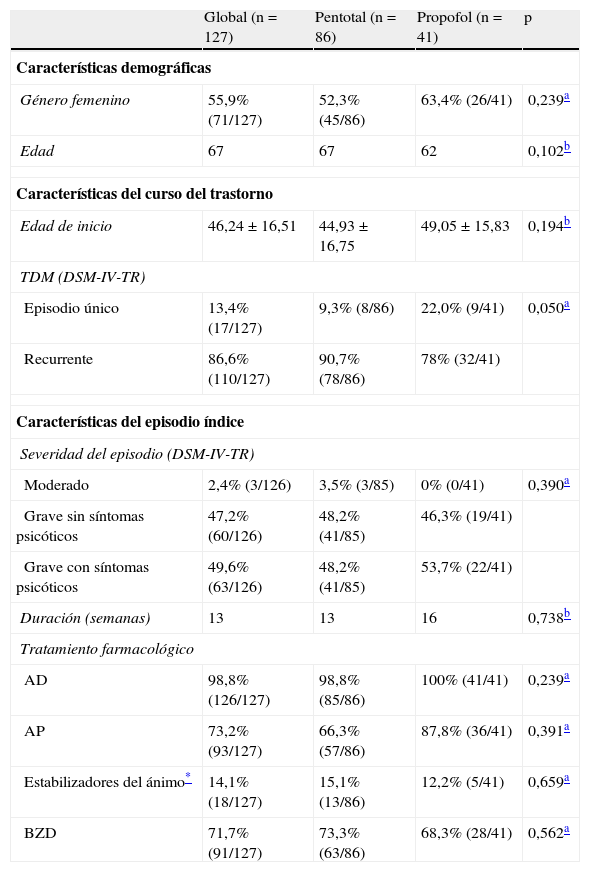
Las características demográficas, clínicas y de tratamiento han sido resumidas en la tabla 1.
Caracterización de la muestra
| Global (n=127) | Pentotal (n=86) | Propofol (n=41) | p | |
| Características demográficas | ||||
| Género femenino | 55,9% (71/127) | 52,3% (45/86) | 63,4% (26/41) | 0,239a |
| Edad | 67 | 67 | 62 | 0,102b |
| Características del curso del trastorno | ||||
| Edad de inicio | 46,24±16,51 | 44,93±16,75 | 49,05±15,83 | 0,194b |
| TDM (DSM-IV-TR) | ||||
| Episodio único | 13,4% (17/127) | 9,3% (8/86) | 22,0% (9/41) | 0,050a |
| Recurrente | 86,6% (110/127) | 90,7% (78/86) | 78% (32/41) | |
| Características del episodio índice | ||||
| Severidad del episodio (DSM-IV-TR) | ||||
| Moderado | 2,4% (3/126) | 3,5% (3/85) | 0% (0/41) | 0,390a |
| Grave sin síntomas psicóticos | 47,2% (60/126) | 48,2% (41/85) | 46,3% (19/41) | |
| Grave con síntomas psicóticos | 49,6% (63/126) | 48,2% (41/85) | 53,7% (22/41) | |
| Duración (semanas) | 13 | 13 | 16 | 0,738b |
| Tratamiento farmacológico | ||||
| AD | 98,8% (126/127) | 98,8% (85/86) | 100% (41/41) | 0,239a |
| AP | 73,2% (93/127) | 66,3% (57/86) | 87,8% (36/41) | 0,391a |
| Estabilizadores del ánimo* | 14,1% (18/127) | 15,1% (13/86) | 12,2% (5/41) | 0,659a |
| BZD | 71,7% (91/127) | 73,3% (63/86) | 68,3% (28/41) | 0,562a |
AD: antidepresivos; AP: antipsicóticos; BZD: benzodiacepinas; TDM: trastorno depresivo mayor.
Los datos son presentados como medias±desviación estándar para variables continuas, o como medianas cuando sea necesario, y como porcentajes para variables categóricas (número/total número).
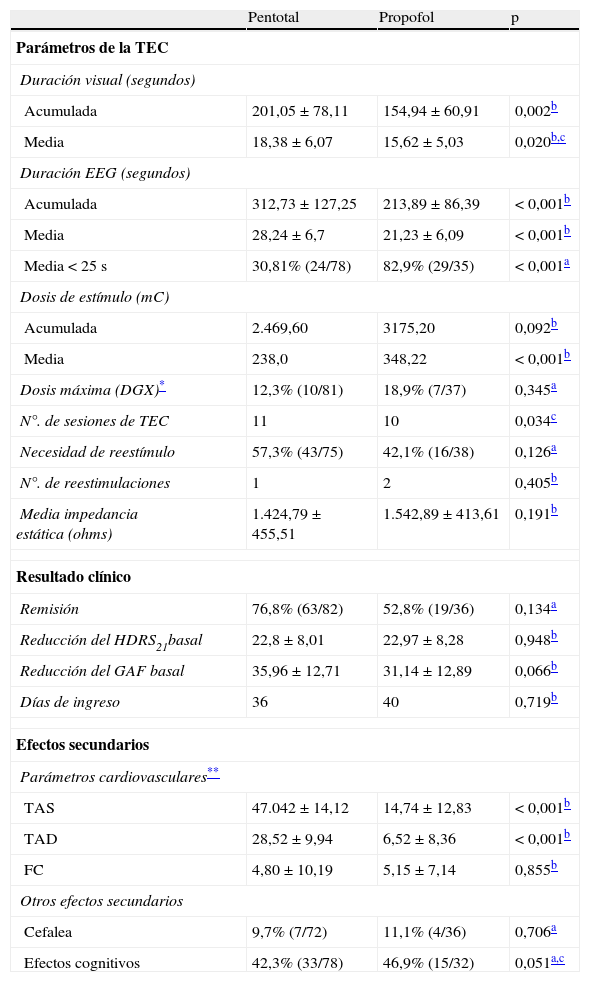
La TEC fue administrada usando Thymatron™ DGx y System IV (programas DGx y 2xdose) siguiendo las guías clínicas2,3. La anestesia incluyó: pentotal (1,5-2,5mg/kg) o propofol (0,75-1,5mg/kg) y succinilcolina (0,5mg/kg). Los pacientes fueron preoxigenados y ventilados manualmente. El emplazamiento de los electrodos fue bifrontotemporal3. Los datos correspondientes a la TEC están descritos en la tabla 2.
Parámetros de la TEC, resultados clínicos y efectos secundarios
| Pentotal | Propofol | p | |
| Parámetros de la TEC | |||
| Duración visual (segundos) | |||
| Acumulada | 201,05±78,11 | 154,94±60,91 | 0,002b |
| Media | 18,38±6,07 | 15,62±5,03 | 0,020b,c |
| Duración EEG (segundos) | |||
| Acumulada | 312,73±127,25 | 213,89±86,39 | <0,001b |
| Media | 28,24±6,7 | 21,23±6,09 | <0,001b |
| Media <25s | 30,81% (24/78) | 82,9% (29/35) | <0,001a |
| Dosis de estímulo (mC) | |||
| Acumulada | 2.469,60 | 3175,20 | 0,092b |
| Media | 238,0 | 348,22 | <0,001b |
| Dosis máxima (DGX)* | 12,3% (10/81) | 18,9% (7/37) | 0,345a |
| N°. de sesiones de TEC | 11 | 10 | 0,034c |
| Necesidad de reestímulo | 57,3% (43/75) | 42,1% (16/38) | 0,126a |
| N°. de reestimulaciones | 1 | 2 | 0,405b |
| Media impedancia estática (ohms) | 1.424,79±455,51 | 1.542,89±413,61 | 0,191b |
| Resultado clínico | |||
| Remisión | 76,8% (63/82) | 52,8% (19/36) | 0,134a |
| Reducción del HDRS21basal | 22,8±8,01 | 22,97±8,28 | 0,948b |
| Reducción del GAF basal | 35,96±12,71 | 31,14±12,89 | 0,066b |
| Días de ingreso | 36 | 40 | 0,719b |
| Efectos secundarios | |||
| Parámetros cardiovasculares** | |||
| TAS | 47.042±14,12 | 14,74±12,83 | <0,001b |
| TAD | 28,52±9,94 | 6,52±8,36 | <0,001b |
| FC | 4,80±10,19 | 5,15±7,14 | 0,855b |
| Otros efectos secundarios | |||
| Cefalea | 9,7% (7/72) | 11,1% (4/36) | 0,706a |
| Efectos cognitivos | 42,3% (33/78) | 46,9% (15/32) | 0,051a,c |
EEG: electroencefalográfica; FC: frecuencia cardíaca; GAF: Global Assessment of Function; HDRS21: Hamilton Depression Rating Scale; mC: milicoulombs; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica; TEC: terapia electroconvulsiva.
Los pacientes no completadores fueron excluidos (n=7). Los datos son presentados como medias±desviación estándar para variables continuas, o como medianas cuando sea necesario, y como porcentajes para variables categóricas (número/total número).
Todos los pacientes recibieron tratamiento farmacológico concomitante durante la TEC (tabla 1).
Medidas de evoluciónComo medida de eficacia clínica se utilizó la diferencia entre las puntuaciones de las escalas clínicas (HDRS21, GAF) antes y después del curso de TEC. Se consideró remisión una HDRS21 ≤728.
Medidas cognitivas y otros efectos adversosSe realizó una evaluación cualitativa (sí/no) del compromiso cognitivo agudo (quejas mnésicas subjetivas, déficits mnésicos no cuantificados, delírium) y de otros efectos adversos (cefalea), a través de la información recogida en las historias clínicas. Los parámetros cardiovasculares fueron recogidos antes y después de cada sesión de TEC.
Análisis estadísticoLos datos fueron analizados usando SPSS para Windows, v. 15.0 (SPSS, Chicago, EE. UU.). Se realizó un análisis descriptivo de las variables. Las diferencias potenciales entre grupos fueron evaluadas mediante medias o medianas y frecuencias (test χ2 o test exacto de Fisher y T de Student o U de Mann-Whitney). Las variables que mostraban una asociación en el análisis univariante y aquellas consideradas clínicamente relevantes fueron incluidas en un modelo de regresión múltiple (pasos sucesivos). La significación estadística se estableció en p<0,05 (bilateral). Se aplicó la corrección de Bonferroni para múltiples comparaciones.
ResultadosParámetros de la terapia electroconvulsivaEl grupo propofol requirió una dosis media de estímulo mayor (p<0,001) y presentó crisis comiciales más cortas (p<0,001). No se encontraron diferencias significativas respecto al número de sesiones de TEC recibidas ni a la necesidad o número de reestímulos (tabla 2).
Para confirmación de los resultados, se realizó un modelo de regresión múltiple incluyendo género, edad, impedancia, uso de hipnóticos, benzodiacepinas, anticomiciales y antipsicóticos como variables de interés. El análisis indicó que el uso de propofol y, en menor grado, una mayor edad y el uso de benzodiacepinas, explicaban hasta un 34% de la varianza asociada a la menor duración de la convulsión eléctrica (R2 corregida= 0,336, F=19.228; p=0,011), mientras que el uso de propofol, el uso de anticomiciales, y en menor medida, la mayor edad, explicaban casi el 20% de la varianza asociada a la mayor dosis de estímulo eléctrico (R2 corregida=0,191; F=9.521; p=0,009).
Respuesta clínica y efectos adversosNo se objetivaron diferencias significativas en la respuesta clínica a la TEC entre ambos grupos y tampoco en el porcentaje de pacientes que presentaron remisión o en los días de ingreso (tabla 2).
Los pacientes tratados con propofol presentaron un menor incremento de la tensión arterial (p<0,001). No se encontraron diferencias respecto a la frecuencia cardíaca, ni en la presencia de cefalea o efectos cognitivos (tabla 2).
DiscusiónSe ha evaluado de forma retrospectiva el uso de propofol y pentotal como agentes anestésicos durante la TEC. Nuestros resultados, en consonancia con la literatura previa, sugieren que el uso de propofol se asocia a una menor duración de la crisis comicial y a la necesidad de un mayor estímulo eléctrico4,10,15–25. En esta misma línea, las diferencias observadas entre ambos anestésicos no tuvieron traducción en la duración del tratamiento, en el número de sesiones administradas, ni en la respuesta clínica11,15,20,21,29, aspecto de marcada relevancia a nivel práctico. Únicamente un estudio ha comunicado diferencias en la eficacia clínica favorables al pentotal, no obstante estas solo se detectaban en las primeras 6 sesiones de TEC y desaparecían al final del tratamiento30.
En nuestro estudio, no se ha objetivado repercusión en la respuesta clínica atribuible a una menor duración de la crisis asociada a propofol. Este hecho, sumado al hallazgo de que un elevado porcentaje de pacientes muestra una duración de la crisis inferior a 25s, corrobora la opinión actual que plantea que la duración de la convulsión no sería el único indicador de eficacia terapéutica de la TEC3,15,31. En este sentido, otros parámetros de calidad de la convulsión, relacionados más directamente con la intensidad de la generalización de la crisis que con la duración de esta, como es el índice de supresión postictal, han sido propuestos como marcadores de eficacia32–36.
Otro aspecto controvertido de los anestésicos utilizados como inductores en la TEC es el relativo a la repercusión cognitiva. Existen resultados favorables a propofol18,37,38, a pesar de que este anestésico requiere dosis mayores de estímulo eléctrico, un factor que se ha relacionado directamente con un mayor compromiso cognitivo39. Sin embargo, en otros estudios esta asociación no se ha confirmado11,13,29,40–43 e incluso se ha descrito un mejor perfil cognitivo con pentotal15,30. La naturaleza retrospectiva de nuestro estudio y especialmente la ausencia de una evaluación de la función cognitiva con instrumentos específicos nos impide extraer conclusiones al respecto.
Por último, en nuestro estudio propofol se asoció a un mejor perfil hemodinámico (respecto al incremento de la tensión arterial). Este hecho ha sido informado en diferentes estudios13,14 y ha conducido a sugerir que propofol sería preferible en pacientes con mayor riesgo cardiovascular. Además, distintos autores han planteado que el menor incremento en la tensión arterial asociado al propofol podría traducirse en un menor compromiso cognitivo18,37,38.
A nivel práctico, podríamos concluir que: 1) ambos anestésicos parecen equivalentes en cuanto a la eficacia clínica de la TEC, a pesar de las diferencias en la convulsión y necesidad de carga, 2) propofol presentaría ventajas en pacientes con mayor riesgo cardiovascular, 3) otros parámetros, más allá de la duración de la crisis, parecen influir en la eficacia de la técnica, y 4) no existen datos consistentes respecto al compromiso cognitivo asociado a la utilización de los anestésicos.
No obstante, nuestros resultados deberían ser interpretados con cautela debido a las limitaciones derivadas del planteamiento metodológico. Las principales limitaciones parten de su naturaleza retrospectiva y del posible sesgo derivado del uso de cada agente anestésico en un centro distinto. No obstante, las diferencias significativas se centran en aspectos consistentemente asociados a la influencia del agente anestésico (duración de la crisis, intensidad de estímulo eléctrico requerido o efectos adversos cardiovasculares10,13–25). Son necesarios nuevos estudios controlados y aleatorizados que permitan profundizar en el conocimiento de los posibles efectos de los anestésicos sobre la eficacia clínica y los efectos adversos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de interés.
Los autores desean agradecer a Eva Aguilar, Noelia Ortuño, Marta Carulla y Joan Carles Oliva su contribución en la elaboración del estudio.