Este estudio evalúa la salud física de los pacientes con esquizofrenia y analiza el cambio en el porcentaje de pacientes con evaluaciones en los conocidos predictores de diabetes y riesgo cardiovascular antes y 6 meses después de la difusión del «Consenso Español sobre la Salud Física del Paciente con Esquizofrenia».
Material y métodosSe trata de un estudio epidemiológico de corte transversal no intervencionista, en que 229 psiquiatras evaluaron 1.193 historias clínicas de pacientes diagnosticados de esquizofrenia según CIE-10, atendidos en las consultas de psiquiatría programadas primero en enero y posteriormente en septiembre de 2007. Los resultados del estudio se analizaron mediante estadística descriptiva.
ResultadosSe incluyeron 1.193 pacientes evaluables, con una edad media de 39,7±11,6 años, diagnosticados de esquizofrenia desde hacía 15,0±10,3 años, y un 65,90% eran hombres. La presencia de enfermedades concomitantes fue del 39,98%, siendo hipercolesterolemia (46,33%), hipertrigliceridemia (33,54%) e hipertensión arterial (26,00%) las más frecuentes. Tras la difusión del Consenso, aumentó en un 13,75% el porcentaje de pacientes a los que se realizaron todas las mediciones de salud física. El 48,5% de los psiquiatras se consideraron conocedores del Consenso. El porcentaje de evaluaciones realizadas fue superior entre los psiquiatras conocedores del Consenso (17,32%) que entre aquellos que no lo conocían (10,33%).
ConclusionesLos resultados de este estudio muestran un aumento del control de la salud física de los pacientes con esquizofrenia tras la difusión del Consenso, que mejoraría el abordaje integral de estos pacientes para garantizar una esperanza de vida, calidad de vida y funcionamiento similares a los de la población general.
This study evaluates the physical health of patients with schizophrenia and analyzes the change in the percentage of patients with evaluations in the known diabetes and cardiovascular risk predictors before and 6 months after the dissemination of the “Consensus on Physical Health in Schizophrenia Patients”.
Material and methodsThis is an epidemiological non-interventional and transversal study, in which 229 psychiatrists evaluated 1,193 clinical records of patients with a diagnose of schizophrenia according to ICD-10, attended in the psychiatry consultations planned in January and September of 2007. Study results were analyzed using descriptive statistics.
Results1,193 evaluable patients were included, with a mean age of 39.7±11.6 years, diagnosed of schizophrenia 15.0±10.3 years ago, and a 65.90% were men. The presence of concomitant diseases was 39.98%, being hypercholesterolemia (46.33%), hypertriglyceridaemia (33.54%) and arterial hypertension (26.00%) the most frequent. After the dissemination of the Consensus, the percentage of patients who had all the physical measurements taken increased by 13.75%. Forty eight per cent of the psychiatrists were considered as being aware of the Consensus. The percentage of measurements taken was higher within the psychiatrists who were aware of the Consensus (17.32%) than within those who were not aware of it (10.33%).
ConclusionsThe results of this study show an increase of the physical health control from patients with schizophrenia after the dissemination of the Consensus, which should improve an integral approach of these patients to ensure a similar life expectancy, quality of life and function to the general population.
La esquizofrenia es una enfermedad mental crónica cuya prevalencia es del orden del 0,4–0,6%1,2, con escasas variaciones entre países3. Los síntomas de esta alteración suelen comenzar en adultos jóvenes: entre los 20–28 años para los hombres y 26–32 años para las mujeres4; y según la Organización Mundial de la Salud existen entre 24 y 25 millones de personas con esquizofrenia5. La esquizofrenia se asocia a tasas elevadas de morbilidad y aumento de la mortalidad, con una esperanza media de vida de 10 a 12 años menos en comparación con la población general6. En los pacientes con esquizofrenia son frecuentes los problemas de salud física, que contribuyen a la elevada tasa de mortalidad y a un descenso de la calidad de vida7. Los motivos de este aumento de la mortalidad observados incluyen el estilo de vida de los pacientes, el aumento de la tendencia al suicidio, el desarrollo prematuro de enfermedades cardiovasculares y la elevada prevalencia de síndrome metabólico (SM) y de trastornos metabólicos glucídicos y lipídicos8–10.
Dada la magnitud del problema y la ausencia de un abordaje coherente para promover la salud física de las personas con esquizofrenia en España, se consideró necesario elaborar guías a través de gabinetes de consenso que representasen las especialidades médicas para supervisar el estado de salud y mejorar los resultados de la esperanza de vida. Una revisión sistemática de la bibliografía reveló que el aumento de la mortalidad en los pacientes con esquizofrenia está asociado a enfermedades respiratorias, enfermedades cardiovasculares y cáncer10–12. En el 2007, las Sociedades Españolas de Psiquiatría y Psiquiatría Biológica elaboraron el Consenso Español sobre Salud Física del Paciente con Esquizofrenia12, que recoge los resultados del desarrollo de un documento consensuado sobre la evaluación de la salud física de los pacientes esquizofrénicos a lo largo de su vida, y recomendaciones para los procedimientos de diagnóstico y las intervenciones clínicas destinadas a controlar los factores de riesgo modificables que repercuten en la calidad de vida, la interrelación social y la esperanza de vida de este tipo de pacientes en España.
Se estimó que la difusión del Consenso sobre la Salud Física del Paciente con Esquizofrenia sería eficaz y haría que aumentara el porcentaje de pacientes sometidos a evaluaciones de la salud física. Por este motivo, se consideró vital evaluar cuál era el estado actual del conocimiento y las actitudes respecto al diagnóstico y el tratamiento del paciente con esquizofrenia antes y después de la publicación o difusión del Consenso para poder valorar la repercusión del mismo en el tratamiento de este grupo de pacientes.
El presente estudio examina la salud física de los pacientes con esquizofrenia y analiza el impacto de la diseminación del «Consenso sobre la Salud Física del Paciente con Esquizofrenia» en la evaluación de los psiquiatras sobre la salud física de los pacientes con esquizofrenia.
Material y métodosDiseño del estudio y poblaciónEstudio epidemiológico, no intervencionista, nacional y multicéntrico que incluye dos fases de recogida de datos transversales, una en enero de 2007 y otra en septiembre de 2007 (antes y después de la difusión del Consenso Español sobre Salud Física del Paciente con Esquizofrenia). El estudio se basó en la recogida de datos de las historias clínicas y la recogida de datos retrospectivos en ambas fases. En ambas fases se comprobaron los criterios de elegibilidad, se recogieron los datos demográficos, los antecedentes personales y familiares y la disponibilidad de parámetros clínicos relacionados con la salud física de los pacientes, y en la segunda fase además se analizó el perfil del investigador y el conocimiento del Consenso Español. Debían participar alrededor de 200 médicos psiquiatras de toda España, seleccionados en base a las cuotas establecidas en función de la distribución geográfica de los facultativos en las distintas regiones del territorio nacional y el tipo de centro (público, privado). Los psiquiatras participantes debían recoger datos de los primeros seis pacientes que acudieran a su consulta y cumplieran los criterios de inclusión y exclusión. Se incluyeron los datos de pacientes de ambos sexos con edad igual o superior a 18 años, en régimen ambulatorio, con un diagnóstico primario de esquizofrenia según CIE-10, que fueron atendidos en la consulta programada de psiquiatría, que no presentaran otra patología psicótica, que no participaran en ningún otro ensayo clínico y que no hayan sido visitados con carácter de urgencia o en una visita no programada.
Este estudio fue evaluado por el Comité Ético de Investigación Clínica del Hospital Universitario Ramón y Cajal de Madrid y se realizó cumpliendo con los requisitos éticos y legales aplicables y con las guías internacionales de estudios epidemiológicos y las Buenas Prácticas Clínicas, y siguiendo la Ley 15/1999 de Protección de Datos de Carácter Personal en relación a la confidencialidad de los datos del paciente. Todos los pacientes firmaron un formulario de autorización de recogida de datos.
Variables del estudioEl objetivo principal del estudio fue analizar el cambio en el porcentaje de pacientes con evaluaciones en los conocidos predictores de diabetes y riesgo cardiovascular antes y seis meses después de la difusión del «Consenso Español sobre Salud Física del Paciente con Esquizofrenia». Ello se valoró en base a la realización (sí/no) de cada una de las evaluaciones siguientes: IMC, peso, perímetro abdominal, perfil lipídico y glucemia.
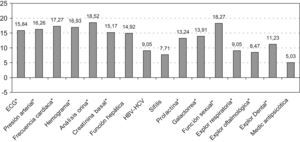
El objetivo secundario del estudio fue evaluar el cambio en el porcentaje de pacientes con las siguientes valoraciones: ECG; tensión arterial y frecuencia cardiaca; hemograma; bioquímica (función hepática, HIV, sífilis); prolactina: valoración clínica de galactorrea; análisis de orina y creatinina basal; determinación del papiloma virus (en mujeres); valoración clínica de patología respiratoria, alteraciones visuales y estado dental; y revisión de la medicación antipsicótica.
Otro objetivo secundario fue comparar el impacto de la difusión del Consenso en la evaluación de la salud física de los pacientes con esquizofrenia según la región, el ámbito clínico y el perfil profesional del psiquiatra.
Cada investigador participante debía cumplimentar un cuestionario en relación a su labor profesional y a su conocimiento sobre el Consenso. El conocimiento del Consenso se definió como haber participado en alguna actividad relacionada con el Consenso o tener conocimiento previo de alguna Guía de Consenso sobre la salud física del paciente con esquizofrenia.
Análisis estadísticoLas variables del estudio se analizaron mediante estadística descriptiva. Las variables cuantitativas se describieron mediante media, desviación estándar, rango y valores mínimos y máximos. Para las variables que siguieron una distribución normal (prueba de Shapiro-Wilks) se utilizó la mediana y el rango intercuartil. Las variables cualitativas se describieron mediante las medias de las frecuencias relativas y absolutas.
El análisis primario se realizó estimando el intervalo de confianza de la diferencia en el porcentaje de pacientes en los que se realizaron todas las mediciones de la salud física en la evaluación transversal de la fase 1 y de la fase 2. Para el análisis del cambio se utilizó la prueba de McNemar (análisis apareado). Se utilizó un nivel de significación estadístico de p<0,05 unilateral. El análisis estadístico se realizó con el software estadístico SAS© v. 8.0. (SAS Institute Inc., Cary, NC, USA).
ResultadosDatos sociodemográficos y clínicos de los pacientesDe los 1.418 pacientes inicialmente incluidos en las dos evaluaciones transversales, quedaron 1.193 pacientes válidos para análisis, visitados en ambas fases del estudio. La distribución de los pacientes por zona geográfica fue similar: 22,05% (n=263) en la zona noroeste, 23,47% (n=280) en la zona centro, 24,81% (n=296) en la zona noreste y 29,67% (n=354) en la zona sur.
De los 1.193 pacientes participantes en el estudio, el 65,90% (n=777) de los pacientes evaluables fueron hombres, y la edad media fue de 39,7±11,6 años. El tiempo medio del diagnóstico de esquizofrenia fue de 15,0±10,3 años, y el 72,09% (n=860) de los pacientes padecían esquizofrenia paranoide. El 27,24% (n=325) presentaron antecedentes directos familiares de esquizofrenia: hermanos (38,15%), padre (16,6%) y madre (16,3%).
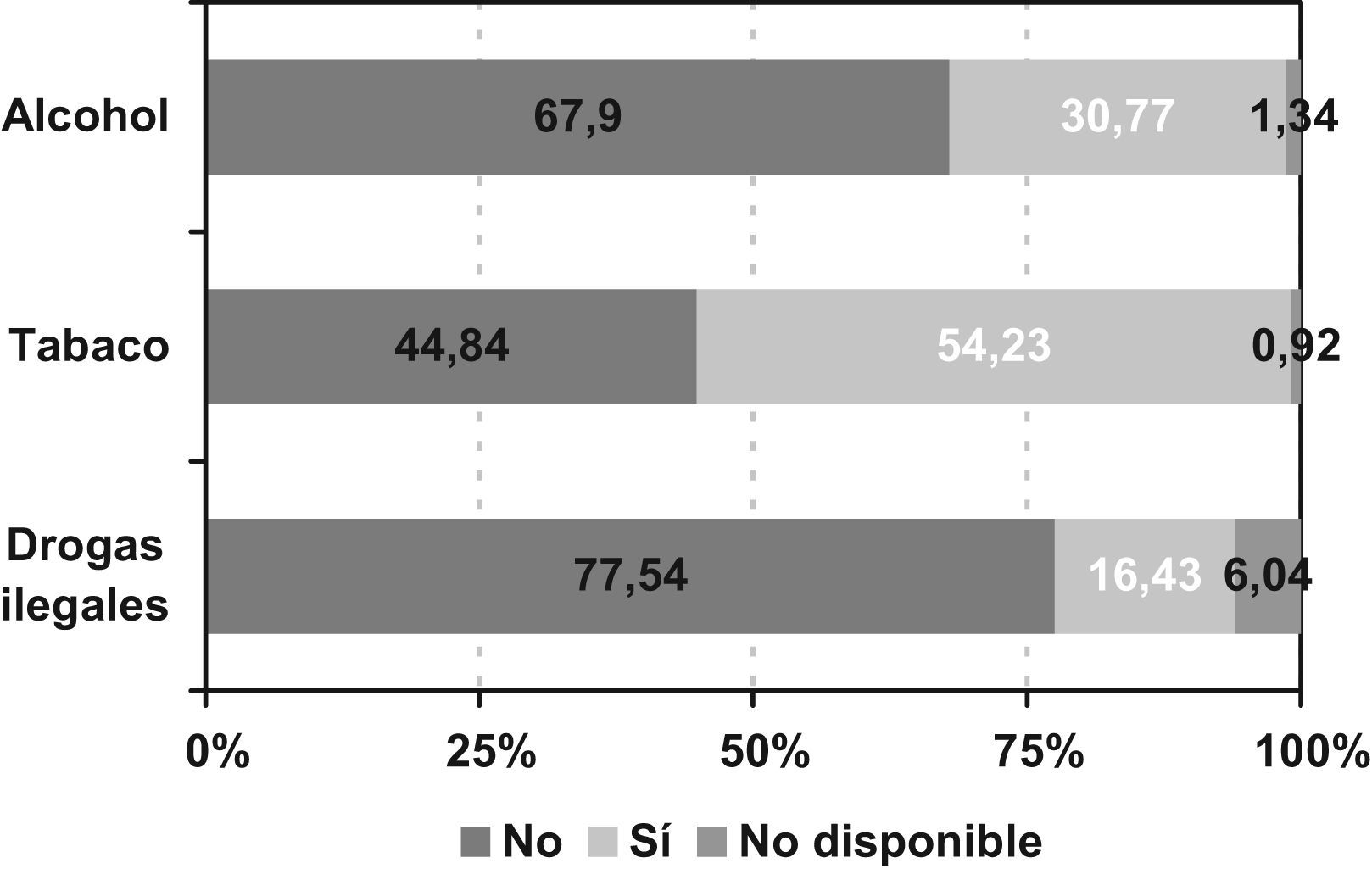
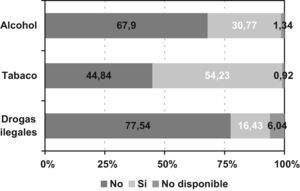
Respecto al estilo de vida (fig. 1), el 30,77% (n=367) de los pacientes indicaron consumir alcohol y el 54,23% (n=647) eran fumadores habituales. El 16,43% (n=196) revelaron consumir drogas ilegales, mayoritariamente cannabis (86,7%) y cocaína (35,7%). No se observaron diferencias significativas entre las zonas geográficas en cuanto al estilo de vida.
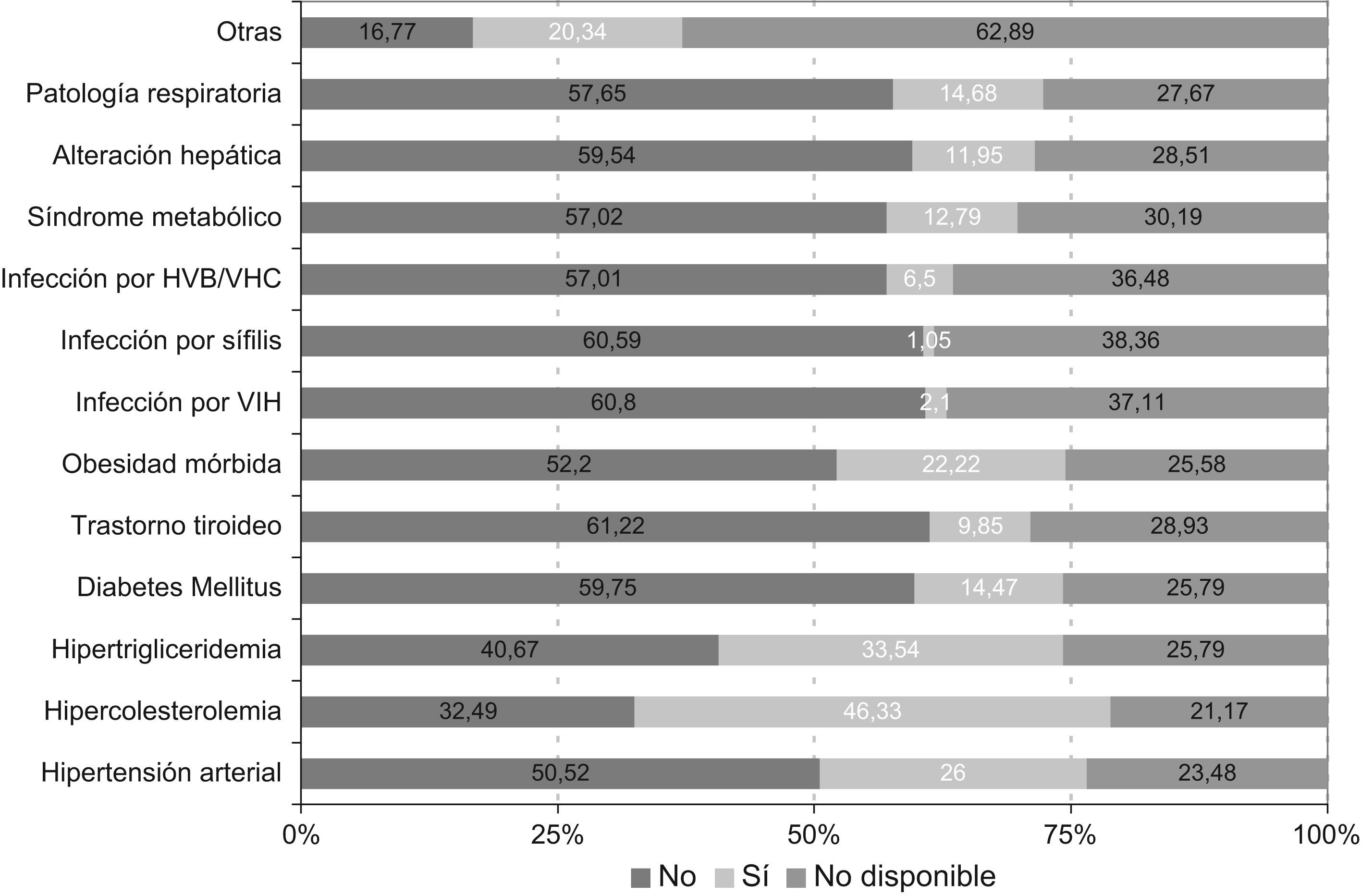
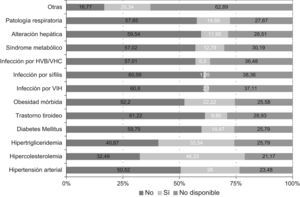
En relación a las enfermedades físicas concomitantes, el 39,98% (n=477) de los pacientes presentó alguna enfermedad física concomitante, con una media de 2,3±1,5 enfermedades por paciente. La figura 2 muestra la prevalencia de las enfermedades concomitantes, siendo las de mayor prevalencia hipercolesterolemia (46,33%), hipertrigliceridemia (33,54%) e hipertensión arterial (26,00%). Cabe destacar el elevado porcentaje de pacientes con información no disponible entre las patologías consultadas que osciló entre un 21,17% y un 38,36%.
Datos sociodemográficos de los investigadoresParticiparon un total de 229 investigadores que reclutaron los 1.193 pacientes evaluables, se obtuvieron datos completos de 167 investigadores, siendo el 94,2% de ellos de la zona centro, el 74,5% de la zona noroeste, el 58,9% de la zona noreste y el 66,7% de la zona sur. El 82,93% de los investigadores trabajaban en un centro público, y el 96,39% estaban en una zona urbana. El 65,66% (n=109) de los investigadores participantes fueron hombres, con una edad media de 44,8±8,3 años.
El 48,50% (n=81) de los investigadores fueron considerados como conocedores del Consenso, y el 88,89% (n=72) de estos psiquiatras indicaron que el Consenso les influyó en algún grado.
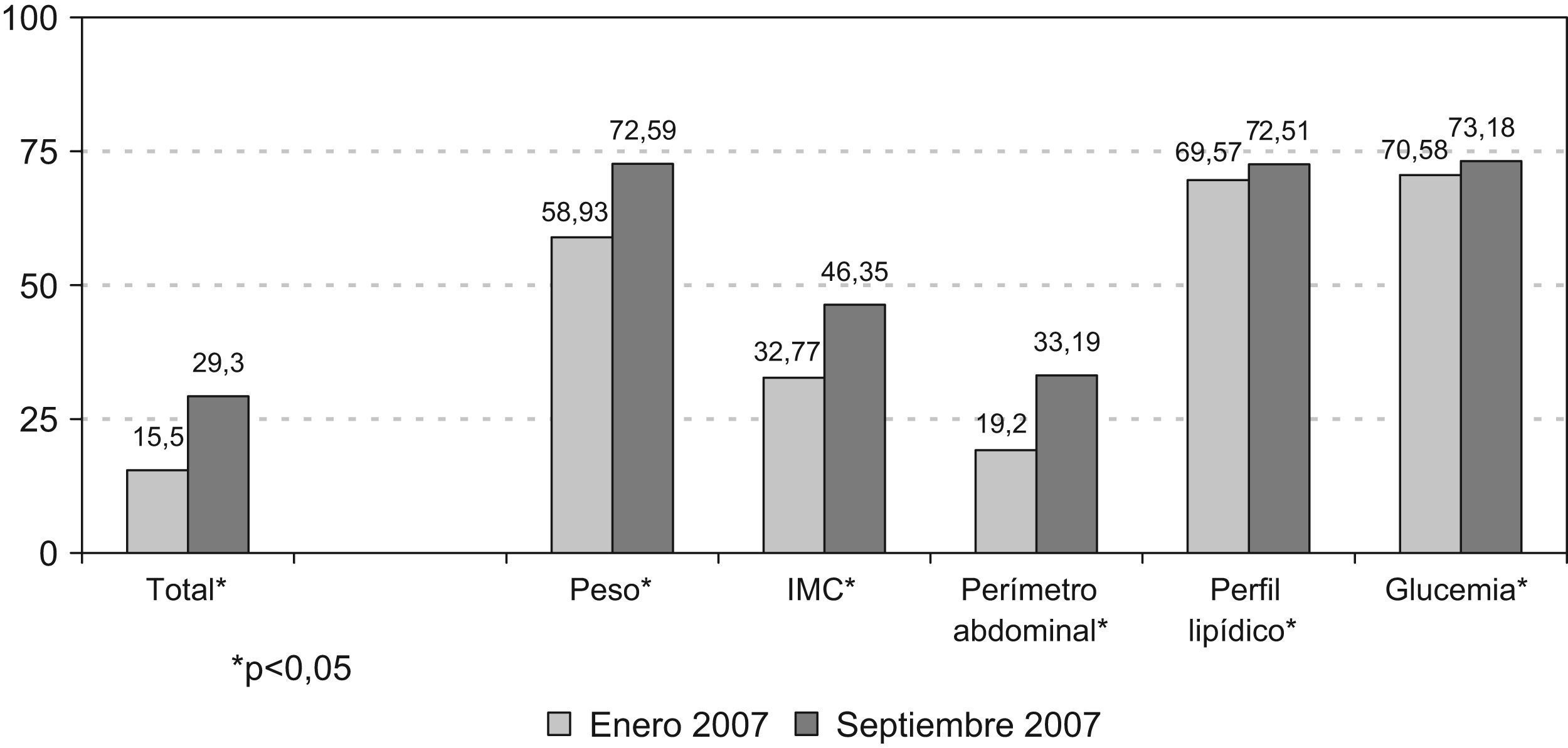
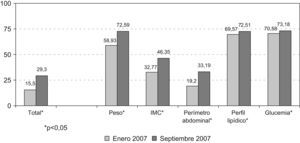
Impacto del ConsensoEl porcentaje de pacientes con evaluaciones en todos los predictores de salud física antes de la difusión del Consenso fue del 15,5%, mientras que después de la difusión del Consenso fue del 29,3%. Por lo tanto, después de la difusión del Consenso, hubo un aumento significativo (p<0,05) de recogida de información sobre los predictores de salud física del orden del 13,75%. En particular, aumentó significativamente (p<0,05) el porcentaje de pacientes con evaluaciones para cada uno de los parámetros: 13,66% para peso, 13,58% para IMC, 14,00% para perímetro abdominal, 2,93% para perfil lipídico y 2,60% para glucemia (fig. 3).
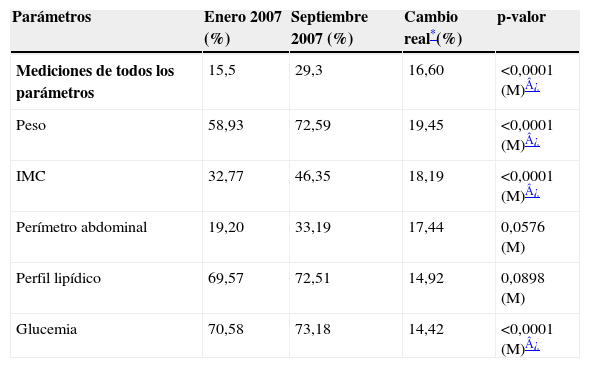
Al analizar el porcentaje de cambio real entendido como pacientes en los que se evaluaron los parámetros después de la difusión del Consenso sin disponer de evaluación previa, se observó un aumento significativo (p<0,0001) del 16,60% para todos los parámetros, del 19,45% para el peso, del 18,19% para el IMC y del 17,44% para el perímetro abdominal. También se detectaron aumentos del 14,92% para el perfil lipídico y del 14,42% para la glucemia, si bien estos no fueron significativos (tabla 1).
Evaluaciones de los predictores de salud física antes y después de la difusión del Consenso
| Parámetros | Enero 2007 (%) | Septiembre 2007 (%) | Cambio real*(%) | p-valor |
| Mediciones de todos los parámetros | 15,5 | 29,3 | 16,60 | <0,0001 (M)¿ |
| Peso | 58,93 | 72,59 | 19,45 | <0,0001 (M)¿ |
| IMC | 32,77 | 46,35 | 18,19 | <0,0001 (M)¿ |
| Perímetro abdominal | 19,20 | 33,19 | 17,44 | 0,0576 (M) |
| Perfil lipídico | 69,57 | 72,51 | 14,92 | 0,0898 (M) |
| Glucemia | 70,58 | 73,18 | 14,42 | <0,0001 (M)¿ |
M: McNemar.
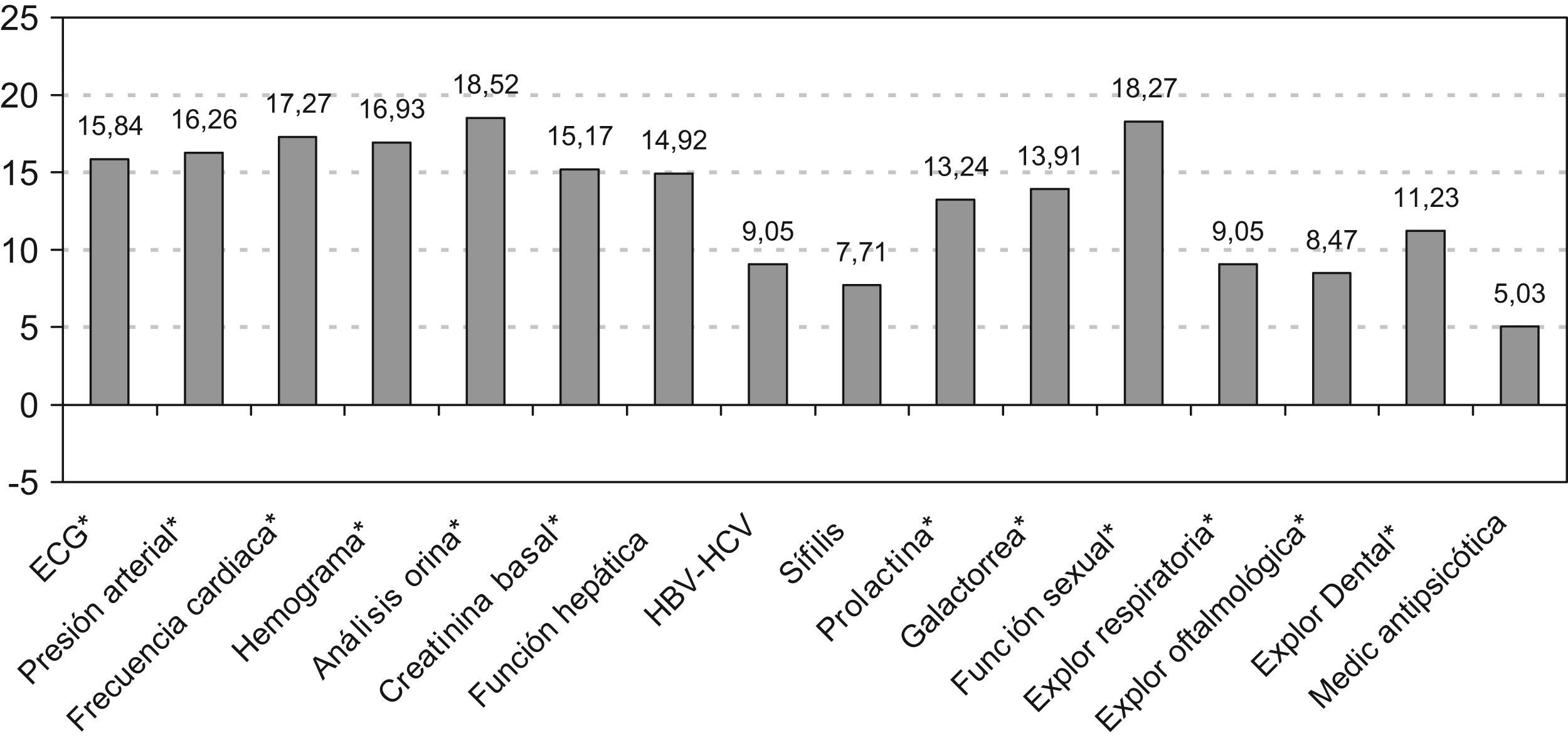
En la figura 4 se observa el aumento del porcentaje de evaluación de parámetros diagnósticos como ECG, presión arterial, frecuencia cardiaca, hemograma, función hepática y sífilis entre otros, después de la difusión del Consenso sin disponer de evaluación previa.
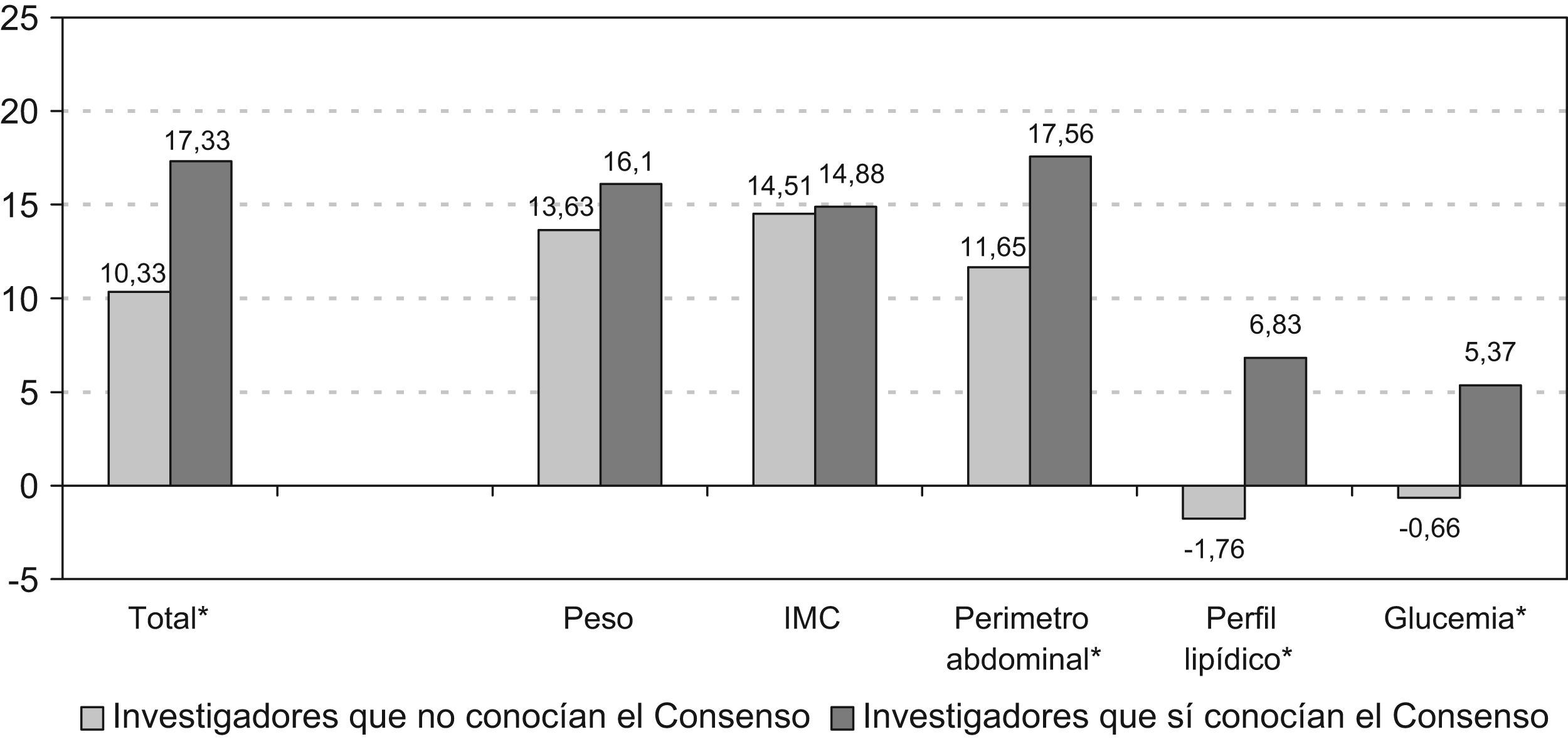
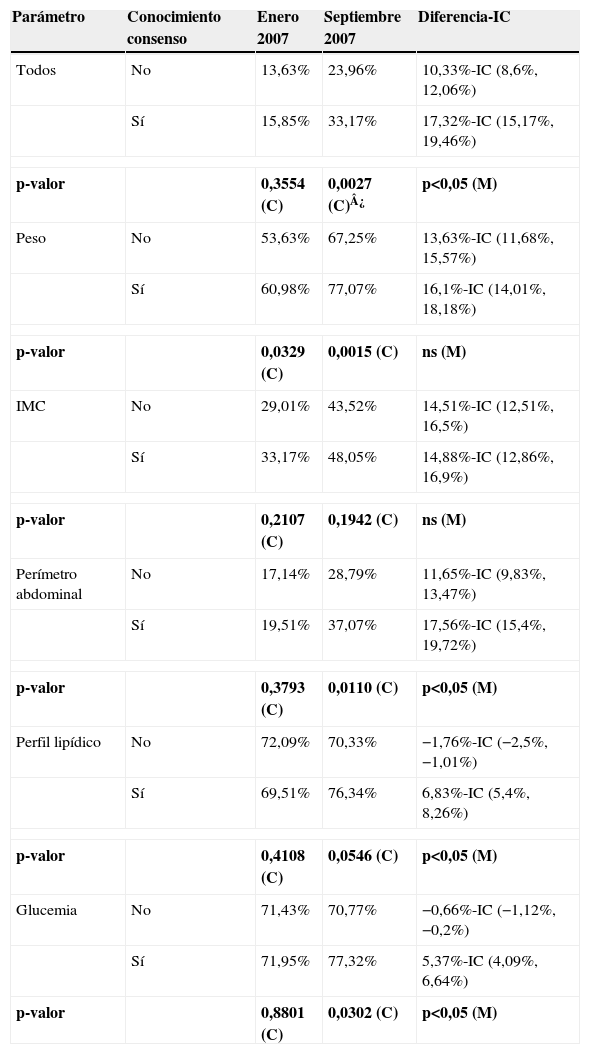
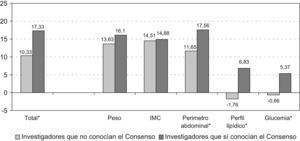
Impacto del Consenso según el conocimiento del mismo por parte del investigadorLa tabla 2 y la figura 5 muestran el aumento del porcentaje de evaluación de los predictores de salud física entre antes y después de la difusión del Consenso independientemente de si el investigador tenía o no conocimiento del Consenso, alcanzando significación para todos los parámetros excepto para el perfil lipídico y la glucemia.
Evaluaciones de los predictores de salud física antes y después de la difusión del Consenso según el conocimiento del mismo por los investigadores
| Parámetro | Conocimiento consenso | Enero 2007 | Septiembre 2007 | Diferencia-IC |
| Todos | No | 13,63% | 23,96% | 10,33%-IC (8,6%, 12,06%) |
| Sí | 15,85% | 33,17% | 17,32%-IC (15,17%, 19,46%) | |
| p-valor | 0,3554 (C) | 0,0027 (C)¿ | p<0,05 (M) | |
| Peso | No | 53,63% | 67,25% | 13,63%-IC (11,68%, 15,57%) |
| Sí | 60,98% | 77,07% | 16,1%-IC (14,01%, 18,18%) | |
| p-valor | 0,0329 (C) | 0,0015 (C) | ns (M) | |
| IMC | No | 29,01% | 43,52% | 14,51%-IC (12,51%, 16,5%) |
| Sí | 33,17% | 48,05% | 14,88%-IC (12,86%, 16,9%) | |
| p-valor | 0,2107 (C) | 0,1942 (C) | ns (M) | |
| Perímetro abdominal | No | 17,14% | 28,79% | 11,65%-IC (9,83%, 13,47%) |
| Sí | 19,51% | 37,07% | 17,56%-IC (15,4%, 19,72%) | |
| p-valor | 0,3793 (C) | 0,0110 (C) | p<0,05 (M) | |
| Perfil lipídico | No | 72,09% | 70,33% | −1,76%-IC (−2,5%, −1,01%) |
| Sí | 69,51% | 76,34% | 6,83%-IC (5,4%, 8,26%) | |
| p-valor | 0,4108 (C) | 0,0546 (C) | p<0,05 (M) | |
| Glucemia | No | 71,43% | 70,77% | −0,66%-IC (−1,12%, −0,2%) |
| Sí | 71,95% | 77,32% | 5,37%-IC (4,09%, 6,64%) | |
| p-valor | 0,8801 (C) | 0,0302 (C) | p<0,05 (M) | |
Test estadístico: (C) Chi-square test/(McNemar). ¿p<0,05.
Al analizar el porcentaje de cambio real entendido como pacientes en los que se evaluaron los parámetros después de la difusión del Consenso sin disponer de evaluación previa, se observó un aumento superior entre los investigadores que tenían conocimiento del Consenso: 20,49 vs. 13,19% para todos los parámetros, 21,95 vs. 17,14% para el peso, 20,49 vs. 17,14% para el IMC, 21,46 vs. 14,51% para el perímetro abdominal, 16,83 vs. 10,99% para el perfil lipídico y 15,61 vs. 10,99% para la glucemia, si bien los cambios no fueron significativos para ningún parámetro.
DiscusiónEste es el primer estudio epidemiológico realizado en España que describe la salud física de los pacientes con esquizofrenia y analiza el impacto de la difusión del Consenso Español sobre la Salud Física del Paciente con Esquizofrenia.
En relación al estilo de vida, se sabe que el abuso de sustancias comórbidas afectará el curso de la esquizofrenia, de hecho, alrededor del 50% de los pacientes con esquizofrenia desarrollan alteraciones por abuso de alcohol o de sustancias ilícitas en algún momento de su vida13. Entre los resultados del presente estudio, se ha detectado que el 31% de los pacientes que participaron eran consumidores de alcohol y que el 16% consumían drogas ilegales, mayoritariamente cannabis (87%) y cocaína (36%). Muchos pacientes afectados por la esquizofrenia abusan del alcohol o toman drogas ilegales posiblemente para tratar de aliviar los síntomas o en un intento de sobrellevar la sensación de temor, aislamiento y depresión que sufren14. En concreto el uso de cannabis es especialmente común entre los pacientes más jóvenes y puede contribuir a desencadenar un brote psicótico.
Por otra parte, los resultados de este estudio mostraron que el 54% de los pacientes con esquizofrenia que participaron eran fumadores habituales. Se sabe que el tabaco se relaciona con la presencia de patología respiratoria, que suele ser frecuente en los pacientes con esquizofrenia. De hecho, los pacientes con esquizofrenia presentan una tasa superior de síntomas respiratorios y peor función pulmonar en comparación con la población general15. En este estudio, el porcentaje de pacientes afectos de patología respiratoria no fue demasiado elevado (15%), tal vez debido al relativamente bajo promedio de edad de los pacientes. Presumiblemente y a menos que se adopten acciones para disminuir/suspender el consumo de tabaco, el porcentaje de pacientes con patología respiratoria entre la población estudiada aumentará en los próximos años. En este sentido, la introducción de intervenciones sanitarias para ayudar a dejar de fumar a los pacientes con esquizofrenia podría tener una buena acogida y se suelen obtener buenos resultados16.
La esquizofrenia se ha asociado con mayores tasas de comorbilidad física y con un exceso de mortalidad. Está demostrado que el 50% de los pacientes con esquizofrenia presentan al menos una enfermedad física o psiquiátrica comórbida12. Entre las enfermedades físicas más frecuentes destacan las enfermedades cardiovasculares, metabólicas, endocrinas, neurológicas, infecciosas y trastornos por abuso de sustancias. Estos datos se confirman entre los pacientes con esquizofrenia participantes en el presente estudio, donde se observó que el 40% de los mismos presentó alguna enfermedad física concomitante, con una media de 2 enfermedades por paciente. Cabe destacar que las enfermedades concomitantes de mayor prevalencia fueron la hipercolesterolemia (46%), la hipertrigliceridemia (33%) y la hipertensión arterial (26%). Las alteraciones halladas contribuyen notablemente al desarrollo de enfermedades cardiovasculares y alteraciones metabólicas17–20.
Los pacientes con esquizofrenia tienen un menor acceso a cuidados de salud, consumen menos cuidados de salud y son menos cumplidores con sus regímenes de tratamiento que la población general12,18. De hecho, a pesar de las elevadas tasas de problemas de salud física entre los pacientes con esquizofrenia, tienen un menor acceso a cuidados de salud y por lo tanto tienen menos oportunidades de detección y prevención de factores de riesgo cardiovascular21,22. La comorbilidad física de los pacientes con esquizofrenia pasa frecuentemente inadvertida y por lo tanto es infratratada, por lo que en general estos pacientes presentan un elevado riesgo de no recibir cuidados de salud adecuados23. En el presente estudio, se observa que el rango de información no disponible para las enfermedades concomitantes fue de entre 21 y 38%, este hecho confirma que hay un alto porcentaje de enfermedades orgánicas de los pacientes con esquizofrenia que están infradiagnosticadas y su supervisión es insuficiente. No obstante, las intervenciones sanitarias en relación con la educación en salud física determinan un cambio beneficioso sobre el estilo de vida de los pacientes con esquizofrenia24.
En relación al objetivo principal del estudio, al analizar el cambio en el porcentaje de pacientes con evaluaciones en los predictores de diabetes y riesgo cardiovascular antes y después de la difusión del Consenso, se observó un aumento de la recogida de información sobre los predictores de salud física del orden del 14%. El aumento detectado de pacientes sometidos a evaluaciones de salud física confirma la eficacia de la difusión del Consenso. Cabe destacar el mayor aumento (17%) del porcentaje de evaluaciones al analizar el cambio real entendido como porcentaje de pacientes que no tenían ninguna medición previa y a los que se les realizó la medición después de la difusión del Consenso, puesto que indica la sensibilización a recoger y documentar parámetros de salud física en los pacientes con esquizofrenia. Es evidente que cuantos más pacientes con esquizofrenia sean sometidos a evaluaciones de salud física, podrán beneficiarse en mayor número de un abordaje y control integral12.
La eficacia de la difusión del Consenso también queda patente al analizar el aumento del porcentaje de evaluación de los parámetros de salud física después de la difusión del Consenso sin disponer de evaluación previa, puesto que se observa un aumento significativo de evaluaciones para la mayor parte de los parámetros analizados (75%).
Nuevamente, al comparar el impacto de la difusión del Consenso en la evaluación de la salud física de los pacientes con esquizofrenia según el perfil profesional del psiquiatra, se constató el aumento del porcentaje de evaluaciones realizadas, entre los dos grupos de psiquiatras (17% entre los que tenían conocimiento del Consenso y 10% entre los que no lo tenían), siendo la diferencia en el porcentaje de recogida de información mayor en el grupo de psiquiatras que se consideró conocedor del Consenso.
La importancia de evaluar estos parámetros ha sido ampliamente demostrada. Así, se ha encontrado que los pacientes con esquizofrenia presentan una mayor prevalencia de portadores de anticuerpos VHC y una mayor prevalencia de infección por VIH que la población general25–27. Igualmente los pacientes con esquizofrenia presentan una incidencia y prevalencia de diabetes27–30 y del síndrome metabólico11,31,32 de como mínimo el doble en comparación con la población general. Los pacientes con esquizofrenia también presentan una mayor tasa de insuficiencia cardiaca, arritmias y síncope20 y una tasa superior de síntomas respiratorios y peor función respiratoria15. Finalmente respecto a analizar la mortalidad global, los pacientes con esquizofrenia presentan un riesgo de muerte superior al de la población general17,33,34. La excesiva mortalidad cardiovascular es atribuible en parte al aumento del riesgo de los factores de riesgo de enfermedad coronaria modificables: obesidad, consumo de tabaco, diabetes, hipertensión y dislipemia22.
Los resultados hallados en este estudio, apoyan la necesidad de que los psiquiatras sean capaces de detectar y reducir los factores de riesgo asociados a la enfermedad cardiovascular, como la obesidad, la hiperlipemia, la diabetes y la hipertensión, seguidas de las enfermedades relacionadas con la conducta de los pacientes, como las infecciones por VIH y hepatitis B y C principalmente, y la patología respiratoria, fuertemente vinculada a los elevados índices de tabaquismo que habitualmente presentan los pacientes con esquizofrenia.
Este estudio tendría una posible limitación, y es que si bien los 229 médicos psiquiatras que participaron en el estudio, constituyen una muestra amplia y heterogénea de todas las regiones de España, y que proporcionan servicios en diferentes ámbitos (público, privado), no puede descartarse que no se tratara de una muestra representativa de todos los psiquiatras que actualmente trabajan en este país. No obstante, esta posible limitación no afectaría a la evaluación de los objetivos del estudio.
Como conclusión, los resultados obtenidos en el presente estudio apoyan que aunque otras acciones puedan haber influido, la difusión del «Consenso sobre la Salud Física del Paciente con Esquizofrenia», ha sensibilizado al psiquiatra respecto al abordaje integral del paciente con esquizofrenia, promoviendo el control de la salud física de estos pacientes, lo que sin duda contribuiría a garantizar que tengan una esperanza de vida, calidad de vida y funcionamiento similares a la población general
FinanciaciónEste estudio fue patrocinado por Bristol Myers Squibb y Otsuka Pharmaceutical.
Conflictos de interesesLos autores declaran no tener ningún conflicto de intereses en relación con este artículo.