Prevenir las hospitalizaciones en los trastornos psicóticos es un objetivo importante, por eso los antipsicóticos de larga duración son una buena opción debido a que aseguran un mayor control de la adherencia. Por otra parte, en el actual contexto económico, los estudios farmacoeconómicos son necesarios. Nosotros hemos estimado el efecto del palmitato de paliperidona de larga duración (PP-LAI) en la prevención y hemos calculado el coste económico en los 12 meses que preceden al inicio del tratamiento con PP-LAI y los 12 meses posteriores.
MétodosEstudio de imagen en espejo de 71 pacientes diagnosticados de trastorno psicótico y tratados con PP-LAI. En el primer análisis medimos a lo largo de un año: número de hospitalizaciones/año, número de hospitalizaciones en días, número de atenciones en Urgencias/año y si hay medicación antipsicótica asociada al tratamiento de larga duración. Después de esta fase, aplicamos la Ley de Tasas de la Generalitat Valenciana para el análisis económico y estimamos el gasto por hospitalización (5.640,41€) y por urgencia hospitalaria (187,61€).
Resumen de los resultadosDespués de un año de tratamiento con PP-LAI (dosis media=130,65mg/mes) obtuvimos mejores datos de las variables asistenciales: reducción del total de hospitalizaciones, 78,8% (p=0,009); acortamiento en los días de hospitalización, 89,4% (p=0,009); disminución en el número de asistencias en Urgencias, 79,1% (p=0,002); reducción en la proporción de antipsicóticos asociados al tratamiento de larga duración, 21% (p<0,0001); incremento de la monoterapia, 53,8% (p<0,0001). Además, después de 12 meses de tratamiento con PP-LAI obtuvimos una reducción en el gasto de los pacientes hospitalizados (ahorro de 175.766,54€) y un incremento en el gasto de los antipsicóticos del 32% (equivalente a 151.126,92€)
ConclusionesPP-LAI puede ser una terapia efectiva para el tratamiento de pacientes con trastornos psicóticos severos: mejora la estabilidad sintomática y puede prevenir las hospitalizaciones con un control sintomático coste-efectivo.
Prevent hospitalizations in psychotic disorders is an important aim, so long-acting antipsychotic is a good option that can control better the correct adherence. Moreover, in the current economic context pharmacoeconomic studies are necessary. We estimate the effect in prevention of paliperidone palmitate long-acting injection (PP-LAI) and calculate the economic cost in the 12 months preceding the start of treatment with PP-LAI and 12 months later.
MethodsMirror image study of 71 outpatients diagnosed with psychotic disorders and treated with PP-LAI. In a first analysis, we measured along one year: number of hospitalizations/year, number of hospitalization in days, number of emergency assists/year and if there is antipsychotics associated to long-acting treatment. After this phase, we applied Fees Act of Valencia for economic analysis and estimate of the cost per hospitalization (€ 5,640.41) and hospital emergency (€ 187.61).
Summary of resultsAfter one year of treatment with PP-LAI (mean dose=130.65mg/month), we obtained greater numbers in assistance variables: total hospitalizations decrease, 78.8% (P=.009); shortening in hospitalization days, 89.4% (P=.009); abridgement of number of emergency assists, 79.1% (P=.002); decrease of rate of antipsychotics associated to long-acting treatment, 21% (P<.0001); increase in monotherapy, 53.8% (P<.0001). Therefore, after 12 months of treatment with PP-LAI we obtained a reduction in inpatient spending (savings of € 175,766.54) and increased spending on antipsychotics 32% (equivalent to € 151,126.92).
ConclusionsPP-LAI can be an effective therapy for the treatment of patients with severe psychotic disorders: improves symptomatic stability and can prevent hospitalizations with cost-effective symptom control.
Existe evidencia de que la medicación antipsicótica puede mejorar y controlar los síntomas en pacientes con esquizofrenia, pero la adherencia al tratamiento es pobre, con tasas de no adherencia que oscilan entre ∼40-60%1. Prevenir las hospitalizaciones en los trastornos psicóticos es un objetivo importante, por eso los antipsicóticos de larga duración son una buena opción para controlar mejor una adecuada adherencia debido a que pueden mejorarla, y reducir los síntomas y el riesgo de recaída y rehospitalización, particularmente en los pacientes más gravemente enfermos2–4. Además, en nuestro ambiente, y con el actual contexto económico, los estudios farmacoeconómicos son necesarios para evaluar el coste actual de los distintos tratamientos antipsicóticos y lo que cuestan en su conjunto a la sociedad5. Los mayores costes suelen deberse al incremento de las hospitalizaciones y la duración de la estancia hospitalaria, lo que se acompaña de mayores costes en los servicios de los pacientes ambulatorios y su medicación6. Existen estudios de coste-efectividad del palmitato de paliperidona de larga duración (PP-LAI) con una reducción en el gasto total comparado con otros tratamientos7,8.
En este estudio hemos estimado el efecto del PP-LAI con indicadores clínicos (prevención de recaídas clínicas, número de días de hospitalización, número de asistencias en Urgencias y si hay otro antipsicótico asociado) y hemos calculado el coste económico de las intervenciones hospitalarias y el tratamiento antipsicótico en los 12 meses previos al inicio del tratamiento con PP-LAI, 12 meses después, y hemos evaluado la diferencia.
MétodosSe ha analizado una muestra de 71 pacientes ambulatorios del Centro de Salud Mental de La Mata (Torrevieja, Alicante). Todos los datos fueron anonimizados y protegidos con seguridad conforme a la Ley Orgánica de Protección de Datos. Los pacientes tenían una edad comprendida entre 19 y 76 años (inclusive) y eran de ambos sexos (32 mujeres y 39 hombres), con una edad media de 43,5 años (DE 13,8). Quince de ellos estaban con pareja o casados y 56 eran solteros o divorciados. Solo 11 pacientes vivían solos (60 vivían con otra persona) y 12 estaban trabajando (59 desempleados). Todos los pacientes debían estar diagnosticados de un trastorno psicótico (según los criterios del Diagnostic and Statistical Manual of Mental Disorders, 4th Edition): esquizofrenia 68%, trastorno esquizoafectivo 13%, psicosis no especificada 11% y trastorno psicótico 8%. Todos ellos debían ser tratados con el PP-LAI (≥28 días). Por otro lado, los criterios de exclusión consistían en: diagnóstico psiquiátrico debido a una medicación/sustancia de abuso o a una condición médica general; signos o síntomas de abstinencia; historia de síndrome neuroléptico maligno o discinesia tardía; mujer embarazada o que no use un método adecuado de contracepción a menos que presente posmenopausia superior a un año.
El diseño del estudio es de imagen en espejo (se valoran los mismos pacientes antes y después de recibir el tratamiento de larga duración), en el que la muestra es seguida durante un año (2013-2014). Las evaluaciones se llevaron a cabo en 2 momentos: 12 meses antes del inicio del PP-LAI y 12 meses después del tratamiento con PP-LAI.
El análisis se dividió en 2 fases diferentes. En el primer análisis, medimos los diferentes indicadores clínicos: 1) el número total de hospitalizaciones por año; 2) el número total de días de hospitalización; 3) el número total de asistencias en Urgencias por año, y 4) si hay algún antipsicótico asociado al tratamiento con LAI. Después de esta fase, aplicamos la Ley de Tasas de Valencia9 para el análisis económico y estimamos: 1) el coste por hospitalización (coste medio de 5.640,41€ por paciente)10, y 2) el coste de urgencias hospitalarias (coste medio de 187,61€ por paciente)10. En la última fase, evaluamos la diferencia de todos los datos entre el período previo al inicio del PP-LAI y 12 meses después, medido en porcentajes. Realizamos un análisis descriptivo de los datos, una prueba no paramétrica de Mann-Whitney para comparar las muestras independientes y la prueba de Wilcoxon para el contraste de muestras relacionadas. El nivel de significación fue establecido en α=0,05.
ResultadosLos datos obtenidos provienen de la muestra inicial seleccionada de 71 pacientes, sin casos de discontinuación. La dosis media del tratamiento con PP-LAI durante el año fue de 130,65mg/mes.
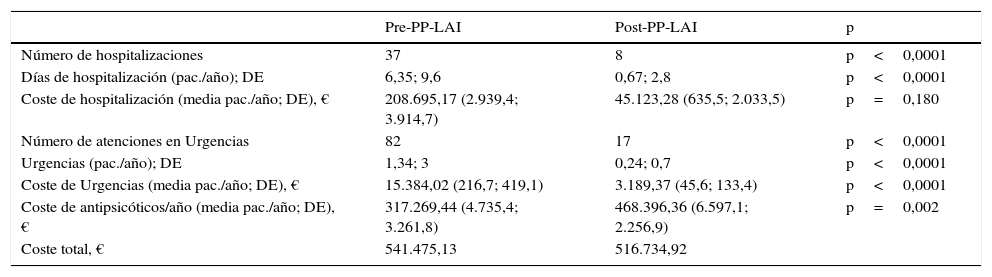
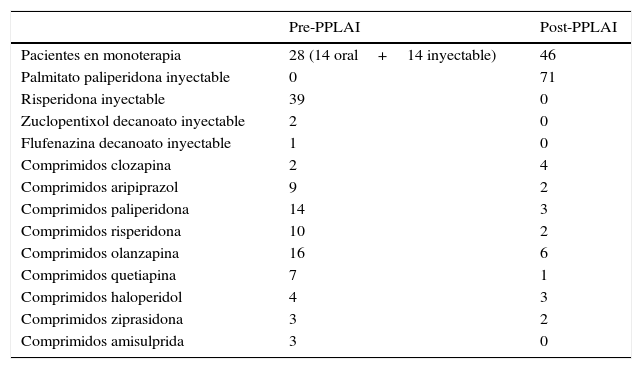
Variables asistenciales (tabla 1). La tasa del número de recaídas clínicas con hospitalización el año previo al inicio del PP-LAI fue de 0,52 (DE 0,69) (hospitalizaciones por paciente-año), y 12 meses después del PP-LAI fue de 0,11 (DE 0,36) (hospitalizaciones por paciente-), con un descenso en el total de hospitalizaciones del 78,8% (p=0,009). Hubo un descenso numérico en el número medio de días de ingreso por paciente-año, desde el año previo al inicio del PP-LAI (6,35, DE 9,6) al año posterior del tratamiento (0,67, DE 2,8). El número medio de días de ingreso descendió un 89,4% (p=0,009). El número de visitas a Urgencias fue de 1,34 (DE 3) por año previo al PP-LAI, y de 0,24 (DE 0,7) un año después, con una reducción del número de asistencias en Urgencias del 79,1% (p=0,002). Igualmente, la media de antipsicóticos por paciente fue de 1,9 (DE 0,63) un año antes del inicio del PP-LAI, y esta media se redujo hasta 1,5 (DE 0,57) 12 meses después de PP-LAI, con un descenso total del 21% (p<0,0001) (tabla 2). Otro dato importante fue el porcentaje de pacientes en monoterapia, que comenzó siendo del 39,4% y terminó siendo del 60,6% después de un año, lo que refleja un incremento de la monoterapia del 53,8% (p<0,0001).
Datos asistenciales y económicos
| Pre-PP-LAI | Post-PP-LAI | p | |
|---|---|---|---|
| Número de hospitalizaciones | 37 | 8 | p<0,0001 |
| Días de hospitalización (pac./año); DE | 6,35; 9,6 | 0,67; 2,8 | p<0,0001 |
| Coste de hospitalización (media pac./año; DE), € | 208.695,17 (2.939,4; 3.914,7) | 45.123,28 (635,5; 2.033,5) | p=0,180 |
| Número de atenciones en Urgencias | 82 | 17 | p<0,0001 |
| Urgencias (pac./año); DE | 1,34; 3 | 0,24; 0,7 | p<0,0001 |
| Coste de Urgencias (media pac./año; DE), € | 15.384,02 (216,7; 419,1) | 3.189,37 (45,6; 133,4) | p<0,0001 |
| Coste de antipsicóticos/año (media pac./año; DE), € | 317.269,44 (4.735,4; 3.261,8) | 468.396,36 (6.597,1; 2.256,9) | p=0,002 |
| Coste total, € | 541.475,13 | 516.734,92 |
Tipo de antipsicóticos
| Pre-PPLAI | Post-PPLAI | |
|---|---|---|
| Pacientes en monoterapia | 28 (14 oral+14 inyectable) | 46 |
| Palmitato paliperidona inyectable | 0 | 71 |
| Risperidona inyectable | 39 | 0 |
| Zuclopentixol decanoato inyectable | 2 | 0 |
| Flufenazina decanoato inyectable | 1 | 0 |
| Comprimidos clozapina | 2 | 4 |
| Comprimidos aripiprazol | 9 | 2 |
| Comprimidos paliperidona | 14 | 3 |
| Comprimidos risperidona | 10 | 2 |
| Comprimidos olanzapina | 16 | 6 |
| Comprimidos quetiapina | 7 | 1 |
| Comprimidos haloperidol | 4 | 3 |
| Comprimidos ziprasidona | 3 | 2 |
| Comprimidos amisulprida | 3 | 0 |
Análisis económico (tabla 1). El año previo al PP-LAI teníamos un gasto medio en hospitalizaciones por año y paciente de 2.939,4€ (DE 3.914,7) (total de 208.695,17€) y 216,7€ (DE 419,1) (total de 15.384,02€) en asistencias por urgencias. Después de un año con PP-LAI, obtuvimos un gasto medio en hospitalizaciones por año y paciente de 635,5€ (DE 2.033,5) (total de 45.123,28€) y en asistencias por urgencias, de 45,6€ (DE 133,4) (total de 3.189,37€). Esto supone una reducción en el gasto del paciente hospitalario de un 78,4 y un 79,3, respectivamente (coste de 175.766,54€). Por otro lado, el incremento del gasto en antipsicóticos fue de un 32% (pre-PP-LAI, media por paciente y año 4.735,4€ [DE 3.261,8], con un coste total de 317.268€; un año post-PP-LAI, media por paciente y año 6.597,1€ [DE 2.256,9], con un coste total de 468.396€), lo cual supone un aumento de la inversión equivalente a 151.126,92€. De modo que, evaluando el gasto total, el ahorro obtenido es de 24.740,21€ (4,57%).
DiscusiónEn pacientes psicóticos, la pobre adherencia al tratamiento está asociada a la recaída, la hospitalización y a estancias hospitalarias largas10. Por otra parte, algunos estudios muestran que el PP-LAI reduce de forma significativa las recaídas psicóticas a lo largo de más de un año de seguimiento11,12. Bressington et al.13, en un estudio similar, con una cohorte de 66 pacientes diagnosticados de esquizofrenia, obtuvieron mejores resultados en las variables clínicas después de 12 meses de tratamiento con PP-LAI.
En este estudio hemos obtenido resultados a favor de este tratamiento, pero estos deben ser tenidos en cuenta de forma cuidadosa. Una limitación que hemos detectado y debería ser considerada es el pequeño tamaño de la muestra. Podría mejorarse el estudio con un aumento del tiempo de seguimiento o realizando valoraciones clínicas de todos los pacientes con escalas estandarizadas.
ConclusionesPlanteamos que el PP-LAI puede ser una terapia efectiva para el tratamiento de pacientes con trastornos psicóticos debido a que mejora la estabilidad sintomática y puede prevenir hospitalizaciones, con un control sintomático coste-efectivo, además de prevenir recaídas a largo plazo, con el consecuente beneficio económico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.