Numerosos estudios internacionales han mostrado la eficacia de las intervenciones familiares psicoeducativas en la prevención de recaídas de personas con esquizofrenia. Aún existe controversia sobre los resultados en variables de carácter clínico y funcional, así como su aplicabilidad en la práctica clínica habitual.
ObjetivosEvaluar la eficacia y la aplicabilidad de un programa de intervención unifamiliar, en comparación con el tratamiento habitual, en una muestra ambulatoria de pacientes con esquizofrenia, durante un periodo de 18meses.
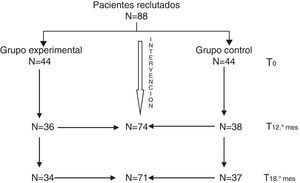
MetodologíaOchenta y ocho familias fueron aleatorizadas en 2grupos. El grupo experimental (n=44) recibió un programa de intervención familiar durante 12meses. El grupo control (n=44) mantuvo su tratamiento habitual. Se realizaron evaluaciones en el momento inicial, a los 12meses y a los 18meses. La medida principal de resultado fue el número de hospitalizaciones, y como medidas secundarias se utilizaron la gravedad de la sintomatología clínica (BPRS) y el funcionamiento social (DASII).
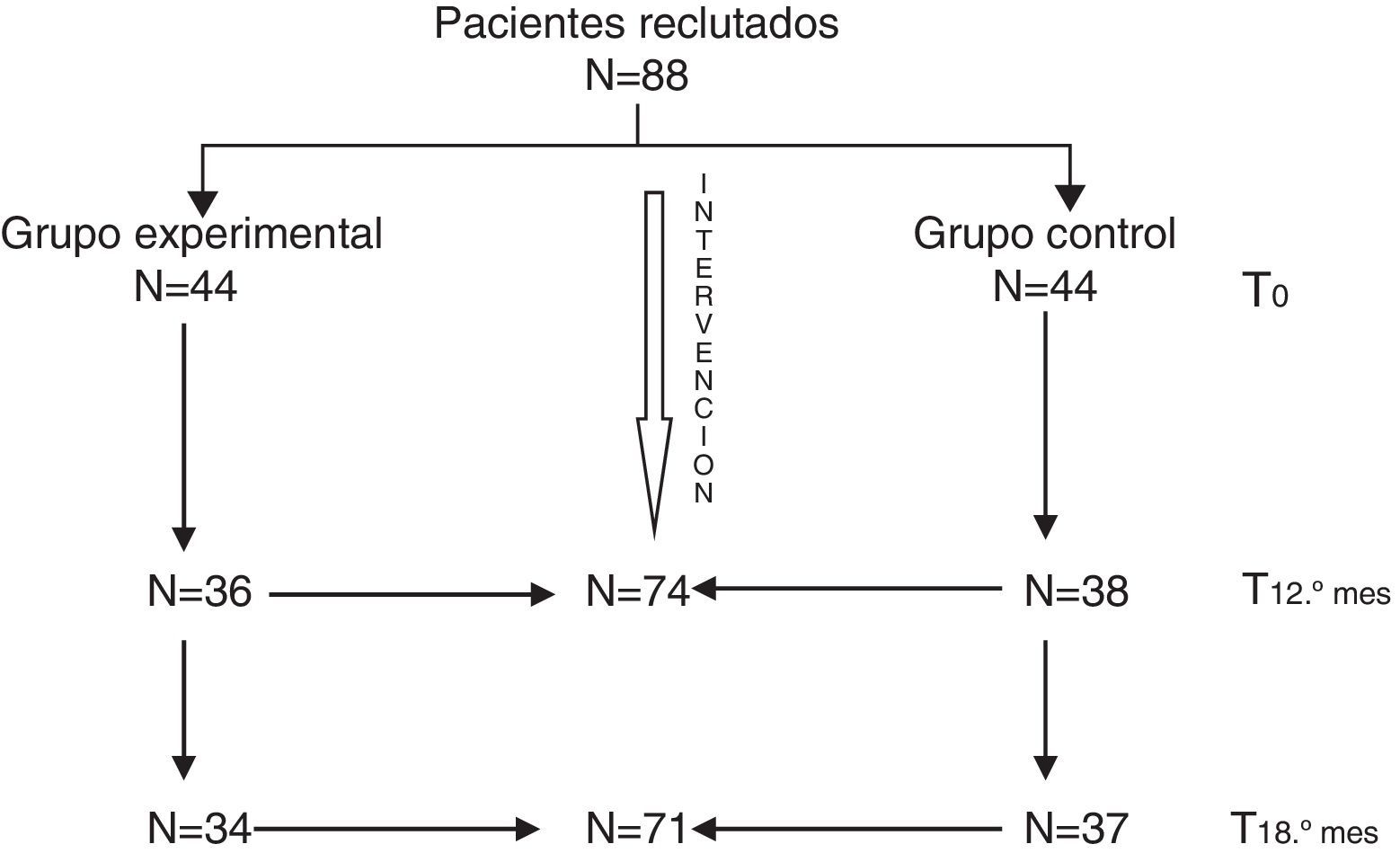
ResultadosDe los 88 pacientes reclutados, 74 completaron la evaluación a los 12meses y 71 la evaluación final a los 18meses. Los pacientes que siguieron intervención familiar redujeron un 40% el riesgo de hospitalización respecto a los pacientes que se mantuvieron con tratamiento habitual (p=0,4018; IC95%: 0,1833-0,6204). La sintomatología clínica mostró una mejoría significativa a los 12meses (p=0,0046) que dejó de serlo a los 18meses (p=0,4397). El nivel de discapacidad también se redujo de forma significativa, tanto a los 12 (p=0,0511) como a los 18 meses (p=0,0001) en el grupo tratado respecto al control.
ConclusionesLas intervenciones familiares psicoeducativas reducen el riesgo de hospitalización y mejoran el estado clínico y el funcionamiento social de las personas con esquizofrenia.
According to most relevant guidelines, family psycho-educational interventions are considered to be one the most effective psychosocial treatments for people with schizophrenia. The main outcome measure in controlled and randomized studies has been prevention of relapses and admissions, and encouragement of compliance, although some questions remain about its applicability and results in clinical practice.
ObjectivesThe aim of study was to evaluate the efficacy and implementation of a single family psychoeducational intervention in ‘real’ conditions for people diagnosed with schizophrenia.
MethodsA total of 88 families were randomized in two groups. The family intervention group received a 12months psychoeducational treatment, and the other group followed normal standard treatment. Assessments were made at baseline, at 12and at 18months. The main outcome measure was hospitalization, and secondary outcome measures were clinical condition (BPRS-E) and social disability (DAS-II).
ResultsA total of 71 patients finished the study (34 family intervention group and 37 control group). Patients who received family intervention reduced the risk of hospitalization by 40% (P=.4018; 95%CI: 0.1833-0.6204). Symptomatology improved significantly at 12 months (P=.4018; 95%CI: 0.1833-0.6204), but not at 18 months (P=.4018; 95%CI: 0.1833-0.6204). Social disability was significantly reduced in the family intervention group at 12months and 18months.
ConclusionsFamily psychoeducational intervention reduces hospitalization risk and improves clinical condition and social functioning of people with schizophrenia.
Las intervenciones familiares psicoeducativas (IFP) constituyen una de las modalidades de tratamiento psicosocial más extendidas y con mayor respaldo científico en el tratamiento de personas que sufren trastornos mentales graves1. A lo largo de las últimas 2 décadas han aparecido sucesivas revisiones sistemáticas que han demostrado su eficacia2-4, y su recomendación está incluida en las principales Guías de Práctica Clínica y Documentos de Consenso para el tratamiento de la esquizofrenia5-7.
Las conclusiones de la última revisión realizada por la Colaboración Cochrane, que abarca un total de 44 ensayos clínicos realizados entre 1988 y 2009 sobre 5.142 participantes, muestran que los programas de intervención familiar psicoeducativos, estructurados en sesiones y con una duración mínima de 3meses reducen la tasa de recaídas y de hospitalización a corto y medio plazo y mejoran el cumplimiento. Respecto a la sintomatología clínica, los resultados son todavía controvertidos. Tampoco hay unanimidad en los resultados obtenidos respecto a la mejoría del funcionamiento social, la calidad de vida o el estigma8.
Tras más de 3 décadas de investigación y experiencia acumulada sobre este tipo de intervenciones siguen sin aclarase algunos aspectos fundamentales en relación con su eficacia y efectividad. ¿Cuáles son sus ingredientes esenciales? ¿Qué modos o formatos de intervención son más coste-efectivos? ¿Son duraderos sus efectos? ¿Se pueden replicar en la práctica cotidiana los resultados obtenidos en los estudios controlados, realizados en instituciones académicas, por personal con un alto nivel de formación y motivación y sin la sobrecarga de los dispositivos de la red asistencial? Finalmente, ¿son intervenciones que pueden ser aplicadas por familiares o por los propios afectados con similares resultados?
Hasta la fecha se han realizado varios estudios controlados sobre la eficacia de las intervenciones psicoeducativas en España, pero casi siempre con muestras pequeñas, en instituciones o servicios especializados y sin un seguimiento posterior que permitiera evaluar la duración de los efectos del tratamiento. Con nuestro estudio pretendíamos demostrar la aplicabilidad y la eficacia de un modelo de intervención familiar en la red asistencial de varias comunidades autónomas, «empotrado» en el trabajo habitual de 4equipos de salud mental y desarrollado por profesionales no especializados en terapia familiar. El modelo de intervención utilizado ha sido el modelo de intervención unifamiliar de Falloon9, en un grupo de pacientes en tratamiento ambulatorio con diagnóstico de esquizofrenia. Los resultados de la intervención fueron evaluados tanto en pacientes como en los familiares que participaron en el programa. En este trabajo se presentan los resultados obtenidos por la intervención en los pacientes.
MetodologíaÁmbito del estudioEl estudio fue realizado en 4centros pertenecientes a la red pública de servicios de atención especializada de Salud Mental de diferentes regiones españolas (Avilés, Barcelona, Cádiz y Málaga), con un centro coordinador encargado de la evaluación desde la universidad de Granada.
Los terapeutas de cada uno de los centros que participaron en el estudio recibieron un curso de formación, previo a la intervención, por parte de un terapeuta experimentado, que posteriormente supervisó la fidelización de las intervenciones al modelo a lo largo de todo el estudio.
Todos los pacientes incluidos en el estudio recibieron información suficiente y dieron su consentimiento informado por escrito para participar en el estudio. El estudio fue aprobado por parte de los comités éticos de los centros intervinientes.
Selección de la muestraLos pacientes fueron seleccionados en cada uno de los centros por sus terapeutas respectivos siempre y cuando cumplieran los criterios de inclusión y excusión y aceptaran participar en el estudio. Cumplida esta condición, los pacientes fueron remitidos al equipo investigador, que verificó los criterios de inclusión y exclusión y recogió el consentimiento informado tanto de pacientes como de familiares.
El proceso de aleatorización entre grupo experimental y grupo control se realizó en cada centro, asignando consecutivamente cada caso reclutado al grupo experimental o al control a razón de 1/1 hasta completar la muestra, que se estimó entre 20-24casos por centro. Finalmente, la distribución en cada uno de los centros fue la siguiente: Avilés, 24 casos; Barcelona, 24 casos; Cádiz, 20 casos, y Málaga, 20 casos.
A lo largo de todo el estudio los pacientes del grupo control y experimental continuaron recibiendo el tratamiento habitual y la atención por parte de su respectivo equipo de referencia. El tratamiento habitual consistía en visitas de seguimiento y control del tratamiento farmacológico por parte del psiquiatra y del equipo de cuidados de enfermería. El equipo investigador, formado por 2 terapeutas y un evaluador ciego, aplicaba el programa de intervención familiar y realizaba las evaluaciones, sin participar en las decisiones sobre cambios en la pauta de tratamiento farmacológico ni de la indicación de hospitalización, que siguieron dependiendo exclusivamente del equipo de referencia.
Criterios de inclusión/exclusiónLos criterios de inclusión en el estudio fueron: ser mayor de 18años, tener un diagnóstico confirmado de esquizofrenia según criterios de DSM-IV, convivir con al menos un familiar, comprender y hablar el español, no haber tenido ningún ingreso en los 6meses previos al inicio del estudio, estar en tratamiento con antipsicóticos y tener capacidad para la firma del consentimiento informado. Los criterios de exclusión y/o abandono del estudio fueron la voluntad expresa del paciente o la observación por parte de su terapeuta habitual de descompensación grave o alguna otra causa que desaconsejara el seguimiento en el estudio. Con cada paciente debería identificarse un familiar clave que conviviera con el paciente y que pasara con él un mínimo de 8h al día, que debería también aceptar participar en el estudio.
Evaluaciones y medidas de resultadoSe realizaron 3 evaluaciones: en el momento basal (T0), a los 12meses (T12) y a los 18meses (T18) del inicio de la intervención.
Medidas de resultadoLa medida principal de resultado fue el número de hospitalizaciones producidas durante los 18meses de duración del estudio.
Otras medidas secundarias de resultado fueron:
- a)
Sintomatología clínica, evaluada con la Escala Breve de Sintomatología Psiquiátrica Expandida (BPRS-E)10 de 24ítems. Cada ítem se puntúa en una escala que va de 1 a 7puntos, donde 1 es ausente y 7 es extremo. Los ítems pueden agruparse en 4factores: síntomas positivos, síntomas negativos, agitación/hostilidad y depresión/ansiedad.
- b)
Funcionamiento social, mediante la versión española de la sección2 de la Escala de Discapacidad de la Organización Mundial de la Salud (DAS)11. Esta escala evalúa las dimensiones de autocuidado personal, realización de actividades domésticas y de la vida cotidiana, y el desempeño de roles familiares, sociales y laborales, en una escala de 1 a 5, donde 1 es un funcionamiento excelente y 5 una discapacidad extrema. Al final ofrece una puntuación global de todos los ítems, que se obtiene mediante el sumatorio de todas las puntuaciones dividido por el número de ítems que son aplicables.
Antes de iniciar el estudio se realizó un curso común de entrenamiento para todos los terapeutas que iban a desarrollar el programa en el que se revisaron los materiales que se iban a proporcionar a los pacientes y familiares, con ejercicios prácticos y role-playing sobre habilidades de comunicación y técnicas de resolución de problemas. A los terapeutas se les proporcionó un manual del programa con los objetivos clave a desarrollar en cada una de las sesiones. La intervención familiar realizada al grupo sometido a tratamiento consistió en 24sesiones, en las que se incluyeron, como mínimo, el paciente y un familiar clave, además de otros familiares directos que quisieron participar en las sesiones. La duración de las sesiones fue de aproximadamente 60minutos, distribuidas en sesiones semanales durante el primer trimestre, quincenales en los 3meses siguientes y mensuales los 6meses restantes. El periodo total de intervención fue de 12meses. Se ofrecía la posibilidad de realizar las sesiones en domicilio o en el centro. En su conjunto, la mitad aproximadamente escogió realizarla en el domicilio y la otra mitad en el centro. El contenido del programa de tratamiento incluía 4módulos cuyos objetivos eran: información básica sobre la enfermedad y su tratamiento; evaluación de las necesidades y relaciones familiares; entrenamiento en habilidades de comunicación, y afrontamiento y resolución de problemas.
Análisis estadísticoCon objeto de analizar los resultados se llevó a cabo un análisis estadístico descriptivo de las variables presentes en el modelo atendiendo a su distribución de frecuencias y a medidas básicas de resumen, como la media y las desviaciones típicas. Para poder establecer la comparaciones entre instantes para las variables de respuesta del estudio y corregir por la dependencia de tales medidas, se aplicó el modelo lineal generalizado mixto para establecer la variación de los síntomas a lo largo del tiempo. Este modelo nos permitió analizar la variabilidad intragrupal y entre los grupos experimental y control, controlando por las diferentes variables que pudieran influir en los resultados. Analizando los residuos verificamos que la hipótesis de normalidad se verificaba. El análisis del número de hospitalizaciones se llevó a cabo mediante la regresión de Poisson, con el test de bondad de ajuste para verificar que los datos ajustaban bien al modelo, y calculando la media del efecto marginal del tratamiento mediante el método de Bartus12. Las medidas de respuesta que se emplearon en la regresión de Poisson fueron las razones de tasas con sus respectivos intervalos de confianza. Todos los análisis se llevaron a cabo con el paquete estadístico STATA 10.113.
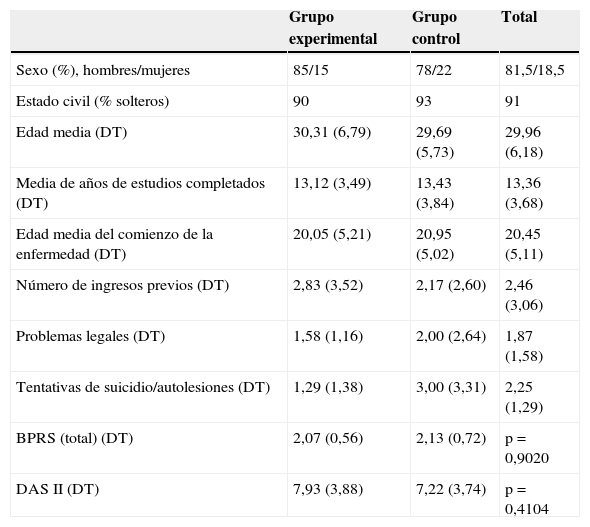
ResultadosLa muestra de pacientes reclutada estuvo compuesta por un grupo de 88pacientes (edad media: 29,9años) con una evolución media de la enfermedad de 10años, mayoritariamente hombres (81,5%), solteros (91%), con estudios primarios y medios. La media de ingresos previos al inicio del estudio era de 2,83 en el grupo experimental y de 2,17 en el grupo control.
Todos mantuvieron el tratamiento farmacológico que tenían prescrito. En la evaluación basal las medias de las puntuaciones globales del BPRS estaban en el rango leve, con una media de 2,07 (dt=0,56) en el grupo experimental y de 2,13 (dt=0,70) en el grupo control. La media de la puntuación global del DAS2 fue de 7,93 (dt=3,88) en el grupo experimental y de 7,22 (dt=3,74) en el grupo control, por lo que no se observaron diferencias significativas entre ambos grupos (tabla 1). La segunda evaluación, realizada a los 12meses, fue completada por un total de 74pacientes (36del grupo experimental y 38 del grupo control). La última evaluación, a los 18 meses (6meses después de finalizada la intervención), fue completada por un total de 71 pacientes (34 del grupo experimental y 37 del grupo control) (fig. 1).
Características de los pacientes participantes en el estudio: evaluaciones del grupo experimental y del grupo control
| Grupo experimental | Grupo control | Total | |
|---|---|---|---|
| Sexo (%), hombres/mujeres | 85/15 | 78/22 | 81,5/18,5 |
| Estado civil (% solteros) | 90 | 93 | 91 |
| Edad media (DT) | 30,31 (6,79) | 29,69 (5,73) | 29,96 (6,18) |
| Media de años de estudios completados (DT) | 13,12 (3,49) | 13,43 (3,84) | 13,36 (3,68) |
| Edad media del comienzo de la enfermedad (DT) | 20,05 (5,21) | 20,95 (5,02) | 20,45 (5,11) |
| Número de ingresos previos (DT) | 2,83 (3,52) | 2,17 (2,60) | 2,46 (3,06) |
| Problemas legales (DT) | 1,58 (1,16) | 2,00 (2,64) | 1,87 (1,58) |
| Tentativas de suicidio/autolesiones (DT) | 1,29 (1,38) | 3,00 (3,31) | 2,25 (1,29) |
| BPRS (total) (DT) | 2,07 (0,56) | 2,13 (0,72) | p=0,9020 |
| DASII (DT) | 7,93 (3,88) | 7,22 (3,74) | p=0,4104 |
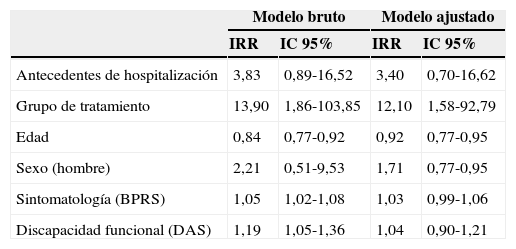
En la evaluación realizada a los 12meses, en el grupo experimental no se produjo ninguna hospitalización, mientras que en el grupo control 8pacientes tuvieron al menos un ingreso. A los 18meses, en el grupo experimental solo se produjo una hospitalización, mientras que en el grupo control 4pacientes sufrieron nuevas hospitalizaciones. Si atendemos a las diferencias encontradas entre ambos grupos respecto a la hospitalización durante todo el periodo de estudio, comprobamos que en el grupo experimental solo hubo un paciente con ingreso (2,94%), mientras que en el grupo control 8pacientes (18,18%) acumularon un total de 19ingresos (tabla 2). Si consideramos la media de hospitalizaciones, la media del número de ingresos en el grupo experimental fue de 0,033±0,1825, mientras que la media de ingresos en el grupo control fue de 0,463±1,206, lo que indica diferencias significativas entre ambos grupos. Para ajustar estas medias en función del grupo y por cada una de las variables que se habían estudiado en el momento basal se llevó a cabo un análisis multivariante de Poisson, según puede observarse en la correspondiente tabla de resultados (tabla 3).
Análisis multivariante
| Modelo bruto | Modelo ajustado | |||
|---|---|---|---|---|
| IRR | IC 95% | IRR | IC 95% | |
| Antecedentes de hospitalización | 3,83 | 0,89-16,52 | 3,40 | 0,70-16,62 |
| Grupo de tratamiento | 13,90 | 1,86-103,85 | 12,10 | 1,58-92,79 |
| Edad | 0,84 | 0,77-0,92 | 0,92 | 0,77-0,95 |
| Sexo (hombre) | 2,21 | 0,51-9,53 | 1,71 | 0,77-0,95 |
| Sintomatología (BPRS) | 1,05 | 1,02-1,08 | 1,03 | 0,99-1,06 |
| Discapacidad funcional (DAS) | 1,19 | 1,05-1,36 | 1,04 | 0,90-1,21 |
Para analizar el riesgo relativo de hospitalización se construyó un modelo bruto en el que se realizó un análisis bivariante de cada una de las variables que pueden influir en la hospitalización y un modelo ajustado en el que se midió el efecto de dichas variables controladas por el resto.
Los antecedentes de hospitalización elevaban 3,83 veces el riesgo de hospitalización, por lo que fue necesario el control por esta variable para determinar el riesgo relativo de hospitalización en cada grupo.
El grupo que recibió IFP tuvo una tasa de hospitalización 13,9veces inferior al del grupo control en el modelo sin ajustar y 12,10veces en el modelo ajustado, con una estimación puntual de 0,4018 y un intervalo de confianza al 95% que va de 0,1833 a 0,6204, lo que equivale a decir que la diferencia encontrada entre las tasas de hospitalización entre el grupo de intervención y el control fue del 40,18%.
Entre las variables sociodemográficas la edad mostró un efecto inverso: por cada año de aumento la tasa de hospitalización disminuye 0,84 veces, mientras que el género tan solo mostró una tendencia de hospitalización superior en los hombres respecto a las mujeres pero no resultó significativa.
Respecto a la gravedad de la sintomatología clínica, por cada unidad de aumento en el BPRS la tasa de hospitalización se elevaba en 1,05veces, incremento que resulta significativo en el modelo bruto pero que deja de serlo en el modelo ajustado
Lo mismo ocurre con las puntuaciones de discapacidad (DAS): por cada unidad de aumento en el DAS la tasa de hospitalización aumenta en 1,19 veces, lo cual resulta significativo en el modelo bruto pero que, al igual que la sintomatología, deja de serlo en el modelo ajustado.
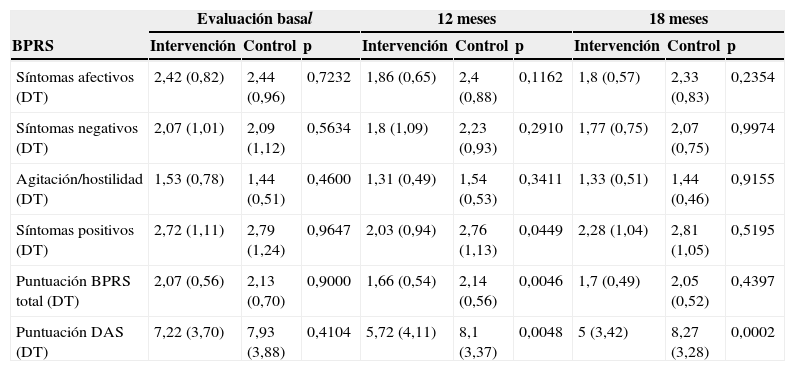
Intervenciones familiares psicoeducativas y sintomatología clínicaPara evaluar la efectividad de la IFP sobre la sintomatología clínica se compararon las puntuaciones medias del BPRS entre el grupo experimental y el grupo control al finalizar la intervención (12meses) y a los 6meses de finalizado el tratamiento. Para hallar las diferencias intragrupo a lo largo del estudio se evaluaron las diferencias entre el momento basal y final en cada grupo.
En la comparación entre ambos grupos, en el grupo de intervención se observó una mejoría significativa a los 12meses (tras la finalización del tratamiento) en los síntomas positivos (p=0,0449) y en la puntuación global del BPRS (p=0,0046) frente al control. A los 18meses, aunque en el grupo experimental la puntuación global del BPRS continuaba siendo inferior respecto al grupo control, la diferencia no resultó significativa (p=0,1641). Para controlar factores relacionados con el familiar y los propios de los pacientes se realizaron ajustes por el familiar clave y por la sintomatología clínica en el momento basal, respectivamente, manteniéndose en ambos casos las diferencias significativas halladas en las puntuaciones BPRS entre los grupos experimental y control (tabla 4).
Evaluacion BPRS y DAS en T0, T12 y T18 en el grupo de intervención y en el grupo control
| Evaluación basal | 12 meses | 18 meses | |||||||
|---|---|---|---|---|---|---|---|---|---|
| BPRS | Intervención | Control | p | Intervención | Control | p | Intervención | Control | p |
| Síntomas afectivos (DT) | 2,42 (0,82) | 2,44 (0,96) | 0,7232 | 1,86 (0,65) | 2,4 (0,88) | 0,1162 | 1,8 (0,57) | 2,33 (0,83) | 0,2354 |
| Síntomas negativos (DT) | 2,07 (1,01) | 2,09 (1,12) | 0,5634 | 1,8 (1,09) | 2,23 (0,93) | 0,2910 | 1,77 (0,75) | 2,07 (0,75) | 0,9974 |
| Agitación/hostilidad (DT) | 1,53 (0,78) | 1,44 (0,51) | 0,4600 | 1,31 (0,49) | 1,54 (0,53) | 0,3411 | 1,33 (0,51) | 1,44 (0,46) | 0,9155 |
| Síntomas positivos (DT) | 2,72 (1,11) | 2,79 (1,24) | 0,9647 | 2,03 (0,94) | 2,76 (1,13) | 0,0449 | 2,28 (1,04) | 2,81 (1,05) | 0,5195 |
| Puntuación BPRS total (DT) | 2,07 (0,56) | 2,13 (0,70) | 0,9000 | 1,66 (0,54) | 2,14 (0,56) | 0,0046 | 1,7 (0,49) | 2,05 (0,52) | 0,4397 |
| Puntuación DAS (DT) | 7,22 (3,70) | 7,93 (3,88) | 0,4104 | 5,72 (4,11) | 8,1 (3,37) | 0,0048 | 5 (3,42) | 8,27 (3,28) | 0,0002 |
Respecto a la variabilidad habida intragrupo a lo largo del tiempo, en el grupo experimental se apreció una mejoría desde el momento inicial a los 12meses en los síntomas afectivos (p=0,0168), positivos (p=0,0038) y en la puntuación global del BPRS (p=0,0018). En la evaluación final, realizada a los 6meses de finalización del tratamiento, tan solo se mantuvo una diferencia significativa respecto al momento basal en los síntomas afectivos (p=0,0071). En los pacientes del grupo control no se apreciaron diferencias significativas en ninguna de las evaluaciones de la sintomatología ni a los 12 y ni a los 18meses respecto al momento inicial.
Intervenciones familiares psicoeducativas y funcionamiento socialEl funcionamiento social fue evaluado, al igual que la sintomatología clínica, comparando las puntuaciones medias del DAS entre el grupo experimental y control a los 12 y a los 18meses, y cada grupo consigo mismo desde el momento inicial a la finalización del estudio.
La comparación entre los grupos experimental y control, en el análisis bruto, mostró una diferencia significativa a favor del grupo experimental respecto al grupo control (5,72 vs 8,1; p=0,0046) a los 12meses, aumentando esta diferencia a los 18meses (5 vs 8,27; p=0,00001). Para controlar factores relacionados con el familiar y los propios de los pacientes se realizaron ajustes por el familiar clave y por el momento basal, respectivamente, manteniéndose en ambos casos las diferencias significativas halladas entre ambos grupos.
Respecto a la variación intragrupal, a lo largo del tiempo se observó que el grupo experimental experimentó una mejoría significativa a los 12meses (p=0,0035), que incluso aumentó a los 18meses (p=0,0001) respecto a la basal, mientras que el grupo control, aunque también mejoró (p=0,7961) a los 12meses y a los 18meses (p=0,3292), no lo hizo de forma significativa.
DiscusiónAunque la eficacia de las IFP ha sido ampliamente demostrada en estudios internacionales, este es el primer estudio multicéntrico, controlado y aleatorizado que ha evaluado la eficacia de un modelo de IFP en la prevención de la hospitalización de pacientes esquizofrénicos, realizado en condiciones «naturalísticas» en el marco de la asistencia pública de distintas comunidades del Estado español.
La elección de la hospitalización como medida principal de resultados obedece a considerar el ingreso psiquiátrico como uno de los indicadores más consistentes en la investigación en salud mental14. Especialmente en personas que sufren trastornos mentales graves la hospitalización es un proxy de recaída con importantes consecuencias en términos humanos, sociales y económicos15.
Anteriores estudios realizados en nuestro país han evaluado el impacto de las IFP sobre los factores mediadores de las recaídas, como la carga familiar16,17 y la emoción expresada en los familiares18-22, o bien han comparado la efectividad entre distintas estrategias de IFP23-25. Un estudio controlado de Girón et al.26, realizado en España con una muestra más pequeña, encontró a los 24meses una reducción del número de recaídas y hospitalizaciones, así como una mejoría en la sintomatología clínica y en el funcionamiento social y el empleo.
Nuestros resultados han confirmado de manera rotunda la eficacia de la IFP en la prevención de la hospitalización de pacientes con esquizofrenia, a los 18meses de intervención, al producirse 12,10veces más ingresos en el grupo control y reducir el 40,18% de hospitalizaciones en el grupo que recibió la IFP, ajustando el modelo tanto por el número total de hospitalizaciones previas como por otras variables sociodemográficas, clínicas y funcionales en el momento basal. Comparando estos resultados con otros estudios internacionales, como el Munich Psicosis Information Project Study27, el porcentaje de pacientes que tuvieron algún ingreso a los 24meses fue del 33% en el grupo con IFP y del 54% en el grupo control. En nuestro estudio el porcentaje de pacientes ingresados ha sido del 2,72% en el grupo con IFP y del 18,18% en el grupo con tratamiento habitual.
Todos estos resultados también son consistentes con la última revisión de la Colaboración Cochrane28 sobre la eficacia de las IFP en esquizofrenia respecto a la prevención de hospitalización, que ofrece una disminución del 30% en el riesgo de readmisión hospitalaria para los pacientes que reciben IFP frente a los que reciben tratamiento habitual (n=206; RR: 0,71; IC: 0,56-0,89; NNT: 5; IC: 4-13).
En relación con los factores sociodemográficos, la edad muestra una relación inversa con el riesgo de hospitalización. Diferentes estudios han encontrado que los pacientes más jóvenes o con menor edad en el primer ingreso tienen mayor frecuencia de hospitalizaciones29,30. Esto puede deberse a que en las etapas iniciales el curso de la enfermedad suele ser más inestable y existe un mayor riego de recaídas. Respecto al sexo, en nuestro estudio los hombres presentan mayor riesgo de hospitalización que las mujeres, aunque no de forma significativa. En estudios anteriores realizados en España, las tasas de hospitalización para el grupo de psicosis esquizofrénica han resultado superiores en hombres que en mujeres31. A nivel internacional también se ha encontrado una tendencia de hospitalización mayor en los hombres respecto a las mujeres, que llega a ser de 2:1 en la esquizofrenia32,33.
Respecto a la eficacia de la IFP sobre el estado clínico de los pacientes, hubo un efecto de mejoría significativo en la evaluación postintervención (p=0,0046) respecto al grupo control, efecto que se mantiene hasta los 18meses, aunque no de forma significativa (p=0,1641), lo cual confirma los resultados de otros estudios que también han encontrado mejorías significativas en el estado clínico de los pacientes tras la finalización de los programas de IFP34-36. Especialmente resultó relevante la mejoría hallada de la sintomatología afectiva, que se puede corresponder con un estilo de afrontamiento y una actitud más positiva hacia la enfermedad.
La comparación de los resultados sobre funcionamiento social (DAS) entre los grupos experimental y control mostró una diferencia significativa a favor del grupo experimental respecto al grupo control a los 12meses (p=0,0046) y a los 18meses (p=0,00001). Observando la evolución en el tiempo del grupo de intervención se aprecia una disminución significativa de la puntuación global de discapacidad, tanto a los 12 como a los 18meses respecto al momento basal. La mejoría en el funcionamiento social también ha sido encontrada en otros estudios y constituye una de las medidas pragmáticas de resultado más consistentes de las IFP37,38.
Los resultados hallados en este estudio sobre el impacto de la IFP en la sintomatología clínica y en el funcionamiento social de los pacientes son coincidentes con los hallados en otro estudio reciente, realizado en Cataluña, en el que también se encontró una mejoría clínica tras la intervención, que tendió a desaparecer con el paso del tiempo, y una mejoría significativa en el funcionamiento social, que se mantuvo a los 6meses de finalizada la intervención39.
Finalmente, otro de los objetivos del estudio era evaluar la aplicabilidad y la aceptabilidad de un modelo de IFP en el contexto de la práctica asistencial rutinaria. Aunque los resultados de satisfacción con la técnica por parte de los terapeutas no es objeto de este trabajo, durante las sesiones de supervisión pudo apreciarse el establecimiento de una relación de colaboración entre terapeutas, pacientes y familiares que facilitó la adquisición de conocimientos y habilidades para la comprensión de la enfermedad y el desarrollo de nuevas pautas de afrontamiento y resolución de problemas en el contexto familiar y social. La disponibilidad y la aceptabilidad para participar en las sesiones de tratamiento por parte del grupo familiar, que ha sido señalado como una limitación por algunos estudios40 en este tipo de intervenciones, no ha sido obstáculo para conseguir una alta participación con una baja tasa de abandonos: 8/44 (18%).
LimitacionesLas diferencias en el tratamiento farmacológico administrado a los pacientes durante el estudio pueden constituir un sesgo en los resultados. Las condiciones naturalísticas del estudio permitían la modificación del tratamiento farmacológico por parte del terapeuta de referencia del paciente, tanto en el grupo control como en el experimental, por lo que dicho sesgo afecta de forma equiparable a toda la muestra.
La hospitalización como medida principal de resultado es consistente y fiable pero tiene sus limitaciones, ya que no equivale a recaída, que puede producirse sin hospitalización. Además, también puede haber diferencias entre los criterios de hospitalización de cada centro.
Aunque se realizaron supervisiones por parte de un terapeuta externo, pudo haber una variabilidad en la aplicación de la intervención debido a las diferencias entre los terapeutas de los distintos centros.
ConclusionesLas IFP han resultado eficaces para reducir el riesgo de hospitalización en pacientes esquizofrénicos bajo tratamiento ambulatorio.
En los pacientes a los que se ha aplicado la IFP se ha observado una mejoría significativa tanto en la sintomatología clínica como en el funcionamiento social, que en este último caso se ha mantenido en el tiempo a los 6 meses de finalizada la intervención.
A pesar de todo, las IFP siguen sin estar accesibles para la mayoría de familiares y pacientes en la práctica clínica habitual, por lo que se hacen necesarios nuevos estudios para conseguir la generalización de su implantación
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia
FinanciaciónLa realización del estudio ha sido subvencionada por el Ministerio de Sanidad, Instituto de Salud CarlosIII, Fondo de Investigación Sanitaria (PI021289).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.