El tratamiento intensivo y agudo en unidades psiquiátricas de ingreso a tiempo parcial puede representar una alternativa eficaz a los ingresos hospitalarios a tiempo completo. Sin embargo, existe evidencia que indica que estos dispositivos podrían no ser igualmente eficaces para todos los trastornos psiquiátricos.
El objetivo primario del estudio fue explorar las diferencias entre los principales grupos de diagnóstico psiquiátrico en la efectividad de un programa de hospitalización parcial aguda, así como identificar predictores de respuesta al tratamiento.
Material y métodosEl estudio se realizó en un hospital psiquiátrico de día. La gravedad clínica se evaluó mediante las escalas BPRS, CGI y HoNOS. También se recogieron variables sociodemográficas. Los pacientes se agruparon en 4grupos diagnósticos amplios (psicosis no afectiva, bipolar, depresión, trastornos de la personalidad).
ResultadosSe seleccionó a 331 participantes, 115 de los cuales (34,7%) fueron diagnosticados de psicosis no afectiva, 97 (28,3%) de trastorno bipolar, 92 (27,8%) de trastorno afectivo y 27 (8,2%) de trastorno de personalidad. Los pacientes con trastorno bipolar mostraron una mayor mejoría BPRS (F = 5,30; p = 0,001) y CGI (F = 8,78; p < 0,001) que aquellos que presentaban psicosis o trastorno depresivo. Estancias más prolongadas en el hospital de día y una mayor gravedad inicial (BPRS) fueron factores predictores de buena respuesta. La tasa de reingreso en unidad psiquiátrica a los 30 días del alta fue del 3% y del 11,8% en los siguientes 6 meses.
ConclusionesEl cuidado intensivo en una unidad psiquiátrica de día es factible y eficaz para los pacientes con un trastorno mental agudo. Sin embargo, esta eficacia difiere entre los grupos de diagnóstico.
Intensive treatment in acute day-care psychiatric units may represent an efficient alternative to inpatient care. However, there is evidence suggesting that this clinical resource may not be equally effective for every psychiatric disorder.
The primary aim of this study was to explore differences between main psychiatric diagnostic groups, in the effectiveness of an acute partial hospitalization program. And, to identify predictors of treatment response.
Material and methodsThe study was conducted at an acute psychiatric day hospital. Clinical severity was assessed using BPRS, CGI, and the HoNOS scales. Main socio-demographic variables were also recorded. Patients were clustered into 4wide diagnostic groups (i.e.: non-affective psychosis; bipolar; depressive; and personality disorders) to facilitate statistical analyses.
ResultsA total of 331 participants were recruited, 115 of whom (34.7%) were diagnosed with non-affective psychosis, 97 (28.3%) with bipolar disorder, 92 (27.8%) with affective disorder, and 27 (8.2%) with personality disorder. Patients with a diagnosis of bipolar disorder showed greater improvement in BPRS (F=5.30; P=0.001) and CGI (F=8.78; P<0.001) than those suffering from psychosis or depressive disorder. Longer length of stay in the day-hospital, and greater baseline BPRS severity, were identified as predictors of good clinical response. Thirty-day readmission rate was 3%; at long-term (6 months after discharge) only 11.8% (N=39) of patients were re-admitted to a psychiatric hospitalization unit, and no differences were observed between diagnostic groups.
ConclusionsIntensive care in an acute psychiatric day hospital is feasible and effective for patients suffering from an acute mental disorder. However, this effectiveness differs between diagnostic groups.
El tratamiento intensivo del paciente psiquiátrico agudo y grave, mediante el ingreso en un hospital de día psiquiátrico de agudos, se está convirtiendo en uno de los elementos esenciales de la Psiquiatría Comunitaria. A través de él se garantiza la administración de una atención en salud mental intensiva y personalizada en un servicio que combina la supervisión estrecha propia de una unidad aguda de internamiento psiquiátrico con el mantenimiento del paciente en la comunidad, utilizando un «ambiente terapéutico» menos restrictivo y estigmatizante1,2. Para ello se suelen utilizar procedimientos terapéuticos estructurados, que combinen estrategias de intervención biológica y psicológica. Desde la perspectiva de la gestión clínica en salud mental, los objetivos de dichas unidades, en la atención del paciente con enfermedad psiquiátrica aguda y grave, se centran en la prevención de su ingreso en una unidad de hospitalización psiquiátrica aguda a tiempo completo, o en acortar el periodo de internamiento en estas últimas unidades1. Para facilitar la consecución de estos objetivos, el hospital de día psiquiátrico de agudos ha de estar estrechamente conectado con los restantes servicios de atención psiquiátrica e, idealmente, ubicado en un hospital general.
En los últimos años se han llevado a cabo numerosos estudios que comparan la eficacia del tratamiento en estas unidades con el ofertado en unidades de hospitalización a tiempo completo del paciente con enfermedad psiquiátrica aguda. Los resultados de estos estudios reflejan que el hospital de día psiquiátrico de agudos es una alternativa terapéutica viable y coste-efectiva2-6 para un porcentaje importante de este tipo de pacientes. Sin embargo, en dichos estudios no se analiza de manera concluyente si estas unidades son igualmente efectivas en el tratamiento de las distintas enfermedades psiquiátricas. Así, en el metaanálisis llevado a cabo por Horvitz-Lennon et al.7, al igual que ocurre en otros estudios3,8-10, no es posible identificar de forma clara y precisa qué enfermedad psiquiátrica se beneficia más del tratamiento intensivo en régimen de hospitalización parcial en un hospital de día psiquiátrico de agudos.
Un aspecto relevante adicional es el relativo a la identificación y análisis de los factores que actúan como predictores de respuesta clínica en esta modalidad de intervención terapéutica. La investigación desarrollada hasta la fecha ha permitido identificar una serie de factores clínicos, como es el caso de la «severidad de los síntomas previos al ingreso psiquiátrico», que pueden ser señalados como predictores de respuesta al tratamiento en dichas modalidades de intervención11. De manera similar, ciertas características sociodemográficas también parecen desempeñar un papel relevante en la respuesta clínica del paciente que, por lo tanto, pueden ser utilizadas como predictores de respuesta6,10,12,13. No obstante, el número de estudios en dicha área es más bien escaso, limitados a tan solo aspectos parciales y, a menudo, basados en un reducido número de casos psiquiátricos. Por lo tanto, es preciso continuar investigando con el objetivo de identificar de manera más fehaciente todo el conjunto de predictores de respuesta al tratamiento del paciente psiquiátrico agudo y severo en hospital de día psiquiátrico de agudos.
El objetivo de este trabajo se centra en el estudio de resultados (outcome) de una serie de pacientes psiquiátricos agudos tratados en un hospital de día psiquiátrico de agudos ubicado en un hospital general. Secundariamente, el trabajo trata de describir la existencia de posibles diferencias en la efectividad de dicha modalidad de intervención terapéutica en el tratamiento de los principales trastornos psiquiátricos y, finalmente, pretende también identificar aquellas variables que pudieran ser utilizadas como predictores fiables de respuesta al tratamiento de dichos pacientes en estas unidades.
Material y métodosDiseño del estudio y población investigadaEl presente trabajo se llevó a cabo en un hospital de día psiquiátrico de agudos. El área de cobertura de dicha unidad abarcó la Comunidad Autónoma de Cantabria, en el norte de España14. Todos los pacientes, con una edad de 18 años o más, admitidos en dicha unidad entre enero del año 2015 y enero del año 2017, fueron incluidos en el estudio, si cumplían los siguientes criterios: 1) tener un diagnóstico principal según el Manual Diagnóstico y Estadístico de los Trastornos mentales (DSM-IV) de: trastorno psicótico no afectivo, trastorno bipolar, trastorno afectivo (depresión) o de ansiedad, o trastorno de la personalidad; 2) presentar una sintomatología aguda para cuya resolución se precisara tratamiento agudo intensivo en régimen de hospitalización y 3) aceptar voluntariamente el ingreso en el hospital de día psiquiátrico de agudos. Los pacientes fueron excluidos del ingreso y tratamiento en dicha unidad si presentaban alguna de las siguientes características: conducta agresiva o severamente alterada, ideación/tendencias suicidas activas, adicción severa a sustancias, trastorno orgánico cerebral o un apoyo sociofamiliar insuficiente para ser tratado en régimen de hospitalización parcial en hospital de día psiquiátrico de agudos.
El equipo terapéutico de dicho hospital de día psiquiátrico de agudos estaba integrado por un psiquiatra, un psicólogo, 4enfermeras especializadas en salud mental, una trabajadora social y una terapeuta ocupacional. La intervención terapéutica administrada en dicha unidad estaba basada en una estrategia multicomponente, siguiendo una aproximación biopsicosocial, que incluye intervenciones farmacológicas y psicoterapéuticas basadas en la evidencia (incluyendo terapia cognitivo-conductual). Dichas intervenciones fueron desarrolladas tanto de forma individual como grupal.
Todos los pacientes admitidos para el estudio completaron un cuestionario de consentimiento informado que abarcaba tanto el tratamiento como la recogida de información para evaluación con fines clínicos y de investigación.
Evaluación clínicaEl estado clínico y la gravedad psicopatológica de los pacientes fueron evaluados, en el momento del ingreso y con anterioridad al alta, por un mismo especialista en psiquiatría con adecuada experiencia clínica (JVB). Para ello se utilizaron los instrumentos de evaluación psicopatológica y psicosocial incluidos en el plan funcional del hospital de día psiquiátrico de agudos15. El nivel de severidad clínica se evaluó mediante las versiones en lengua española de la escala de 24 ítems del Brief psychiatric rating scale (BPRS-E)16, y de la escala Clinical global impression (CGI)17. El ajuste social se valoró mediante la versión en lengua española del cuestionario Health of the Nation Outcome Scales (HoNOS)19 y, de manera más específica, a través de su subescala social (ítems 9-12). Se recogieron además datos sociodemográficos en el momento del ingreso en la unidad mediante un instrumento específicamente desarrollado para ello. Los diagnósticos psiquiátricos fueron establecidos utilizando criterios DSM-IV.
Medidas de outcomeEl outcome fue valorado aplicando los siguientes criterios: 1) nivel de mejoría psicopatológica y social, según los diferentes instrumentos de evaluación; 2) duración del periodo de tiempo que hubo que mantenerse el tratamiento para alcanzar el nivel suficiente de mejoría clínica para que el paciente pudiera ser dado de alta y 3) tasa de reingresos en una unidad psiquiátrica de agudos (tanto en unidad de ingreso a tiempo completo como en hospital de día psiquiátrico de agudos) a los 30 y a los 180 días de haber sido dado de alta de hospital de día psiquiátrico de agudos.
Predicción del outcomeSe valoró también en el estudio si las características basales de los pacientes permitían predecir el outcome de los pacientes al alta. Dentro de las variables definidas como predictores se incluyeron: el sexo, la edad, el estado civil, el modo de vida y el nivel de apoyo sociofamiliar. Se incluyeron también como predictores las medidas basales de severidad clínica obtenidas con los distintos instrumentos de evaluación.
Análisis de datosPara el análisis estadístico los pacientes fueron agrupados en 4grandes categorías diagnósticas (psicosis no afectiva; trastorno bipolar; trastorno depresivo; trastorno de la personalidad). Para generar un perfil de los pacientes basado en los datos clínicos y sociodemográficos se utilizaron técnicas de análisis estadístico descriptivas. Para la comparación entre grupos se utilizaron el análisis de la varianza (ANOVA) en el caso de las variables continuas y test chi cuadrado (χ2) para variables categóricas.
Para establecer comparaciones entre los distintos grupos diagnósticos en el nivel de mejoría clínica se utilizó el test de ANCOVA. Para ello se incluyó como variable independiente el grupo diagnóstico y, como variables dependientes, las medias de las diferencias entre el nivel de severidad sintomatológica basal y el encontrado en el momento del alta. Como covariables se introdujeron las variables sociodemográficas consideradas relevantes, incluyendo aquellas que en los análisis preliminares se asociaron de manera significativa con las categorías diagnósticas (por ejemplo: severidad clínica basal, sexo, edad, estado civil, y nivel de apoyo sociofamiliar).
Finalmente, para la identificación de predictores de «buena respuesta», se utilizaron tests de χ2 y ANOVA. Dada la heterogeneidad de la muestra y teniendo en cuenta investigaciones previas, se utilizó para definir «buena respuesta» un criterio amplio y no específico basado en la puntuación global obtenida en el BPRS (reducción del 30% o más en la puntuación global del BPRS al alta)18. Posteriormente, aquellas variables que se asociaban de manera significativa a «buena respuesta», así como otras variables que se mostraron como significativas en investigaciones previas, se incorporaron en un modelo binario de regresión logística, en el que «buena respuesta» fue introducida como variable dependiente. Posteriormente, para cada una de las distintas categorías diagnósticas se realizaron análisis secundarios mediante modelos de regresión logística binaria específicos. El rendimiento de los distintos modelos fue examinado mediante el R2 de Nagelkerke, como medida de la proporción de la variación explicada en los modelos de regresión logística. Además, el análisis de regresión logística permite generar odds ratios (OR), que nos dan una medida adicional de la potencia de las asociaciones. Se investigaron también en dichos análisis el porcentaje de pacientes correctamente clasificados por el modelo y la proporción de varianza que dicho modelo explica, incluyendo la contribución individual de cada una de las variables al modelo.
Para todos los análisis se estableció el nivel de significación del 0,05. Todos los análisis secundarios fueron de «2 colas». Para todos los análisis estadísticos se utilizó la versión 19,0 del paquete estadístico informático Statistical Package for Social Science (SPSS Inc., Chicago, IL, EE. UU.).
ResultadosCaracterísticas clínicas y sociodemográficas basalesSe incluyó en el estudio a un total de 331 sujetos. De ellos, 115 (34,7%) presentaban un diagnóstico de psicosis no afectiva, 97 (28,3%) de trastorno bipolar, 92 (27,8%) de trastorno depresivo y 27 (8,2%) de trastornos de la personalidad. La edad media del conjunto de la población fue de 45,4 años (DE = 15,3). Las características sociodemográficas de los distintos grupos diagnósticos fueron similares, con la única excepción del estado civil y del nivel de apoyo social (tabla 1). Los pacientes con diagnóstico de psicosis no afectiva estaban con menor frecuencia casados (χ2 = 88,50; p < 0,001) y presentaban un nivel de apoyo social más bajo (χ2 = 15,53; p < 0,016).
Características sociodemográficas
| Psicosis no-afectiva N = 115 | Trastorno bipolar N = 97 | Trastorno depresivo N = 92 | Trastorno de personalidad N = 27 | Total N = 331 | Estadísticaa | |
|---|---|---|---|---|---|---|
| Media (DE) | Media (DE) | Media (DE) | Media (DE) | Media (DE) | F; p | |
| Edad, años | 40,1 (13,6) | 48,4 (16,4) | 51,3 (14,3) | 37,3 (9,6) | 45,4 (15,3) | 14,54; <0,001 |
| % (N) | % (N) | % (N) | % (N) | % (N) | χ2; p | |
|---|---|---|---|---|---|---|
| Sexo, femenino | 53,9 (62) | 59,8 (58) | 59,8 (55) | 74,1 (20) | 58,9 (195) | 3,81; 0,283 |
| Nivel educativo, básico | 53,9 (62) | 52,1 (50) | 45,6 (41) | 59,3 (16) | 51,5 (169) | 9,30; 0,157 |
| Estado civil, casado o viviendo en pareja | 17,4 (20) | 52,1 (50) | 62,6 (57) | 29,6 (8) | 41,0 (135) | 88,50; <0,001 |
| Estado laboral | 7,49; 0,278 | |||||
| Activo o estudiando | 16,5 (19) | 20,9 (20) | 19,8 (18) | 7,4 (2) | 17,9 (59) | |
| Desempleado | 28,7 (33) | 20,8 (20) | 25,3 (23) | 44,4 (12) | 26,7 (88) | |
| Pensionado | 54,8 (63) | 58,3 (56) | 55,0 (50) | 48,1 (13) | 55,3 (182) | |
| Apoyo social, bueno | 59,1 (68) | 75,0 (72) | 77,8 (70) | 48,1 (13) | 68,0 (223) | 15,53; 0,016 |
| Estado residencial, viviendo con familia | 82,5 (94) | 85,3 (81) | 92,2 (83) | 77,8 (21) | 85,6 (279) | 5,46; 0,141 |
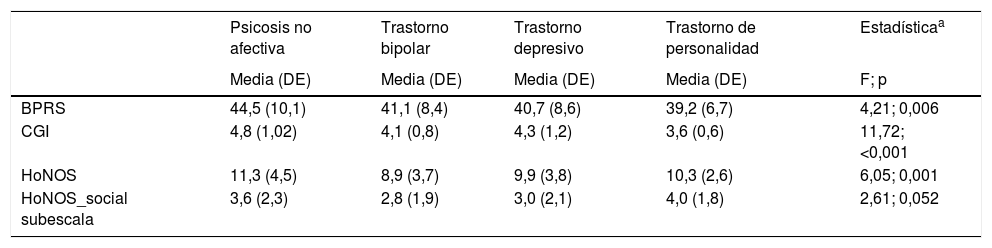
Se encontró una asociación significativa entre los distintos grupos diagnósticos y el nivel de severidad clínica basal (tabla 2). El análisis post hoc reveló que aquellos pacientes que presentaban un diagnóstico de psicosis no afectiva eran admitidos en el hospital de día psiquiátrico de agudos con niveles más altos de puntuación en la escala de psicopatología global BPRS que aquellos que presentaban un diagnóstico de trastorno bipolar o de trastorno afectivo (p = 0,052 y p = 0,019, respectivamente). De manera similar, dichos pacientes presentaban puntuaciones más altas en el CGI que aquellos con trastorno bipolar, trastorno afectivo o trastorno de la personalidad (p < 0,001; p = 0,002 y p < 0,001, respectivamente). Por último, los pacientes con psicosis no afectiva mostraron a nivel basal puntuaciones más altas en el HoNOS que aquellos con un diagnóstico de trastorno bipolar (p < 0,001).
Gravedad clínica basal
| Psicosis no afectiva | Trastorno bipolar | Trastorno depresivo | Trastorno de personalidad | Estadísticaa | |
|---|---|---|---|---|---|
| Media (DE) | Media (DE) | Media (DE) | Media (DE) | F; p | |
| BPRS | 44,5 (10,1) | 41,1 (8,4) | 40,7 (8,6) | 39,2 (6,7) | 4,21; 0,006 |
| CGI | 4,8 (1,02) | 4,1 (0,8) | 4,3 (1,2) | 3,6 (0,6) | 11,72; <0,001 |
| HoNOS | 11,3 (4,5) | 8,9 (3,7) | 9,9 (3,8) | 10,3 (2,6) | 6,05; 0,001 |
| HoNOS_social subescala | 3,6 (2,3) | 2,8 (1,9) | 3,0 (2,1) | 4,0 (1,8) | 2,61; 0,052 |
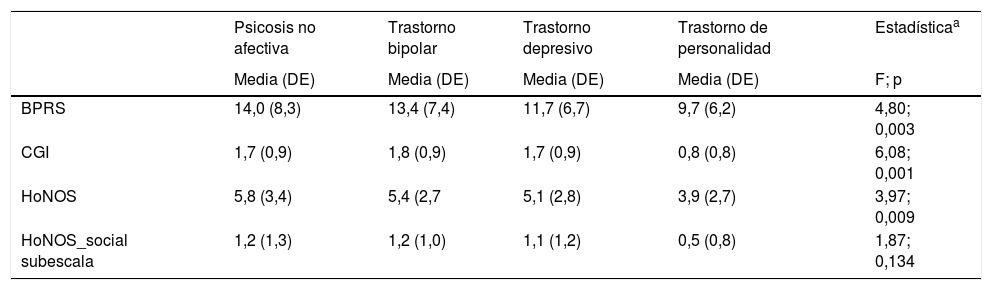
Se encontró una asociación significativa entre los distintos grupos diagnósticos y la mejoría en el nivel de severidad clínica y de ajuste social (tabla 3). El análisis post hoc (con corrección Bonferroni) mostró que los pacientes con trastorno bipolar presentaban una mejoría más alta, medida según la puntuación global del BPRS, que aquellos con un trastorno afectivo unipolar (p = 0,002); así como una mayor mejoría en la escala CGI que aquellos pacientes con psicosis no afectiva, trastorno bipolar o trastorno de la personalidad (p = 0,002; p = 0,060 y p = 0,025, respectivamente).
Mejoría clínica y social tras tratamiento en hospital de día de agudos de psiquiatría
| Psicosis no afectiva | Trastorno bipolar | Trastorno depresivo | Trastorno de personalidad | Estadísticaa | |
|---|---|---|---|---|---|
| Media (DE) | Media (DE) | Media (DE) | Media (DE) | F; p | |
| BPRS | 14,0 (8,3) | 13,4 (7,4) | 11,7 (6,7) | 9,7 (6,2) | 4,80; 0,003 |
| CGI | 1,7 (0,9) | 1,8 (0,9) | 1,7 (0,9) | 0,8 (0,8) | 6,08; 0,001 |
| HoNOS | 5,8 (3,4) | 5,4 (2,7 | 5,1 (2,8) | 3,9 (2,7) | 3,97; 0,009 |
| HoNOS_social subescala | 1,2 (1,3) | 1,2 (1,0) | 1,1 (1,2) | 0,5 (0,8) | 1,87; 0,134 |
En relación con la subescala social del HoNOS, el estudio evidenció una asociación significativa entre el diagnóstico psiquiátrico y el nivel de mejoría social. El análisis post hoc mostró que aquellos pacientes que tenían un diagnóstico de trastorno de la personalidad presentaban un nivel de mejoría clínica significativamente menor que aquellos otros con trastorno bipolar (p = 0,042).
Medidas secundarias de outcome: características del alta, estancia media y readmisiónEl análisis de las medidas secundarias de outcome (tabla 4) nos muestra que el 86,2% de los pacientes fueron dados de alta del hospital psiquiátrico de día tras alcanzar suficiente mejoría clínica. Sin embargo, el 8,5% de los pacientes (N = 28) tuvieron que ser transferidos desde el hospital de día psiquiátrico de agudos a una unidad psiquiátrica de hospitalización a tiempo completo (bien a la unidad de hospitalización psiquiátrica aguda o a la unidad de ingreso subagudo), por no haber conseguido una suficiente mejoría clínica, o incluso por haber experimentado un empeoramiento clínico durante el tratamiento en el hospital psiquiátrico de día. En este sentido, los pacientes diagnosticados de trastorno afectivo fueron los que precisaron con menor frecuencia ser transferidos a una unidad de hospitalización a tiempo completo: 3,3% frente al 12,3% de los pacientes con psicosis no afectiva; 9,3% con diagnóstico de trastorno bipolar, o 7,4% de los diagnosticados de trastorno de la personalidad. Además, el 5,2% (N = 17) de los pacientes abandonaron el tratamiento en el hospital psiquiátrico de día. En concreto, los pacientes con un diagnóstico de trastorno de la personalidad tendieron a abandonar dicho tratamiento en contra de la recomendación médica más frecuentemente que el resto de los pacientes (23,1% en comparación con el 4,4% para los diagnosticados de psicosis no afectivas, 4,2% para los trastornos bipolares y el 2,2% para los trastornos afectivos).
Outcomes secundarios
| Psicosis no afectiva | Trastorno bipolar | Trastorno depresivo | Trastorno de personalidad | Total | Estadísticaa | |
|---|---|---|---|---|---|---|
| % (N) | % (N) | % (N) | % (N) | % (N) | χ2; p | |
| Motivo de alta, mejoría clínica | 83,3 (95) | 86,5 (83) | 94,4 (85) | 69,2 (18) | 86,2 (281) | 12,23; 0,007 |
| Tasa de reingreso, durante 6 meses tras alta | 12,6 (12) | 18,1 (15) | 11,8 (10) | 11,1 (2) | 11,8 (39) | 1,78; 0,620 |
| Media (DE) | Media (DE) | Media (DE) | Media (DE) | Media (DE) | F; p | |
|---|---|---|---|---|---|---|
| Duración del ingreso, días | 31,7 (17,6) | 26,1 (16,5) | 25,1 (15,7) | 20,0 (6,4) | 27,3 (16,5) | 4,17; 0,007 |
| Tiempo hasta reingreso, días | 70,9 (54,9) | 101,9 (52,6) | 100,5 (51,9) | 94,0 (65,0) | 91,6 (53,3) | 0,87; 0,464 |
La estancia media global de los pacientes en el hospital psiquiátrico de día fue de 27,3 días (DE = 16,5), con diferencias significativas en los distintos grupos diagnósticos (F = 4,17; p = 0,007). El análisis post hoc (con corrección Bonferroni) mostró que aquellos pacientes con un diagnóstico de psicosis no afectiva presentaban unos periodos de estancia significativamente más largos que aquellos con un diagnóstico de trastorno afectivo o de la personalidad (p = 0,044 y p = 0,033, respectivamente).
Solo el 3% de los pacientes (N = 10) tuvieron que ser readmitidos durante los 30 primeros días tras el alta en una unidad de hospitalización aguda (bien fuera esta una unidad de hospitalización psiquiátrica aguda a tiempo completo o de nuevo en el hospital de día psiquiátrico de agudos). El tiempo medio transcurrido desde el alta del hospital de día psiquiátrico de agudos hasta su reingreso en una unidad de hospitalización psiquiátrica alternativa fue de 16,9 días. El reingreso en una unidad de hospitalización psiquiátrica, durante los 6primeros meses (180 días) tras el alta del hospital de día psiquiátrico de agudos, fue también analizada en el estudio como indicador de outcome a largo plazo (tabla 4). En este sentido, se encontró que tan solo el 11,8% de los pacientes (N = 39) precisaron ser readmitidos durante los 6primeros meses tras el alta. No se encontró, sin embargo, ninguna diferencia significativa entre los distintos grupos diagnósticos en los porcentajes de reingreso. El periodo medio de tiempo transcurrido hasta el momento del reingreso en este caso fue de 91,6 días (DE = 53,3). El número de días transcurridos hasta el reingreso fue más bajo en el caso de aquellos pacientes con psicosis no afectivas, sin alcanzar, sin embargo, dichas diferencias valores significativos.
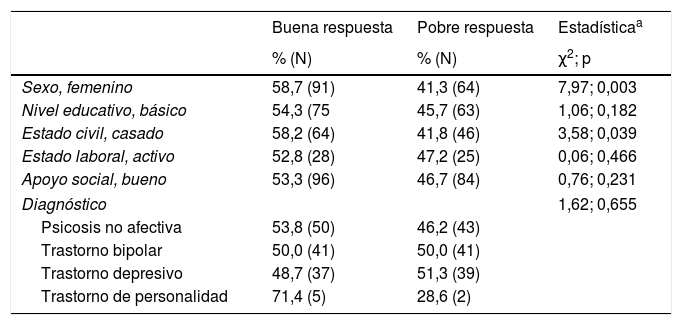
Predicción de respuesta clínicaEn el momento del alta, 133 pacientes (51,6%) fueron clasificados en la categoría de «buena respuesta», situación que se asoció con el sexo femenino (χ2 = 7,968; p = 0,003), el estado civil de casado (χ2 = 3,581; p = 0,039), un periodo de estancia más largo en el hospital de día (F = 10,056; p = 0,002) y una mayor severidad clínica basal, medida mediante el BPRS (F = 64,78; p < 0,001), el CGI (F = 32,11; p < 0,001) y el HoNOS (F = 29,78; p < 0,001) (tabla 5). En el modelo de predicción elaborado mediante regresión logística binaria, solo la «duración de la estancia» en el hospital psiquiátrico agudo de día (OR = 0,963; IC 95% = 0,929-0,998; p = 0,038) y el nivel de «severidad clínica basal» medido mediante el BPRS (OR = 1,155; IC 95 = 1,074-1,243; p < 0,001), emergieron como predictores significativos de respuesta. Dicho modelo fue capaz de predecir la «respuesta» con un 76,5% de exactitud (χ2[12] = 63,82; p < 0,001) y clasificó correctamente el 75,2% de los «buenos respondedores» y el 77,8% de los pacientes con «pobre respuesta».
Predictores de buena respuesta clínica
| Buena respuesta | Pobre respuesta | Estadísticaa | |
|---|---|---|---|
| % (N) | % (N) | χ2; p | |
| Sexo, femenino | 58,7 (91) | 41,3 (64) | 7,97; 0,003 |
| Nivel educativo, básico | 54,3 (75 | 45,7 (63) | 1,06; 0,182 |
| Estado civil, casado | 58,2 (64) | 41,8 (46) | 3,58; 0,039 |
| Estado laboral, activo | 52,8 (28) | 47,2 (25) | 0,06; 0,466 |
| Apoyo social, bueno | 53,3 (96) | 46,7 (84) | 0,76; 0,231 |
| Diagnóstico | 1,62; 0,655 | ||
| Psicosis no afectiva | 53,8 (50) | 46,2 (43) | |
| Trastorno bipolar | 50,0 (41) | 50,0 (41) | |
| Trastorno depresivo | 48,7 (37) | 51,3 (39) | |
| Trastorno de personalidad | 71,4 (5) | 28,6 (2) | |
| Media (DE) | Media (DE) | F; p | |
|---|---|---|---|
| Edad, años | 46,2 (14,5) | 47,9 (16,8) | 0,795; 0,373 |
| Duración ingreso, días | 30,4 (16,3) | 23,9 (16,6) | 10,06; 0,002 |
| BPRS, basal | 46,75 (7,81) | 38,74 (8,19) | 64,78;<0,001 |
| CGI, basal | 4,80 (0,86) | 4,14 (1,03) | 32,11;<0,001 |
| HoNOS, basal | 11,62 (3,86) | 8,97 (3,94) | 29,78;<0,001 |
El modelo de predicción resultó, sin embargo, significativamente mejorado cuando se aplicó por separado en cada uno de los grupos diagnósticos, en cuyo caso fue capaz de predecir la «buena respuesta» con una significativa mayor precisión (para una revisión exhaustiva de los resultados véase el material suplementario).
DiscusiónEl presente trabajo analiza las características principales de los pacientes psiquiátricos admitidos en un hospital de día psiquiátrico de agudos, localizado en un hospital general, los outcome clínicos y sociales del tratamiento administrado a dichos pacientes, así como la capacidad de predecirlos. El estudio demuestra que en términos globales el tratamiento administrado en dicha unidad es capaz de producir un nivel de mejoría clínica significativo en un amplio rango de pacientes afectos de sintomatología aguda y severa en los principales trastornos psiquiátricos. Estos datos coinciden de manera clara con los encontrados en estudios previos. En ellos se demuestra que el tratamiento intensivo en un hospital de día psiquiátrico agudo alcanza, para una amplia proporción de pacientes afectos de una enfermedad psiquiátrica aguda y severa, al menos el mismo nivel de coste-efectividad que el administrado en una unidad psiquiátrica aguda de hospitalización a tiempo completo3,7. Más aún, dadas sus características de estar más «orientadas a la comunidad», dichas unidades presentan claras ventajas para los pacientes en relación con la promoción de su autonomía, el mantenimiento de su red social y la prevención del «estigma», aspectos estos que se evidencian en la mejoría que a nivel social se observa en el estudio. Sin embargo, debemos enfatizar que, como el estudio European Day Hospital Study (EDEN) ha demostrado, los hospitales de día psiquiátricos desarrollados en los distintos países no presentan perfiles equiparables de estructura organizativa ni de procedimientos de intervención, lo cual hace que sea difícil establecer comparaciones fidedignas entre los distintos estudios20. En este sentido, para facilitar futuras comparaciones, tenemos que precisar que el trabajo que aquí se presenta ha sido desarrollado en un hospital de día psiquiátrico agudo que pertenece a la categoría comprendida en el código D1 de la metodología ESM/DESDE15,21.
La evidencia aportada en este estudio sobre la efectividad de esta modalidad de intervención justifica que el tratamiento en un hospital de día psiquiátrico de agudos se incluyera como una de las recomendaciones terapéuticas realizadas en las guías del National Institute of Health Care Excellence (guías NICE) para el tratamiento y prevención de alteraciones psiquiátricas graves, como es el caso de las psicosis o la esquizofrenia22. Se ha de señalar, no obstante, que existe cierta evidencia que indica que el tratamiento en este tipo de unidades no resulta igualmente efectivo para los distintos cuadros psiquiátricos. Así, por ejemplo, en el metaanálisis realizado por Horvitz-Lennon et al.7, sobre los estudios publicados entre 1957 y 1997, no se obtuvo una respuesta concluyente sobre dicha problemática, aspecto este que coincide con los resultados obtenidos en otros estudios3,5,8,9,23. Sin embargo, y a pesar de estos datos previos, nuestro estudio encuentra que, en comparación con otras enfermedades, los pacientes con un trastorno bipolar presentaban un nivel significativamente más alto de mejoría clínica y social al ser tratados en hospital de día psiquiátrico agudo. Es más, el presente estudio demostró que dichas diferencias en el nivel de mejoría son especialmente marcadas en la comparación con los pacientes afectos de trastorno de la personalidad, que eran los que presentaban los niveles más bajos de mejoría. Este nivel más bajo de mejoría observado en los pacientes con trastorno de personalidad ha sido también descrito por otros autores23.
No obstante, otros estudios sí han reportado la efectividad de las intervenciones psicosociales en hospitales de día psiquiátricos para el tratamiento de pacientes con trastornos severos de personalidad24,25. Hay que reseñar, sin embargo, que en dichos estudios las intervenciones psicosociales descritas son marcadamente estructuradas, con un alto nivel de especialización y mantenidas a largo plazo, con una duración de al menos 18 meses24. En este sentido podríamos postular que es precisamente el hecho de no haber podido administrar en nuestro hospital de día psiquiátrico un tratamiento psicosocial especializado, durante un periodo de tiempo suficientemente largo, a los pacientes con trastorno de personalidad, lo que ha provocado ese bajo nivel de respuesta terapéutica. Otro aspecto que pudiera haber contribuido a dicho bajo nivel de respuesta terapéutica en este subgrupo de pacientes es el hecho de que estos pacientes presentaron una mayor tasa de abandono terapéutico que el resto de los pacientes, abandono que se producía, además, en fases temprana del ingreso. Es esta una característica observada también en otros estudios y que bien pudiera estar relacionada con la dificultad que los pacientes con trastorno de personalidad tienen para establecer adecuados niveles de compromiso y alianza terapéutica, y quizás también debido a la ambivalencia, que en ellos parece darse, a llevar a cabo y consolidar cambios mentales y conductuales26,27.
A pesar de su relevancia, las investigaciones que analizan las variables predictoras de la eficacia de las intervenciones en hospital de día psiquiátrico de agudos son escasas, a menudo llevadas a cabo en un reducido número de «casos» psiquiátricos y limitadas a tan solo aspectos parciales6,10,11,28. En este trabajo se identifica el sexo, el estado civil, la duración del ingreso en el hospital de día y la severidad clínica basal como factores predictores independientes de «buena respuesta clínica». Sin embargo, el modelo predictivo derivado de estas variables, así como de otras variables de interés identificadas en previas investigaciones13, evidenció que tan solo la duración del ingreso en el hospital de día y la puntuación basal de severidad clínica, medida mediante el BPRS, se comportaban como predictores significativos de «buena respuesta clínica». Por lo demás, el modelo no alcanzó resultados sólidos de capacidad explicativa, con un 76,5% de exactitud en la predicción de respuesta. No obstante, cuando se examinaron de manera independiente las distintas categorías diagnósticas, el nivel de exactitud del modelo mejoró notablemente y alcanzó en los distintos diagnósticos niveles de exactitud en la predicción de respuesta superiores al 80%. Por último, no fue posible replicar en este estudio la relevancia predictiva de ciertas variables clínicas y sociodemográficas clave que mostraron ser eficaces en estudios previos. Tal es el caso de la presencia de hospitalizaciones psiquiátricas previas, la comorbilidad, el nivel de motivación, la cronicidad, el nivel de apoyo social o la vivencia subjetiva inicial de buena respuesta clínica6,10,12,29-31.
Es también importante recalcar que los reingresos en una unidad psiquiátrica de agudos son frecuentes en los pacientes que presentan enfermedad psiquiátrica severa. Tal es así que este dato es considerado en la actualidad, sobre todo cuando se da durante los primeros 30 días tras el alta, como un relevante «indicador de calidad» de la eficacia de la atención hospitalaria recibida32,33. En nuestro estudio se encontró un porcentaje de reingresos, durante los primeros 30 días tras el alta del hospital de día psiquiátrico agudo, de tan solo un 3%, y de un 11,8% en los siguientes 6 meses tras el alta. Estos porcentajes se sitúan dentro de valores considerados como indicativos de «alta calidad» en la atención hospitalaria recibida34-36 y son significativamente más bajos que los encontrados en otros estudios, en los que los porcentajes se sitúan entre el 40 y el 54%37,38.
Al mismo tiempo, no se encontraron en el estudio diferencias significativas entre los distintos grupos diagnósticos en los porcentajes de rehospitalización, ni tampoco en el tiempo transcurrido hasta dicha rehospitalización, lo cual concuerda con hallazgos previos37. Por lo tanto, el presente estudio confirma que el hecho de la rehospitalización no depende tanto del tipo de enfermedad psiquiátrica tratada sino, más bien, de otras variables clínicas relevantes así como de factores relacionados con la estructura y funcionamiento de los servicios33,37. En este sentido, como la Agency for Health Care Research and Quality resalta, las investigaciones futuras sobre este tema deberán incorporar una más amplia serie de factores clave que sean potencialmente efectivos a la hora de mantener a pacientes con alto riesgo de rehospitalización funcionando de manera adecuada en la comunidad33. Desafortunadamente, los bajos porcentajes de reingreso hospitalario presentes en nuestro estudio limitan la posibilidad de analizar con precisión posibles factores de riesgo asociados al proceso de reingreso y no permiten tampoco establecer comparaciones con otros estudios37-43.
Fortalezas y limitaciones del estudioEl estudio presenta una serie de fortalezas, pero también algunas limitaciones. Dentro de las fortalezas hay que destacar, sobre todo, la de su metodología prospectiva, que incorpora medidas de outcome a largo plazo, como es, por ejemplo, la tasa de reingreso en los siguientes 6meses tras el alta del hospital de día psiquiátrico de agudos. También es de reseñar su naturaleza observacional y naturalística, que permite incluir a todos los pacientes que, procedentes de una extensa y bien definida área sociodemográfica y administrativa (la Comunidad Autónoma de Cantabria), ingresaron en dicho servicio. Ello ha permitido llevar a cabo un análisis riguroso de una amplia y heterogénea serie de pacientes afectos de enfermedad psiquiátrica aguda y grave correspondientes a las principales categorías diagnósticas. Este hecho permitirá la generalización de los resultados a otros hospitales psiquiátricos agudos de día.
Sin embargo, como se ha indicado, el estudio presenta también algunas limitaciones. En primer lugar, es de reseñar que aunque la población que se estudia es diversa en cuanto a las categorías diagnósticas, así como a las manifestaciones clínicas y a las características sociodemográficas, lo cierto es que no puede ser considerada como «representativa» en lo que concierne a otra serie de variables relevantes. Por ejemplo, el diseño del estudio no permitió incorporar a pacientes que no cumplían los criterios establecidos para ser admitidos en dicha unidad. Tal es el caso de aquellos con una severa adicción a sustancias, con un alto riesgo de suicidio, que no presentaban suficiente apoyo familiar o que no aceptaron el ingreso en dicha unidad, lo cual no permite la generalización de los datos a dichos grupos de pacientes. En segundo término, y con el objetivo de facilitar el desarrollo del estudio y el análisis de los datos, se han utilizado categorías diagnósticas amplias derivadas del trabajo clínico, y no categorías diagnósticas derivadas de un proceso de investigación y, por lo tanto, basadas en instrumentos estandarizados. En tercer lugar, en el estudio se han agrupado los pacientes con base en su diagnóstico principal, sin tener en cuenta la presencia de posibles diagnósticos comórbidos y rasgos de personalidad que bien pudieran haber condicionado el resultado de las medidas de outcome. En cuarto lugar, hemos de poner énfasis en el hecho de que, aun cuando un diseño naturalístico como el utilizado en el presente estudio mejora de manera sustancial la generalización de los resultados, presenta también limitaciones importantes, como son las derivadas de la ausencia de grupos control en la valoración del efecto de factores relevantes que podrían condicionar la efectividad del tratamiento farmacológico y psicológico. Finalmente, el diseño del estudio no permite las comparaciones con otras modalidades de tratamiento intensivo en régimen de hospitalización, y no posibilita, por lo tanto, establecer conclusiones relativas a las ventajas y coste-efectividad de esta modalidad de atención.
ConclusionesLos resultados del estudio apoyan la idea de que el tratamiento intensivo en un hospital de día psiquiátrico de agudos es viable, efectivo y capaz de garantizar mejorías clínicas y sociales significativas en pacientes con una gran variedad de trastornos psiquiátricos agudos y graves. Al comparar su efectividad en los distintos diagnósticos psiquiátricos, se observa que esta es especialmente más marcada en los trastornos bipolares que en las psicosis no afectivas y en los trastornos depresivos. Vemos, además, que los pacientes con trastornos de la personalidad son los que menos se benefician del tratamiento en estos servicios, sobre todo debido a su tendencia a abandonar prematuramente el tratamiento, en contra de las recomendaciones médicas.
En el análisis de la respuesta clínica, se observa que las variables que definen la «duración de tratamiento» en el hospital de día psiquiátrico agudo y la «severidad clínica» del paciente en el momento del ingreso resultaron ser los mejores predictores de «buena respuesta clínica», al explicar más del 80% de dicha respuesta en todos los diagnósticos psiquiátricos. Además, el estudio de los indicadores secundarios de outcome reveló la existencia de bajos porcentajes de reingreso tanto a los 30 días como a los 6meses del alta del hospital psiquiátrico de día (3% y 11,8% de reingresos, respectivamente).
Vemos, por consiguiente, que los datos del estudio aportan una información especialmente útil tanto para los clínicos como para los planificadores y para los gestores clínicos. No obstante, es preciso reseñar que en los trabajos que en un futuro se realicen se ha de especificar tanto la estructura organizativa como los procedimientos de intervención que se utilizan en los servicios investigados. En ellos se deberá además describir de manera precisa los rasgos que definen los predictores de «buena respuesta clínica», así como los criterios de admisión y de alta en dichas unidades. Por lo demás, un objetivo adicional de dichos estudios deberá ser el de comparar el impacto clínico y social, así como también la relación coste-efectividad del tratamiento dispensado en este tipo de unidades con el que se ofrece en los servicios de internamiento psiquiátrico agudo a tiempo completo.
FinanciaciónEste estudio se realizó sin financiación específica privada, de agencias públicas, ni organizaciones no gubernamentales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este estudio se llevó a cabo en el Hospital de Día Psiquiátrico de Agudos, del Hospital Universitario Marqués de Valdecilla (Santander, España), y con la inestimable colaboración de su equipo clínico de enfermería y trabajo social. Por esto, queremos agradecer su participación en el mismo a Begoña Agüeros Pérez, Elena Cortázar López, Julia Cuétara Caso y Concepción Villacorta Alonso.