La talla baja es un motivo de consulta cada vez más frecuente que el pediatra debe pesquisar. En la evaluación debe incluir una historia clínica completa, examen físico con una correcta evaluación auxiológica y un seguimiento adecuado de la velocidad de crecimiento. De esta forma, los exámenes complementarios irán orientados a confirmar una sospecha diagnóstica. A pesar de que la mayoría de los pacientes tendrá una talla baja idiopática o variante normal, en alrededor de un 5% estaremos frente a patología. El enfoque terapéutico, debe estar siempre orientado a la causa. Existen terapias que pueden mejorar la estatura final pero tienen indicaciones precisas y no están exentas de complicaciones. Un estilo de vida saludable y un ambiente psicosocial favorable, permitirán que el niño desarrolle al máximo su potencial genético.
Short stature is a complaint of increasing frequency in pediatrics. Given the diverse etiology of growth failure, the pediatrician must be able to make a correct assessment of the growth and development of children, including a complete medical history, physical examination and a proper auxiological assessment with a carefully monitored of their growth rate. This way, any further examination shall be designed to confirm a diagnostic suspicion. Although most patients will have a idiopathic short stature, in about 5% we will find pathology. The therapeutic approach should always be oriented to the cause. There are therapies that can improve the final height but have precise indications and are not exempt from complications. A healthy lifestyle and a positive psychosocial environment, allow the child to develop their full genetic potential.
La estatura es un parámetro auxiológico muy útil para determinar el estado de salud de un niño. En este sentido el restraso del crecimiento puede ser la manifestación más precoz de patologías congénitas y adquiridas.
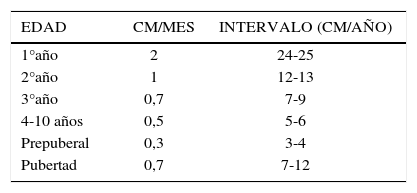
La estatura tiene una herencia multifactorial, modulada por la acción de varias hormonas y factores de crecimiento que tienen un rol diferente en la vida pre y postnatal. Se ve influida además por factores ambientales como la alimentación y un adecuado entorno afectivo y psicosocial. Todo lo anterior da cuenta de que el crecimiento longitudinal es un proceso continuo, pero no lineal, que se va modificando tanto en ganancia absoluta como en velocidad en las distintas etapas de la vida (1). Así por ejemplo en el primer año de vida se espera una ganancia promedio de longitud de 25 cm y de 12 cm en el segundo año. Talla baja se define como una longitud o estatura menor al percentil 3 o menor a -2 desviaciones estándar (DE) para la edad y sexo, respecto a la media de la población de referencia (2).
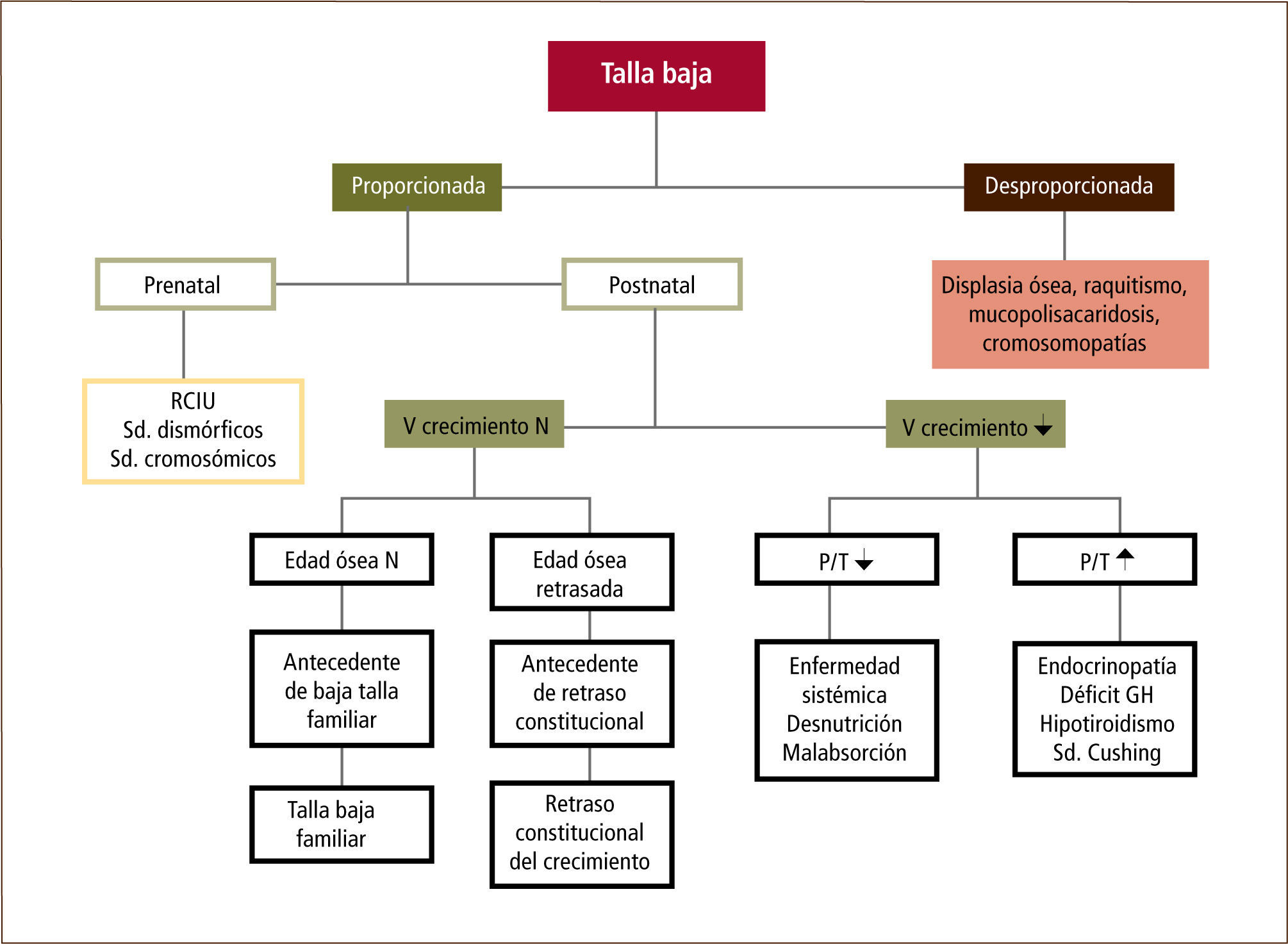
Evaluación inicial del niño con talla bajaEl enfrentamiento inicial de un niño con talla baja debe considerar la evaluación de una serie de indicadores de crecimiento, que nos permitirán hacer una estimación aproximada de los cambios somáticos que experimenta el paciente en el tiempo. Dentro de éstos cabe destacar:
- 1.
Curva de crecimiento: es de vital importancia contar con curvas de referencia poblacional actualizadas y aplicables a la realidad local. El MINSAL ha sugerido que los niños chilenos se evalúen con las curvas de la OMS, que establecen al lactante alimentado con leche materna como patrón de referencia para determinar el crecimiento adecuado hasta los 5 años (3). Luego se deben utilizar las curvas NCHS, recordando que éstas representan a población norteamericana, de estrato socioeconómico medio y alto, alimentados con fórmula (4).
- 2.
Medición de la estatura: respecto a la talla, las medidas deben ser obtenidas en forma correcta, con el paciente descalzo y con instrumentos adecuados, usando un estadiómetro fijo a la pared con barra móvil en 90° y escala métrica, desde los dos años y con infantómetro (podómetro) para medición de talla en decúbito en lactantes. Recordar que en la transición de medición en decúbito a evaluación de pie, no debiera existir una diferencia mayor a 2 cm.
- 3.
talla absoluta. Una talla menor a -3 DE, debe considerarse siempre como patológica, mientras que la mayoría de los niños que crece entre percentil 3 y 5, en general no tiene patología y corresponden a variantes normales (talla baja familiar y/o retraso constitucional del desarrollo).
- 4.
Velocidad de crecimiento: expresada en cm/año, constituye uno de los elementos críticos en la evaluación de un paciente con talla baja. Una velocidad de crecimiento normal, es un buen y precoz indicador de salud en un niño. Debe ser establecida en un período no menor a 3 meses en el lactante y a 6 meses en el niño mayor (1). Hay que considerar que en los primeros dos años de vida un sujeto adquiere el carril de crecimiento que corresponde a su carga genética, por lo tanto, en ese período pueden ocurrir cambios en la curva de crecimiento (canalización). Posteriormente y hasta el inicio del desarrollo puberal, no es habitual cambiar de carril de crecimiento y siempre amerita evaluación. Cabe señalar que luego de los 2 años no debieran producirse cambios en la curva de crecimiento >0,25DE/año (5). La velocidad de crecimiento varía en las distintas etapas de la vida (ver tabla Nº1) y es importante destacar que su valor mínimo se alcanza en edad escolar previa al inicio puberal y no debe ser inferior a 4 cm/año.
- 5.
Relación Peso/talla: es importante evaluar la talla de un niño en el contexto de su curva de peso. Así por ejemplo, aquel paciente en el cual se comprometió primero el peso y luego la talla, orienta a una enfermedad sistémica como causa del hipocrecimiento (enfermedades renales, cardíacas, pulmonares o malabsorción). Por el contrario, una talla baja asociada a un incremento de peso, hace necesario descartar una patología endocrina, como déficit de hormona de crecimiento, hipotiroidismo, hipercortisolismo, entre otras.
- 6.
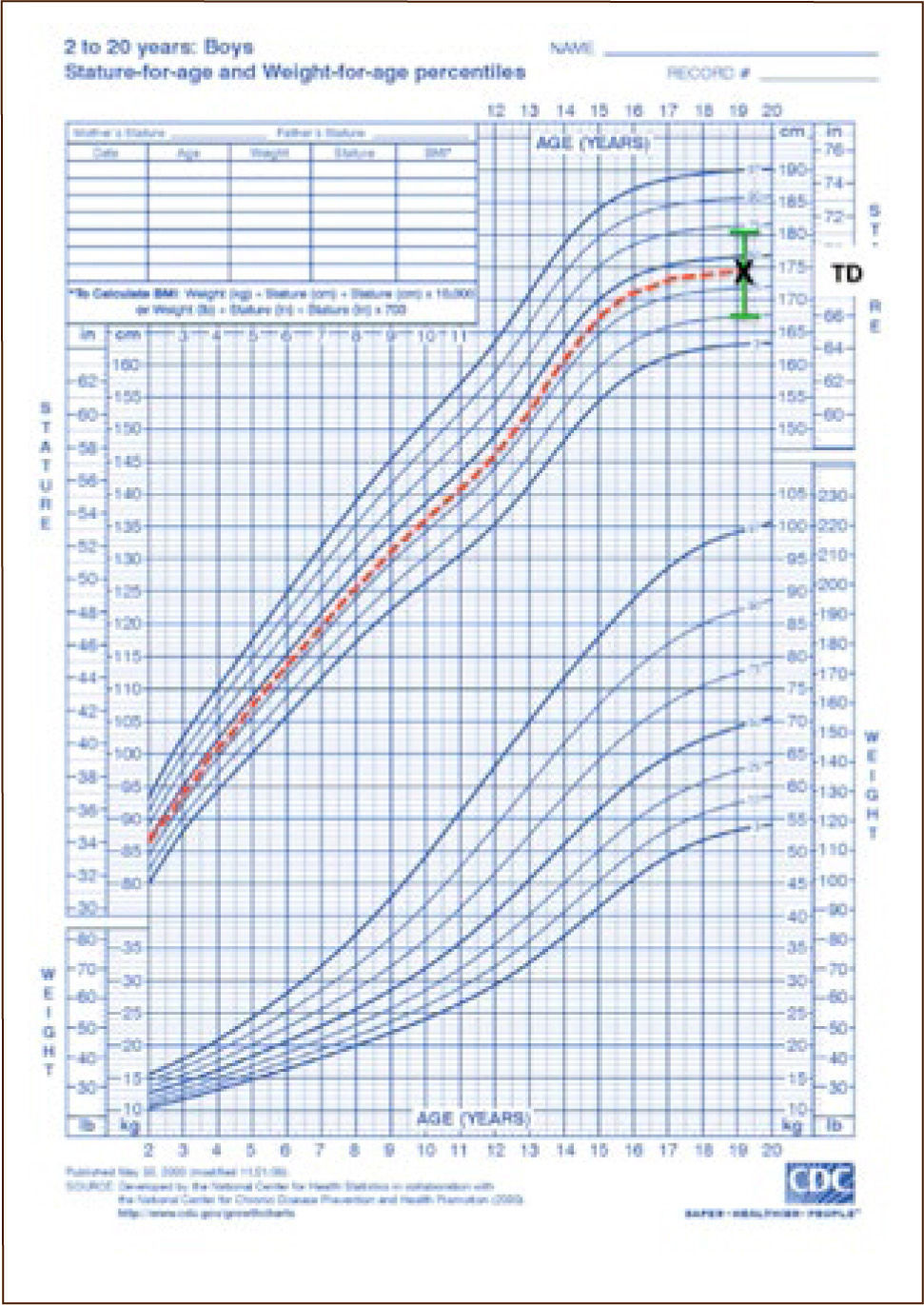
Talla diana o carga genética: la talla final de un niño tiene relación directa con la estatura de sus padres, la cual debe ser medida por el pediatra y no solo referida anamnésticamente. En el caso de evaluar una niña, la carga genética se determina: [(talla padre-13 cm) + talla madre]/2 y en el caso de los niños: [talla padre + (talla madre +13 cm)]/2. Luego se grafica en la curva de crecimiento y se dibuja el rango de 1 desviación estándar que para hombre corresponde a +/- 7 cm y en el caso de las mujeres, a +/- 5 cm.
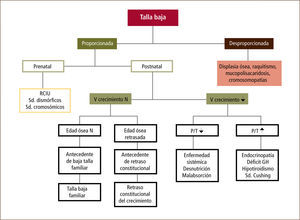
Una vez establecido el diagnóstico de talla baja, se debe precisar su causa, para lo cual se procederá a efectuar una exhaustiva anamnesis y examen físico, junto con exámenes complementarios de laboratorio e imágenes. De esta forma podremos catalogar las causas talla baja como Idiopáticas (sin causa reconocible) o Patológicas, que a su vez pueden ser primarias (trastornos del crecimiento que afectan directamente al cartílago de crecimiento) o secundarias a condiciones ambientales o patología sistémica (ver tabla Nº2).
Causas de talla baja según espe (european society for paediatric endocrinology)
| PRIMARIAS (alteración intrínsecas del cartílago de crecimiento) | |||
|---|---|---|---|
| 1. Síndromes definidos - Sd. Turner - Sd. Noonan - Sd. Down - Sd. de Digeorge - Sd. Cornelia de Lange - Sd. de Silver-Russell | 2. Pequeño para la edad gestacional sin crecimiento compensatorio. | 3. Displasias esqueléticas - Acondroplasia - Hipocondroplasia - Discondrosteosis - Osteogénesis imperfecta - Mucopolisacaridosis | 4. Displasias con defectos de la mineralización - Raquitismo |
| SECUNDARIAS (alteración de la fisiología del cartílago de crecimiento) | ||
|---|---|---|
| 1. Desnutrición 2. Enfermedades sistémicas: - Cardiopatía - Enfermedad pulmonar crónica - Enfermedad hepática - Enfermedad intestinal (malabsorción, enf. inflammatoria intestinal) - Sd. intestino corto - Enfermedad renal crónica - Anemia crónica | 3. Desórdenes del eje gH/IgF-1 y resistencia a GH 4. Endocrinopatías - Sd. Cushing - Hipotiroidismo - Diabetes mellitus sin control metabólico 5. Enfermedades metabólicas: - Metabolismo Ca/P - Errores innatos del metabolismo (carbohidratos, lípidos, proteínas) | 6. Psicosocial: - Deprivación emocional - Anorexia nerviosa - Depresión 7. Iatrogénicas: - Glucocorticoides (local o sistémico) - Radio/Quimioterapia |
| IDIOPÁTICA | ||
|---|---|---|
| 1. Con/sin baja estatura familiar | 2. Con/sin maduración lenta | |
En la anamnesis de un paciente con talla baja se deberá precisar antecedentes perinatales como enfermedades y noxas maternas durante el embarazo, crecimiento intrauterino, edad gestacional, peso y talla al nacer, posibles lesiones del parto, entre otras. En relación a los antecedentes personales se debe consignar el tiempo de evolución de baja estatura, desarrollo psicomotor, encuesta y estado nutricional, desarrollo puberal, uso de fármacos y/o drogas, comorbilidades, hábitos de vida, actividad deportiva, horas de descanso y el entorno social. Los antecedentes familiares son importantes ya que la herencia influye de forma significativa en la talla, debiendo objetivarse la talla parental y familiares directos (medir toda vez que sea posible), así como edad de desarrollo puberal de ambos padres, edad de menarquia de la madre, consanguinidad y enfermedades familiares de posible carácter genético.
El examen físico de un niño con talla baja debe incluir una detallada evaluación auxiológica de peso (P), talla (T), relación P/T y proporciones corporales: circunferencia craneana, envergadura, talla sentado, segmento superior (SS), segmento inferior (SI), relación SS/SI, distancia acromion-olécranon, olécranon-radio. Todas estas medidas están estandarizadas por edad y sexo para una población determinada. El SI corresponde a la distancia entre sínfisis pubiana y el suelo. El SS se obtiene restando a la talla el SI. La relación SS/SI normalmente declina con la edad, alcanzando aproximadamente 1,7 en recién nacidos y 1 desde los 10 años hasta la vida adulta. La envergadura se mide con los brazos en extensión completa y abducción de 90º; en condiciones normales esta medición es más corta que la estatura en pacientes prepuberales y luego de la pubertad, se hace ligeramente superior a la talla (1).
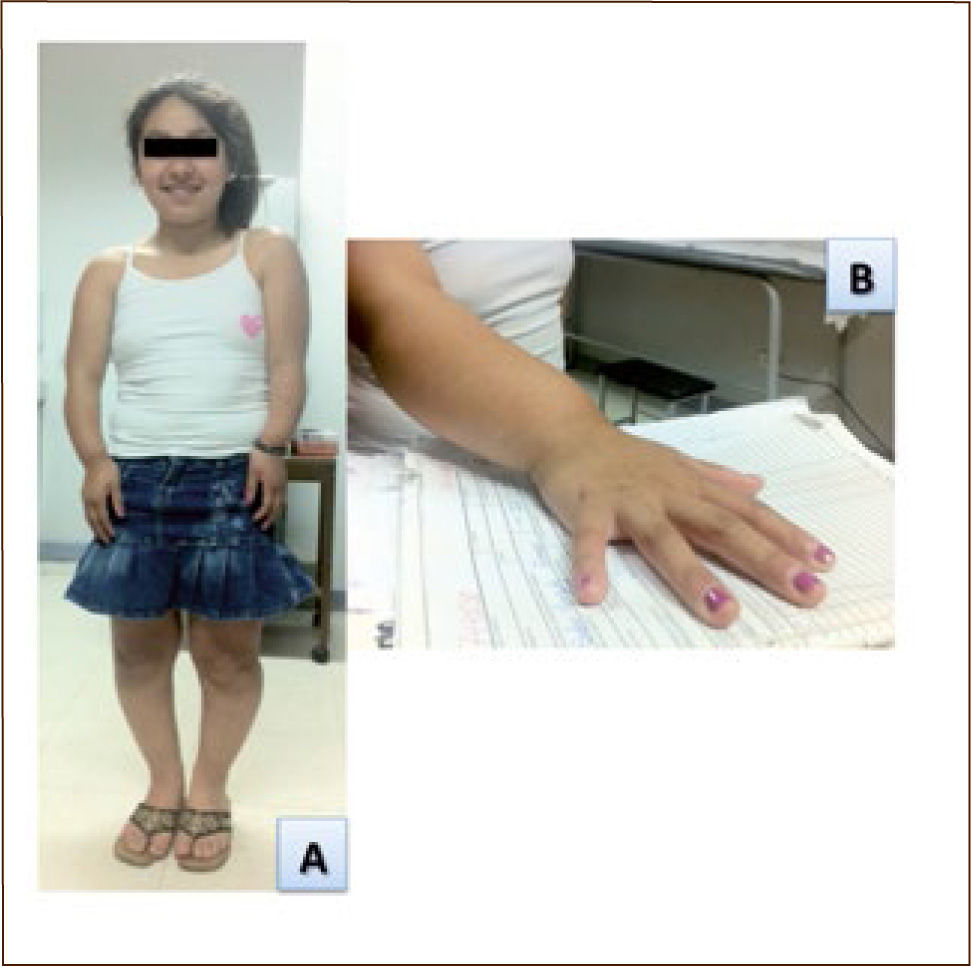
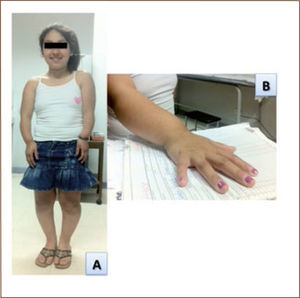
El estudio de proporciones corporales es de especial relevancia, ya que existen patologías que se caracterizan por un crecimiento disarmónico, como es el caso de las displasias esqueléticas. Así por ejemplo, en las acondroplasias e hipocondroplasias se observa un acortamiento rizomélico de extremidades, mientras que la haploinsuficiencia del gen SHOX (short stature homeobox) se asocia a acortamiento mesomélico de las extremidades (Síndrome de Leri-Weill), ver figura Nº2. Por otro lado, un paciente con talla baja proporcionada y una relación P/T normal a aumentada puede asociarse a endocrinopatías como déficit de hormona de crecimiento, hipotiroidismo o Síndrome de Cushing. Una talla baja proporcionada con una relación P/T disminuida puede asociarse a patologías con un mayor gasto metabólico (cardiopatía, insuficiencia hepática, insuficiencia renal) o malabsorción. Los signos carenciales de esta última deben ser buscados activamente en el examen físico, así como también una adecuada evaluación del grado de desarrollo puberal.
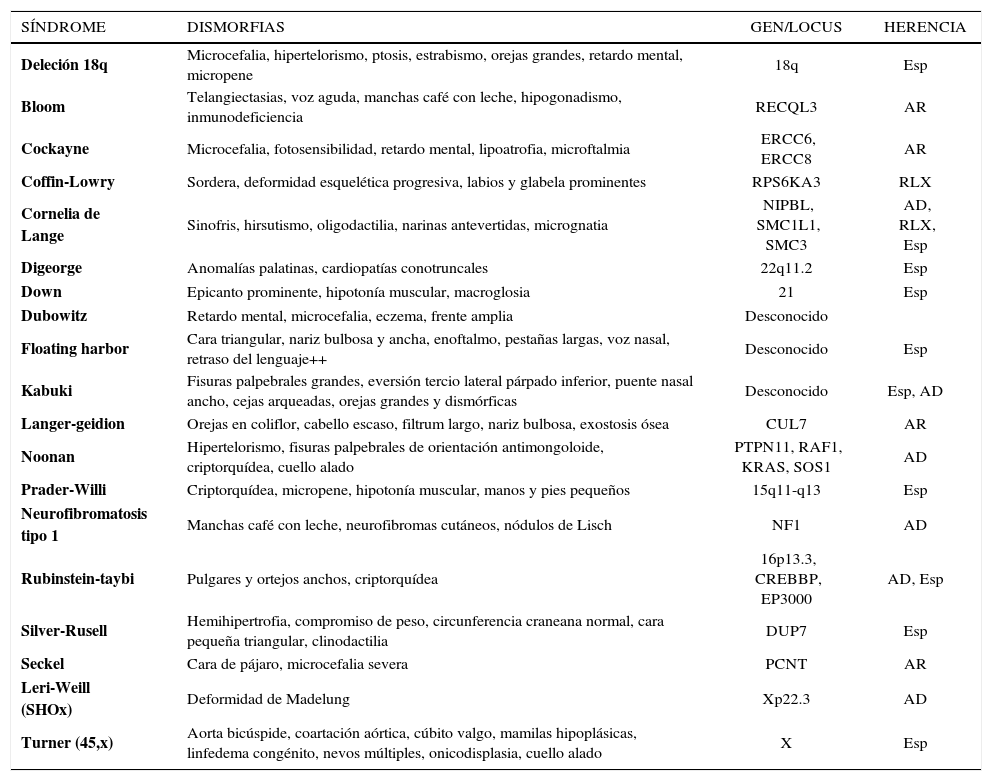
El examen físico segmentario debe buscar dismorfias y fenotipos que orienten a algún síndrome genético asociado a talla baja, como Síndrome de Turner (cuello alado, cúbito valgo, implantación baja del cabello, coartación aórtica, malformaciones renales), Síndrome de Noonan (cuello corto, orientación antimongoloide de hendiduras palpebrales, estenosis pulmonar, malformaciones torácicas y esternales), Síndrome de Silver-Rusell (facie triangular, historia de restricción del crecimiento intrauterino) (6). Otros síndromes genéticos asociados a talla baja se detallan en la Tabla Nº3.
Síndrome clínicos asociados a talla baja
| SÍNDROME | DISMORFIAS | GEN/LOCUS | HERENCIA |
|---|---|---|---|
| Deleción 18q | Microcefalia, hipertelorismo, ptosis, estrabismo, orejas grandes, retardo mental, micropene | 18q | Esp |
| Bloom | Telangiectasias, voz aguda, manchas café con leche, hipogonadismo, inmunodeficiencia | RECQL3 | AR |
| Cockayne | Microcefalia, fotosensibilidad, retardo mental, lipoatrofia, microftalmia | ERCC6, ERCC8 | AR |
| Coffin-Lowry | Sordera, deformidad esquelética progresiva, labios y glabela prominentes | RPS6KA3 | RLX |
| Cornelia de Lange | Sinofris, hirsutismo, oligodactilia, narinas antevertidas, micrognatia | NIPBL, SMC1L1, SMC3 | AD, RLX, Esp |
| Digeorge | Anomalías palatinas, cardiopatías conotruncales | 22q11.2 | Esp |
| Down | Epicanto prominente, hipotonía muscular, macroglosia | 21 | Esp |
| Dubowitz | Retardo mental, microcefalia, eczema, frente amplia | Desconocido | |
| Floating harbor | Cara triangular, nariz bulbosa y ancha, enoftalmo, pestañas largas, voz nasal, retraso del lenguaje++ | Desconocido | Esp |
| Kabuki | Fisuras palpebrales grandes, eversión tercio lateral párpado inferior, puente nasal ancho, cejas arqueadas, orejas grandes y dismórficas | Desconocido | Esp, AD |
| Langer-geidion | Orejas en coliflor, cabello escaso, filtrum largo, nariz bulbosa, exostosis ósea | CUL7 | AR |
| Noonan | Hipertelorismo, fisuras palpebrales de orientación antimongoloide, criptorquídea, cuello alado | PTPN11, RAF1, KRAS, SOS1 | AD |
| Prader-Willi | Criptorquídea, micropene, hipotonía muscular, manos y pies pequeños | 15q11-q13 | Esp |
| Neurofibromatosis tipo 1 | Manchas café con leche, neurofibromas cutáneos, nódulos de Lisch | NF1 | AD |
| Rubinstein-taybi | Pulgares y ortejos anchos, criptorquídea | 16p13.3, CREBBP, EP3000 | AD, Esp |
| Silver-Rusell | Hemihipertrofia, compromiso de peso, circunferencia craneana normal, cara pequeña triangular, clinodactilia | DUP7 | Esp |
| Seckel | Cara de pájaro, microcefalia severa | PCNT | AR |
| Leri-Weill (SHOx) | Deformidad de Madelung | Xp22.3 | AD |
| Turner (45,x) | Aorta bicúspide, coartación aórtica, cúbito valgo, mamilas hipoplásicas, linfedema congénito, nevos múltiples, onicodisplasia, cuello alado | X | Esp |
Esp: esporádica; RLX: recesiva ligado al X; AD: autosómica dominante; AR:autosómica recesiva.
El estudio complementario debe ser orientado según los hallazgos de la anamnesis, examen físico y auxiológicos, con el fin de establecer un diagnóstico etiopatogénico (2).
En aquellos pacientes con talla baja en los que la historia y examen físico no orienten a una causa en particular, el pediatra debe solicitar exámenes generales que se detallan a continuación:
- -
Hemograma/VHS: la talla baja puede asociarse a anemia, talasemia, sickle cell disease, infecciones subagudas y crónicas, enfermedad inflamatoria intestinal y otros procesos inflamatorios crónicos.
- -
Creatinina, electrolitos plasmáticos, Ca/P plasmático, gases venosos, orina completa: la enfermedad renal crónica puede asociarse a talla baja, incluso en ausencia de otros síntomas de enfermedad. En niños < de 3 años con hipocrecimiento se debe tener presente la acidosis tubular renal como causa de hipocrecimiento de origen renal.
- -
Albúmina, glicemia, pruebas hepáticas: para descartar enfermedad hepática.
- -
IgA total, anticuerpos IgA antitransglutaminasa e IgA antiendomisio: un 2-8% de los niños con talla baja sin síntomas gastrointestinales tienen enfermedad celíaca. Este porcentaje puede aumentar a un 19-59% si las otras causas de talla baja han sido ya descartadas. Se debe recordar que entre un 7-10% de los pacientes con enfermedad celíaca tienen déficit de IgA, por lo que ésta debe ser siempre solicitada junto al estudio serológico específico (5).
- -
Radiografía de Carpo: para determinación de edad ósea y, a través de ésta, predicción de talla adulta. Debe ser solicitada a todos los pacientes con talla baja. Además es útil para evaluar anormalidades óseas asociadas a Sd. Leri-Weill o a raquitismo.
- -
TSH y T4 libre: para descartar hipotiroidismo primario, dada su prevalencia en población general. En caso de estar alteradas, completar estudio con anticuerpos antitiroideos (tiroiditis autoinmune) y, en caso de existir bocio, con ecografía tiroidea.
- -
Parasitológico seriado de deposiciones: como causa de malabsorción secundaria.
Existe una serie de exámenes de segunda línea, que pueden ser solicitados por el pediatra en caso de que el estudio inicial sea negativo, aunque pueden ser pedidos desde el principio en caso de encontrar hallazgos que ameriten su solicitud (5).
- -
Cariograma: en caso de dismorfias sugerentes de síndromes cromosómicos asociados a talla baja. El diagnóstico de Síndrome de Turner (prevalencia de 1:2000) debe ser considerado en toda niña con talla baja sin causa aparente. En varones con talla baja debe solicitarse si ésta se asocia a anomalías genitales, retraso del desarrollo psicomotor o RCIU severo sin crecimiento compensatorio posterior.
- -
Estudio de eje Somatotropo: el déficit de hormona de crecimiento (GH) tiene una prevalencia de 1:2500-1:6000. Dado que la GH circulante se secreta en peaks durante el día, su determinación en condiciones basales no es de utilidad cuando se sospecha deficiencia. Su estudio se basa en la determinación de niveles plasmáticos de factores de crecimiento de síntesis hepática (o de sus proteínas transportadoras), dependientes de hormona de crecimiento. Así se puede medir IGF-1 e IGFBP-3. Debe recordarse que los niveles de IGF-1 son dependientes de la GH, pero también del estado nutricional y la función hepática. Como los valores de IGF-1 aumentan progresivamente con la pubertad, deben ser siempre correlacionados con el grado de maduración ósea, más que con la edad cronológica (7). Si los valores de IGF-1 y/o IGFBP-3 están bajos, se sugiere efectuar una prueba de estimulación de GH con clonidina o insulina. Ésta solo debe ser indicada por el especialista. Si a pesar de la estimulación los niveles de GH son menores de 5ng/ml (medidos por ICMA), es altamente probable el diagnóstico de déficit de hormona de crecimiento.
- -
Radiografía de esqueleto: debe solicitarse siempre dentro del estudio de un paciente con talla baja desproporcionada con el fin de descartar una displasia esquelética (8). El estudio radiológico debe incluir cráneo (proyección PA y lateral), columna total (AP y lateral), tórax (AP), pelvis (AP), huesos largos (1 brazo y 1 pierna AP), mano izquierda (PA). Algunos de los hallazgos posibles de encontrar son craneosinostosis, platispondilia (en osteogénesis imperfecta), el estrechamiento de la distancia interpeduncular caudal de la columna (en la hipocondroplasia), retraso de osificación de huesos púbicos (condrodistrofia neonatal), la deformidad de Madelung (incurvamiento del radio y subluxación cubital distal observada en la discondrosteosis de Leri-Weill), entre otras (ver figura Nº2).
- -
Neuroimagen: RNM cerebral solo en caso de sospecha de lesión intracraneana, defectos de línea media, déficit de GH o hipopituitarismo.
- -
Una vez es evaluada la curva de crecimiento, la antropometría, la talla diana (carga genética), la historia familiar y la edad ósea, será posible orientar el estudio etiológico en la mayoría de los pacientes con talla baja (1). A continuación se detalla un algoritmo de evaluación (ver figura Nº3).
Talla Baja IdiopáticaSe define como una condición en la cual la talla de un individuo está bajo 2 desviaciones estándar para su edad, sexo y población, sin evidencia de alteraciones sistémicas, nutricionales, endocrinas o cromosómicas. Tienen un peso y talla de nacimiento normal y no son deficientes de hormona de crecimiento (9).
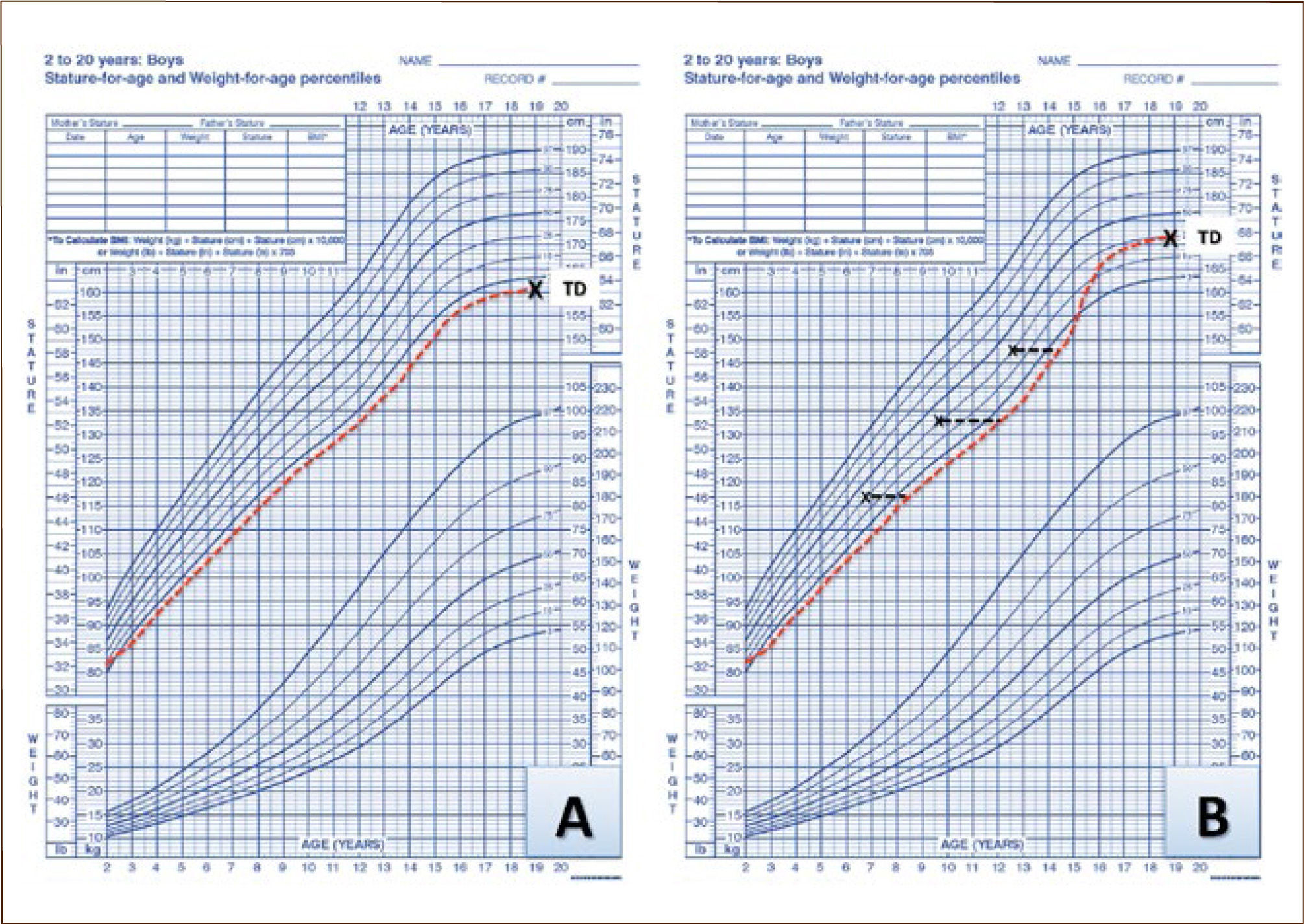
Los varones, independientemente de su clase social, perciben una mayor desventaja de su talla baja en comparación con las mujeres; se ha descrito además como factor de riesgo para problemas psicosociales como infantilización, baja autoestima y bullying, especialmente aquellos que son derivados al especialista. Se estima que entre el 60 a 80% de todos los niños con talla <-2 DE, serán catalogados como talla baja idiopática (TBI). Esta definición incluye a los pacientes con talla baja familiar y retraso constitucional del crecimiento y desarrollo, antiguamente catalogadas como variantes de normalidad (10).
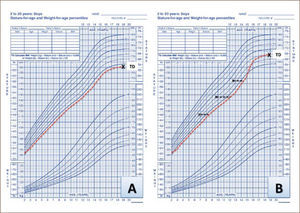
La talla baja familiar se caracteriza por una talla bajo el percentil 3, pero con un crecimiento y desarrollo a una velocidad normal, edad ósea dentro de límites normales y una estatura acorde a la talla parental. Recordar siempre medir a los padres y sus proporciones corporales, ya que un padre con talla baja severa, podría corresponder a una displasia esquelética, como la hipocondroplasia o un síndrome de Leri-Weill, que son de herencia autosómico dominante.
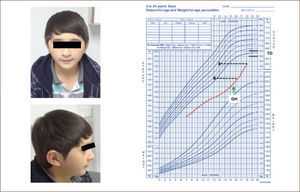
El retraso constitucional del crecimiento y desarrollo, se caracteriza por una maduración física lenta. Tienen peso y talla de nacimiento normales, pero su velocidad de crecimiento cae en algún momento de la infancia. Su edad ósea está atrasada >2 DE y progresa lentamente. Inician su pubertad en forma tardía y hasta el 90% tienen el antecedente de desarrollo puberal tardío en los padres o familiares. En general tienen un buen pronóstico de talla final, ya que crecen por tiempo más prolongado (ver figura Nº4).
Respecto al enfrentamiento, la principal distinción es entre aquellos niños con historia de talla baja familiar, cuya talla está dentro de lo esperado para su carga genética y aquellos niños cuya estatura está bajo la talla parental. La talla adulta de los niños con TBI generalmente será menor que su talla diana (9). Además se deben clasificar por la presencia o ausencia de retraso de la edad ósea, que indicará la posibilidad de un retraso de su crecimiento y desarrollo. Estos elementos, junto a la predicción de talla adulta y la severidad de la baja estatura, deben ser considerados al momento de decidir iniciar un tratamiento.
Pequeño Para la Edad Gestacional (PEG)Se define como un peso y/o talla de nacimiento menor a -2DE para una población determinada. Requiere de datos referenciales de peso y longitud en una población y etnia determinadas. La Sociedad Chilena de Pediatría, recomienda utilizar las curvas Alarcón-Pittaluga. Cerca del 90% de los pequeños para edad gestacional logrará un crecimiento compensatorio, el patrón de éste muestra un incremento en la velocidad de crecimiento los primeros 2 a 3 años de vida, seguido por una talla estable en la infancia, una edad normal de inicio puberal y una talla adulta menor a su carga genética (11). Aquellos sin crecimiento dentro de los primeros 6 meses de vida requieren una mayor evaluación y aquellos que se mantengan bajo -2DE a los 2 años, son candidatos a tratamiento con hormona de crecimiento.
EndocrinopatíasAunque en la mayoría de los casos el paciente con talla baja tendrá una variante de la normalidad, aproximadamente un 5% tendrá una patología que cause su baja estatura. En el crecimiento postnatal el eje hormonal más importante es el de la hormona de crecimiento, influyen también otros sistemas hormonales, como las hormonas tiroideas, el cortisol y los esteroides sexuales. Dentro de las endocrinopatías cabe mencionar:
- -
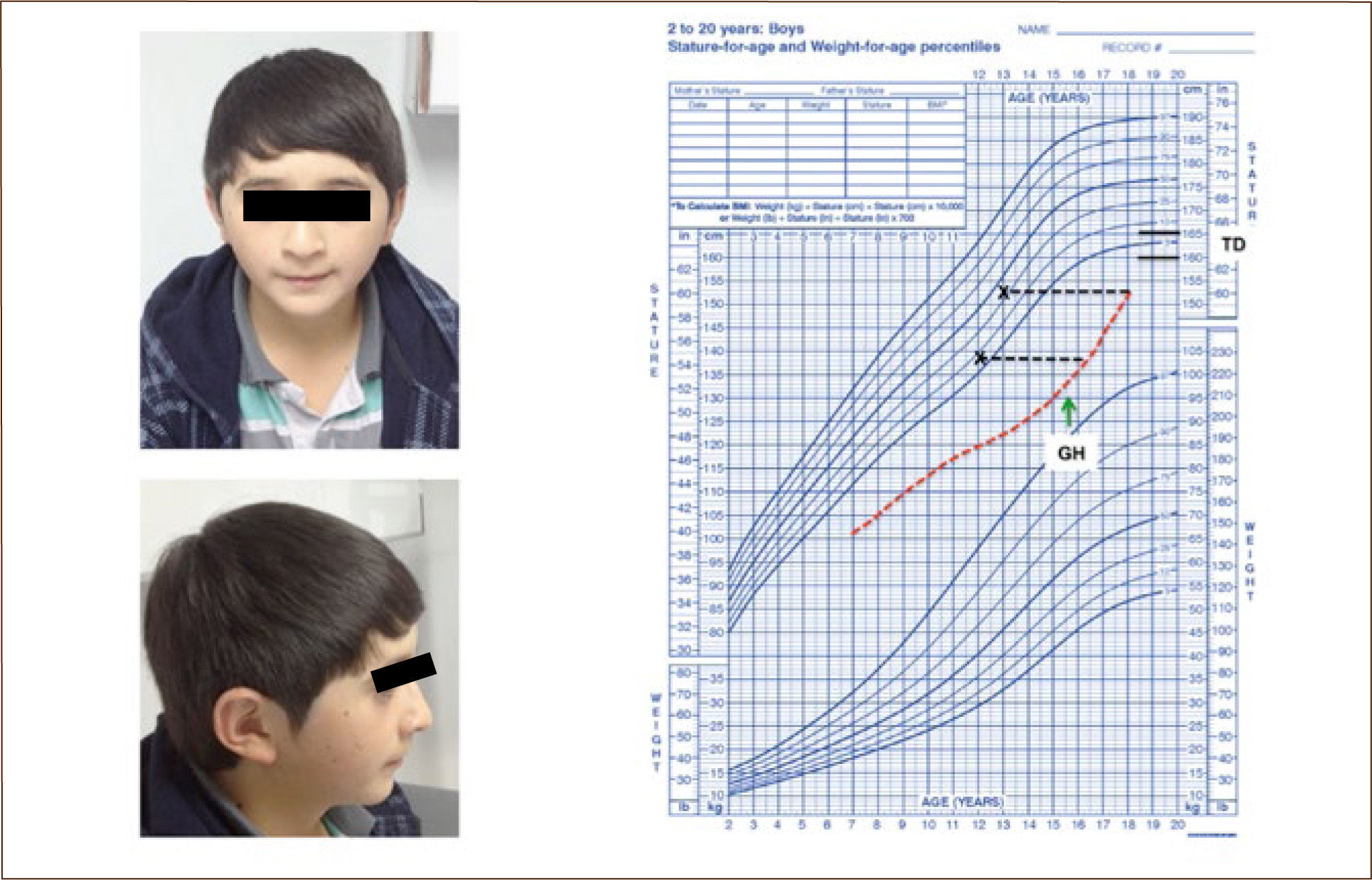
Déficit de hormona de crecimiento: puede presentarse en cualquier momento de la vida, si es congénito, el recién nacido puede presentar hipoglicemia asociada o no a ictericia prolongada, micropene, defectos de línea media, criptorquidea y una fascie característica (ver tabla Nº4 y figura Nº5) (2). La mayoría presenta peso y talla de nacimiento normal y la velocidad de crecimiento cae después de los 6 meses de vida. Si es adquirido, el único signo puede ser una caída en la velocidad de crecimiento, seguido de talla baja asociado a un aumento de peso concomitante. Esto último siempre debe ser un signo de alarma, ya que lo esperable en un paciente con sobrepeso es que tenga una talla normal o que aumente su velocidad de crecimiento secundario al avance de edad ósea que se produce con el aumento de los estrógenos provenientes de su aromatización en el tejido adiposo. En la historia siempre se debe indagar por traumatismo o infección del sistema nervioso central, irradiación craneal y síntomas de tumor como cefalea y alteraciones visuales.
Tabla 4.Características clínicas del niño con déficit de gh
- Talla baja proporcionada. - Velocidad de crecimiento disminuida. - Facie: frente amplia, acentuada prominencia frontal y occipital, hipoplasia de macizo facial, nariz cóncava, mejillas redondeadas, boca pequeña, mentón poco desarrollado. - Voz aguda. - Hipoglicemia. - Micropene. - Distribución troncal de grasa corporal. - Índice Peso/Talla normal o alto. - Retraso de la maduración ósea. - Pubertad retrasada. - Pruebas de estimulación con respuesta <5ng/ml (ICMA). - Posible asociación a otros déficit hormonales. - -
Hipotiroidismo: en las formas adquiridas, los pacientes en general son normales al examen físico. Pueden presentar un retraso en su crecimiento y en su edad ósea, y la caída de la talla ser el único signo. Respecto a los síntomas, se debe preguntar por crecimiento de fanéreos, sequedad de la piel, constipación, intolerancia al frío, desánimo y alteraciones menstruales.
- -
Hipogonadismo: más frecuente en varones, son pacientes que llegada la adolescencia tienen una pubertad ausente (ausencia de caracteres sexuales a los 13 años en la niña y 14 años en el niño) o incompleta, por lo que no presentan estirón puberal, siendo éste generalmente el motivo de consulta. Pueden tener historia de micropene o criptorquidia.
- -
Hipercortisolismo: la mayoría de las veces será iatrogénico, el síndrome de Cushing de causa orgánica es muy raro. Las manifestaciones clínicas independiente de la causa son: cara de luna, relleno temporal, giba dorsal, acné, hirsutismo, estrías violáceas, HTA, hiperglicemia y talla baja asociada obesidad centrípeta, siendo estos dos últimos, los signos más sensibles (2).
Deben ser derivados para evaluación por endocrinólogo infantil aquellos pacientes que presenten alguno de los siguientes criterios (5):
- -
Talla/Edad <-3DE.
- -
Talla/Edad en repetidos controles <-2,5DE.
- -
Diferencia entre carga genética y talla actual >2DE.
- -
Velocidad de crecimiento <4cm/año a cualquier edad.
- -
Caída sostenida de percentiles de talla luego de los 18-24 meses de edad (cambios >1DE).
- -
Talla baja asociada a desproporción o dismorfias.
- -
Pequeño para la edad gestacional (PEG) sin crecimiento compensatorio.
El enfoque terapéutico del paciente con talla baja debe estar orientado a su causa y debe ser siempre concensuado con el paciente y su familia. El tratamiento puede incluir el uso de hormona de crecimiento, andrógenos e inhibidores de la aromatasa entre otros (7).
El tratamiento con hormona de crecimiento está disponible hace más de cinco décadas, y como hormona recombinante humana, creada por bioingeniería genética, desde 1985. Es un tratamiento inyectable, de uso diario y de alto costo; no exento de complicaciones. La evidencia de sus resultados con estatura final en las diferentes patologías y de sus efectos adversos a largo plazo, es aún limitada (12).
Los usos aprobados actualmente por la Food and Drug Administration (FDA) se enumeran en la tabla Nº5.
Indicaciones aprobadas por la fda para el uso de hormona de crecimiento
| - Déficit de hormona de crecimiento. |
| - Síndrome de Turner. |
| - Síndrome de Prader Willi. |
| - Insuficiencia renal crónica. |
| - Síndrome de Noonan. |
| - Síndrome de Leri Weill. |
| - Talla baja idiopática (T<-2,25 DE). |
| - Pacientes pequeños para edad gestacional sin crecimiento compensatorio, después de los primeros dos años de vida. |
El objetivo del tratamiento es normalizar la talla durante la niñez, debiendo estar centrado en el interés del paciente. Lograr una talla adulta lo más cercana a lo normal para su población, que le permita una adecuada adaptación social y evitar las eventuales consecuencias psicológicas negativas derivadas de la baja estatura. Requiere monitorización clínica y bioquímica periódica por el endocrinólogo infantil y debe mantenerse hasta que el paciente alcance su talla final, es decir, cuando se han fusionado los cartílagos de crecimiento o la velocidad de crecimiento es menor a 2 cm/año.
En EE.UU. ha sido aprobado el uso de GH en talla baja idiopática cuando la estatura en <-2,25 DE. El tratamiento puede llegar a mejorar modestamente el pronóstico de talla adulta (entre 3 a 7 cm), y la velocidad de crecimiento en 1cm/año. La magnitud del incremento se verá influenciada por factores como la edad de inicio del tratamiento, la edad ósea y por la talla media parental (7).
El tratamiento con GH es, en general, bien tolerado y seguro, pero costoso. Dentro de sus complicaciones se describen lipodistrofia en el sitio de punción, aumento de nevus, hipertensión intracraneana benigna, ginecomastia prepuberal, artralgias, edema, hipotiroidismo transitorio, hiperglicemia e intolerancia a la glucosa. La asociación entre el tratamiento con hormona de crecimiento y malignidad no se ha demostrado. Otro tratamiento utilizado para mejorar el crecimiento lineal en pacientes peripuberales es la Oxandrolona, andrógeno poco potente a bajas dosis (1,25 a 2,5 mg/día), de relativo bajo costo e incremento de la velocidad de crecimiento en 3 a 5 cm/año. Debe ser usada idealmente con edad ósea <11 años.
Los inhibidores de la aromatasa reducen la producción de estrógenos y retrasan la maduración ósea, porque han sido utilizados en niños para prolongar el crecimiento puberal e incrementar la talla, sin embargo han demostrado ser menos efectivos que los andrógenos. Su uso prolongado puede asociarse a deformidades vertebrales, debido a la deficiencia estrogénica relativa, durante el crecimiento puberal (7).
El Zinc es un oligoelemento esencial para el crecimiento somático en niños, sin embargo, su deficiencia en rangos moderados a severos es inusual incluso en países subdesarrollados. Por otro lado la prevalencia de la deficiencia de Zinc en países occidentales es desconocida, pero se presume que sería baja (5). Por lo tanto su suplementación como parte del manejo de un paciente con talla baja debe ser considerada solo en aquellos casos con fuerte sospecha de su deficiencia, particularmente en pacientes con malabsorción y/o desnutrición severa.
SíntesisEl éxito del tratamiento del hipocrecimiento dependerá del diagnóstico precoz de la patología específica que lo causa. Frente a los pacientes con variantes de la normalidad, se debe recomendar siempre una adecuada alimentación y un estilo de vida saludable que incluya deporte y un adecuado hábito de sueño. Los pacientes con significativa desaceleración del crecimiento deben ser derivados al especialista.
Los autores declaran no tener conflictos de interés, relacionados a este artículo.