Se presenta el caso de una adolescente que consulta por amenorrea primaria causada por un himen imperforado. Se discute el cuadro clínico imaginológico del himen imperforado, las causas de amenorrea con desarrollo adecuado de caracteres sexuales secundarios y la utilidad de las imágenes en el estudio de estas pacientes.
A case of a teenager who presented with primary amenorrhea due to an imperforate hymen. We discuss the clinical history of imperforate hymen, clinical and imaging findings, the differential diagnosis of amenorrhea in patients with adequate development of secondary sexual characteristics and the role of imaging studies in these patients.
Adolescente de 14 años, que consulta por amenorrea primaria, con antecedentes de desarrollo puberal normal, telarquia a los 11 años y pubarquia a los 10 años, sin menarquia.
Relata historia de dolor pélvico de aproximadamente un año de evolución, cíclico, de intensidad moderada a severa que se irradia a zona lumbar, sin otras molestias. No refiere antecedentes mórbidos de importancia ni cirugías previas.
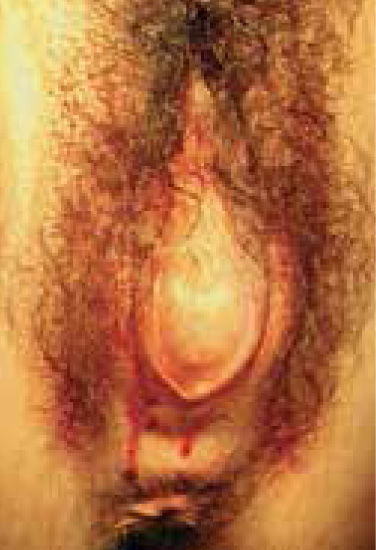
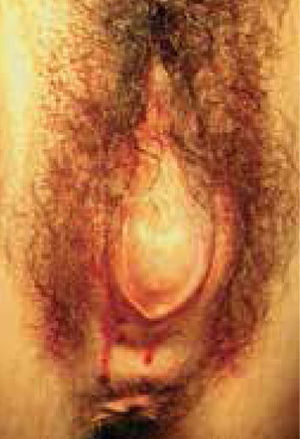
Al examen: paciente eutrófica, mucosas rosadas, mamas Tanner V.Abdomen: blando, depresible, con tumor pelviano de consistencia aumentada que alcanza hasta el ombligo. Vulva: vello púbico Tanner IV, meato uretral normal, no se evidencia orificio himeneal, mucosa himeneal abombada, protruyente, de aspecto violáceo (Figura 1).
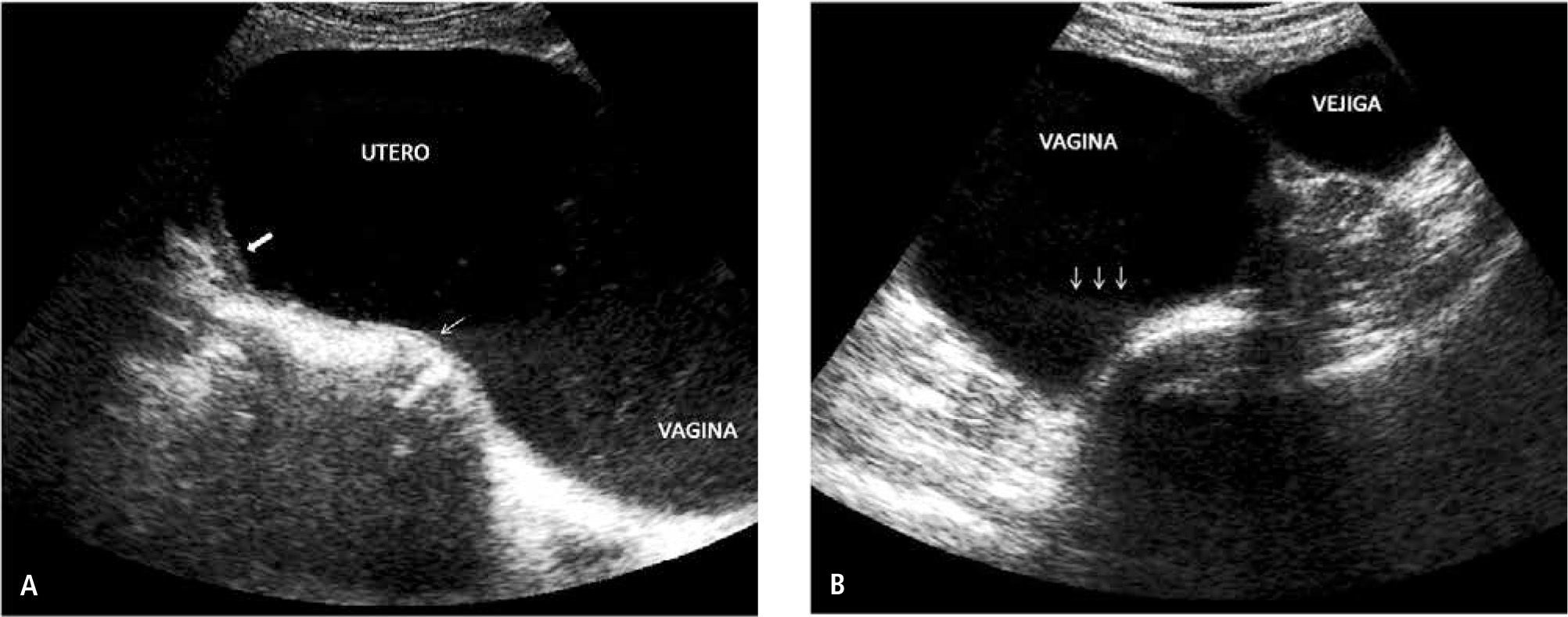
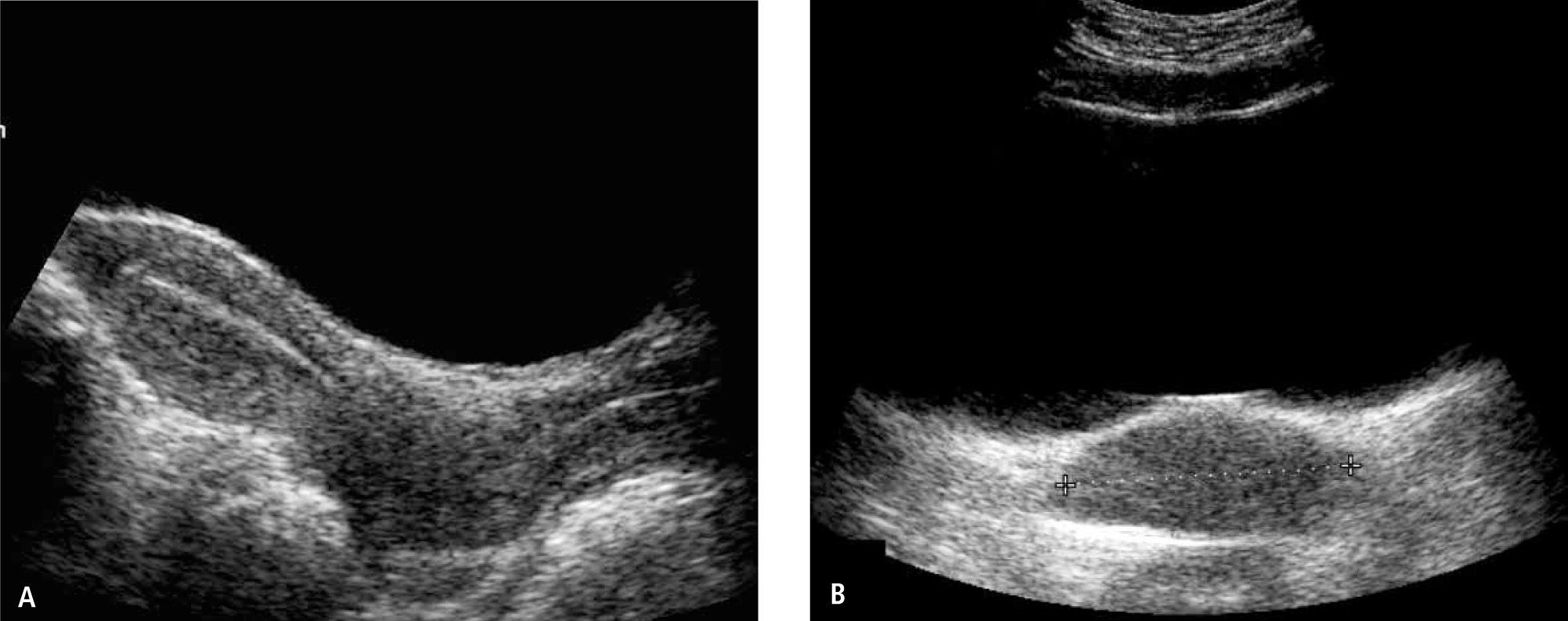
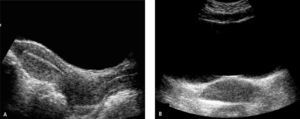
Con diagnóstico de himen imperforado se solicitó ultrasonografía (US) ginecológica transabdominal que evidencia útero y vagina aumentados de tamaño, con cavidad uterina y vagina distendidas por abundante contenido líquido con ecos en suspensión, sugerente de corresponder a contenido hemático (Figura 2), lo que plantea el diagnóstico de hematometrocolpos secundario a imperforación himeneal, en concordancia con los hallazgos del examen físico. En este examen no fue posible observar adecuadamente los ovarios; se descartó presencia de líquido libre en cavidad peritoneal.
Imágenes de US: longituginal (a) y transversal (b), demuestran úteroy vagina distendidos por abundante contenido hemático y sedimento hacia la porción dependiente (flechas en b). En la imagen (a), se evidencia mayor grosor de la pared uterina (flecha gruesa) en relación a pared vaginal (flecha fina), que muestra escaso espesor.
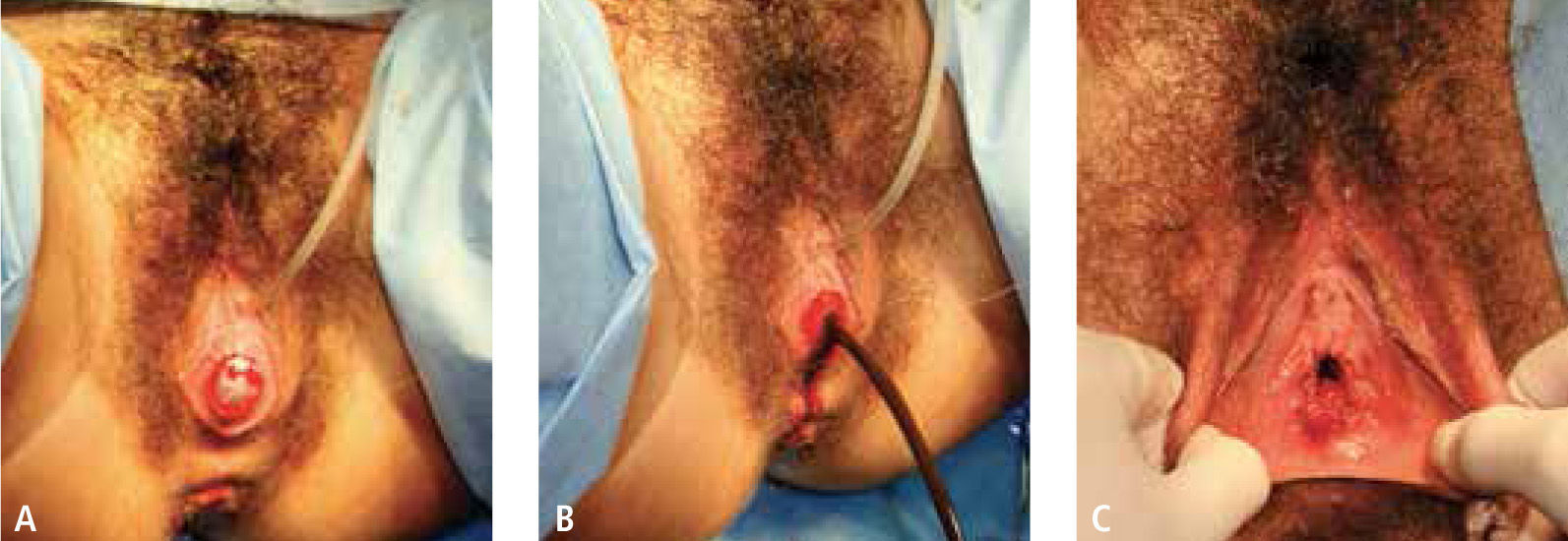
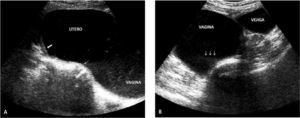
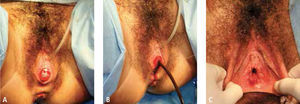
Se programó resolución quirúrgica, resecando la membrana himeneal (Figura 3), lo que dio salida a aproximadamente 1 litro de contenido achocolatado. La paciente evolucionó favorablemente y en el postoperatorio inmediato el útero se retrajo a la región suprapúbica. US de control efectuada un mes después de la cirugía, mostró útero normal (Figura 4) y se observaron ambos ovarios de características normales. Posteriormente, la paciente presentó ciclos regulares, sin dismenorrea; al examen físico se constató himen carnoso anular, permeable.
La US resulta de gran utilidad en el estudio de diversas condiciones clínicas en la edad pediátrica y constituye la principal herramienta de diagnóstico por imágenes para los órganos genitales internos en este período de la vida (1). La resonancia magnética (RM) se utiliza como examen complementario en casos complejos y se orienta especialmente a malformaciones que requieren mayor precisión diagnóstica (2).
La US nos permite estudiar la anatomía normal de los genitales internos, evaluar el grado de maduración uterina y ovárica de las pacientes pediátricas, investigar causas de sangrado genital en la etapa prepuberal y amenorrea primaria, estudiar el origen del dolor pélvico y también contribuir en el estudio de los genitales ambiguos (1).
Se define como amenorrea primaria (AP) a la ausencia de menarquia a los 16 años, ausencia de telarquia a los 14 años o falta de menarquia más de 3 años después de la telarquia (1, 3). Además del estudio hormonal, en las pacientes con AP se considera necesario contar siempre con US como examen inicial.
La AP puede ser consecuencia de una alteración en cualquiera de los niveles del eje hipotálamo, hipófisis, ovario, útero y tracto de salida. Los cuadros que se acompañan de un adecuado desarrollo de los caracteres sexuales secundarios, esto es telarquia o desarrollo mamario, hacen suponer una adecuada producción de esteroides sexuales, y por ende alteraciones a nivel del efector (útero) o el tracto de salida (vaginahimen) (3).
Dentro de las causas de amenorrea primaria y desarrollo mamario normal se encuentra el Síndrome de Rokitansky-Kuster-Hauser (agenesia vaginal con útero ausente o rudimentario) y las alteraciones obstructivas de la salida, como son el himen imperforado (HI) y los tabiques vaginales (4). El himen imperforado es la anomalía obstructiva más frecuente y afecta a 0,01 %-0,5% de los recién nacidos femeninos. Es consecuencia de una falta en la canalización de la membrana que se localiza en la unión del piso vestibular y el canal vaginal, proceso que ocurre normalmente en el plato vaginal a las 20 semanas de gestación. Es de origen esporádico, aunque se han descrito casos familiares y se ha sugerido un patrón de herencia autosómica dominante o recesiva (5).
El diagnóstico del HI presenta un patrón bimodal, con pacientes diagnosticadas en el período neonatal y otras diagnosticadas en la adolescencia. Estudios sugieren que un diagnóstico precoz se asocia a menos sintomatología, menor necesidad de estudios auxiliares y menor error en el diagnóstico inicial, debido a que muchas adolescentes con diagnóstico tardío son manejadas en un inicio como infección urinaria, nefrolitiasis, apendicitis aguda o tumor pelviano, antes de realizar el diagnóstico de himen imperforado (6). En el período neonatal, el HI se manifiesta por mucocolpos o hidrocolpos (acumulación de mucus en la vagina), signos que pueden pasar desapercibidos si no se realiza un examen físico acucioso de los genitales femeninos externos. El diagnóstico por US resulta fácil en estos casos, demostrando la distensión de la vagina por un contenido habitualmente hipoecogénico. La adición de estudio ultrasonográfico por vía perineal puede permitir una evaluación más precisa de la extensión y nivel de la obstrucción vaginal; en la actualidad se dispone de pequeños transductores de alta resolución que permiten un adecuado acceso a la zona.
Durante la adolescencia, el HI se puede manifestar como AP asociada a dolor abdominal recurrente y cíclico, lumbago, retención urinaria o constipación. El dolor pélvico característico de esta alteración es secundario a la acumulación de flujo menstrual en las cavidades uterina y vaginal, que origina hematometra y hematocolpos respectivamente, como sucedió en el caso de la paciente que presentamos. Al examen físico, la palpación abdominal puede revelar masa hipogástrica y la inspección genital muestra ausencia de orificio himeneal, mucosa de aspecto violáceo, abombada. En la US, la vagina distendida presenta pared fina y el útero evidencia pared muscular más gruesa, ambos con contenido líquido que habitualmente muestra ecos en suspensión y muchas veces nivel líquido-líquido en relación a la sedimentación de los elementos figurados de la sangre hacia la zona dependiente, como se observa en la Figura 2; ocasionalmente las trompas de Falopio pueden aparecer también con sangre en su lumen, hallazgo que no estaba presente en nuestra paciente. Se describe que la AP debida a HI por lo general no se acompaña de alteraciones en el desarrollo de las estructuras paramesonéfricas (porción superior de la vagina, útero y trompas) ya que éstas derivan de los conductos müllerianos de origen mesodérmico y la porción inferior de la vagina e himen derivan del seno urogenital del endodermo (7).
Como se mencionó previamente, la obstrucción vaginal también puede ser causada por presencia de tabique vaginal transverso, habitualmente situado en la parte alta de la vagina por lo que en estos casos el introito muestra aspecto normal. También es necesario considerar la posibilidad de duplicación vaginal completa, en la que una vagina puede estar permeable y la otra obstruida, originando hematometra y hematocolpos; estas duplicaciones de útero y vagina se producen por falla parcial o completa de la unión de los conductos de Müller debidas a deficiencias en la embriogénesis. En estas malformaciones complejas puede existir asociación a anomalías del sistema urinario, entre éstas: agenesia renal, uréter ectópico.
El tratamiento del Hl es quirúrgico, bajo anestesia y consiste en la apertura de la membrana himeneal, lo que permite el vaciamiento de hematocolpos y hematometra. El momento más apropiado para la cirugía es al inicio de la pubertad cuando existe el antecedente de HI, o al momento del diagnóstico en el caso de complicaciones, como es el caso de la paciente descrita; no se recomienda en etapas prepuberales por el riesgo de estenosis secundaria al hipoestrogenismo que caracteriza a esta etapa (9, 10).
Debemos destacar la importancia del examen físico completo y minucioso en la recién nacida, con el objeto de pesquisar el HI y permitir el tratamiento quirúrgico electivo al inicio de la pubertad. En adolescentes que consultan por dolor abdominal debe efectuarse una historia clínica acuciosa y un examen físico completo, especialmente si aún no han presentado su menarquia.
En cuanto a las imágenes, la US es siempre el primer examen imagino-lógico y constituye una herramienta diagnóstica fundamental; en los casos de HI habitualmente aporta la información necesaria para proceder al tratamiento quirúrgico.
En casos complejos, la RM es una excelente herramienta para caracterizar la existencia de otras las alteraciones asociadas y así permitir una adecuada planificación quirúrgica.
En resumen, en los casos de AP, la historia clínica y el examen físico orientan el diagnóstico etiológico. Las imágenes permiten precisar la morfología de los genitales internos, valorar el grado de estimulación hormonal en las distintas etapas del desarrollo y pesquisar la presencia de malformaciones.
Las autoras declaran no tener conflictos de interés, en relación a este artículo.