El linfoma testicular primario es una entidad muy poco frecuente; sin embargo, su curso clínico es desfavorable, con una elevada tasa de recaídas y baja supervivencia. A propósito de su baja prevalencia, presentamos 2casos con la actualización en el tratamiento y evolución.
Primary testicular lymphoma is a very rare entity. However, its clinical course is poor with a high recurrence and low survival rate. Given its low prevalence, we present 2cases with an update on the treatment and progression of this disease.
Descrito por primera vez en 1887 por Malasez1, el linfoma testicular primario ocupa menos del 5% de todos los casos de tumores testiculares y el 1-2% de todas las formas de linfomas no hodgkinianos1-4. El 90% son linfomas de células B, de los que el subtipo histológico más frecuente es el linfoma difuso de células grandes. También se han descrito casos de linfoma de células T, linfoma de Burkitt, linfoma linfoblástico, linfoma folicular y linfoma folicular en la edad pediátrica: son mucho menos frecuentes, pero de mayor agresividad4.
La edad media de presentación se sitúa entre los 65 y los 68 años3,5. La clínica no difiere de la del resto de los tumores testiculares: masa indolora, sin tener preferencia por la lateralidad, aunque, en el 40% de los pacientes con linfoma testicular primario, se pueden acompañar de hidrocele o ser bilaterales en el 6-10% de los casos6. Así mismo, tienen una cierta tendencia a desarrollar metástasis en el sistema nervioso central, en la piel, en el testículo contralateral o en la pleura7, aunque, en su inicio, suelen estar en estadios localizados (I-II de Ann Arbor). Por este motivo es primordial hacer un estudio de extensión exhaustivo que incluya: tomografía con emisión de protones, resonancia magnética nuclear del sistema nervioso central, biopsia de médula ósea, punción de líquido cefalorraquídeo y serología viral8.
Los factores de riesgo conocidos son los síndromes de inmunodeficiencia adquirida o congénita, como el VIH, el síndrome de ataxia-telangiectasia, el síndrome de Wiscott-Aldridge y el síndrome linfoproliferativo asociado al cromosoma X. También están predispuestos los pacientes trasplantados y los que han estado expuestos a quimioterapia o radioterapia, especialmente a agentes alquilantes. También se ha descrito una relación estrecha con los procesos inflamatorios crónicos, como la filariasis, la criptorquidia y la orquitis granulomatosa9.
Entre las características desfavorables están la edad avanzada, estadios de Ann Arbor > II, presencia de síntomas B (fiebre, sudoración profusa nocturna y pérdida de peso) y tumores con un tamaño mayor a 9cm9,10.
El tratamiento establecido es la orquiectomía radical transinguinal, la quimioterapia sistémica adyuvante con 6 ciclos de ciclofosfamida, hidroxidaunorrubicina, vincristina y prednisona (CHOP), a lo que se puede añadir rituximab (R-CHOP). Adicionalmente, por su alto trofismo al sistema nervioso central y al testículo contralateral, está recomendada la quimioterapia intratecal11 y la radioterapia locorregional con 30Gy, ya que disminuyen la probabilidad de recaída entre el 8 y el 35% de los casos10,12,13. Según las diferentes series prospectivas analizadas, con 16 y 56 pacientes estudiados, la supervivencia libre de enfermedad a 5 años varía entre el 65 y el 85%13-15.
MétodosPresentamos el caso de 2pacientes diagnosticados de linfoma testicular primario en nuestro centro. Realizamos una revisión actualizada de la literatura sobre el diagnóstico, tratamiento y evolución de esta entidad poco frecuente.
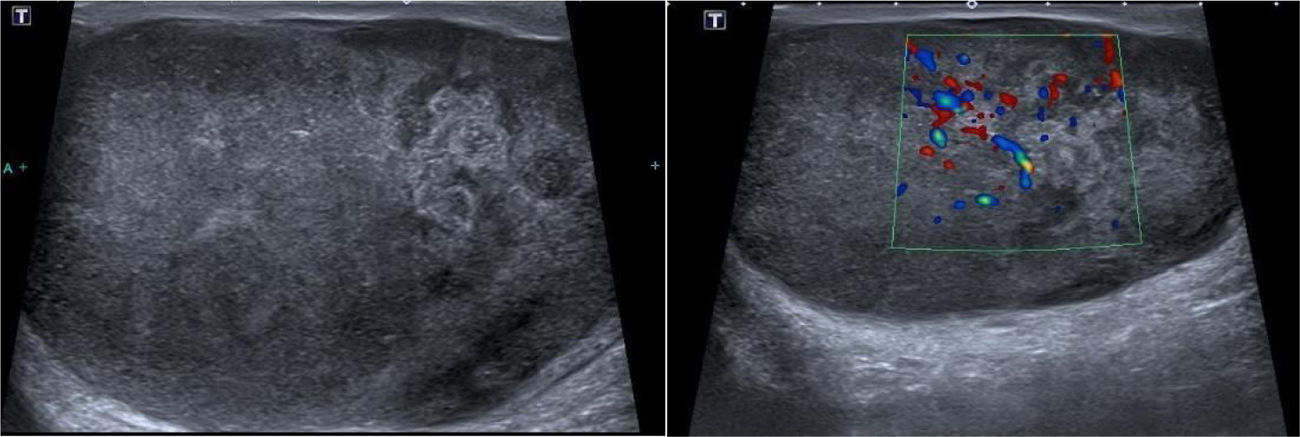
ResultadosSe trata de 2pacientes varones de 66 y 70 años, que acudieron a consulta por dolor y aumento del tamaño testicular. En ambos la exploración física fue compatible con una masa testicular y en la ecografía se podía observar un parénquima completamente desestructurado y heterogéneo (fig. 1).
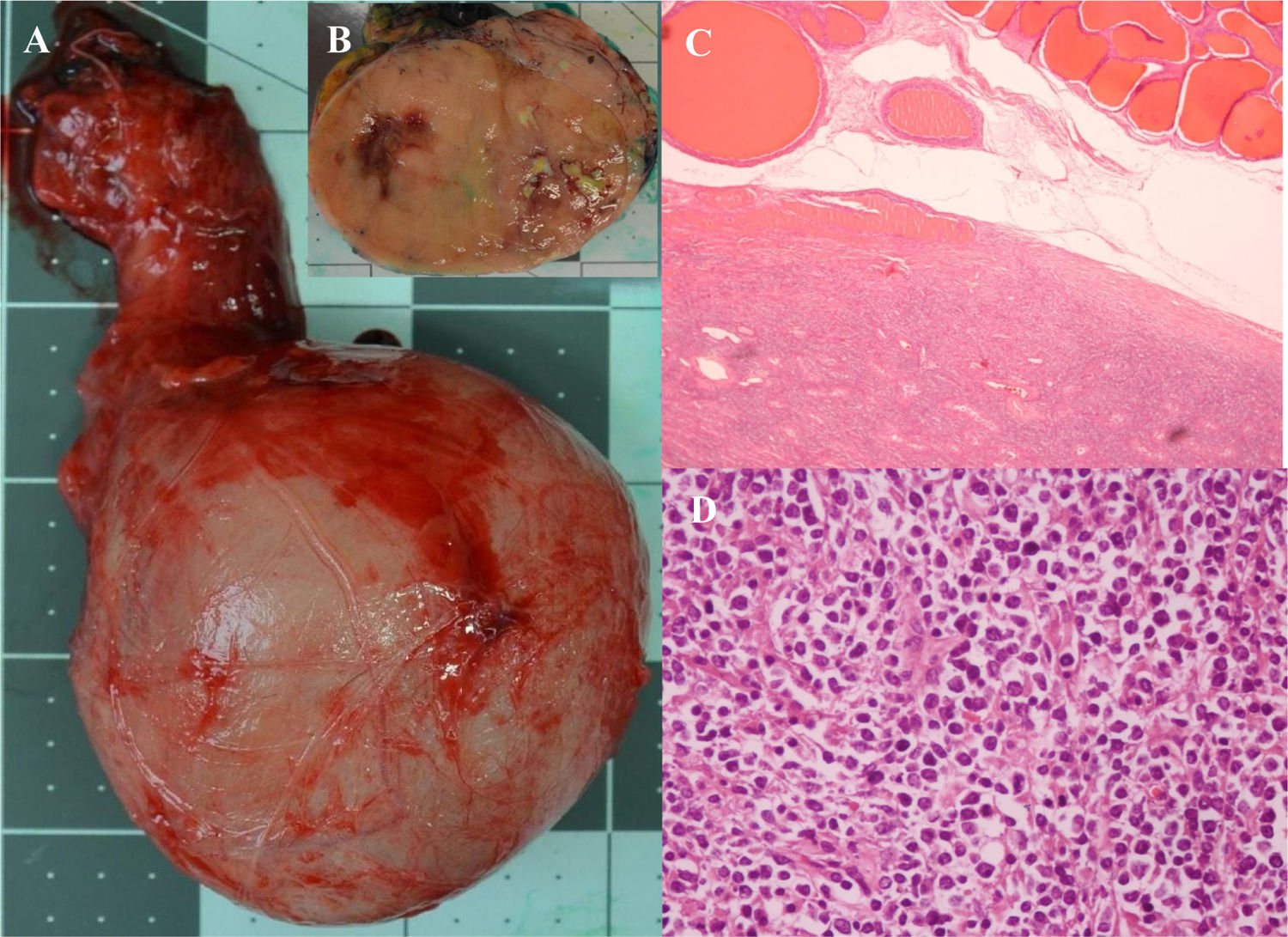
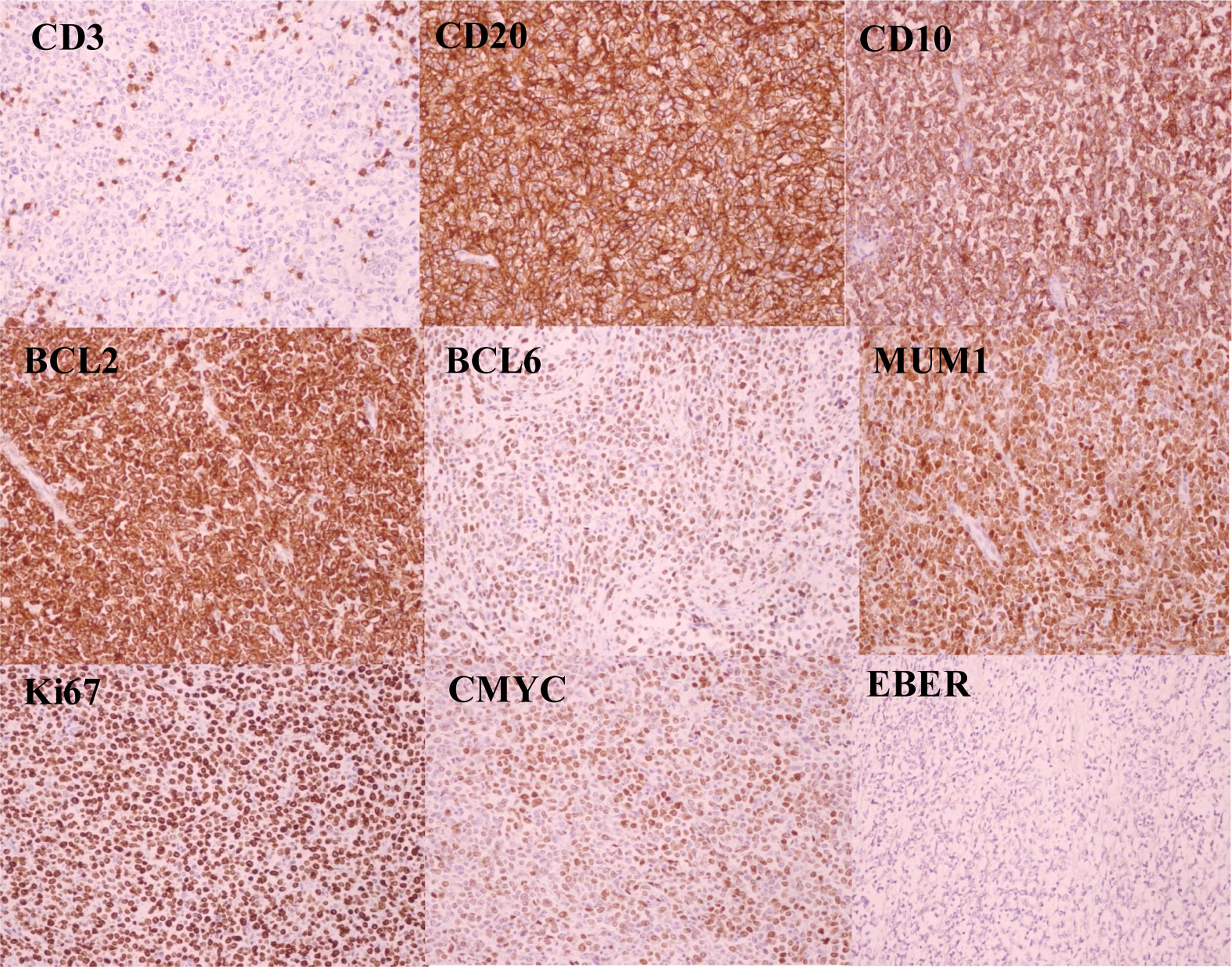
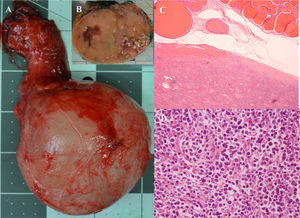
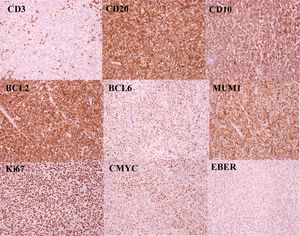
Mediante una orquiectomía reglada por vía inguinal fueron diagnosticados de linfoma no hodgkiniano B difuso de células grandes (LNHBDCG), variante centroblástica, subtipo centrogerminal, con sobreexpresión inmunohistoquímica de C-Myc (translocación negativa) y con un elevado índice proliferativo (figs. 2 y 3).
A) Testículo de 93,5g y 7,3×6,1×4,9cm, con un cordón espermático de 6,5×2cm. Túnica vaginal indemne macroscópicamente. B) Al corte muestra una arquitectura alterada a expensas de una lesión sólida, blanquecina, bien delimitada, que mide 7,6×5,5×3cm. No se identifica parénquima testicular normal. C) HE-20X. La lesión ocupa la totalidad del parénquima testicular; se observan reductos de túbulos seminíferos afectados por la neoplasia (parte inferior de la figura) y un epidídimo respetado. D) HE-400X. La neoplasia está compuesta por una proliferación linfoide maligna, constituida por células grandes de hábito centroblástico y ocasionales células de morfología inmunoblástica, que se disponen en un patrón difuso.
La neoplasia mostró fenotipo de línea B (CD20+, CD3−), subtipo centrogerminal (algoritmo de Hans: CD10+), double hit (BCL2+, BCL6+). El índice proliferativo medido mediante Ki67 fue de un 90%. La neoplasia mostró una sobreexpresión inmunohistoquímica de C-Myc, pero el estudio molecular resultó negativo para la translocación mediante FISH. El estudio de CISH para EBER no detectó virus de Epstein-Barr. El estudio de CD30 resultó negativo.
En el primer caso, el estudio de extensión fue negativo (tomografía con emisión de protones, resonancia magnética nuclear del sistema nervioso central, biopsia de médula ósea, punción de líquido cefalorraquídeo, marcadores y serología) y el segundo paciente presentó 2adenopatías paraaórticas de aproximadamente 2cm (N2).
Tras la cirugía, el primero de ellos fue tratado con 6 ciclos de R-CHOP. En el segundo caso, por tratarse de un paciente con historia de cardiopatía isquémica con una fracción de eyección del 30% y para disminuir la toxicidad cardiaca de las antraciclinas, se sustituyó la hidroxidaunorrubicina por etopósido. Además, recibió radioterapia sobre las cadenas paraaórticas.
Por último, los 2pacientes fueron tratados con radioterapia locorregional sobre el testículo contralateral (30Gy).
Después de 24 meses de seguimiento, los pacientes estaban asintomáticos, con respuesta metabólica completa y libres de enfermedad.
DiscusiónEl cáncer de testículo representa el 2-3% de todos los tumores en el hombre. Sin embargo, es el proceso maligno más frecuente en los varones entre 15 y 35 años.
La afectación testicular en pacientes con síndromes linfoproliferativos, como linfoma o leucemia, es más frecuente que el linfoma testicular primario1,6.
La edad media de presentación fue similar a la de los estudios publicados, pero los síntomas descritos habitualmente como masa testicular indolora fueron distintos, ya que nuestros pacientes presentaron una masa dolorosa.
El diagnóstico diferencial debe plantearse con otras entidades que cursan con tumefacción testicular y clínica similar; para ello nos apoyaremos en una historia clínica detallada y pruebas de complementarias.
La confirmación de la neoplasia se obtiene mediante estudio histológico. Su aspecto macroscópico blanco grisáceo recuerda al del seminoma. En el estudio microscópico, el linfoma se desarrolla en el espacio pericanicular con conservación de los conductos seminíferos, a diferencia del seminoma, que produce su destrucción masiva2.
Otras enfermedades para diferenciar son el seminoma espermatocítico, el carcinoma embrionario e incluso algunos casos de orquitis de etiología viral6,7.
En nuestra experiencia, la inmunohistoquímica desempeña un papel importante para identificar los antígenos de la línea mieloide (CD13, CD33, CD43, CD117, lisozima, MPO y CD68), que son decisivos para un diagnóstico certero8,10.
A diferencia de lo descrito en la literatura, la enzima lactato deshidrogenasa (LDH) fue normal en nuestros pacientes, cuando generalmente se encuentra elevada en relación con la actividad tumoral. Otros marcadores tumorales, como la AFP, B-HCG y CEA, fueron negativos.
En nuestro trabajo los pacientes estaban en un estadio precoz de la enfermedad, de forma similar a los de otros estudios, que describen un diagnóstico en estos estadios en el 79% de los pacientes9.
Aunque su etiología es desconocida, se ha descrito su asociación con diferentes síndromes de inmunosupresión, entre los que destaca el VIH, ninguno de los cuales ha sido identificado en nuestros pacientes9.
El tratamiento definitivo es la orquiectomía radical por vía inguinal. La quimioterapia adyuvante y la radioterapia retroperitoneal fueron introducidas a comienzos de los 80 y han demostrado la reducción de recaídas y la mejora en la supervivencia global. Sin embargo, el uso de radioterapia local es controvertido6,7, aunque la inmensa mayoría de los autores la consideran indicada en estadios locales para prevenir la aparición de linfoma contralateral.
ConclusionesEn nuestra experiencia el linfoma testicular primario es una entidad poco habitual en la práctica urológica: solo se han diagnosticado 2casos en nuestro centro, por lo que es importante conocerla para no demorar el diagnóstico y el tratamiento secuencial con quimio- y radioterapia adyuvantes, actualmente recomendado.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.