Panniculus morbidus es una entidad que aparece como estadio final de la obesidad mórbida. Se trata de una enfermedad de la pared abdominal que genera morbilidad local, problemas higiénicos y discapacidad funcional.
Describimos un caso de paniculectomía masiva en paciente con lipodistrofia abdominal severa. La mayor hasta la fecha realizada en nuestro servicio.
Caso clínicoVarón de 79 años con un IMC de 45.9kg/m2 que presentaba un faldón abdominal severo que llegaba a la altura de las rodillas con importante afectación cutánea (intertrigo, edema, úlceras) y limitación funcional. Se llevó a cabo paniculectomía masiva conservadora con resección de 20kg de tejido abdominal. Presentó una complicación mayor por hematoma que requirió revisión quirúrgica y complicaciones menores relacionadas con la herida que se resolvieron satisfactoriamente.
DiscusiónLa paniculectomía masiva supone una mejoría funcional significativa y una mayor calidad de vida en los pacientes con lipodistrofia abdominal. Sin embargo, la tasa de complicaciones es elevada y se requiere una correcta planificación, ejecución quirúrgica y manejo perioperatorio para optimizar los resultados.
ConclusiónLa paniculectomía se presenta como la única opción viable, no exenta de complicaciones, para la reducción del faldón abdominal en casos severos de obesidad mórbida o tras pérdidas masivas de peso.
Panniculus morbidus is an entity that appears as final stage inmorbidly obese patients. It is a disease of the abdominal wall that generates local morbidity, hygienic problems and functional disability.
We describe a case of massive panniculectomy in a patient with severe abdominal lipodystrophy. The largest so far made in our service.
Clinical case79 year-old man with a BMI of 45.9kg/m2with large abdominal apron that reached the knees with important cutaneous involvement (intertrigo, edema, ulcers) and functional limitation. Conservative massivepanniculectomywith resection of 20kg of abdominal tissue was performed. We had a major complication hematoma requiring surgical revision and minor complications related to wound healing which were satisfactorily resolved.
DiscussionMassive panniculectomy results in significantly improved functional status and quality of life in patients with abdominal lipodystrophy. However, the complication rate is high and proper planning, surgery execution and perioperative management is required to optimize results.
ConclusionPanniculectomy is presented as the only viable option, not without complications, for the reduction of abdominal apron in severe cases of morbid obesity or after massive weight loss.
La obesidad constituye uno de los mayores problemas de la sociedad moderna que daña la salud, reduce la calidad de vida y favorece una muerte prematura prevenible. Su prevalencia ha aumentado en los países desarrollados, asociada a unos costes económicos elevados1. En 2014, según datos de la OMS, alrededor del 13% de la población adulta mundial (un 11% de los hombres y un 15% de las mujeres) eran obesos.
Panniculus morbidus, también conocida como «elefantiasis abdominal», es una rara entidad que aparece como estadio final de la obesidad abdominal severa o tras pérdidas masivas de peso por dieta o cirugía bariátrica2. Esta condición se caracteriza por la presencia de un exceso de piel y tejido celular subcutáneo en la porción declive abdominal (faldón abdominal)3. El tamaño del faldón produce comorbilidad y discapacidad funcional. Afecta a la higiene personal, por lo que estos pacientes suelen emitir un hedor profundo. Son incapaces de realizar ejercicio físico e incluso caminar en los casos severos, por lo que se entra en un círculo vicioso de incremento de ganancia de peso y detrimento de calidad de vida.
La masa abdominal se suele acompañar de edema intersticial, lo que produce el aspecto típico en piel de naranja. La piel suele desarrollar intertrigo, celulitis o úlceras crónicas, con exposición de grasa, que son de difícil manejo4.
Las dos únicas alternativas ante esta situación son vivir con dicho faldón o someterse a cirugía resectiva. La paniculectomía masiva mejora la calidad de vida y la funcionalidad de los pacientes3; sin embargo, la tasa de complicaciones oscila entre el 15 y el 80%, fundamentalmente relacionada con la pérdida de sangre y fluidos, y las complicaciones de la herida5. A esto hay que añadir los problemas técnicos del procedimiento, que precisa la elevación del faldón abdominal gigante para la correcta visualización y ejecución quirúrgica segura.
El objetivo de este caso clínico es presentar a un paciente con obesidad mórbida sometido a paniculectomía masiva con resección de 20kg de tejido abdominal. El caso supuso la mayor cantidad extirpada hasta la fecha en nuestro servicio de cirugía plástica.
Caso clínicoVarón de raza caucásica de 79 años de edad, con 149kg de peso e IMC de 45.9kg/m2, que acudió a consultas externas para valoración de faldón abdominal gigante incrementado tras pérdida masiva de peso 2 años antes por una pancreatitis aguda grave. El paciente refería problemas con su higiene personal y se movilizaba en silla de ruedas, por lo que era dependiente para ciertas actividades de la vida diaria.
Como antecedentes personales de interés presentaba hipertensión arterial, dislipidemia, hiperuricemia, diabetes mellitus tipo 2, colelitiasis y coxartrosis derecha con prótesis total de cadera, problemas todos relacionados con la obesidad. Además padecía psoriasis, con agravamiento en las zonas de presión de la masa abdominal («fenómeno de Koebner»).
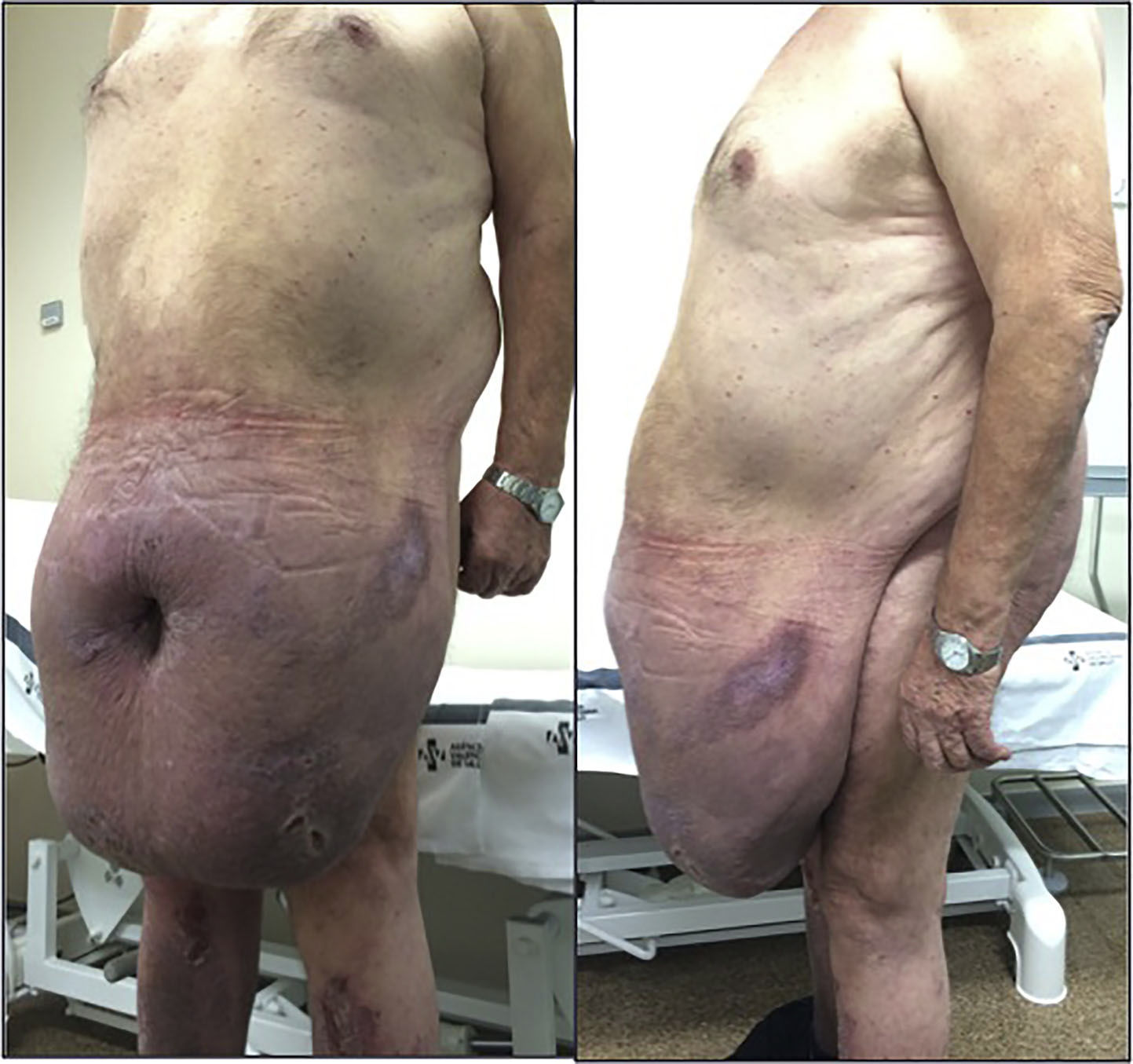
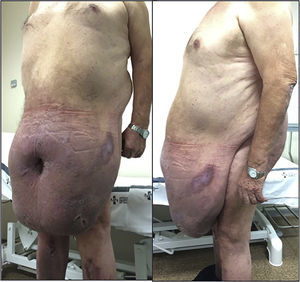
En la exploración física se objetivó panniculus morbidus (grado v de Igwe6) al nivel de las rodillas, con importante afectación de la piel y edema (fig. 1).
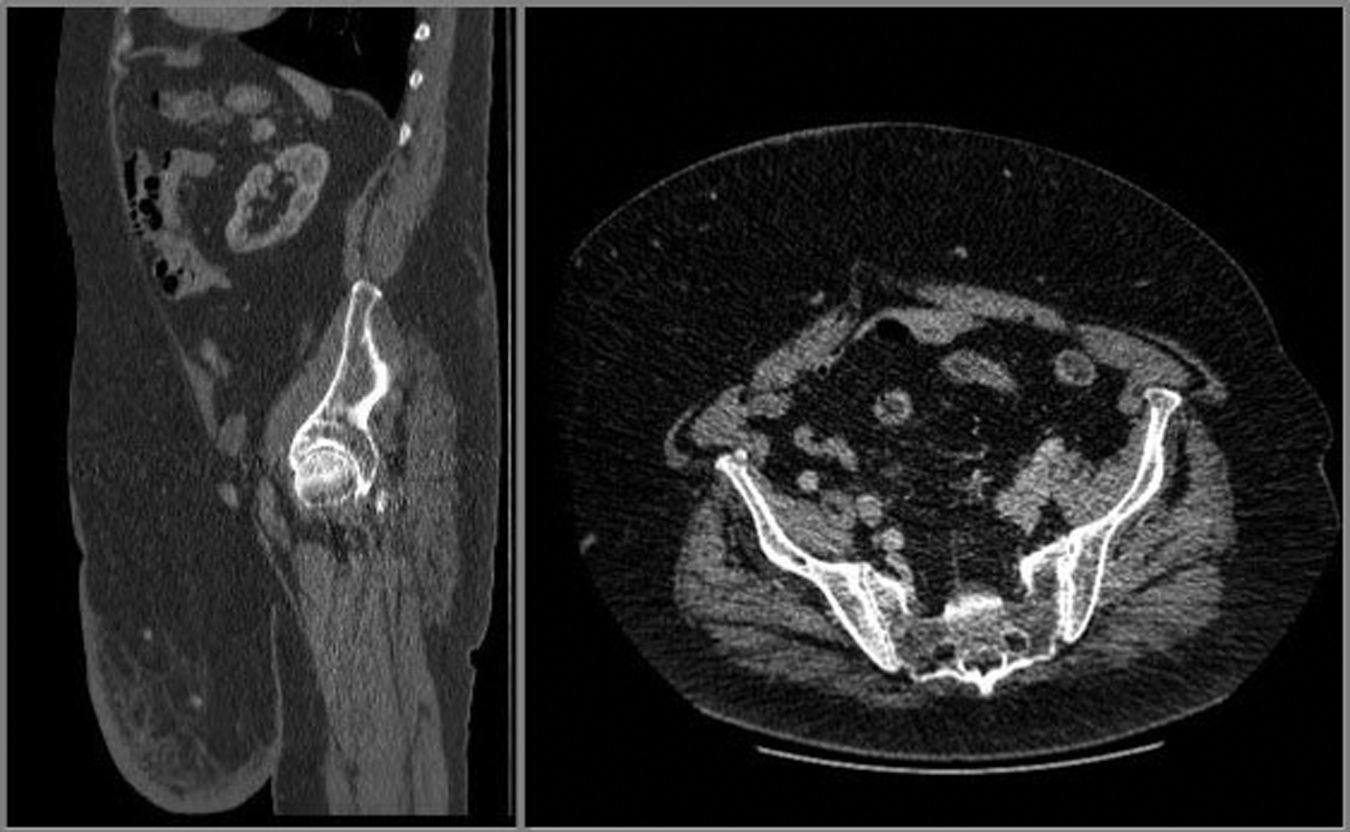
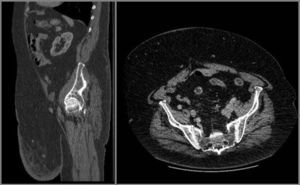
Se realizó tac abdominopélvico para descartar hernia, con lo que se objetivó atrofia de la musculatura abdominal sin signos de eventración (fig. 2).
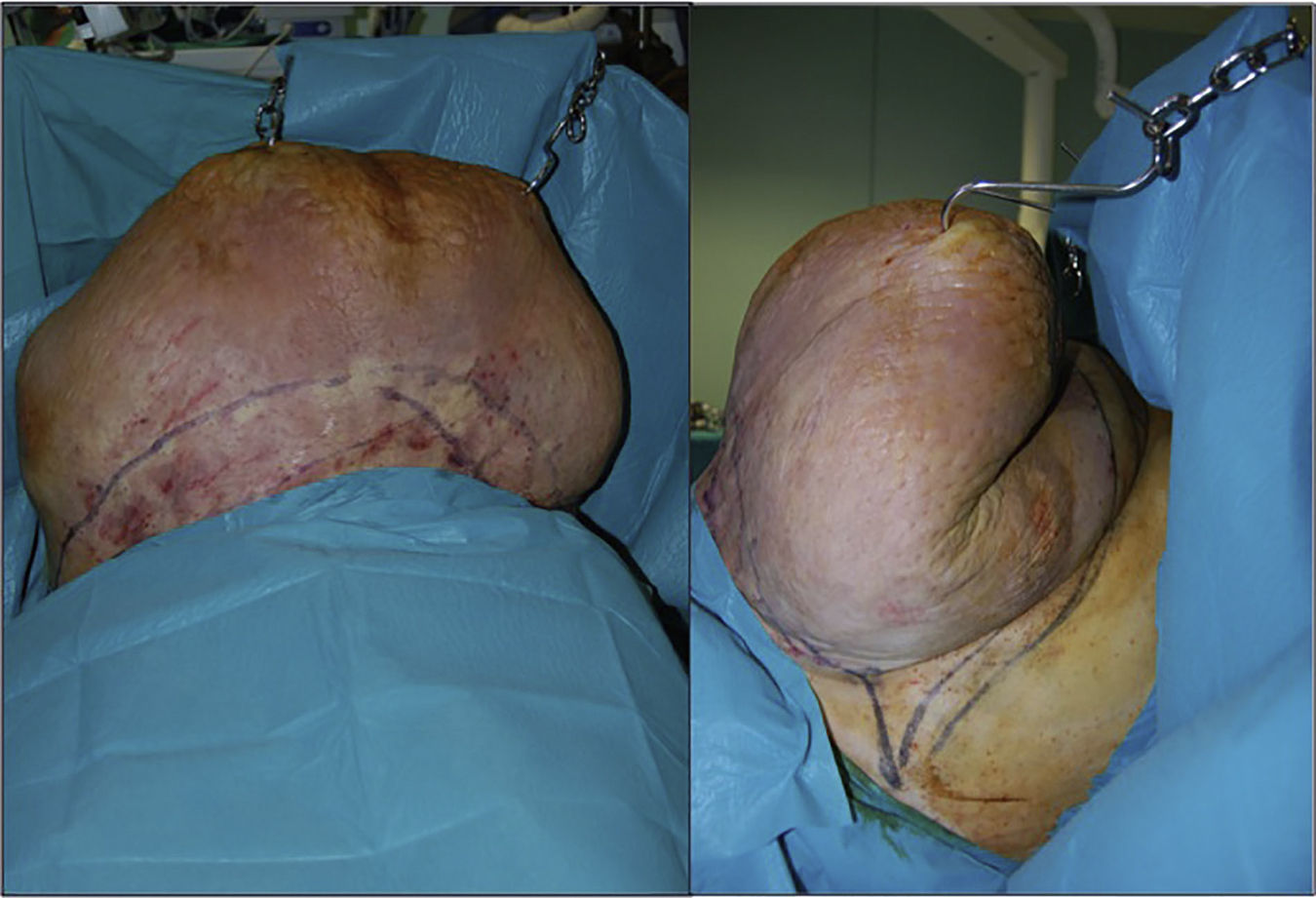
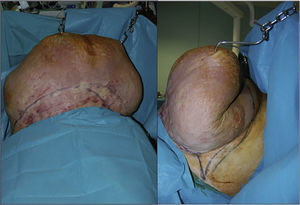
Se llevó a cabo una paniculectomía masiva. En condiciones asépticas y bajo anestesia general se procedió a elevar el faldón abdominal gigante con ayuda de «ganchos de carnicero» anclados al tejido y suspendidos a través de cadenas sobre un arco fijado a la mesa quirúrgica (fig. 3).
Se dibujó un abordaje perimetral elíptico, comenzando la disección a nivel suprapúbico y de forma biselada con bisturí eléctrico. Sobre la fascia se despegó el colgajo abdominal hasta el borde superior. No se llevó a cabo onfaloplastia. Se intentó evitar sobrerresección, porque produciría mayor espacio muerto y probables complicaciones de la herida. La herida se cerró sin tensión mediante 3 capas de sutura, se colocaron 4 drenes aspirativos tipo redón y vendaje semicompresivo a modo de faja. El paciente permaneció la primera noche en la unidad de cuidados intensivos, y posteriormente fue trasladado a planta.
La profilaxis tromboembólica se realizó mediante enoxaparina (40mg) preoperatoriamente, y 40mg dos veces al día en el posoperatorio. El tratamiento antibiótico (cefalosporina de segunda generación) se mantuvo desde la inducción anestésica hasta el momento del alta.
No se contabilizó la pérdida de fluidos, pero sí se objetivó una disminución del hematocrito durante el posoperatorio inmediato, que requirió la transfusión de dos unidades de concentrado de hematíes. Cinco días después de la intervención, y ante la anemia manifiesta a pesar del tratamiento, se realizó una revisión quirúrgica, en la que se visualizó hematoma encapsulado en hemiabdomen derecho, que fue drenado.
Durante su estancia se incentivó la movilización precoz, y se perdieron tres de los cuatro redones abdominales. Hubo una pequeña dehiscencia de la herida quirúrgica con salida de exudado de líquido seroso que se manejó con curas locales, y el paciente fue dado de alta finalmente a los 21 días con un redón productivo por encima de los 350cc.
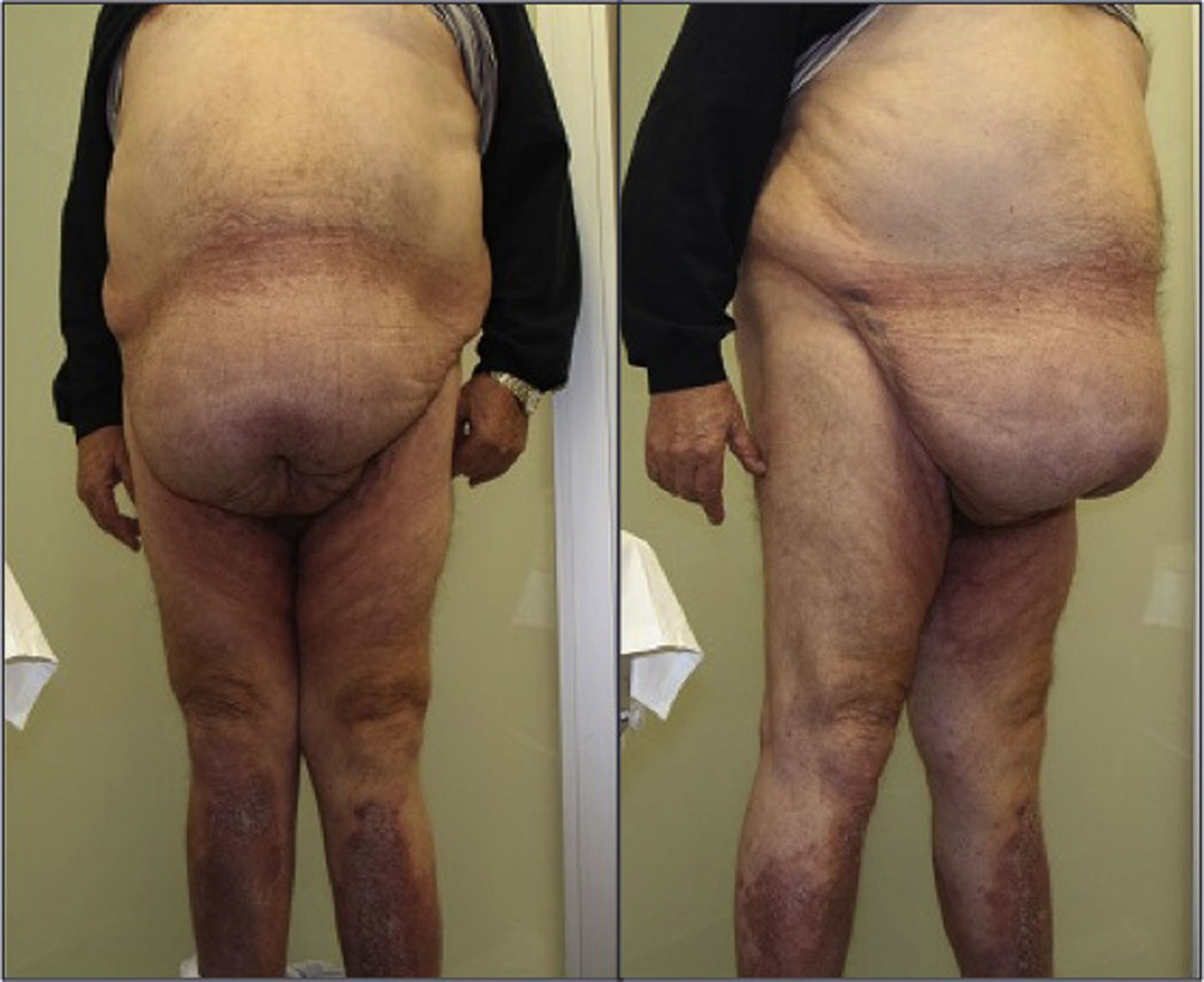
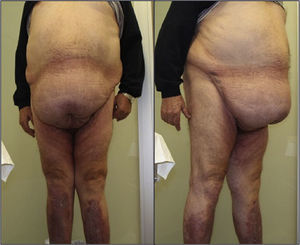
Dos días después del alta el paciente acudió a urgencias drenando el seroma por la zona dehiscente de la herida, con enrojecimiento de esta. Su exploración resultó anodina. La analítica urgente mostró un aumento de la proteína C reactiva sin leucocitosis; un tac abdominal con contraste descartó enfermedad subyacente y mostró la presencia de pequeño seroma. Se realizó cultivo del exudado, que resultó positivo para Morganella morganni, Enterococcus spp. y Staphyloccocus coagulasa negativo. La infección se resolvió con curas y tratamiento antibiótico (levofloxacino). La evolución posterior hasta la actualidad fue satisfactoria, con una mejoría manifiesta de los signos y síntomas iniciales, sin que se precise en la actualidad asistencia para la movilidad (fig. 4).
DiscusiónPanniculus morbidus, «lipodistrofia abdominal gigante» o «elefantiasis abdominal» son términos para un mismo proceso que afecta a pacientes con obesidad mórbida. La masa abdominal, en casos severos, puede llegar a rozar el suelo, lo que es un problema manifiesto de salud, higiene y, sobre todo, discapacidad3. La paniculectomía se presenta como la única opción terapéutica capaz de mitigar esa evolución desfavorable y que permite al paciente iniciar un programa de pérdida de peso7. Ni la dieta ni la cirugía bariátrica aislada son capaces de reducir la lipodistrofia abdominal una vez establecida.
De acuerdo con Igwe6, podríamos realizar una clasificación en cinco grados:
- –
Grado I: llega al vello púbico.
- –
Grado II: cubre el pubis.
- –
Grado III: llega al tercio superior del muslo.
- –
Grado IV: cubre la mitad del muslo.
- –
Grado V: se extiende a la rodilla o por debajo de ella.
En los casos más graves, la paniculectomía –y a diferencia de la abdominoplastia– tiene una intención «paliativa», con una finalidad funcional, y no estética. Sin embargo, se trata de pacientes con numerosas comorbilidades, restricción en el flujo sanguíneo y heridas muy grandes, cosas que hacen muy difícil su manejo. Atendiendo a la bibliografía publicada, la tasa de complicaciones se encuentra por encima del 50%8. Las complicaciones más comunes están relacionadas con la herida quirúrgica, entre las que se incluyen seroma, hematoma, celulitis, necrosis e infección. Hay estudios que demuestran una correlación estadísticamente significativa entre el tamaño del faldón abdominal o tener un IMC mayor de 39kg/m2 con las complicaciones de la herida9,10. Por otro lado, se producen alteraciones hidroelectrolíticas y pérdidas sanguíneas que incrementan las necesidades de transfusión, y hay descritos casos de muerte por tromboembolismo, sepsis o infarto agudo de miocardio3. Para los anestesiólogos también supone un reto en cuanto al manejo del gasto cardíaco, por la redistribución de fluidos y la disminución de la precarga, que se produce por la compresión abdominal que provoca la voluminosa paniculitis, incrementando notablemente la presión intraabdominal, incluso problemas de ventilación restrictiva por elevación del diafragma. En el caso que presentamos se nos presentaron complicaciones menores relacionadas con la presencia de seroma y pequeña dehiscencia de la herida, y una complicación mayor que requirió revisión quirúrgica y transfusión sanguínea.
Por todo ello, resulta esencial llevar a cabo una correcta planificación y unas indicaciones precisas para disminuir las complicaciones posoperatorias.
Estudios recientes recomiendan una preparación perioperatoria de los pacientes en virtud de los resultados obtenidos y con menor tasa de complicaciones con medidas como fisioterapia respiratoria y, especialmente, fisioterapia descongestiva compleja para tratamiento del linfedema. Este tipo de terapia, llevada a cabo por rehabilitadores y fisioterapeutas, consiste en un protocolo estandarizado de realización de medidas físicas diarias, que incluyen drenaje linfático manual, empleo de vendajes y prendas de compresión, ejercicios linfáticos y cuidados de la piel, que han demostrado reducir el edema y la inflamación local11.
Los pacientes sometidos a paniculectomía masiva precisan una estabilidad ponderal de al menos un año. Se suele realizar un tac para descartar la presencia de hernias ocultas (presentes en un 20% de los casos). En caso de no poder realizar una prueba de imagen, es aconsejable programar la intervención conjuntamente con un cirujano general7.
En lo que respecta al acto quirúrgico, existe cierta variabilidad en la técnica y ejecución entre los distintos autores, pero todos coinciden en dos aspectos que resultan fundamentales. El primero consiste en la necesidad de elevar el colgajo abdominal de una manera segura y factible, que permita al cirujano visualizar correctamente el campo quirúrgico, reducir la pérdida de sangre y fluidos y favorecer la labor del asistente. Aparecen multitud de procedimientos descritos en la bibliografía, desde el uso de clavos de Steinmann3 a sondas subcutáneas de redón del calibre 1612, pasando por elevadores hidrahúlicos13. En nuestro caso empleamos unos «ganchos de carnicero» para suspender el faldón abdominal. El segundo aspecto importante a tener en cuenta tiene que ver con evitar la sobrerresección de grasa para disminuir el espacio muerto y, por tanto, la formación de seroma14.
En cuanto al cierre de la herida, la mayoría de los autores emplean tres o más capas de sutura y múltiples sistemas de drenaje, que se mantienen hasta que el débito es menor de 50cc ml/día. Friedrich et al.4 presentan el uso de la terapia de vacío en los extremos de la herida como método para favorecer el sellado, la disminución del seroma y la cicatrización.
Como en nuestro caso, si el paciente mantiene la pérdida de peso en el tiempo, pueden plantearse cirugías reconstructivas sucesivas hasta completar la lipectomía quirúrgica.
ConclusiónPanniculus morbidus es una enfermedad distinta que afecta a la salud y a la capacidad funcional. La paniculectomía masiva está asociada a altas tasas de complicaciones, en su mayoría menores, pero muestra unos resultados funcionales y de satisfacción elevados. Supone un reto en cuanto a planificación, ejecución y manejo perioperatorio. Se trata, por tanto, de una opción terapéutica viable en pacientes con obesidad mórbida o tras pérdidas masivas de peso.
Responsabilidades éticasProtección de personas y animalesPara esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosHemos seguido los protocolos de nuestro centro de trabajo sobre la publicación de datos de pacientes
Derecho a la privacidad y consentimiento informadoHe leído y acepto.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses, así como que no han recibido ninguna ayuda económica ni de ningún tipo para la realización del trabajo.