Estudiar la prevalencia de delirium en ancianos institucionalizados en residencias para personas mayores; analizar los posibles factores clínicos, funcionales y mentales asociados.
Material y métodosEstudio epidemiológico transversal sobre una población de mayores de 65 años institucionalizados en 2011 en 6 residencias de Asturias. Se recogieron variables sociodemográficas, clínicas, funcionales (índice de Barthel [IB]), mentales (Mini-Mental State Examination [MMSE]). El diagnóstico de delirium se realizó en base al Confusion Assessment Method.
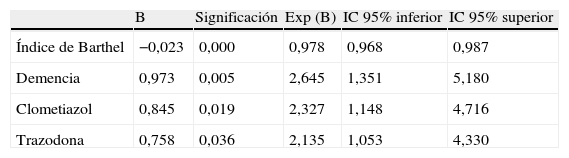
ResultadosQuinientos cinco sujetos fueron incluidos en el estudio (83,30±7,33 años; 67,70% mujeres; MMSE 17,19±10,35; IB 55,11±35,82). Se detectó una prevalencia de delirium del 11,70%. Se observó asociación estadística con delirium de: puntuación en IB, puntuación en MMSE, presencia de demencia, de úlceras por presión o de sonda urinaria y ser tratados con clometiazol, con inhibidores de la colinesterasa o con trazodona. Al realizar un análisis de regresión logística permanecieron como variables en el modelo la puntuación en el Barthel, el diagnóstico de demencia y el ser tratados con clometiazol o trazodona.
ConclusionesPara nuestra población de estudio, el 11,7% de los sujetos institucionalizados presenta delirium. Según los resultados obtenidos, la puntuación en IB así como la existencia de demencia y la prescripción de clometiazol o trazodona son factores que se asocian a la presencia de delirium en el medio residencial.
To study the prevalence of delirium in the residential environment and to analyse the associated clinical, functional and mental factors.
Material and methodsA cross-sectional epidemic study was conducted on a population of elderly persons institutionalised in 2011 in 6 nursing homes in Asturias. Socio-demographic, clinical, functional (Barthel Index [BI]) and mental (Mini-Mental State Examination [MMSE]) variables were collected. Delirium was defined by the Confusion Assessment Method.
ResultsA total of 505 elderly were included in the study (age 83.30±7.33 years, with 67.70% women), and scores on the MMSE of 17.19±10.35 and a BI score of 55.11±35.82. The prevalence of delirium was 11.70%. On examining the risk of delirium among the studied variables, there was statistical significance when considering: BI, MMSE, dementia, pressure ulcers, or urinary catheter, and the prescribing of clomethiazole, ACTH-I or trazodone. In the analysis of the variables in the logistic regression with BI, diagnosis of dementia, the prescribing of clomethiazole or trazodone, in the equation, there was a statistical significance associated with delirium.
ConclusionsThe prevalence of delirium in a residential environment in our study population was 11.7%. The results show that BI, diagnosis of dementia, and prescribing of clomethiazole or trazodone were associated with risk of delirium in institutionalised patients.
Los cambios sociodemográficos acontecidos en las últimas décadas han condicionado un aumento del número de ingresos en centros residenciales para personas mayores. Esta tendencia se ha visto acompañada de un progresivo incremento de los problemas sanitarios de los usuarios, destacando aquellos relacionados con las enfermedades neurodegenerativas y con las situaciones de dependencia funcional1.
El cambio en la complejidad de la tipología de los residentes se asocia con una mayor incidencia de síndromes geriátricos como polifarmacia, alteración de la marcha y caídas, incontinencia urinaria y fecal, úlceras por presión, demencia, depresión, insomnio, delirium, etc.
El delirium o síndrome confusional agudo es un problema geriátrico que afecta al 20-50% de los ancianos hospitalizados por enfermedad aguda o fractura de cadera2–6, suele afectar a pacientes con incapacidad funcional y deterioro cognoscitivo previo y se asocia a un incremento de la estancia hospitalaria, la mortalidad, la institucionalización al alta y el coste hospitalario7.
Según estudios realizados en otros países, las cifras de prevalencia de delirium en personas institucionalizadas fluctúan entre el 3,4 y el 39,7%, dependiendo del grado de deterioro cognitivo de los sujetos incluidos en los estudios8–10.
Pese a la importancia y las repercusiones sanitarias y sociales de este síndrome, en nuestro país no existen estudios transversales ni prospectivos sobre población ingresada en residencias para mayores.
Por ello, los objetivos de nuestro estudio son:
- 1.
Determinar la prevalencia de delirium en una población de ancianos ingresados en centros residenciales para personas mayores del Principado de Asturias.
- 2.
Estudiar los posibles factores sociodemográficos, clínicos, funcionales y mentales que pudieran asociarse al riesgo de delirium.
Para la consecución de los objetivos se diseñó un estudio epidemiológico multicéntrico y transversal sobre una población de ancianos institucionalizados en 6 residencias del Principado de Asturias.
La población de estudio estaba formada por todos los sujetos ingresados en cada uno de los centros a fecha de 1 de mayo de 2011.
Los sujetos susceptibles de ser incluidos debían tener 65 o más años y estar ingresados de forma permanente. Fueron excluidos aquellos con enfermedad psiquiátrica residual, sometidos a tratamiento paliativo por presentar enfermedad en fase terminal o residentes en coma persistente.
Se elaboró un protocolo estándar con todas las variables de estudio: edad, sexo, tiempo de estancia en el centro residencial, diagnósticos previos, número de enfermedades, fármacos pautados, número de fármacos prescritos, índice de Barthel (IB), Mini-Mental State Examination de Folstein (MMSE) y Confusion Assessment Method (CAM).
El protocolo de estudio fue aplicado por los médicos de cada uno de los centros, entre los días 1 y 15 de mayo, recogiendo la información directamente del paciente, sus familiares y la historia médica.
El diagnóstico de delirium se realizó en base al CAM11.
Para analizar la posible asociación estadística entre las variables independientes y la variable dependiente se utilizaron los tests de chi-cuadrado (para las variables cualitativas) y de la t de Student (para las variables cuantitativas). La fuerza de asociación se midió mediante la odds ratio y sus límites de confianza (p<0,05). Se realizó un análisis de regresión logística por pasos con probabilidad de estrada de 0,05 y salida de 0,10.
ResultadosUn total de 505 sujetos fueron sistemáticamente valorados e incluidos en el estudio. La edad media fue de 83,30±7,33 años y el 67,70% eran mujeres.
El tiempo medio de ingreso era de 27,58±28,30 meses, con una puntuación media en el IB de 55,11±35,82 y en el MMSE de 17,19±10,35.
El número medio de diagnósticos fue de 6,25±3,36, siendo las enfermedades más prevalentes: hipertensión (53,7%), artrosis (45,7%), demencia (45,1%), alteraciones de la vista (41,2%), depresión (35,2%), osteoporosis (25,9%) y alteraciones de la audición (23%).
El número medio de fármacos fue de 6,33±3,21, y el 24,6% consumían 7 o más, siendo los más prescritos los inhibidores de la bomba de protones (52,1%) seguidos de benzodiacepinas (47,7%), antiagregantes (43,2%), antihipertensivos (34,7%) e inhibidores selectivos de la recaptación de serotonina (31,9%).
Se detectó una prevalencia de delirium del 11,70%.
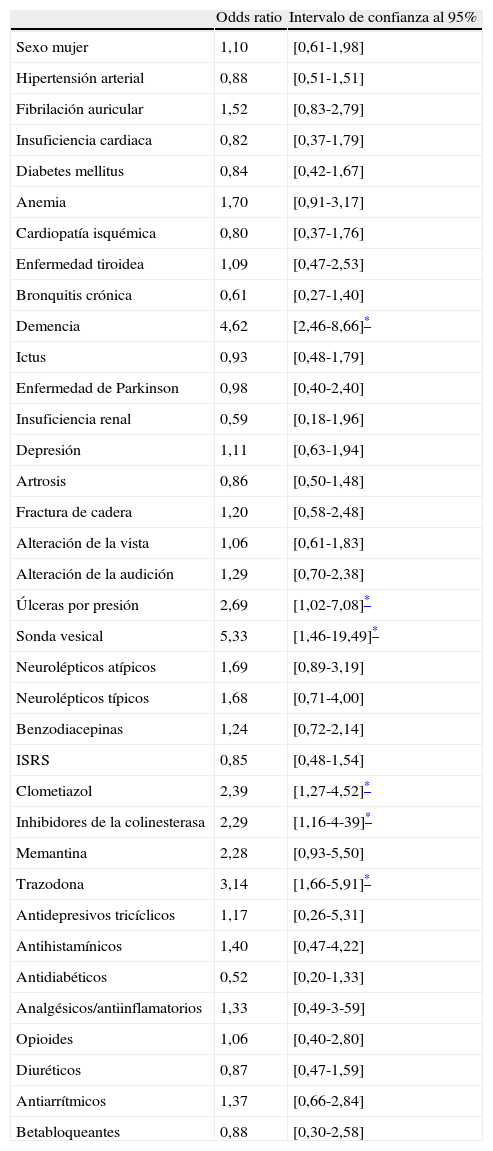
Respecto a los factores analizados, de todas las variables cuantitativas incluidas en el estudio tan solo mostraron asociación estadística con delirium las puntuaciones en el IB (29,3±31,3 en sujetos con delirium vs 58,5±35 en sujetos sin delirium; p<0,001) y en el MMSE (8,3±8,6 vs 18,4±9,1; p<0,001). Respecto a las variables cualitativas, presentaron asociación con delirium la existencia de un diagnóstico previo de demencia, presentar úlceras por presión o sondaje vesical en el momento de la recogida de datos, y ser tratados con clometiazol, inhibidores de la colinesterasa o trazodona (tabla 1).
Análisis de la asociación con delirium de las variables cualitativas incluidas en el estudio (odds ratio e intervalos de confianza al 95%)
| Odds ratio | Intervalo de confianza al 95% | |
| Sexo mujer | 1,10 | [0,61-1,98] |
| Hipertensión arterial | 0,88 | [0,51-1,51] |
| Fibrilación auricular | 1,52 | [0,83-2,79] |
| Insuficiencia cardiaca | 0,82 | [0,37-1,79] |
| Diabetes mellitus | 0,84 | [0,42-1,67] |
| Anemia | 1,70 | [0,91-3,17] |
| Cardiopatía isquémica | 0,80 | [0,37-1,76] |
| Enfermedad tiroidea | 1,09 | [0,47-2,53] |
| Bronquitis crónica | 0,61 | [0,27-1,40] |
| Demencia | 4,62 | [2,46-8,66]* |
| Ictus | 0,93 | [0,48-1,79] |
| Enfermedad de Parkinson | 0,98 | [0,40-2,40] |
| Insuficiencia renal | 0,59 | [0,18-1,96] |
| Depresión | 1,11 | [0,63-1,94] |
| Artrosis | 0,86 | [0,50-1,48] |
| Fractura de cadera | 1,20 | [0,58-2,48] |
| Alteración de la vista | 1,06 | [0,61-1,83] |
| Alteración de la audición | 1,29 | [0,70-2,38] |
| Úlceras por presión | 2,69 | [1,02-7,08]* |
| Sonda vesical | 5,33 | [1,46-19,49]* |
| Neurolépticos atípicos | 1,69 | [0,89-3,19] |
| Neurolépticos típicos | 1,68 | [0,71-4,00] |
| Benzodiacepinas | 1,24 | [0,72-2,14] |
| ISRS | 0,85 | [0,48-1,54] |
| Clometiazol | 2,39 | [1,27-4,52]* |
| Inhibidores de la colinesterasa | 2,29 | [1,16-4-39]* |
| Memantina | 2,28 | [0,93-5,50] |
| Trazodona | 3,14 | [1,66-5,91]* |
| Antidepresivos tricíclicos | 1,17 | [0,26-5,31] |
| Antihistamínicos | 1,40 | [0,47-4,22] |
| Antidiabéticos | 0,52 | [0,20-1,33] |
| Analgésicos/antiinflamatorios | 1,33 | [0,49-3-59] |
| Opioides | 1,06 | [0,40-2,80] |
| Diuréticos | 0,87 | [0,47-1,59] |
| Antiarrítmicos | 1,37 | [0,66-2,84] |
| Betabloqueantes | 0,88 | [0,30-2,58] |
Tras realizar un modelo de regresión logística e incorporar por pasos las variables significativas en el análisis con datos brutos, además de la edad y el sexo, las variables que permanecieron en la ecuación fueron la puntuación en el IB, la existencia de diagnóstico de demencia y la prescripción de clometiazol o trazodona (tabla 2).
DiscusiónHemos detectado una prevalencia de delirium del 11,7%, similar a la de otros estudios realizados en el mismo medio que la sitúan entre el 11,5 y el 21,3%8–10. Como sería de esperar, nuestros resultados son inferiores a los obtenidos en pacientes hospitalizados por enfermedad médica2,3,12 y fractura de cadera4–6, que se sitúan en el 20-25% y el 33-48%, respectivamente. Esta reducción de la prevalencia a la mitad y la cuarta parte se puede explicar por la presencia de enfermedad aguda o crónica reagudizada en los pacientes médicos y por el gran impacto clínico y funcional de la fractura de cadera, situaciones que incrementan la incidencia de este síndrome geriátrico13.
Como en otros estudios, la situación funcional medida por el IB y el diagnóstico previo de demencia mostraron asociación con delirium2–7,14. A este respecto, sospechamos que tanto la incapacidad funcional como el deterioro cognoscitivo podrían acompañarse de situaciones de inflamación sistémica que condicionan una alteración de neurotransmisores, contribuyendo a disminuir la respuesta al estrés y, por tanto, a incrementar la incidencia de delirium15.
Respecto a la utilización de fármacos, hemos detectado asociación entre la presencia de delirium y la prescripción de clometiazol y trazodona y, a diferencia de otros estudios, no hemos obtenido relación con la prescripción de benzodiacepinas ni neurolépticos. Por ello, establecemos como hipótesis que los clínicos de estos centros utilizan fármacos como el clometiazol o la trazodona en el tratamiento farmacológico del delirium e intentan evitar otros como las benzodiacepinas o los neurolépticos, que tienen más efectos secundarios y podrían estar contraindicados en este tipo de pacientes.
Existen ciertas limitaciones en nuestro trabajo que han de ser consideradas para interpretar adecuadamente los resultados. La primera es que es un estudio transversal y por ello no podemos establecer con certeza la secuencia temporal entre los posibles factores de riesgo y la presencia del síndrome, en especial la referente a fármacos-delirium. La segunda es que no hemos diferenciado entre los tipos de delirium (hiperactivo, hipoactivo, mixto) y por ello no podemos evaluar el peso de cada uno de ellos en el resultado final. Por último, no hemos evaluado el delirium subsindrómico y, consecuentemente, podríamos estar incurriendo en un «sesgo de clasificación» que condicionara un infradiagnóstico del problema12.
Actualmente, en nuestro país no disponemos de estudios con los que poder comparar nuestros resultados. Por ello, y dado que el delirium es uno de los síndromes geriátricos más prevalentes en el medio residencial, creemos que sería interesante diseñar un estudio prospectivo multicéntrico que profundizara en el análisis de la incidencia de delirium, sus factores de riesgo y su manejo farmacológico y no farmacológico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.