Evaluar el valor predictivo de los cambios Modic tipoII en la resonancia magnética nuclear (RMN), previa a intervención de hernia discal lumbar mediante discectomía, en paciente con clínica radicular.
Material y métodoEstudio descriptivo retrospectivo realizado en 190 pacientes (58,2% hombres, 41,8% mujeres) con una edad media de 43,5 años, intervenidos entre diciembre de 2005 y enero de 2013.
Se dividieron en grupo 1, con hernia discal simple (n=85), y grupo 2, con hernia discal y cambios Modic tipoII (n=80).
Variables estudiadas: peso, talla, lateralidad, nivel de la lesión, déficit neurológico previo, complicaciones posquirúrgicas, persistencia de dolor y necesidad de artrodesis lumbar posterior, con un seguimiento medio de 67 meses (grupo 1: 68,1; grupo 2: 66,8).
ResultadosEn el grupo 1 se registraron 4 recidivas herniarias que requirieron revisión quirúrgica y 6 casos precisaron artrodesis lumbar. En el grupo 2 se observaron 4 recidivas que también se revisaron y 8 casos que precisaron artrodesis.
No se encontraron diferencias estadísticamente significativas al comparar la aparición de recidiva (p=0,903), necesidad de artrodesis posterior (p=0,572), ni en el resto de variables.
DiscusiónCon los datos obtenidos y las características de nuestro estudio, no podemos afirmar que los cambios Modic tipoII sean un signo predictivo del resultado de la discectomía lumbar en nuestra población de estudio.
To evaluate the predictive value of Modic typeII changes on nuclear magnetic resonance (NMR) prior to intervention by discectomy for lumbar disc herniation in patients with radicular symptoms.
Material and methodRetrospective descriptive study of 190 patients (58.2% men and 41.8% women) with a mean age of 43.5 years, treated between December 2005 and January 2013.
They were divided into group 1, single disc herniation (n=85), and group 2, with disc herniation and changes Modic typeII (n=80).
Variables studied: weight, height, handedness, level of injury, previous neurological deficit, postoperative complications, persistent pain and need for posterior lumbar fusion, with a mean of 67 months (group 1: 68.1; group 2: 66.8).
ResultsIn group 1 there were four hernia recurrences requiring revision surgery and six patients needed lumbar fusion. In group 2, four recurrences were also revised and eight cases requiring arthrodesis were observed.
No statistically significant differences were found when comparing the occurrence of relapse (P=.903), the need for subsequent fusion (P=.572) or in the remaining variables.
DiscussionThe data obtained and the characteristics of our study, we cannot say that Modic typeII changes were a predictive sign of the result of lumbar discectomy in our study population.
El dolor lumbar se mantiene entre las principales causas de incapacidad y discapacidad crónica en los años de actividad profesional. Dicho dolor puede ser debido a múltiples etiologías, como por ejemplo la hernia discal, la enfermedad degenerativa del disco o ambas. En la mayoría de los casos, el dolor lumbar mejora con una actuación no quirúrgica, reservando la cirugía para pacientes en los que ha fracasado1.
La hernia discal lumbar simple es uno de los diagnósticos más frecuentes en la población adulta que presenta lumbociatalgia. En los casos de compromiso neurológico evidente, dolor incoercible o cronicidad del mismo, el tratamiento quirúrgico puede ser una alternativa, como por ejemplo la fusión vertebral y la discectomía simple. La decisión de realizar una discectomía generalmente es clara en el caso de un paciente con hernia discal confirmada mediante prueba de imagen y con clínica de ciatalgia unilateral concordante. Sin embargo, los cirujanos han dudado en realizar discectomías en pacientes que presentan degeneración discal con cambios Modic objetivados por resonancia magnética nuclear (RMN), independientemente del tamaño de la hernia2.
Los cambios de señal en los platillos vertebrales fueron descritos por primera vez por Roos et al.3 y finalmente clasificados por los cambios de intensidad de señal en la RMN por Modic et al.4. Se consideran una característica de la enfermedad degenerativa del disco. Es importante matizar que es difícil saber si dichos cambios preceden a la lumbociatalgia, ya que normalmente no se dispone de una RMN previa a su aparición5. Estos cambios se clasifican por la aparición de las anomalías degenerativas en las plataformas vertebrales y en la médula ósea y se pueden dividir en los siguientes tipos6:
- •
Tipo I: señal hipointensa en T1 y señal hiperintensa en T2, debido al aumento de la vascularización provocado por el estrés mecánico.
- •
Tipo II: señal hiperintensa en T1 y señal isointensa o hiperintensa en T2, por la presencia de degeneración grasa.
- •
Tipo III: señal hipointensa en T1 y señal hipointensa en T2, provocado por la presencia de esclerosis.
La prevalencia de cambios Modic varía desde un 18% hasta un 62% en los pacientes afectos de lumbalgia7,8, con una mayor proporción para los cambios Modic tipoII9. Estos cambios degenerativos en los platillos vertebrales no se pueden correlacionar consistentemente con la clínica de lumboaciatalgia, ya que no existe evidencia científica al respecto en la actualidad10,11.
Debido a la falta de datos objetivos y estudios en la literatura para guiar la toma de decisiones en este tipo de pacientes, algunos cirujanos contemplan la posibilidad de realizar una fusión vertebral en lugar de una discectomía, por temor a la persistencia del dolor de espalda crónico o a la recurrencia de una hernia discal.
Por ello, el objetivo de nuestro estudio fue evaluar el valor predictivo del hallazgo de cambios Modic tipoII en la RMN previa a intervención de hernia discal lumbar mediante microdiscectomía, en paciente con clínica radicular. Nuestra hipótesis es que la microdiscectomía es un tratamiento efectivo en pacientes con hernia discal, ciática concordante y predominante, a pesar de la presencia de cambios Modic tipoII.
MétodosEstudio descriptivo retrospectivo realizado en 190 pacientes intervenidos de hernia discal lumbar mediante microdiscectomía entre diciembre del 2005 y enero del 2013 con clínica radicular.
Fueron excluidos del estudio los pacientes que habían sido intervenidos previamente mediante microdiscectomía en el mismo nivel (n=9), los que mostraban en la resonancia magnética previa a la cirugía cambios Modic tipoI (n=7), y las pérdidas de seguimiento (n=9).
Se dividieron según los hallazgos encontrados en la RMN previa a la intervención en grupo 1, con hernia discal simple (n=85), y grupo 2, con hernia discal y cambios Modic tipoII en los cuerpos vertebrales del mismo nivel (n=80).
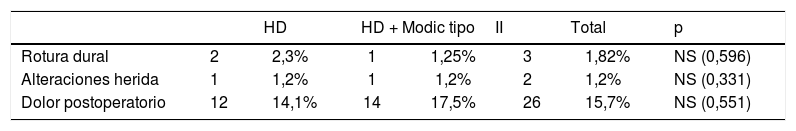
Ambos grupos fueron comparados mediante edad, género, peso, talla, lateralidad, nivel de la lesión y déficit neurológico previo (15 casos: 2 parálisis de la flexión dorsal del pie y 13 pérdidas de fuerza). Del conjunto de complicaciones que se pueden derivar de este procedimiento, únicamente se objetivaron la rotura dural, la mala evolución de la herida quirúrgica y el dolor postoperatorio inmediato.
Se observó la necesidad de realizar una posterior artrodesis, por aparición de clínica de dolor lumbar en ambos grupos, con un seguimiento medio de 67 meses.
El dolor lumbar crónico que se valoró para indicar la realización de una artrodesis se definió como intolerable e incoercible. Debido a que el seguimiento fue realizado por diversos profesionales, se define con un EVA igual o superior a 4 o moderado-severo en una escala cualitativa.
El estudio estadístico que se realizó para la comparación de variables cualitativas fue mediante el test Chi-cuadrado de Pearson y el test exacto de Fisher. Y para variables cuantitativas, la prueba t de Student. Se comprobó previamente la hipótesis de homogeneidad de las varianzas mediante el test de Leven. Se estimó un intervalo de confianza del 95% en todos los estudios.
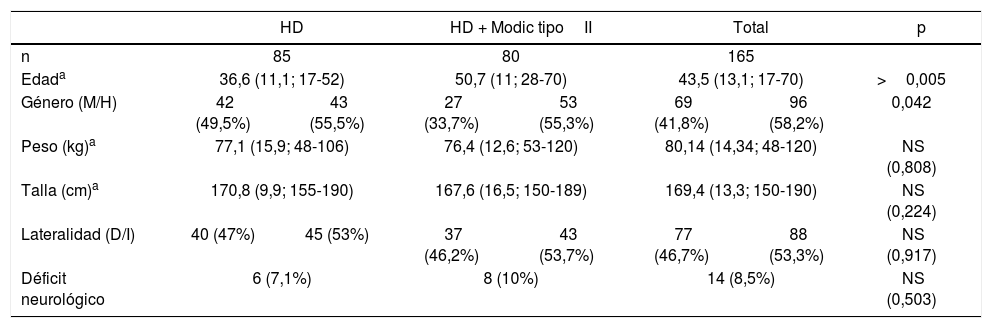
ResultadosFinalmente, el total de pacientes incluidos en el estudio fue de 165 (58,2% hombres y 41,8% mujeres) con una edad media de 43,5 (13,06; 17-70) años.
El grupo 1 incluía a 85 pacientes con peso y talla media de 77,1 (15,9; 48-106)kg y 170,8 (9,9; 155-190)cm respectivamente, con un déficit neurológico preoperatorio previo a la cirugía en 6 de los casos (7,1%).
En el grupo 2 se incluyeron a 80 pacientes con peso y talla media de 76,4 (12,6; 53-120)kg y 167,6 (16,5; 150-189)cm, con un déficit neurológico previo en 8 de los casos (10%).
Ambos grupos fueron comparables debido a que no se encontró diferencia estadísticamente significativa respecto a su peso, talla, lateralidad de afectación, y presencia de déficit neurológico previo a la intervención (tabla 1).
Variables clínicas y demográficas
| HD | HD + Modic tipoII | Total | p | ||||
|---|---|---|---|---|---|---|---|
| n | 85 | 80 | 165 | ||||
| Edada | 36,6 (11,1; 17-52) | 50,7 (11; 28-70) | 43,5 (13,1; 17-70) | >0,005 | |||
| Género (M/H) | 42 (49,5%) | 43 (55,5%) | 27 (33,7%) | 53 (55,3%) | 69 (41,8%) | 96 (58,2%) | 0,042 |
| Peso (kg)a | 77,1 (15,9; 48-106) | 76,4 (12,6; 53-120) | 80,14 (14,34; 48-120) | NS (0,808) | |||
| Talla (cm)a | 170,8 (9,9; 155-190) | 167,6 (16,5; 150-189) | 169,4 (13,3; 150-190) | NS (0,224) | |||
| Lateralidad (D/I) | 40 (47%) | 45 (53%) | 37 (46,2%) | 43 (53,7%) | 77 (46,7%) | 88 (53,3%) | NS (0,917) |
| Déficit neurológico | 6 (7,1%) | 8 (10%) | 14 (8,5%) | NS (0,503) | |||
Sí que se observó diferencia estadísticamente significativa respecto a la edad (p>0,005) y el género (p=0,042), pero que no resultaron significativas cuando se realizó un análisis estratificado por dichas variables.
Tampoco se observaron diferencias estadísticamente significativas a la hora de comparar ambos grupos respecto a las complicaciones derivadas de la cirugía (tabla 2).
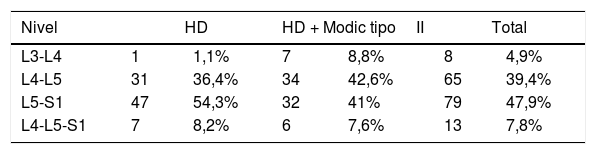
En el grupo 1, el nivel más afectado fue L5-S1 (54,3%); en cambio, en el grupo 2, el nivel con mayor afectación fue L4-L5 (42,6%). La diferencia entre cada nivel de afectación comparada entre grupos no fue estadísticamente significativa (tabla 3).
En el grupo 1 se produjo la recidiva de la hernia discal en 4 casos (4,71%), y a 6 pacientes (7,1%) se les practicó una artrodesis durante el seguimiento medio de 68,1 meses. En el grupo 2 se produjo una recidiva de la hernia discal en 4 casos (5%), y se tuvo que realizar una artrodesis en el mismo nivel por la aparición de dolor lumbar en 8 casos (10%) en un seguimiento medio de 66,8 meses. No se observaron diferencias estadísticamente significativas entre ambos grupos respecto a la incidencia de recidivas ni a la necesidad de realizar artrodesis.
DiscusiónA pesar de que la literatura refiere excelentes resultados en la mejoría clínica de la ciatalgia, causada por hernia discal después de una discectomía lumbar, el alivio del dolor lumbar ha sido menos predecible1,7. La razón de esto no está clara, pero existen marcadores de enfermedad degenerativa; clásicamente se consideraban los cambios Modic como posibles factores de riesgo2,5, pero en la actualidad algunos autores defienden que su presencia preoperatoria no se asocia con los resultados clínicos postoperatorios12.
Los cambios Modic están estrechamente relacionados con el proceso degenerativo normal, que afecta a la columna lumbar, y su prevalencia aumenta con la edad. Sin embargo, la patogenia exacta que subyace a estos cambios, su relación con la inestabilidad segmentaria de la columna lumbar y el dolor lumbar siguen sin estar claros13. Recientes estudio muestran que los discos intervertebrales con CM de tipoII presentan un aumento significativo en IL-1β, GM-CSF y ENA-78, y existe una tendencia hacia un aumento en TNF-α, reforzando así su relación con el dolor lumbar14.
Estos cambios degenerativos también están presentes en un gran porcentaje de pacientes asintomáticos. Los cambios Modic reflejan la naturaleza dinámica de la degeneración de la columna vertebral y se ha demostrado que en algunos casos estos pueden ser reversibles. Los tipoII, por tanto, no son ni tan estables ni quiescentes como se creía originalmente15. También se plantean dudas sobre si estos cambios deben utilizarse como un valor predictivo de los síntomas clínicos o de resultado quirúrgico12. Es difícil para el cirujano sopesar estos factores cuando se contempla una microdiscectomía simple frente a una fusión vertebral10, ya que existe una diferencia sustancial en la morbilidad entre estas dos intervenciones16.
En la actualidad, en nuestra práctica, el procedimiento de elección para el tratamiento de pacientes con ciatalgia predominante y hernia discal concordante, independientemente de los cambios Modic, es la microdiscectomía. La artrodesis vertebral siempre se puede considerar en un futuro, en los casos que lo requieran17.
Uno de los criterios de exclusión fueron los pacientes que habían sido intervenidos mediante microdiscectomía en el mismo nivel previamente, ya que pueden generar cambios Modic tipoII posquirúrgicos18.
Otro de los criterios de exclusión fue la presencia en la RMN de cambios Modic tipoI, ya que por sí solos poseen un elevado valor predictivo positivo en la aparición de dolor lumbar19,20, y además aceleran los procesos de degeneración discal y vertebral21,22.
Dada la historia natural de la enfermedad degenerativa del disco, y las causas multifactoriales de dolor lumbar, este selecto grupo de pacientes bien puede desarrollar dolor mecánico en el futuro, pudiendo requerir una intervención más invasiva, como la fusión vertebral23-25. Sin embargo, este estudio demostró que la microdiscectomía fue eficaz en la muestra de pacientes con hernia discal y ciática sintomática predominante, independientemente de la presencia de cambios Modic tipoII26,27. También se pudo objetivar que la tasa de recidiva herniaria en nuestros pacientes fue del 4,9%, siendo los valores más frecuentes reportados por la literatura del 5-15%28.
En conclusión, tras la realización de nuestro estudio, no podemos afirmar que la presencia de cambios Modic tipoII en la RMN preoperatoria, en pacientes afectos de hernia discal lumbar con clínica predominantemente radicular, sea un signo predictivo del resultado de la discectomía lumbar en la población de estudio. No obstante, son necesarios estudios con un nivel de evidencia superior y con una mayor casuística, para poder extrapolar su valor pronóstico en esta situación a la población.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesTodos los autores firmantes cumplen los requisitos de autoría, sin existir ningún conflicto de interés por parte de los mismos.
Agradecer a la Dra. A. Jaén su colaboración en la elaboración del análisis estadístico de los datos y al Dr. M. Bernaus por su colaboración en la corrección del texto redactado en inglés.