El propósito de este estudio es evaluar la validez interna de una prueba clínica descrita para el diagnóstico precoz de la capsulitis adhesiva de hombro: el Test de Distensión en Rotación Externa Pasiva (TDREP).
Material y métodoEl TDREP se realiza con el paciente de pie, el brazo adducido y el codo flexionado a 90°. Desde esta posición, se inicia un movimiento suave de rotación externa pasiva, sosteniendo el brazo afectado con una mano del examinador en la muñeca y otra manteniendo el codo abducido hasta que se alcanza el punto máximo de rotación indolora. Desde este punto de máxima rotación externa con el brazo en aducción y sin dolor, se realiza un movimiento brusco de distensión, incrementando la rotación externa, causando dolor en el hombro si la prueba es positiva. Es test se realizó en un grupo de 155 pacientes con dolor de hombro de múltiples orígenes para analizar los valores predictivos, la sensibilidad, especificidad y razón de verosimilitud.
ResultadosEl TDREP mostró una sensibilidad de 100% (IC 95%, de 91,8 a 100%) y una especificidad del 90% (IC 95%, de 82,4 a 94,8%). El valor predictivo positivo fue de 0,62 y la razón de verosimilitud de 10,22 (IC 95%: 5,5 a 19,01). Los falsos positivos se encontraron solo en enfermos con tendinopatías del subescapular o con artrosis glenohumeral.
DiscusiónEl TDREP tiene una alta sensibilidad para diagnosticar CA y cuando es negativo prácticamente la excluye. Los falsos positivos se pueden identificar fácilmente si existe una rotación externa sin limitación (tendinopatía subescapular) o con una radiografía simple de hombro (artrosis glenohumeral).
The aim of this study is to evaluate the internal validity of a clinical test for the early diagnosis of shoulder adhesive capsulitis, called the Distension Test in Passive External Rotation (DTPER).
Material and methodThe DTPER is performed with the patient standing up, the arm adducted, and the elbow bent at 90°. From this position, a smooth passive external rotation is started, the affected arm being supporting at the wrist with one hand of the examiner and the other maintaining the adducted elbow until the maximum painless point of the rotation is reached. From this point of maximum external rotation with the arm in adduction and with no pain, an abrupt distension movement is made, increasing the external rotation, causing pain in the shoulder if the test is positive. This term was performed on a group of patients with shoulder pain of many origins, in order to analyse the predictive values, sensitivity, specificity, and the likelihood ratio.
ResultsThe DTPER showed a sensitivity of 100% (95% CI; 91.8 to 100%) and a specificity of 90% (95% CI; 82.4 to 94.8%). The positive predictive value was 0.62 and a likelihood ratio of 10.22 (95% CI; 5.5 to 19.01). False positives were only found in patients with subscapular tendinopathies or glenohumeral arthrosis.
DiscussionThe DTPER has a high sensitivity for the diagnosis of adhesive capsulitis, and is excluded when it is practically negative. False positives can easily be identified if there is external rotation with no limits (subscapular tendinopathy) or with a simple shoulder X-ray (glenohumeral arthrosis).
La capsulitis adhesiva idiopática (CAI) es una patología frecuente en el hombro. En la bibliografía se publican valores de prevalencia en la población general del 2 al 5% y una incidencia acumulada de 2,4 por 1.000 personas-año, con tenencia a incrementarse en mujeres jóvenes1,2.
Típicamente, los pacientes con CAI tienen limitación de la movilidad del hombro y dolor sin historia de traumatismo previo. El diagnóstico se realiza principalmente por el examen clínico porque ninguno de los estudios de imagen disponibles ha demostrado su eficacia para diferenciar la CAI de otras entidades3.
El diagnóstico precoz de la CAI puede ser difícil, y los pacientes suelen presentarse tarde en la consulta, a menudo con el diagnóstico previo de patología del manguito rotador y numerosas y costosas pruebas de imagen. Algunos enfermos han sido incluso sometidos a un procedimiento quirúrgico anterior para tratar patología subacromial4. Cualquier prueba clínica que permitiera que el cirujano ortopédico general o el médico de primaria hagan el diagnóstico de CAI en las etapas tempranas de la enfermedad beneficiaría indudablemente a muchos pacientes. Además, reduciría los gastos relacionados con el diagnóstico radiográfico y del tratamiento de este grupo de pacientes5,6.
El objetivo del presente estudio es describir y analizar la validez interna de una nueva prueba clínica, el Test de Distensión en Rotación Externa Pasiva (TDREP) para el diagnóstico de capsulitis adhesiva de hombro.
Material y métodosSe incluyeron en el estudio 43 pacientes con la sospecha diagnóstica de CAI, vistos en la consulta específica de hombro desde junio de 2006 a junio de 2009. Al no existir una prueba diagnóstica aceptada que permita confirmar el diagnóstico de esta enfermedad, para validar el TDREP la prueba diagnóstica de referencia (gold standard) se estableció cuando se demostraba una clara limitación de la rotación externa pasiva del hombro con el enfermo bajo anestesia general, previamente al tratamiento definitivo y en ausencia de hallazgos patológicos en la radiografía simple.
Solo aquellos enfermos en los que se realizó un examen bajo anestesia antes de realizarles el tratamiento definitivo fueron incluidos en el estudio. En los 43 enfermos, el tratamiento definitivo consistió en una manipulación del hombro bajo anestesia (MBA), seguido de fisioterapia7–9.
Los enfermos con sospecha clínica de CAI que fueron tratados exclusivamente mediante medicación oral, infiltraciones, o fisioterapia fueron excluidos del estudio de validación ya que no se disponía de una prueba de referencia para el diagnóstico, imprescindible para la validación de cualquier test clínico.
Todos los enfermos habían sido tratados sin éxito de forma conservadora antes de la MBA. El intervalo medio de tiempo entre el comienzo del dolor de hombro y la realización del TDREP fue de 9 meses (rango, 3 a 24 meses). Las 28 mujeres y 15 varones tenían una edad media de 54 años (rango, 34 a 76). El seguimiento clínico tras el tratamiento con MBA fue de 36 meses (rango, 27 a 72 meses).
Solamente 16 de los 43 enfermos llegaron a la consulta con el diagnóstico genérico de dolor de hombro. Veintiuno habían sido diagnosticados y tratados de síndrome subacromial, 4 de tendinitis del supraespinoso y 3 de roturas parciales del supraespinoso. Los 43 enfermos habían recibido fisioterapia, 7 habían sido infiltrados con corticoides, y un enfermo había sido sometido a una acromioplastia artroscópica. Siete enfermos padecían diabetes mellitus.
Se realizó un estudio radiográfico en todos los enfermos que incluyó una radiografía simple de hombro en dos planos. Todos los enfermos aportaron una resonancia magnética, informada como patología subacromial menor en 29 casos y sin hallazgos significativos en 14.
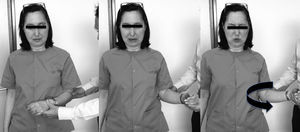
Tras evaluar la limitación de la movilidad pasiva del hombro de forma indolora, con el enfermo de pie, para realizar el TDREP se coloca el brazo en aducción con el codo pegado al cuerpo en flexión de noventa grados y en pronosupinación neutra (fig. 1). Con la palma de una mano del examinador en el codo del enfermo se mantiene la aducción del brazo. La otra mano del examinador se coloca en la parte volar de la muñeca del enfermo colocada en pronosupinación neutra y se realiza una rotación externa lentamente progresiva hasta lograr el máximo de rotación externa indolora, apreciándose una resistencia elástica a la progresión. En esa posición de máxima rotación externa pasiva indolora, se realiza un intento de incrementar la rotación externa del hombro mediante un movimiento súbito. Cuando el test es positivo se produce un dolor intenso que desencadena la resistencia voluntaria a progresar en la rotación. El TDREP se considera positivo siempre y cuando desencadene dolor intenso, independientemente del grado de rigidez del hombro. Por tanto, si existe limitación de la rotación externa pasiva, pero el TDREP no desencadena dolor se considera negativo; al contrario, si la rotación externa está escasamente limitada, pero el paciente refiere dolor con el incremento brusco de la misma en los últimos grados, el TDREP es positivo.
Test de Distensión en Rotación Externa Pasiva (TDREP): el incremento gradual y lento de la rotación externa pasiva no causa ningún dolor hasta que se alcanza el extremo del movimiento y se aprecia una ligera resistencia a progresar. Un movimiento brusco de rotación externa en ese momento provoca un intenso dolor en el hombro. El test es positivo independientemente del grado de movimiento existente.
EL TDREP se realizó a todos los enfermos el día de su primera visita a nuestra unidad e inmediatamente antes de recibir la anestesia general. También se realizó de forma rutinaria en todas las visitas de seguimiento en consulta tras la MBA.
El TDREP se realizó también en 92 enfermos evaluados en nuestra consulta por dolor de hombro sin antecedente traumático alguno. Este grupo de enfermos incluía una gran variedad de diagnósticos: rotura de espesor completo del manguito rotador, tendinitis calcificante, artrosis acromioclavicular, artrosis glenohumeral, inestabilidad, y neuropatía del supraescapular. La prueba de referencia para el diagnóstico de estas entidades consistió en la confirmación radiográfica o electrofisiológica asociadas a las características clínicas de cada patología concreta.
Los criterios de validez del TDREP se determinaron en base a la sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo, razón de verosimilitud y exactitud global de la prueba en base a una tabla de contingencia 2×2 en la que las columnas representan la presencia o no de CAI y en las filas se representa la positividad o no del test. Se calcularon intervalos de confianza al 95%5.
La sensibilidad se define como la probabilidad de que un individuo enfermo tenga un test positivo. La sensibilidad mide la capacidad del test de detectar la enfermedad. La especificidad es la probabilidad de que un individuo sano tenga un resultado negativo de la prueba. El valor predictivo positivo es la probabilidad de que un paciente con un TDREP positivo corresponda a un individuo con CAI. El valor predictivo negativo es la proporción de pacientes con un TDREP negativo y que no padecen CAI. La razón de verosimilitud indica el valor del test para incrementar la certeza de un diagnóstico. En el caso de una prueba clínica aislada, una razón de verosimilitud mayor de 10 es suficiente para decir que si el test es positivo el enfermo padece esa enfermedad. Esta prueba indica por tanto cuántas veces aumenta la probabilidad de encontrar un resultado positivo en un paciente que tenga la enfermedad que en uno que no la tenga, constituyendo un indicador óptimo para confirmar el diagnóstico.
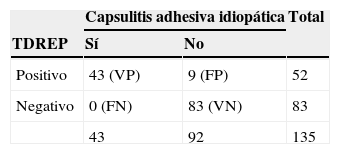
ResultadosDe los 135 enfermos a los que se les realizó el TDREP, en 52 fue positivo: 43 con diagnóstico confirmado de capsulitis adhesiva, 5 con lesiones del tendón subescapular y 5 con patología degenerativa glenohumeral (tabla 1). En el resto de los pacientes el resultado del TDREP fue negativo. En ningún enfermo con CAI el test fue negativo.
Tabla de contingencia 2X2 de el Test de Distensión en Rotación Externa Pasiva (TDREP) y la capsulitis adhesiva idiopática (CAI) de hombro
| Capsulitis adhesiva idiopática | Total | ||
|---|---|---|---|
| TDREP | Sí | No | |
| Positivo | 43 (VP) | 9 (FP) | 52 |
| Negativo | 0 (FN) | 83 (VN) | 83 |
| 43 | 92 | 135 | |
FN: falsos negativos; FP: falsos positivos; TN: verdaderos negativos; VP: verdaderos positivos.
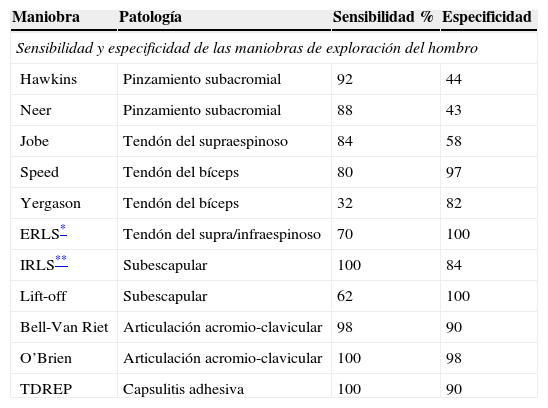
El TDREP mostró una sensibilidad del 100% (CI 95% de 91,8 a 100%), una especificidad del 90% (CI 95% de 82,4 a 94,8%) y una proporción de falsos positivos del 9,8% (IC 95%: 5,2 a 17,6%). La proporción de falsos negativos fue del 0% (IC 95%: 0,0 a 8,2%). Los falsos positivos solo se encontraron en pacientes con patología del subescapular o artritis glenohumeral. Estos resultados se comparan favorablemente con otras pruebas clínicas diagnósticas utilizadas habitualmente en el hombro (tabla 2).
Valores comparativos de sensibilidad y especificidad de varias pruebas diagnósticas en la patología del hombro
| Maniobra | Patología | Sensibilidad % | Especificidad |
|---|---|---|---|
| Sensibilidad y especificidad de las maniobras de exploración del hombro | |||
| Hawkins | Pinzamiento subacromial | 92 | 44 |
| Neer | Pinzamiento subacromial | 88 | 43 |
| Jobe | Tendón del supraespinoso | 84 | 58 |
| Speed | Tendón del bíceps | 80 | 97 |
| Yergason | Tendón del bíceps | 32 | 82 |
| ERLS* | Tendón del supra/infraespinoso | 70 | 100 |
| IRLS** | Subescapular | 100 | 84 |
| Lift-off | Subescapular | 62 | 100 |
| Bell-Van Riet | Articulación acromio-clavicular | 98 | 90 |
| O’Brien | Articulación acromio-clavicular | 100 | 98 |
| TDREP | Capsulitis adhesiva | 100 | 90 |
Los valores predictivos se calcularon en base a una prevalencia estimada de CAI del 14% calculada en el conjunto de enfermos que acudieron a nuestra consulta por un dolor de hombro sin origen traumático durante un periodo de tres meses. El valor predictivo positivo del TDREP fue de 0,62 (0,49-0,75), el valor predictivo negativo de uno, significando que un TDREP excluye la presencia de CAI. La exactitud del test para la CAI fue del 93,3% (IC 95%: 87,8 a 96,5%), reflejando que el TDREP tiene unas posibilidades muy altas de clasificar a un paciente con CAI.
La razón de verosimilitud para este test fue de 10,22 (IC 95%: 5,5 a 19). Por lo tanto, la probabilidad de obtener un test positivo en un paciente con CAI es 10 veces mayor que en un paciente sin CAI.
Siete enfermos con CAI tuvieron un TDREP positivo en la última visita de seguimiento tras haber sido tratados mediante MBA. Los 7 mostraron una leve rigidez residual y un dolor de intensidad variable pero solo con la actividad. Los enfermos estaban satisfechos con el resultado de la MBA por haberse reducido el dolor, pero la enfermedad no se había curado completamente.
DiscusiónLa CAI es una causa frecuente de dolor de hombro. El diagnóstico en sus fases iniciales puede ser difícil para el cirujano ortopédico general. Esto se debe a que los signos y síntomas que presenta son poco específicos y no existe ninguna prueba diagnóstica de imagen que permita confirmar la presencia de esta enfermedad 3. Aún más, con mucha frecuencia los enfermos aportan informes de resonancia magnética que orientan a patología menor de los tendones del manguito rotador que pueden hacer pensar al cirujano que esa es la causa de sus molestias. De hecho, la gran mayoría de los enfermos que acuden a una consulta especializada de hombro con una CAI han sido previamente mal diagnosticados de patología subacromial y tratados como tal, algunos de ellos incluso con procedimientos quirúrgicos, a pesar de que característicamente el síndrome subacromial no cursa con limitación de la movilidad pasiva del hombro. Por tanto, si mejoramos nuestra capacidad de detectar la CAI en fases iniciales, reduciríamos de forma significativa el número de pruebas diagnósticas innecesarias y tratamientos inadecuados.
La fisiopatología de esta enfermedad implica un proceso inflamatorio de origen desconocido, seguido de una proliferación fibroblástica que afecta fundamentalmente al intervalo rotador y a los ligamentos coracohumerales10,11. Cuando el brazo está en aducción y se realiza rotación externa del hombro, estas estructuras se tensan. Si el intervalo rotador está inflamado, un movimiento súbito de rotación externa máxima producirá dolor derivado de un estiramiento brusco del mismo.
Wolf et al.12 han descrito, al tiempo que el TDREP se implementaba en nuestra práctica clínica, una maniobra similar para diagnosticar la CAI. Sin embargo, en su prueba, describen que el dolor se produce en todo el arco de movilidad de la rotación externa pasiva. En la práctica, es frecuente y común que los enfermos con CAI no tengan dolor en rotación externa más que cuando se alcanza el extremo del movimiento. La base del TDREP es el estiramiento brusco de las estructuras anteriores del hombro, estructuras que se afectan siempre en una CAI desde las fases iniciales. Y es el dolor al final del movimiento lo que define el test, independientemente del rango de movilidad del hombro.
Basándose también en las bases fisiopatológicas de la enfermedad, Carbone et al.13 describieron una prueba clínica en la que el dolor se reproduce cuando se palpa el intervalo rotador inmediatamente por fuera de la punta de la coracoides. Si existe dolor al presionar, el test es positivo, aunque existen falsos negativos en enfermos obesos. Sin embargo, en el proceso de validación de cualquier test clínico es necesario disponer de una prueba de referencia que diagnostique el problema (gold standard) y con la que se pueda contratar la prueba a validar 5. Los test previamente descritos no se validaron en relación a una prueba de referencia, ya que el diagnóstico de CAI solo se realizó con la exploración clínica. Obviamente, la situación en la practica habitual es que el examen clínico puede no ser muy claro y el diagnóstico de CAI no tan obvio. Pensamos que la confirmación de la limitación del rango de movimiento, sobre todo en rotación externa, con el enfermo bajo anestesia general, junto con la constatación de la rotura de adherencias intraarticulares con la manipulación bajo anestesia constituyen la prueba de referencia con la que confirmar el diagnóstico de CAI. El haber contrastado nuestro test con una prueba de referencia hace que el TDREP tenga más valor real que los previamente descritos.
La mayor parte de las pruebas de exploración clínica del hombro publicadas, algunas de las cuales gozan de una aceptación generalizada en el diagnóstico diferencial del hombro doloroso reportan, en el mejor de los casos, valores de sensibilidad y especificidad menores que los obtenidos para la CAI mediante el TDREP y la gran mayoría coincide en presentar diferencias importantes entre la sensibilidad y la especificidad (tabla 2)6.
Por otra parte, la razón de verosimilitud proporciona una evidencia diagnóstica fuerte cuando adquiere valores de 5 a 10, y contundente de la presencia de la patología estudiada cuando arroja resultados por encima de 10, siendo el resultado obtenido para el TDREP de 10,22. Por tanto, la probabilidad de que el test positivo corresponda a un paciente con CAI es más de 10 veces superior que para otro que no la padezca. La exactitud global del test es del 93%, valor que está por encima de los obtenidos por otras pruebas exploratorias de hombro como el test de Hawkins (66%), Jobe (53%) o Gerber (64%)6.
Estos aspectos prueban la validez interna del TDREP, que puede ser considerado un método sencillo para identificar a los pacientes afectos o no de CAI. Basándose en nuestros resultados, cuando el TDREP es negativo, se puede prácticamente excluir la existencia de una CAI. Esto tiene especial importancia en las fases iniciales de la enfermedad: si un enfermo con un dolor de hombro de difícil filiación y una buena movilidad –como se presentan habitualmente los enfermos con CAI en sus fases iniciales– tiene un TDREP negativo, el médico puede descartar la CAI como causa de su problema y centrarse en otros posibles diagnósticos14–16. Por otra parte, si el TDREP es positivo en esas mismas circunstancias, el médico debería de tener una alta sospecha de que se trata de una CAI en fases iniciales. Solamente dos diagnósticos pueden ser confundidos al tener un test positivo: la artrosis glenohumeral que fácilmente se descarta con una radiografía simple y la lesión del tendón del músculo subescapular que cursa con rotación externa normal o incluso incrementada y tiene unos hallazgos de RM característicos.
Este estudio tiene varias limitaciones. En primer lugar, no existe un grupo control comparando el TDREP con otras pruebas clínicas para detectar CAI, esto se debe a la ausencia de pruebas clínicas comparables que hayan sido validadas internamente. En segundo lugar, Todos los TDREP fueron realizados por dos cirujanos expertos en hombro, introduciendo un posible sesgo con respecto a cirujanos ortopédicos menos expertos. Por último, no se ha evaluado la fiabilidad interobservador ya que no se han incluido observadores que practicaran el test en un entrono diferente de donde se ha descrito. Este último punto es necesario para demostrar la validez externa de la prueba diagnóstica y obligatoriamente tendrá que hacerse si se pretende que el TDREP sea útil en todos los entornos. En todo caso, previamente a un estudio de validez externa es imprescindible realizar uno de validez interna tal como se ha hecho5.
En conclusión, el TDREP ha demostrado ser una prueba clínica de fácil ejecución y con muy alta efectividad para detectar de forma precoz enfermos con CAI de hombro. Si el test es negativo, se puede descartar la enfermedad. Solo se han detectado falsos positivos en enfermos con artrosis glenohumeral y patología del tendón del subescapular, ambas fácilmente detectables por las pruebas de imagen o la exploración clínica adicional.
Nivel de evidenciaNivel de evidencia II.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.