La rotura distal del tendón del bíceps braquial es una lesión poco frecuente. En 1897 Johnson publicó el primer caso de reparación quirúrgica con éxito, desde entonces se han documentado pocos casos en comparación con otras patologías1. Representa solamente el 3% de todas las lesiones del bíceps braquial2.
La lesión típica ocurre en la extremidad superior dominante de un hombre de mediana edad, cuando sufre una carga excéntrica sobre el codo flexionado2.
Se han publicado en la literatura tratamientos quirúrgicos y ortopédicos, pero recientes estudios biomecánicos demuestran que se reduce la fuerza de flexión un 30% y la fuerza supinadora un 40% cuando no se reinserta anatómicamente el tendón distal del bíceps3.
Todos los métodos quirúrgicos con reparación anatómica de las roturas agudas del tendón del bíceps han demostrado una mejor recuperación de la fuerza, pero el método de reparación óptimo aún es fuente de debate.
La reinserción anatómica del tendón en la tuberosidad bicipital fue descrita inicialmente por una vía anterior (Fischer y Shepanek en 19564, Mc Reynolds en 19635, etc.), pero ante el alto riesgo de paresia-parálisis radial, Boyd y Anderson en 19616 describieron una técnica mediante dos incisiones, que, sin embargo, puede presentar como complicación importante una sinóstosis radiocubital, con porcentajes muy variables según los distintos estudios (5%7, 11%1, 22%8, etc.)
Hoy en día la introducción de la sutura con arpones permite una menor disección y minimiza el riesgo de la parálisis radial por una vía anterior.
El objetivo de nuestro estudio es evaluar los resultados del tratamiento de las roturas distales del tendón del bíceps braquial, intervenidos quirúrgicamente por vía anterior durante cinco años en el Hospital 12 de Octubre (entre noviembre de 1998 y diciembre de 2003).
MATERIAL Y MÉTODO
Se realiza un estudio retrospectivo, con 12 pacientes y 13 lesiones. Se incluyeron en nuestro estudio todos los pacientes adultos (mayores de 14 años) que acudieron a Urgencias de nuestro hospital, a los que se diagnosticó clíni-camente de rotura del tendón distal del bíceps (dolor, tumefacción, limitación a la flexión y, sobre todo, a la supinación del codo, hachazo en la cara anterior) que fue corroborado con una ecografía o con una resonancia magnética nuclear (RMN). El seguimiento medio fue de 37 meses (rango 12-60).
La edad media de los pacientes fue de 37,6 años (29-61). Todos eran de sexo masculino y sus roturas se localizaron en el brazo dominante, excepto un caso de rotura bilateral (primero se rompió el tendón bicipital del brazo dominante y al año siguiente el del brazo contralateral, ambos practicando artes marciales). Diez roturas (76,9%) afectaron al brazo derecho y tres (23,1%) al izquierdo.
En nuestro estudio, en 4 casos (30,8%) la rotura sobrevino tras un traumatismo sobre el codo, en 7 casos (53,8%) tras sufrir una caída casual y en 2 casos (15,4%) haciendo un esfuerzo (uno cogiendo peso mientras trabajaba y el otro jugando al tenis). El paciente de la rotura bilateral sufrió la primera rotura tras sufrir un golpe en el codo dominante y la segunda tras una caída.
En relación a los diferentes factores etiológicos que aparecen en la bibliografía9, la mitad de nuestros pacientes fumaba (seis). Ningún paciente presentaba una obesidad importante. Ocho pacientes (66,6%) practicaban deporte con asiduidad y cuatro (33,4) tenían una vida relativamente sedentaria.
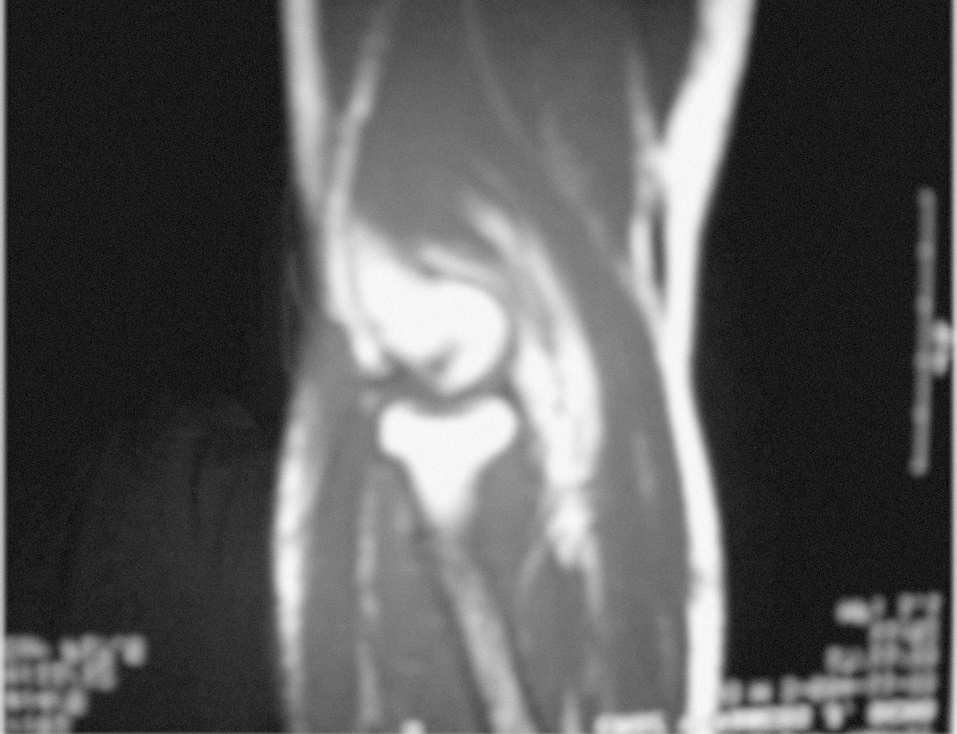
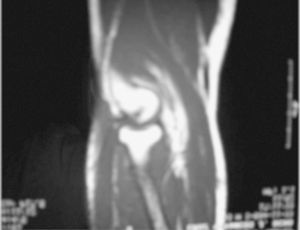
El diagnóstico se efectuó mediante la exploración clínica (fig. 1) y se confirmó con una ecografía y en cuatro casos con una RMN (fig. 2)
Figura 1. Imagen que muestra el típico «signo del hachazo» de las roturas distales del tendón del bíceps braquial.
Figura 2. Imagen de resonancia magnética que muestra la rotura del tendón distal del bíceps.
Todos los pacientes fueron intervenidos a través de un abordaje anterior.
Técnica quirúrgica
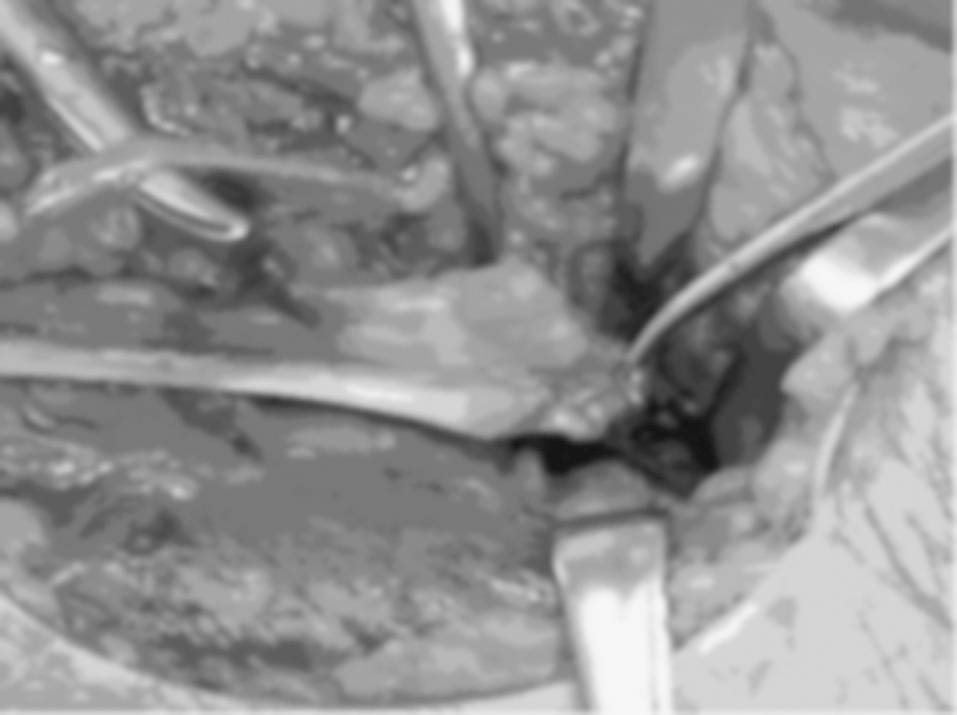
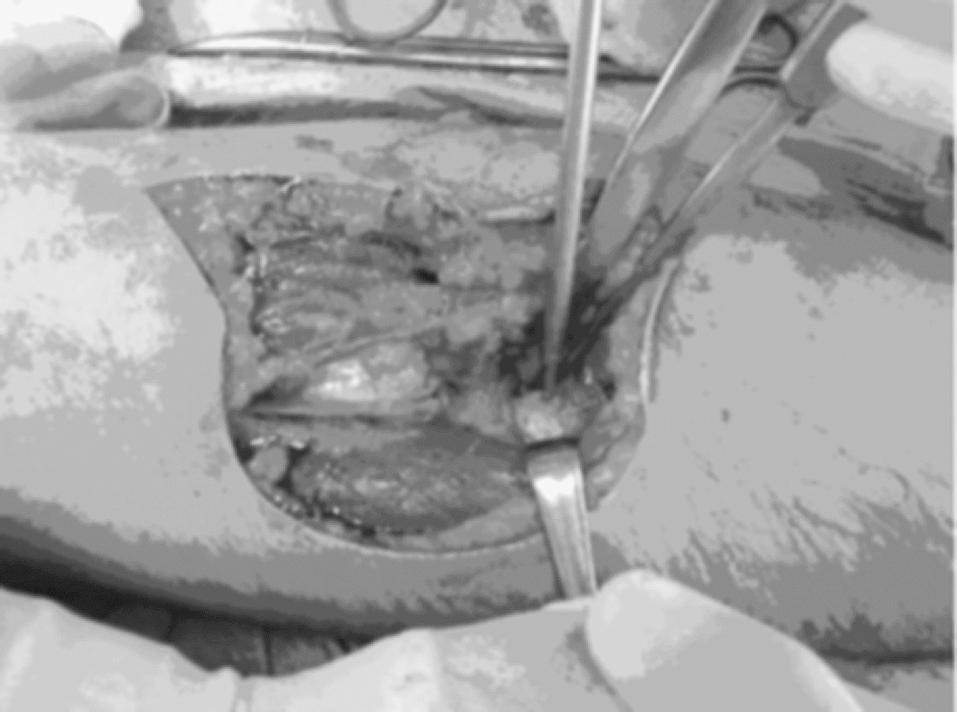
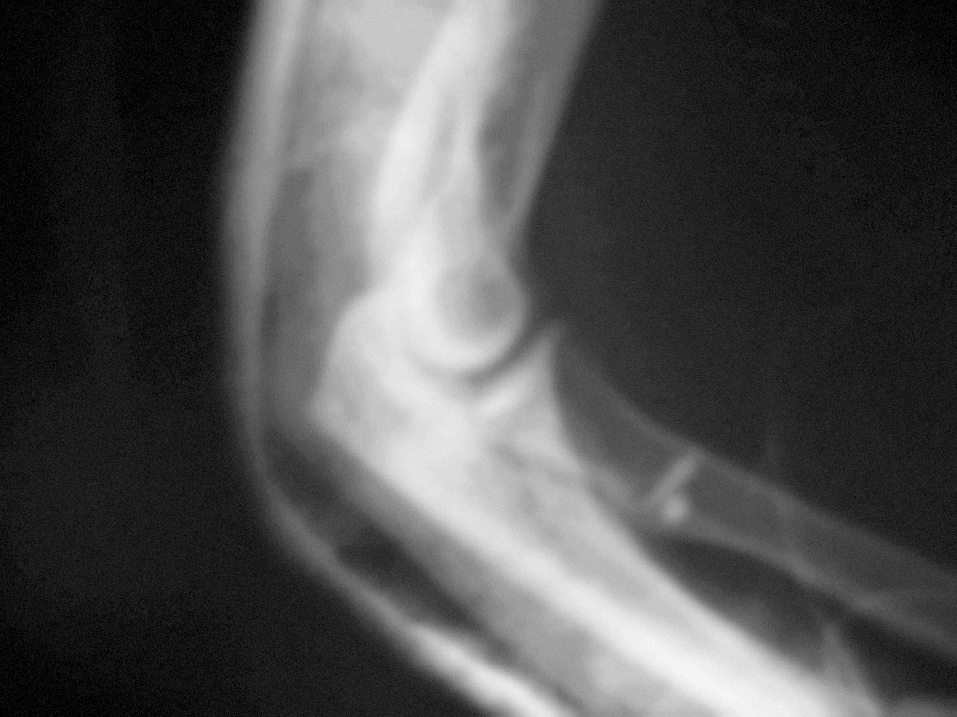
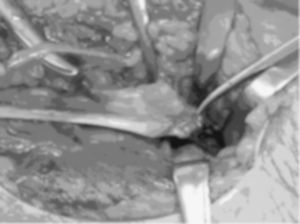
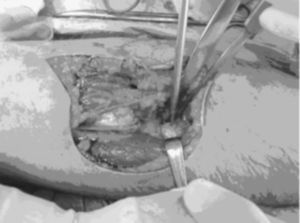
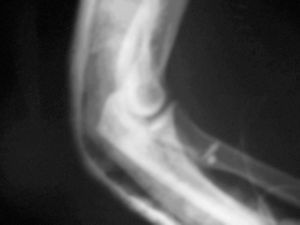
Se realiza una incisión curvilínea en la cara anterior del codo. Se continúa con una disección cuidadosa por planos, llegando a la aponeurosis profunda que se corta longitudinalmente para localizar el tendón distal del bíceps que habitualmente se retrae unos 5 o 6 centímetros por encima del codo (fig. 3). Mientras se hace esta disección hay que proteger el nervio cutáneo externo del antebrazo. Se localiza la tuberosidad bicipital del radio para la reinserción del tendón. Las reinserciones y suturas se realizaron en diez casos (76,9%) con reanclaje mediante arpones (fig. 4), en dos casos con túneles óseos (15,4%), y en uno mediante un anclaje con técnica endobutton (7,7%). Los arpones utilizados fueron de distintas casas comerciales, pero siempre roscados y de 3,5 milímetros de grosor (fig. 5). En 5 roturas (50%) se utilizó un único arpón (fig. 4), 4 lesiones (40%) se reanclaron con 2 arpones y 1 (10%) con 3 (fig. 5).
Figura 3. Visión intraoperatoria que muestra la rotura del tendón distal del bíceps (abordaje anterior).
Figura 4. Colocación de un arpón durante la intervención.
Figura 5. Proyección radiográfica lateral que muestra la situación de los arpones. Control postoperatorio.
El tiempo medio de demora desde la rotura hasta la intervención quirúrgica fue de 22,5 horas (4-48 horas).
En el postoperatorio inmediato todos los pacientes fueron inmovilizados con una férula de escayola braquioantebraquial posterior durante dos semanas, excepto un paciente que por propia iniciativa la mantuvo sólo una semana. A los primeros cinco casos (38,5%) que incluimos en nuestro estudio se les continuó inmovilizando con una férula de escayola braquioantebraquial. Tras la retirada voluntaria de la inmovilización por un paciente transcurrida una sola semana, se observó que el resultado final de este paciente no era peor que el de otros con más tiempo de inmovilización, por lo que se decidió reemplazar la férula en las siguientes ocho roturas (61,5%) por una ortesis articulada y se les permitió comenzar a flexoextender el codo con dicha ortesis. La movilización se comenzó a las 2 semanas en los pacientes con ortesis, y a las 4,1 semanas de media (1-6) tras retirar la férula, en el primer grupo de pacientes. En el grupo de los pacientes con ortesis, ésta se mantuvo 7,5 semanas de media (4-12) y en el grupo de la férula se inmovilizó 4,1 semanas de media (1-6), siendo el máximo tiempo de inmovilización con férula de 6 semanas.
No se ha empleado ningún método estadístico para analizar nuestros resultados porque pensamos que dado el escaso número de casos, los resultados no van a ser significativos.
RESULTADOS
Los pacientes fueron valorados a los 15 días del postoperatorio y al mes de la cirugía, después continuamos viéndolos con un intervalo de un mes en las consultas de nuestro hospital. Evaluamos los siguientes parámetros: movilidad, fuerza, dolor y satisfacción personal.
Todos los pacientes lograron una movilidad completa (flexo-extensión y prono-supinación) a los 5 meses después de la cirugía de media (2-7 meses). La movilidad fue valorada comparándola con el brazo contralateral y midiendo manualmente el arco de movilidad con un goniómetro.
Once pacientes (91,6%) recuperaron la misma fuerza que el brazo contralateral (valorada en la escala de fuerza muscular modificada del MRC (Medical Research Council)10 que evalúa movimientos contra y sin resistencia), alrededor también de los 6 meses postquirúrgicos de media (4-10 meses). No se utilizó ningún método electrónico de medición.
El dolor se evaluó con una escala simple: a) dolor persistente con las actividades de la vida diaria y que obligaba al uso habitual de analgésicos; b) dolor ocasional con las actividades diarias que a veces requería el uso de analgésicos; c) ausencia de dolor. Once pacientes no tenían dolor en las tareas de la vida diaria y un paciente presentaba dolor ocasional, pero que no le condicionaba en sus actividades laborales y deportivas.
El grado de satisfacción personal se valoró según la escala de Karunakar et al7. El grado de satisfacción es considerado excelente cuando el paciente no presenta alteraciones en actividades diarias, buena cuando tiene alteraciones leves, regular si indica alteraciones moderadas y mala cuando refleja alteraciones importantes. Once pacientes (91,6%) expresaron una satisfacción excelente y un pacien-te (8,4%) indicó una satisfacción buena. No hemos tenido ningún caso de nueva re-rotura.
Todos los pacientes se reincorporaron a su actividad laboral previa y volvieron a practicar sus actividades deportivas con el mismo nivel de exigencia anterior a la lesión, a los 6 meses de media tras la cirugía (3-11).
En cuanto a las complicaciones, un paciente padeció una paresia transitoria del nervio radial que se recuperó totalmente en torno a los seis meses.
DISCUSIÓN
Consideramos muy importante, en el tratamiento de estas lesiones, la inserción del tendón distal del bíceps roto en su posición anatómica, como defienden la mayoría de los autores3,7. La reparación no anatómica consiste en una tenodesis con el músculo braquial con la que no se aprecia una disminución de fuerza de flexión, pero sí de supinación3,11. La ventaja que ofrece respecto a la reinserción anatómica es que se necesita una menor disección, y por lo tanto hay un menor riesgo de complicaciones.
Rantanen y Orava1 realizaron un metaanálisis de 147 casos de la literatura. El 90% de los pacientes tratados con reinserción anatómica tuvieron resultados buenos o excelentes después de un seguimiento medio de 3 años, mientras que el porcentaje de estos resultados bajó al 60% en los pacientes sin reinserción anatómica y a un 14% en los no operados. Catorce pacientes fueron tratados de forma ortopédica, en 123 pacientes se reinsertó el tendón anatómicamente: 45 casos mediante doble incisión y 76 por una incisión por vía anterior (aunque de éstos sólo 11 con arpones). Como complicaciones encontraron 5 casos de sinóstosis (11%) por doble vía, 6 parálisis del nervio radial (7,7%) y 2 sinóstosis (2,6%) por vía anterior. No encontraron diferencias funcionales entre las dos técnicas.
Klonz et al11 se preguntaron si la reinserción no anatómica mediante tenodesis al músculo braquial proporcionaba similares resultados funcionales con menos riesgo quirúrgico. Analizaron catorce roturas, de las cuales ocho se repararon no anatómicamente y seis se reinsertaron anatómicamente por vía anterior y con arpones. Compararon la fuerza de flexión y supinación con el brazo contralateral, no encontrando diferencias en la fuerza de flexión con ambas técnicas, pero sí en la fuerza de supinación que no mejoró en la mitad de los pacientes con tenodesis, pero sí mejoraron en todos los casos de reinserción anatómica (91% de media de fuerza supinadora respecto al brazo contralateral).
Los factores predisponentes para la rotura del tendón distal del bíceps son similares a los de los restantes tendones de nuestra anatomía, favoreciéndose su ruptura con el tratamiento prolongado con quinolonas y corticosteroides, enfermedades crónicas como la diabetes mellitus, insuficiencia renal crónica, sífilis, tuberculosis, obesidad, gonorrea, triquinosis, fiebre tifoidea, enfermedades malignas sistémicas, artritis reumatoide, espondilitis anquilosante, lupus eritematoso sistémico, hemodiálisis e hiperparatiroidismo9.
El tabaco no había sido mencionado en relación a la rotura del tendón distal del bíceps. Safran et al9 analizaron 14 pacientes con rotura del tendón distal del bíceps y encontraron 7,5 veces más riesgo de rotura en fumadores respecto a los no fumadores, siendo este resultado estadísticamente significativo. Los autores indican que al ser los 3 centímetros más distales del tendón del bíceps una zona hipovascular, el tabaco puede causar una hipoxia repetida y favorecer así la rotura. No han encontrado, sin embargo, una correlación estadísticamente significativa entre la obesidad y la rotura del tendón distal del bíceps. Algunos autores como Karunakar et al7 habían descrito que el paciente típico con una rotura de este tendón era un hombre de mediana edad entre 40 y 50 años. La razón de relacionar la edad y las roturas tendinosas es que las propiedades de tensión del tejido conectivo disminuyen al aumentar la edad. No obstante, no está demostrada una relación directa estadísticamente significativa entre ambas, y otros factores como el nivel de actividad pueden desempeñar su papel en la etiología. Algunos autores como Rantanen y Orava1 indicaban que los atletas tenían un mayor riesgo de lesión; sin embargo, Safran y Graham9 no están de acuerdo y llegan a una reflexión contraria, expresando que los individuos con trabajos de poca demanda física pueden tener una incidencia más alta de rotura.
Evaluamos distintos trabajos que comparan los resultados de la reparación de la rotura del tendón distal del bíceps por vía anterior y por doble vía.
El-Hawary et al12 estudiaron 19 roturas, 10 operadas por doble vía y 9 por una vía anterior, con un seguimiento de 4 años. Tuvieron una alta tasa de complicaciones (44%) en los pacientes intervenidos por una vía (aunque en torno al 20% fueron parestesias y disestesias transitorias) y un 10% con la doble vía. No usaron arpones.
Pereira et al13 utilizaron 12 pares de codos de cadáveres para comparar de forma directa la sutura con un arpón por vía anterior, con la reparación por doble vía mediante túneles óseos. Los autores concluyen que la técnica de las dos incisiones mediante túneles óseos consigue una reparación más consistente y rígida en los pacientes relativamente jóvenes, en comparación a la sutura con un único arpón.
Ningún estudio ha demostrado que existan diferencias en cuanto a fuerza y movilidad en los pacientes operados por una o dos vías. No parece descabellado pensar que con la introducción de los arpones, por su facilidad de aplicación y por necesitar una menor disección de los tejidos, deben disminuir las complicaciones, aunque no disponemos de estudios que comparen las complicaciones en la sutura del tendón distal del bíceps por vía anterior con y sin arpones.
Se realiza una revisión bibliográfica de los resultados de varios estudios en los que se presentan reparaciones de las roturas del tendón distal del bíceps, mediante un único abordaje por vía anterior y reinsertado con arpones. Kobayashi et al14 estudiaron 15 roturas con un seguimiento medio de 50 meses, observando que la complicación más destacada era un dolor persistente que requirió una nueva reintervención. Balabaud et al15 valoraron 9 roturas en 8 pacientes, con un seguimiento medio de 2 años, hallando como complicaciones osificaciones heterotópicas en tres pacientes y un 6% en déficit de fuerza. Mc Kee et al16 estudiaron 53 pacientes en un período de 8 años, operados por el mismo cirujano. Todos eran hombres, con una edad media de 42 años. Todos fueron intervenidos por una vía anterior y con 2 arpones. Tuvieron 4 complicaciones (7,5%): una infección de herida, dos parestesias transitorias del nervio cutáneo lateral y una parálisis del nervio interóseo posterior. No observaron ninguna nueva rotura, y ningún paciente perdió más de 5° de flexoextensión y rotación del antebrazo.
Nuestra serie, que incluye 13 casos, presenta un seguimiento medio largo (5 años) y con muy pocas complicaciones. No encontramos diferencias de movilidad y fuerza entre una inmovilización más prolongada con una férula braquioantebraquial o permitir una movilización más precoz con una ortesis articulada. Pensamos que se podrían usar estas ortesis y permitir una más pronta movilización del codo intervenido. En la bibliografía nos encontramos cirujanos que inmovilizan durante 2 semanas el brazo lesionado, y después comienzan la movilización pasiva14,16, protegidos o no con ortesis articulada de codo. Otros lo mantienen inmovilizado alrededor de 5-6 semanas, comenzando después la movilización1,15. Otros autores como El-Hawary et al12 inician la movilización pasiva a los 3 días.
Se observa que todos los pacientes en nuestra serie son varones, a pesar de la incorporación importante de la mujer en las prácticas deportivas en nuestra sociedad, dato que concuerda con los trabajos encontrados en la bibliografía1,2,7,9 y que todas las lesiones, excepto la rotura bilateral, se produjeron en el brazo dominante.
A pesar de que es una serie corta, los excelentes resultados y las pocas complicaciones ocurridas nos reafirman en seguir realizando la sutura con arpones por vía anterior.
En conclusión la reinserción anatómica del tendón del bíceps braquial mediante arpones por vía anterior muestra excelentes resultados funcionales, con un escaso riesgo de complicaciones.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
*Este trabajo fue presentado como comunicación oral en el Congreso de la SECOT celebrado en Madrid en el año 2004.
Correspondencia:
P. Guerra Vélez.
C/ Doctor Mariano Alcaraz, 4, 1.o C.
28220 Majadahonda. Madrid.
Correo electrónico: pericarmen@yahoo.es
Recibido: octubre de 2005.
Aceptado: junio de 2006.