La fractura-luxación de la articulación tarsometatarsiana es un lesión relativamente infrecuente, 1/55.000 personas año1-6, aunque sus consecuencias a largo plazo pueden ser devastadoras para el paciente. Actualmente los mecanismos de producción de la lesión más frecuentes son aquellos de alta energía, accidentes de tráfico y accidentes laborales3,4,7-9. Es una lesión que aparece con cierta frecuencia en pacientes politraumatizados o asociada a otras lesiones de la extremidad inferior, por lo que puede pasar desapercibida o retrasarse su diagnóstico (en el 20% de los casos)2-4,7.
El tratamiento más aceptado consiste en la reducción anatómica de la luxación, ya sea por métodos cerrados o abiertos, y fijación de la misma2,4,10 mediante agujas de Kirschner4,6,8,11,12, tornillos de 3,5 mm13-15 o incluso placas dorsales. La artrodesis primaria, según autores, debe reservarse para casos de gran conminución y desplazamiento, o incluso ser el tratamiento de primera elección en este tipo de lesiones7,14,16-19.
El objetivo de este estudio es valorar los resultados del tratamiento de las fractura-luxaciones de Lisfranc en nuestro hospital entre los años 1995 y 2006 en función del tipo de fijación empleada, tratando de identificar si existe un método superior y cuáles son los factores de mal pronóstico.
MATERIAL Y MÉTODO
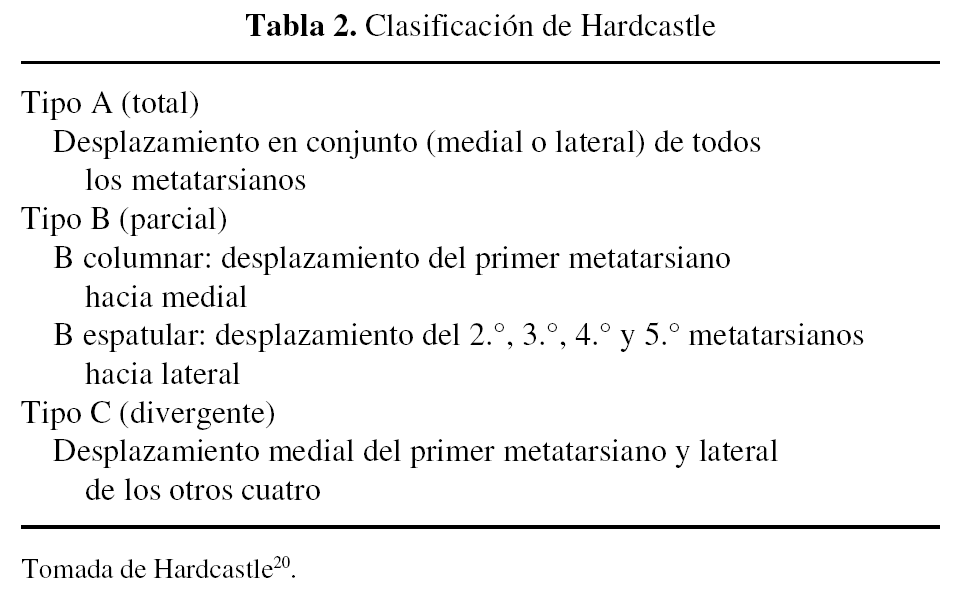
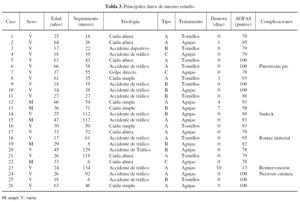
Se realiza un estudio retrospectivo sobre 26 pacientes tratados en nuestro servicio bajo el diagnóstico de fractura-luxación tarsometatarsiana en los últimos 10 años. Todos los pacientes fueron incluidos en el estudio tras revisar las imágenes radiológicas y ver que correspondían con el diagnóstico asignado. Las lesiones observadas se clasificaron según Myerson9,18 (tabla 1), y Hardcastle et al20 (tabla 2).
Se midió la distancia entre la base del primer y del segundo metatarsiano y la alineación entre la base del primer metatarsiano y la cuña medial en el plano sagital en el control radiográfico posquirúrgico y al año de evolución, como indicadores del grado final de reducción anatómica. Se buscaron signos radiográficos de osteoartrosis al final del período de seguimiento y se analizaron los resultados obtenidos utilizando la escala de valoración funcional de 0 a 100 puntos para el mediopié de la AOFAS21, tomando como resultados excelentes 90-100 puntos, buenos 80-89, regulares 65-79 y malos menos de 65. La valoración subjetiva de los pacientes se recogió mediante una escala analógica visual del dolor de 0 a 10 puntos (no dolor-máximo dolor posible) y un cuestionario de satisfacción y calidad de vida para pacientes con dolor denominado Espiditest, que establece tres grupos de mejor a peor calidad de vida: grupo A (dolor leve, 0-48 puntos), grupo B (dolor moderado, 49-62 puntos) y grupo C (dolor intenso, más de 65 puntos).
Finalmente se agruparon los pacientes en dos grupos, según el tratamiento que habían recibido (tornillos o agujas) y en función de los posibles factores de mal pronóstico, analizando los resultados con el programa estadístico SPSS, considerando como nivel de significación p igual o menor de 0,05.
RESULTADOS
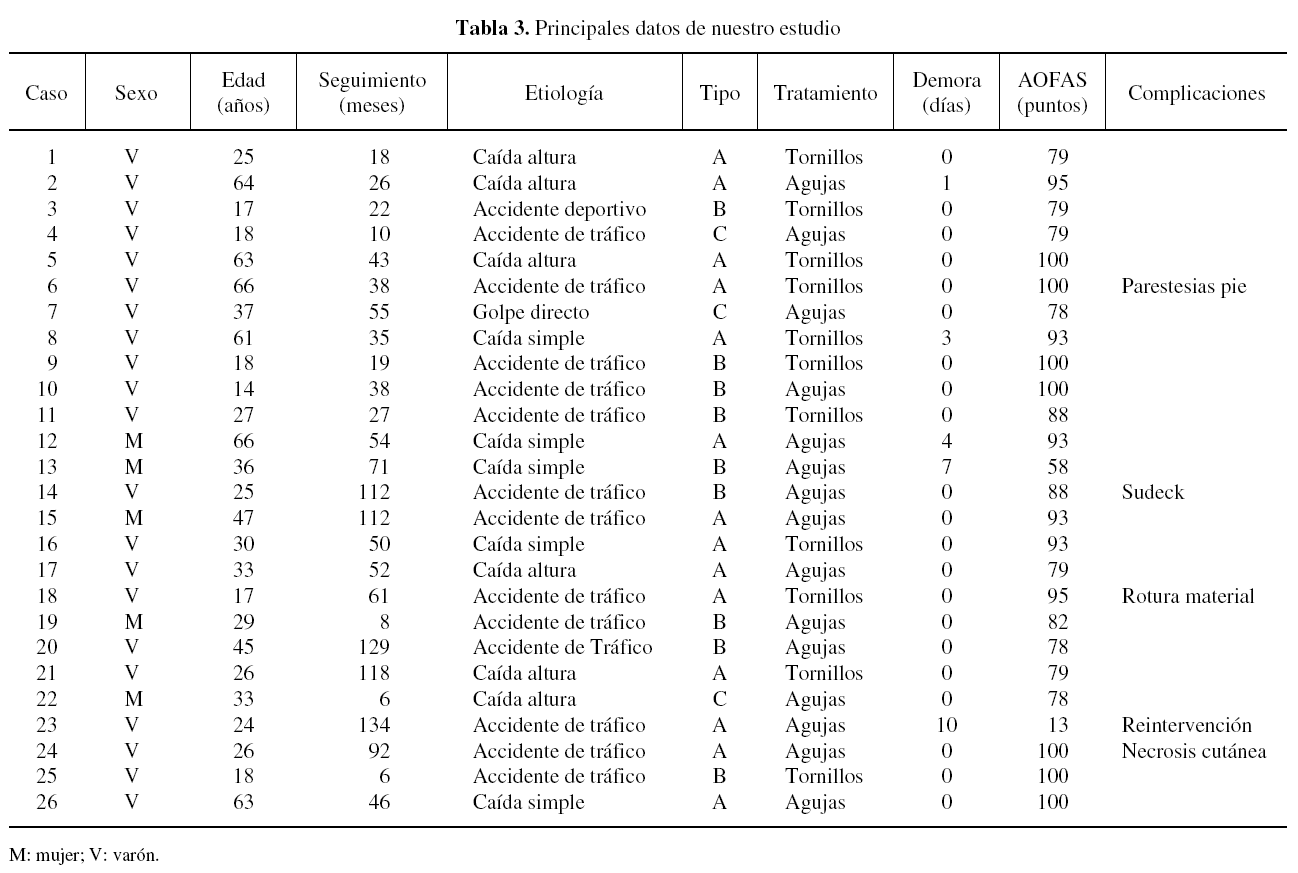
El seguimiento medio de los 26 pacientes fue de 53 meses (rango, 6-134 meses). La edad media de la serie fue de 36 años (rango, 14-66 años), siendo el 80,8% varones (21 varones y 5 mujeres). El pie izquierdo se vio afectado en 17 ocasiones (65,4%), mientras que el derecho lo hizo en 9 (34,6%). El 73,1% de las lesiones se debieron a traumatismos de alta energía, siendo la etiología más frecuente los accidentes de tráfico (13 casos), seguidos de las caídas de altura (6 casos). Las caídas simples produjeron la lesión en 5 ocasiones (19,2%). Según las clasificaciones de Hardcastle et al20 y de Myerson9,18 hubo 14 casos de lesiones tipo A (53,8%), 9 tipo B (34,6%; el 11,5% B1 y el 23,1% B2) y 3 tipo C (11,5%; el 7,7% C1 y el 3,8% C2).
En todos los casos, salvo en uno, la lesión fue cerrada, asimismo no se presentaron lesiones bilaterales o casos de luxación pura. Las fracturas concomitantes a nivel de la articulación tarsometatarsiana más frecuentes fueron las de la base del segundo metatarsiano en el 92% de las ocasiones, seguidas de un caso de fractura de escafoides y otro de fractura a nivel del cuboides. Como consecuencia de la gran intensidad del traumatismo, el 50% de los pacientes presentaban fracturas asociadas a otros niveles, el 71% en miembros inferiores, el 13% en miembros superiores, el 8% en el tórax y el 8% en otras localizaciones.
En cuanto al tratamiento fue urgente en 21 casos, pasando inicialmente desapercibida la lesión en 5 casos que fueron tratados con una demora máxima de 10 días. La reducción fue cerrada en 7 ocasiones y abierta en 19. En 15 pacientes se estabilizó la reducción con agujas de Kirschner y en 11 con tornillos de 3,5 mm, normalmente canulados. A todos los pacientes se les colocó una férula de yeso posquirúrgica de inmovilización durante 4,9 semanas de media, iniciando la carga parcial progresiva a las 7,7 semanas de media.
En dos ocasiones no se consideró la reducción como anatómica, ya que la distancia entre la base del primer y del segundo metatarsianos era mayor de 5 mm; una de ellas fue una pérdida secundaria de reducción observada en controles radiológicos posteriores en un paciente tratado con agujas de Kirschner y la otra una reducción quirúrgica insuficiente en un paciente tratado con reducción cerrada y agujas de Kirschner. En otra ocasión se observó una distancia entre el primer y el segundo metatarsianos de 3 mm en una reducción abierta y fijación con tornillos, y en el resto de casos la distancia fue inferior a 3 mm.
La retirada de material de osteosíntesis se realizó en 22 pacientes (84,6%) entre la 6.a y la 28.a semana posquirúrgica (7,5 semanas de media).
Como complicaciones, un 46% de los pacientes presentaban cambios degenerativos de osteoartrosis secundaria al año de evolución en estudios radiológicos, un caso de parestesias a nivel del primer dedo resuelta de forma espontánea, un caso de síndrome regional complejo resuelto con tratamiento médico y fisioterapia, una rotura de material de osteosíntesis después de la consolidación de la lesión en un paciente tratado con tornillos que desestimó la extracción quirúrgica, y un caso de necrosis cutánea que precisó injerto.
La media de puntuación en la escala de valoración funcional de la AOFAS fue de 85,38 (rango, 13-100 puntos), con 15 resultados excelentes o buenos (más de 80 puntos) y 2 malos resultados (menos de 65 puntos) (tabla 3). Con respecto a la valoración subjetiva de los propios pacientes, un caso presentaba dolor intenso siempre, otro dolor moderado y en 7 el dolor era leve, mientras que el resto permanecía sin dolor; el 89,6% se mostraron satisfechos con el resultado obtenido. El paciente que presentaba dolor intenso de forma continua fue reintervenido mediante una artrodesis.
Los pacientes menores de 45 años obtuvieron una puntuación media de 81,55 frente a los 94 puntos de los mayores de 45 años, resultando la edad menor de 45 años como un factor de mal pronóstico.
En cuanto al mecanismo lesional no se encontraron diferencias estadísticamente significativas, obteniéndose puntuaciones muy similares en todos los grupos; esto nos lleva a la conclusión de que el mecanismo lesional en sí no es un factor de mal pronóstico como se creía clásicamente.
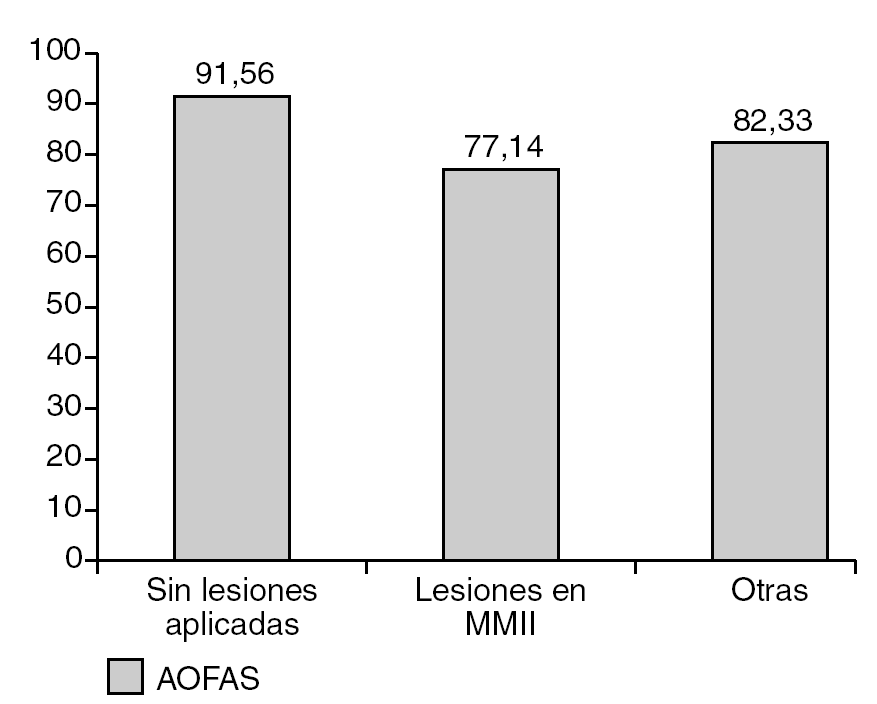
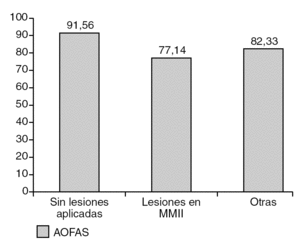
Los pacientes que no presentaban lesiones asociadas mostraban puntuaciones medias de 91,5 puntos, frente a los 77,14 de los que presentaban lesiones en miembros inferiores (fig. 1), siendo la diferencia estadísticamente significativa (p < 0,05).
Figura 1. Puntuación media (AOFAS) comparando los pacientes con y sin lesiones asociadas. MMII: miembros inferiores.
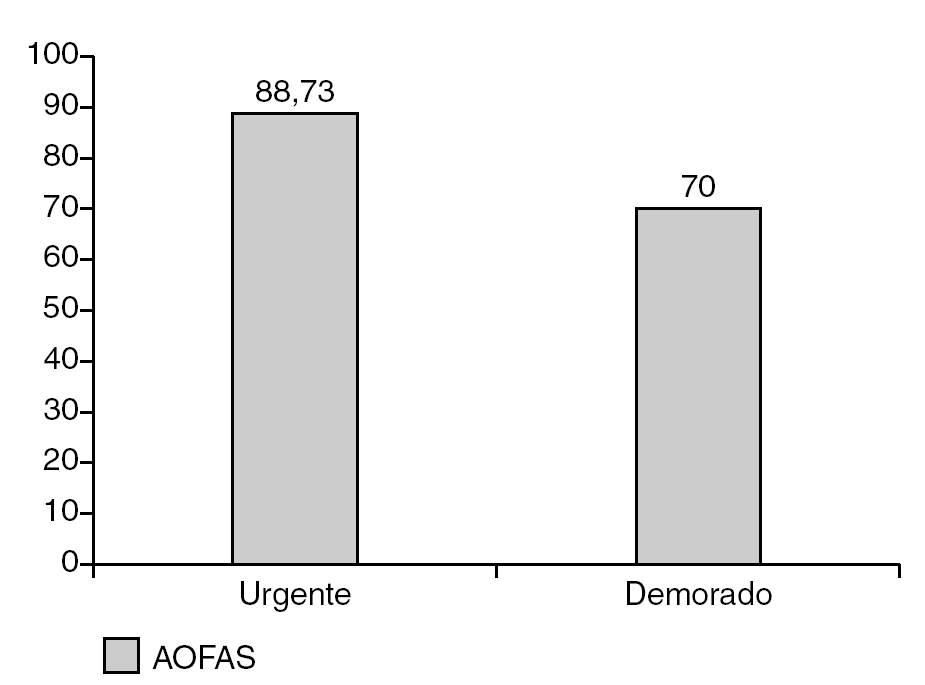
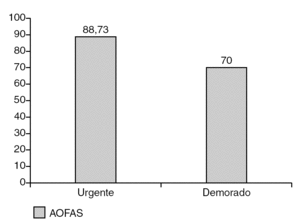
En el grupo en que el diagnóstico y el tratamiento fueron urgentes se obtuvo una puntuación media de 88,73 puntos, frente a los 70 puntos de los pacientes con diagnóstico y tratamiento demorados (fig. 2), siendo la diferencia estadísticamente significativa (p < 0,01).
Figura 2. Puntuación media (AOFAS) comparando los pacientes con diagnóstico y tratamiento urgentes frente a demorados.
En cuanto al tipo de fractura, las tipo C obtuvieron las puntuaciones más bajas (78,33 de media), no siendo la diferencia estadísticamente significativa debido al tamaño limitado de la muestra.
La reducción anatómica también es un factor fundamental para el pronóstico, obteniéndose 35,5 puntos de media cuando no se conseguía una reducción anatómica. En cuanto al tipo de reducción se consiguieron valores más elevados con la abierta (89,6) frente a la cerrada (74,3), diferencia estadísticamente significativa (p < 0,05).
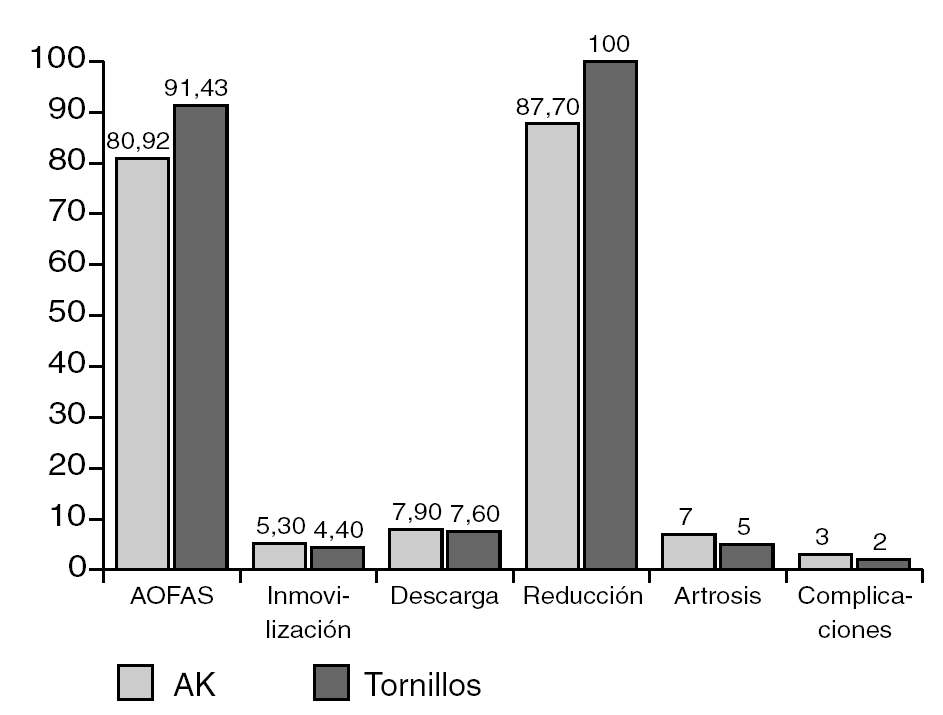
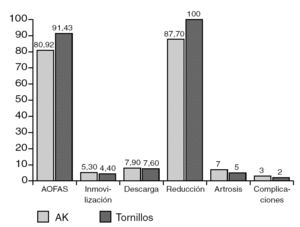
Además, se dividieron los pacientes en dos grupos en función del tratamiento que hubieran recibido (fig. 3), obteniendo puntuaciones en la escala AOFAS de 91,4 puntos para los tornillos y de 80,9 para las agujas de Kirschner, con reducciones anatómicas en todos los pacientes tratados con tornillos y en el 87,7% de los tratados con agujas. Las cifras de inmovilización, descarga, artrosis secundaria y complicaciones fueron similares en ambos grupos. Al excluir las fracturas tipo C de Hardcastle, tratadas únicamente con agujas, para no producir sesgos en el análisis estadístico, se comprobó que los resultados se mantenían, subiendo la puntuación media con agujas de Kirschner sólo 0,6 puntos.
Figura 3. Comparación entre casos de tratamiento con tornillos y casos con agujas: escala AOFAS media, inmovilización, descarga, reducción anatómica, artrosis y complicaciones. AK: agujas de Kirschner.
DISCUSIÓN
Las lesiones de la articulación tarsometatarsiana son poco frecuentes, pero pueden provocar dolor e invalidez permanente debido a su localización y las altas solicitaciones durante la bipedestación y la marcha13,17,22,23, especialmente en aquellos casos en los que la lesión pasa desapercibida. Este dato es de especial trascendencia, teniendo en cuenta que los más afectados por este tipo de lesión son los varones adultos jóvenes3,4,11,13,22-24 y que el porcentaje de retrasos en el diagnóstico y tratamiento es elevado4,8,13,25, el 19,2% en nuestra serie. En ocasiones, este tipo de lesión presenta una escasa significación radiológica, pero al producirse la lesión del ligamento de Lisfranc esto produce grados variables de subluxación y diástasis radiológica, que son causa de incapacidad grave16,22,26-28. Así, aquellos casos diagnosticados de esguince mediotarsiano con dolor y tumefacción persistente precisan un estudio exhaustivo22 con radiografías dorsoplantares, laterales y oblicuas a 30°, tomografía axial computarizada (TAC)29,30, resonancia magnética nuclear (RMN) o maniobras de estrés13,26.
Con respecto a los mecanismos de producción, pueden ser directos o indirectos28, siendo las causas más frecuentes los mecanismos de alta energía, en 19 casos (73,1%), tasas similares a las de la literatura9,20. Se apreció un porcentaje importante (19,2%) de caídas simples de baja energía, fundamentalmente en personas mayores de 60 años.
En aquellos casos en los que se produjo un retraso en el diagnóstico observamos peores resultados funcionales27 de forma directamente proporcional al tiempo transcurrido, obteniéndose puntuaciones más bajas a mayor tiempo de retraso diagnóstico-terapéutico.
La edad es otro factor pronóstico importante, siendo mejores los resultados en personas mayores por su menor demanda funcional y porque suelen presentar con más frecuencia fracturas tipo A y B tras mecanismos de baja energía.
Las personas con lesiones asociadas, fundamentalmente en miembros inferiores, también presentan peor pronóstico por el tiempo más prolongado de inmovilización, descarga y/o inicio más tardío de la rehabilitación.
Las fracturas tipo C son las que presentan puntuaciones más bajas, condicionando un peor pronóstico. El mecanismo lesional en sí no conlleva peor pronóstico como se pensaba clásicamente, debiéndose el peor resultado funcional observado en traumatismos de alta energía a la mayor frecuencia de fracturas tipo C, lesiones asociadas, edad menor de 45 años o diagnóstico tardío.
El factor pronóstico más importante es conseguir y mantener una correcta reducción3,6,9-11,13,16,25. De hecho se ha comprobado que aquellos pacientes en los que se consigue una reducción anatómica obtienen una mayor puntuación en la escala funcional AOFAS y presentan una menor prevalencia de artrosis postraumática10. Para lograr este objetivo consideramos siempre necesario realizar un tratamiento quirúrgico13,19 urgente mediante reducción abierta y fijación interna con tornillos de 3,5 mm13,22, al menos para la estabilización medial, al producir una fijación más estable (movilización más temprana), menor tasa de desplazamientos secundarios y menor riesgo de artrosis secundaria (figs. 4 y 5). La estabilización con agujas de Kirschner debe reservarse para la zona lateral, lesiones concomitantes o mal estado de las partes blandas (fig. 6). Una actitud conservadora mediante reducción cerrada y bota de yeso no debería admitirse como opción terapéutica en este tipo de lesión, dado el elevado índice de pérdidas de reducción que conlleva2,3,6-8,11,12,18. La artrodesis debería reservarse para la cirugía de salvamento, aunque algunos autores propugnan su uso inicial en fracturas con intensa conminución o desplazamiento (tipo C), lesiones tardías o Lisfranc de tipo ligamentoso, por su altísima incidencia de artrosis postraumática19.
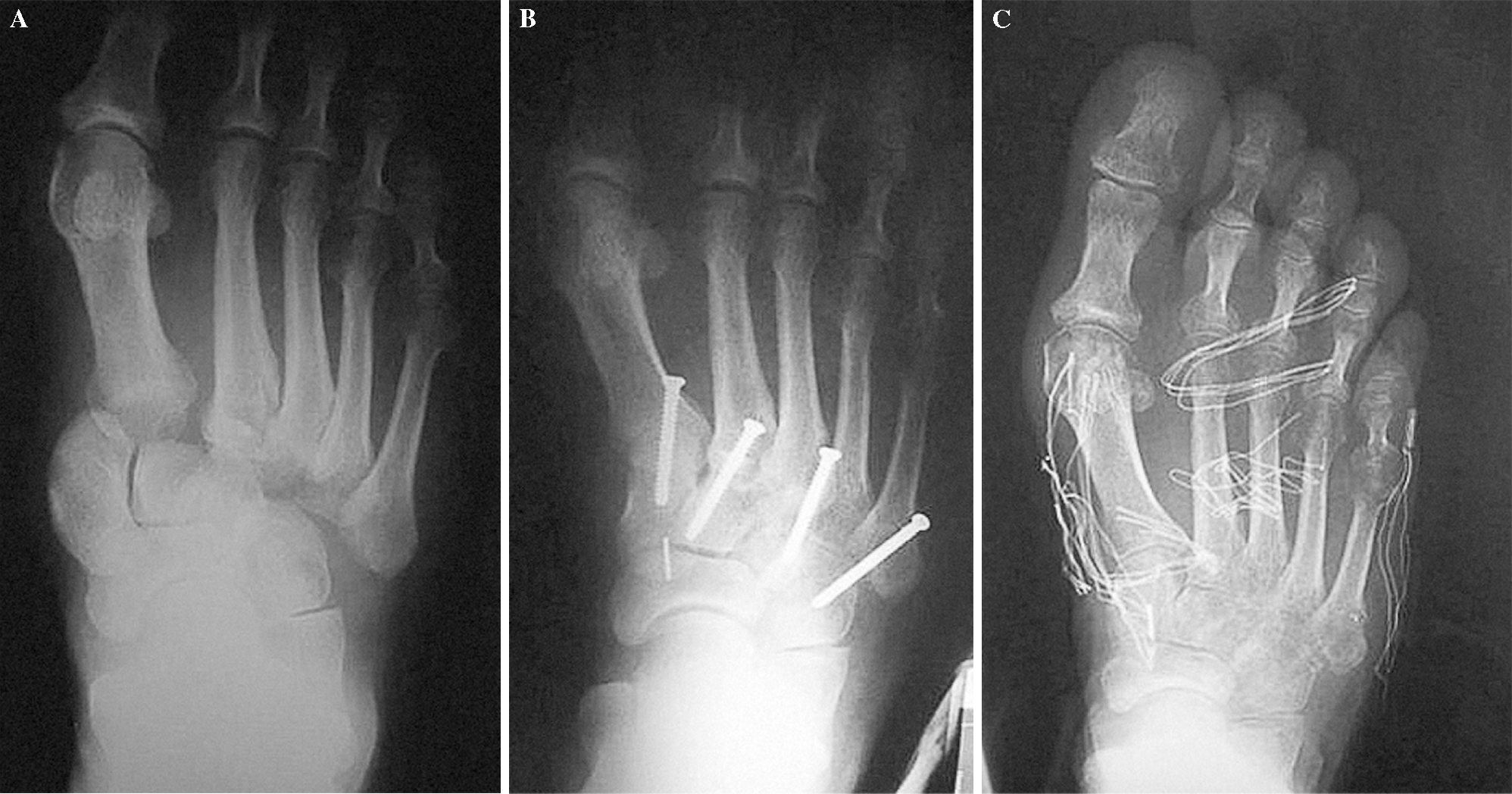
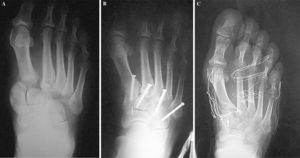
Figura 4. Paciente de 66 años con fractura-luxación de Lisfranc tipo A, tras accidente de tráfico. Radiografía inicial (A), posquirúrgica (B) y al final del período de seguimiento tras extracción del material de osteosíntesis (C).
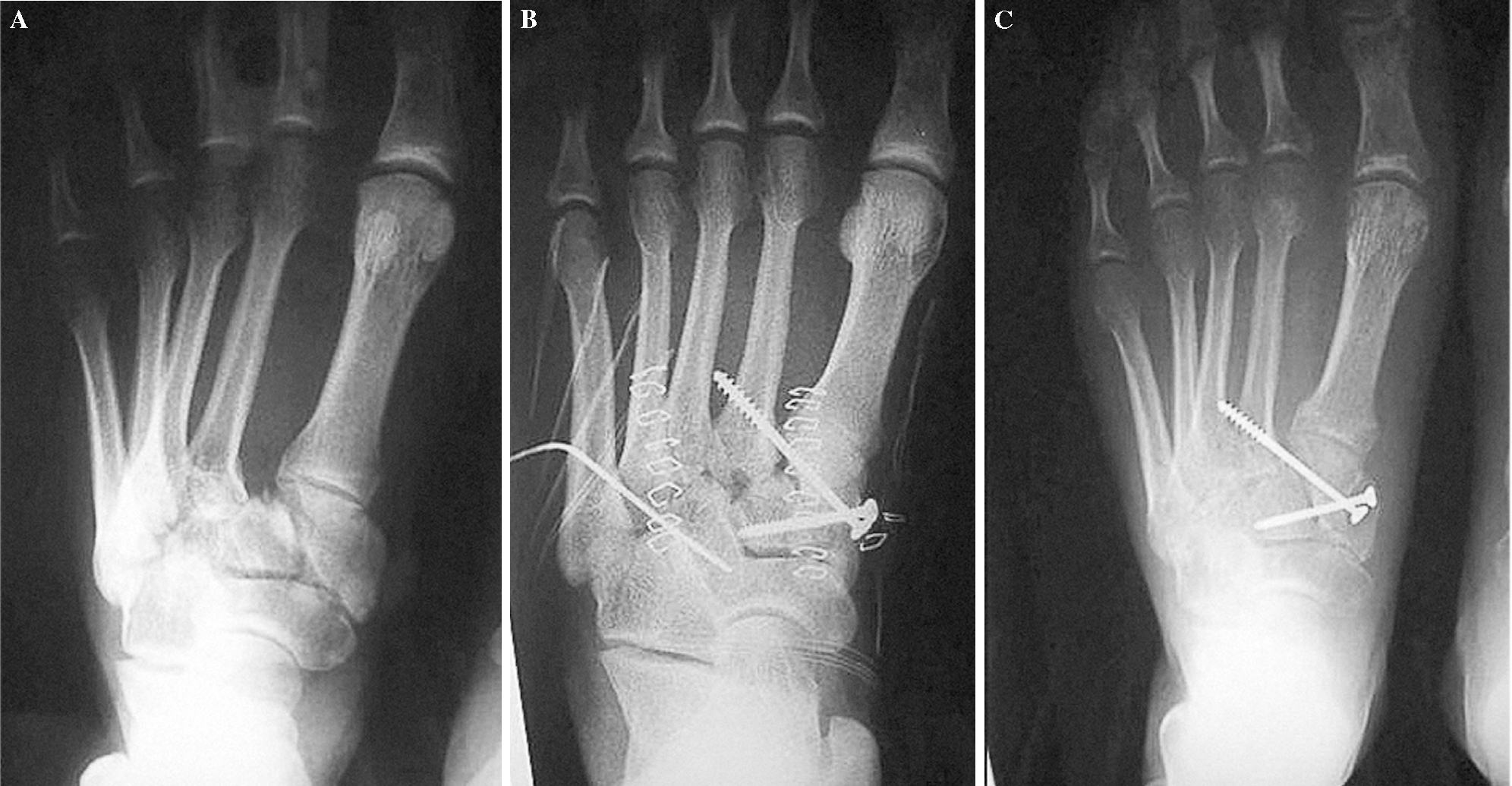
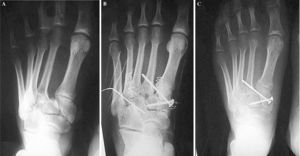
Figura 5. Paciente de 27 años con fractura-luxación de Lisfranc tipo B2, tras accidente de tráfico. Radiografía inicial (A), posquirúrgica (B) y al final del período de seguimiento (C), donde se aprecia un defecto de reducción menor de 5 mm entre el primer y el segundo metatarsiano.
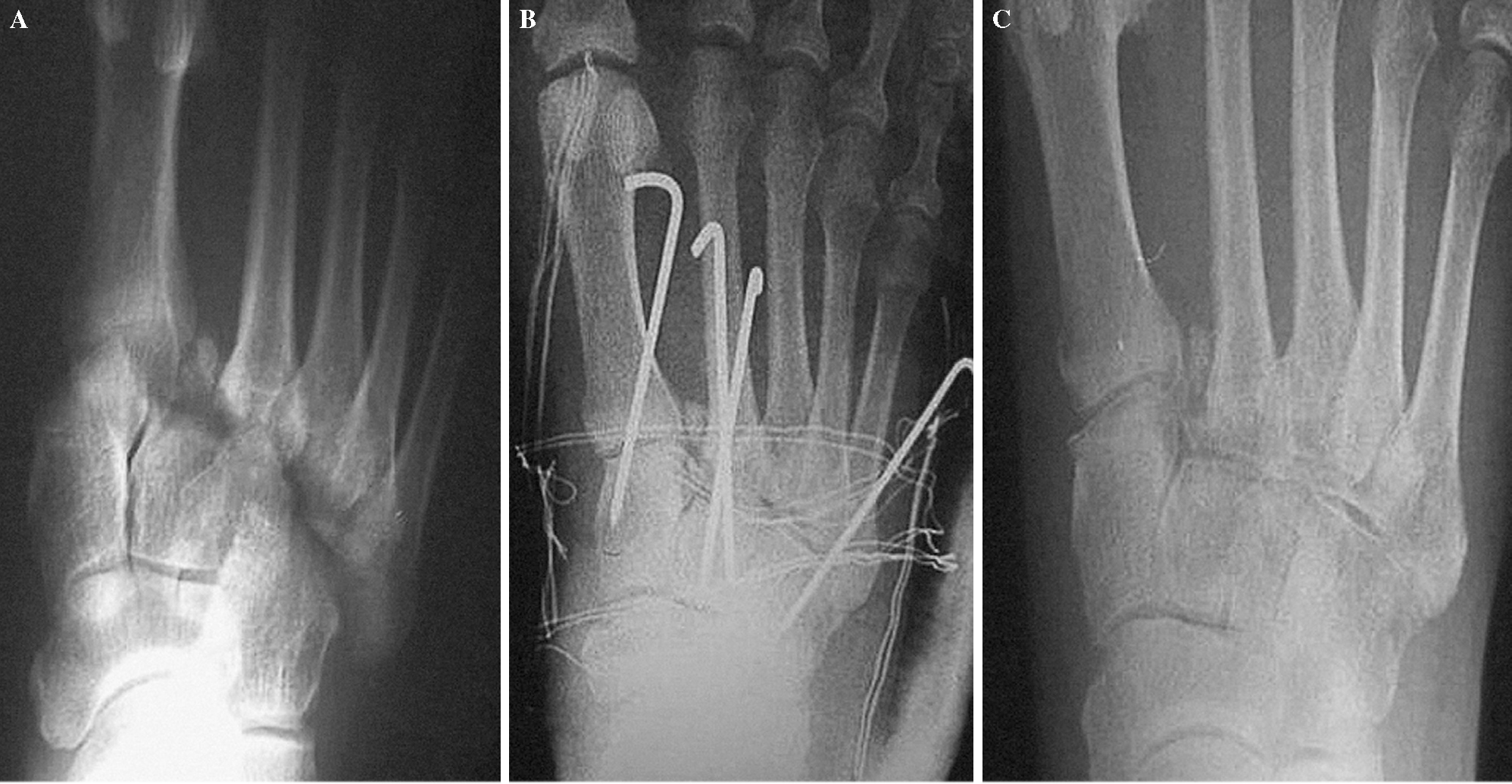
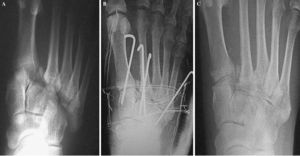
Figura 6. Paciente de 64 años con fractura-luxación de Lisfranc tipo A, tras caída de altura. Radiografía inicial (A), posquirúrgica (B) y al final del período de seguimiento (C), en la que se aprecia un defecto de reducción mayor de 5 mm entre el primer y el segundo metatarsiano.
Con respecto al número y colocación de los tornillos, recomendamos tratar primero las inestabilidades de las cuñas o cuboides y las superficies articulares tarsometatarsianas (tornillos de minifragmentos o escisión del fragmento), para posteriormente colocar un tornillo para fijar la cuña media a la base del segundo metatarsiano y otro de la base del tercero a la cuña lateral. El cuarto y quinto pueden fijarse al cuboides por medio de tornillos o agujas. Por último se fija el primer metatarsiano a la cuña medial.
El 75% de nuestros pacientes obtuvieron una puntuación igual o superior a 80 puntos en la escala de la AOFAS y el 88% se mostraron satisfechos con el resultado. Estos datos, similares a los de otras series, nos permiten afirmar que la fractura-luxación de Lisfranc no es de tan mal pronóstico como clásicamente se venía aceptando.
La complicación tardía más frecuente es la artrosis (46%), que sin embargo no se corresponde directamente con unos peores resultados funcionales3,6. La artrosis aparece incluso en aquellos pacientes con reducción anatómica, aunque es más frecuente en aquellos casos donde no se consigue la reducción.
El término reducción anatómica en la fractura-luxación de Lisfranc es muy variable según los distintos autores, para Myerson de menos de 2 mm9,18 y para Hardcastle de 1,5 mm20; aunque está aceptado que una diástasis entre las bases del primer y segundo metatarsiano mayor de 5 mm asociada a un hundimiento del arco plantar provoca en la mayoría de los casos una evolución desfavorable, aunque según Giannini7 en ausencia de este último factor el resultado funcional puede ser bueno.
Cuando existe un defecto de reducción, la deformidad residual más frecuente es un pie plano del adulto, lo cual suele exigir para su tratamiento la realización de una artrodesis7. En nuestra serie tenemos un caso de artrodesis por pie plano y otro caso de diástasis mayor de 5 mm sin hundimiento de la bóveda plantar (fig. 6) que, hasta el momento, no ha requerido artrodesis.
En conclusión, en nuestra serie obtuvimos los mejores resultados funcionales en aquellos casos en los que el tratamiento fue urgente y quirúrgico, se consiguió una reducción anatómica por métodos abiertos y síntesis con tornillos, el tipo de fractura fue A o B de Hardcastle, la edad superaba los 45 años y no presentaban lesiones asociadas.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
P. Sánchez Gómez.
C/ República Dominicana 4, bajo izquierda.
30530 Cieza. Murcia.
Correo electrónico: placidosanchezgomez@yahoo.es
Recibido: mayo de 2006.
Aceptado: marzo de 2007.