Se describen diez pacientes intervenidos para coberturas de heridas traumáticas y retracciones cicatriciales las cuales se realizaron con un colgajo interóseo posterior.
Material y métodoDiez pacientes consecutivos, que fueron programados para coberturas de heridas entre marzo de 2007 y abril de 2010, se revisaron retrospectivamente en cuanto a factores demográficos, etiología, localización de las heridas, dimensiones del colgajo, resultado final y complicaciones.
ResultadosSe descartó un paciente por encontrarse variaciones anatómicas. De los nueve restantes, la supervivencia fue total en siete y parcial (pérdida del 10% de la extremidad opuesta al pedículo) en dos. En los tres primeros casos de la serie se apreció una congestión venosa leve a moderada que no comprometió el resultado final.
DiscusiónEs nuestra preferencia prescindir del uso de colgajos libres para disminuir el tiempo de intervención y evitar complicaciones derivadas de la realización de anastomosis. La incorporación de una vena subcutánea de gran calibre disecada con tejido subcutáneo realizada a partir del cuarto caso solucionó los problemas de edemas por congestión venosa. El injerto de piel parcial en la zona donante puede llevar a quejas estéticas.
ConclusiónEl colgajo interóseo posterior demostró ser una alternativa fiable y efectiva para cobertura de heridas que se localicen en el rango de alcance de su pedículo, a menos que se encuentren variaciones anatómicas, lo cual ocurre en pocos casos.
To describe 10 patients treated for traumatic wounds or scar tissue retraction with reversed pedicled posterior interosseous flaps.
Material and methodsTen consecutive patients, operated on for wound coverage between March 2007 and April 2010, were retrospectively reviewed in terms of demographic factors, etiology, wound location, flap dimensions, final outcome, and complications.
ResultsOne patient was excluded due to anatomical variations. From the remaining nine patients, full flap survival was achieved in seven; partial survival (10% flap loss at the distal end opposite to the pedicle) was achieved in two. Slight to moderate venous congestion was observed in the three first patients of this series, but this did not affect the final outcome.
DiscussionIt is our preference to avoid the use of free flaps in order to decrease the operation time and to avoid complications related to the anastomosis technique. The addition of a large subcutaneous vein dissected with subcutaneous tissue, which we started in the fourth case, solved the problems related to edemas and venous congestion. Split thickness skin grafts on the donor area can lead to aesthetic complaints.
ConclusionPosterior interosseous flap was shown to be a reliable and effective alternative for wound coverage within the range of its pedicle, unless there are anatomical variations, which is not common.
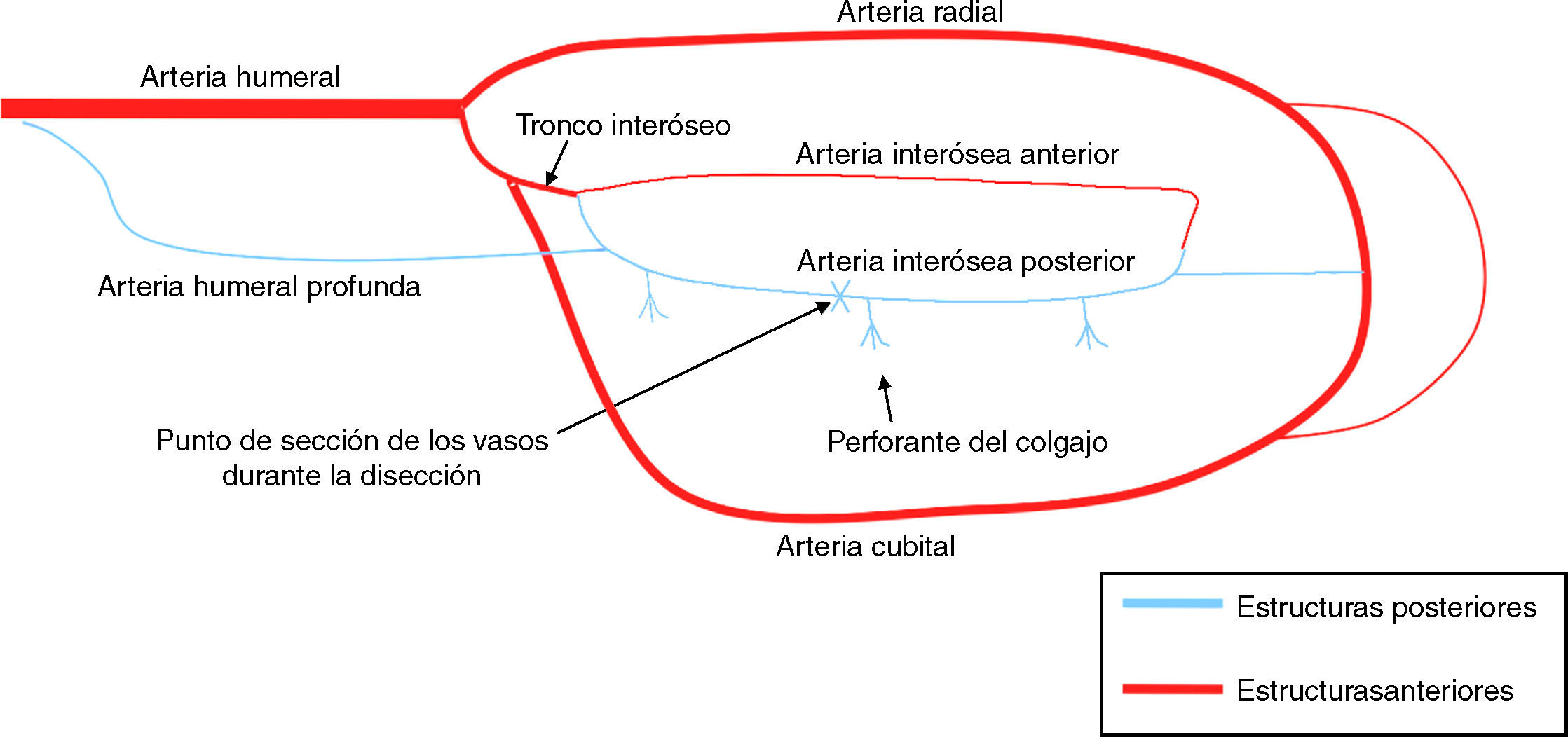
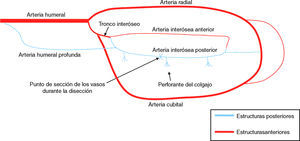
La pérdida de tegumentos en la mano supone un fuerte desafío para el cirujano que trata el caso. De los tejidos disponibles para su cobertura, las soluciones empleadas con más frecuencia incluyen la realización de injertos cutáneos y los colgajos libres o pediculados tomados del antebrazo. El colgajo ideal utilizado para el cierre debe ser delgado y debe evitar un volumen innecesario; al mismo tiempo debe proporcionar suficiente durabilidad, permitir el deslizamiento de los tendones y preferentemente debe tener un resultado estético adecuado. El colgajo de arteria interósea posterior (AIP) presenta muchas de estas cualidades y fue descrito concomitantemente en 1986 por Zancolli y Angrigiani1 y por Masquelet y Penteado2, su popularidad ha ido creciendo, convirtiéndose en un colgajo valioso para las pérdidas de sustancia accesibles a su arco de rotación, debido a su seguridad y baja morbilidad. La indicación inicial del colgajo de la arteria interósea posterior de flujo invertido es la cobertura de defectos dorsales de la muñeca y de la mano por encima de las articulaciones metacarpofalángicas. Sin embargo, en la actualidad es un procedimiento empleado también con éxito en defectos graves y quemaduras situados en la cara volar de la mano y de la muñeca, así como de la primera comisura. Al contrario del colgajo de la arteria radial, su principal ventaja es la de no interrumpir ningún eje vascular mayor (fig. 1).
Representación esquemática de los ejes vasculares del miembro superior. Las estructuras anteriores están representadas en rojo y las posteriores en azul. Las arterias interóseas anterior y posterior se originan del tronco interóseo común, rama de la arteria cubital. Se destacan la perforante que perfunde el colgajo y el punto de ligadura de los vasos interóseos posteriores.
El objetivo del estudio es describir el empleo del colgajo de AIP de pedículo distal para la cobertura de heridas con pérdida de sustancia en el dorso de la mano, primera comisura y cara anterior de la muñeca.
Material y métodosDiez pacientes consecutivos que fueron programados para coberturas de heridas en el dorso de la mano, primera comisura y cara anterior de la muñeca entre marzo de 2007 y abril de 2010, fueron revisados retrospectivamente en cuanto a factores demográficos, etiología, localización de las heridas, dimensiones del colgajo, resultado final y complicaciones.
Los datos demográficos se recogieron a partir de las historias clínicas de nuestro centro. Las dimensiones, tanto el ancho y largo del colgajo, se midieron intraoperatoriamente con una regla estéril. La congestión venosa y la supervivencia del colgajo se juzgó por criterios clínicos.
Se intervinieron un total de 10 pacientes para coberturas con colgajos interóseos posteriores (9 hombres y 1 mujer). La media de edad fue de 44,8 años (22-72 años). El lado derecho estaba afectado en 7 pacientes y el lado izquierdo en tres. Todos ellos eran diestros. Los datos de la etiología y localización de las heridas están reflejados en la tabla 1, y los datos sobre las dimensiones del colgajo y tratamiento de la zona donante están descritos en la tabla 2. El tiempo de seguimiento medio fue de 21 meses (5-43 meses).
Características demográficas en 10 pacientes intervenidos para cobertura con colgajo interóseo posterior
| Caso | Sexo | Edad (años) | Mano afectada | Fecha de intervención | Etiología |
| 1 | Varón | 28 | Da | 13/03/2007 | Retracción cicatricial |
| 2 | Varón | 27 | Ib | 26/05/2008 | Herida postraumática aguda |
| 3 | Varón | 70 | D | 31/07/2008 | Herida postraumática aguda |
| 4 | Varón | 72 | D | 19/08/2008 | Herida postraumática aguda |
| 5 | Varón | 36 | D | 29/09/2008 | Retracción cicatricial |
| 6 | Varón | 69 | I | 13/11/2008 | Retracción cicatricial |
| 7 | Varón | 39 | I | 26/11/2008 | Retracción cicatricial |
| 8 | Varón | 54 | D | 01/10/2009 | Herida postraumática aguda |
| 9 | Varón | 31 | D | 15/04/2010 | Retracción cicatricial |
| 10 | Mujer | 22 | D | 03/05/2010 | Herida postraumática aguda |
a: derecho; b: izquierdo.
Características del colgajo en nueve pacientes intervenidos para cobertura con colgajo interóseo posterior
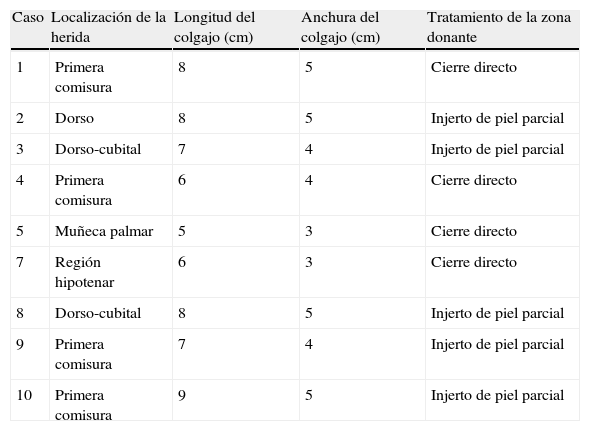
| Caso | Localización de la herida | Longitud del colgajo (cm) | Anchura del colgajo (cm) | Tratamiento de la zona donante |
| 1 | Primera comisura | 8 | 5 | Cierre directo |
| 2 | Dorso | 8 | 5 | Injerto de piel parcial |
| 3 | Dorso-cubital | 7 | 4 | Injerto de piel parcial |
| 4 | Primera comisura | 6 | 4 | Cierre directo |
| 5 | Muñeca palmar | 5 | 3 | Cierre directo |
| 7 | Región hipotenar | 6 | 3 | Cierre directo |
| 8 | Dorso-cubital | 8 | 5 | Injerto de piel parcial |
| 9 | Primera comisura | 7 | 4 | Injerto de piel parcial |
| 10 | Primera comisura | 9 | 5 | Injerto de piel parcial |
El colgajo interóseo posterior se realizó bajo bloqueo del plexo braquial o anestesia general. La isquemia fue realizada con manguito neumático colocado en el brazo sin exanguinación del miembro a fin de localizar la arteria interósea posterior y sus venas concomitantes.
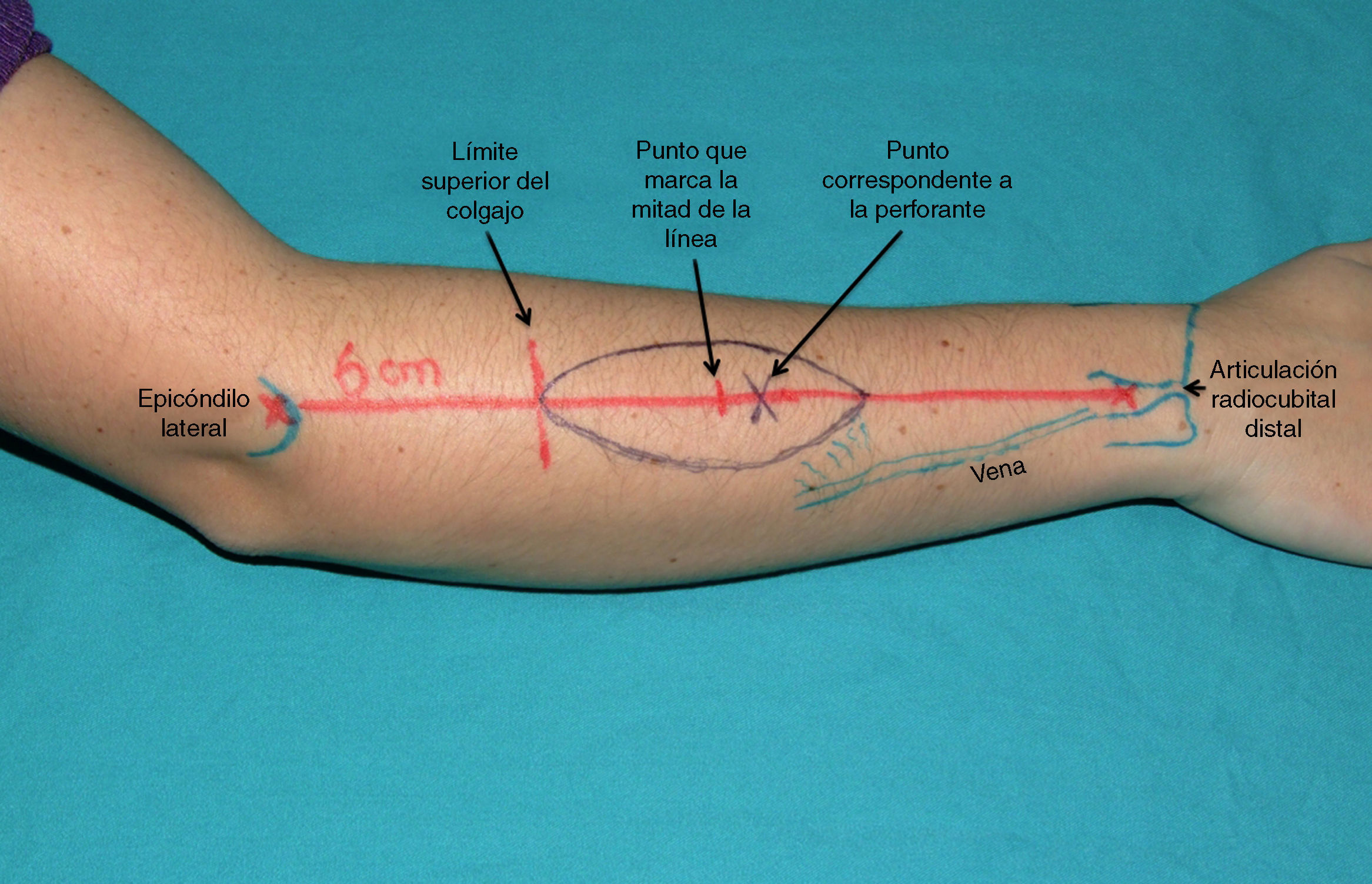
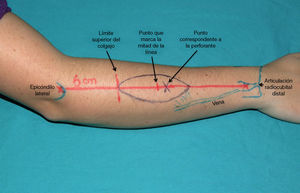
Planificación del colgajoSe trazó sobre la piel una línea que une la articulación radiocubital distal y el epicóndilo lateral con el brazo en pronación y el codo flexionado. Se marcó el punto de la perforante principal 1cm distal al punto medio de esta línea (fig. 2). Un doppler acústico fue utilizado para confirmar la presencia de la perforante.
Planificación intraoperatoria del colgajo interóseo posterior. El eje de los vasos interóseos posteriores están representados en la línea roja que une el epicóndilo lateral y el punto inmediatamente proximal a la articulación radiocubital distal. La perforante está localizada sobre esta línea en un punto 1cm distal a su mitad. El límite proximal del colgajo no deberá sobrepasar un punto que está situado 6cm distalmente al epicóndilo lateral. También se representa una vena superficial que es incluida para mejorar el drenaje venoso.
Las dimensiones de la herida fueron calculadas con base a una plantilla hecha con una tira de una venda de Esmarch. Esta plantilla era colocada y centralizada sobre el punto correspondiente a la perforante y el colgajo era delineado con un rotulador. El cálculo de la longitud del pedículo necesaria para alcanzar la zona receptora era meticulosamente planeado.
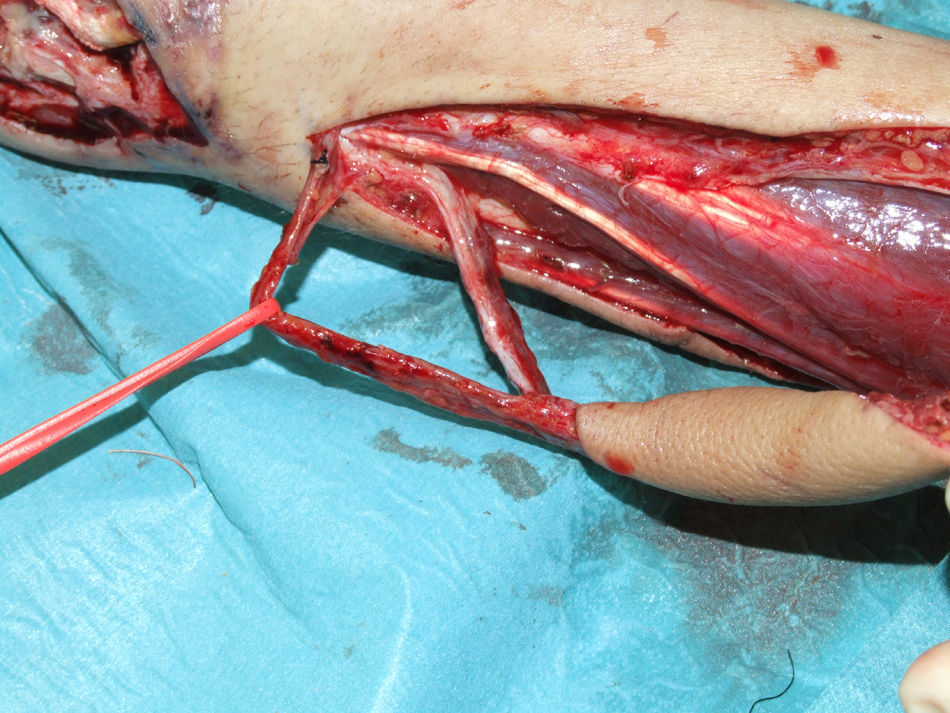
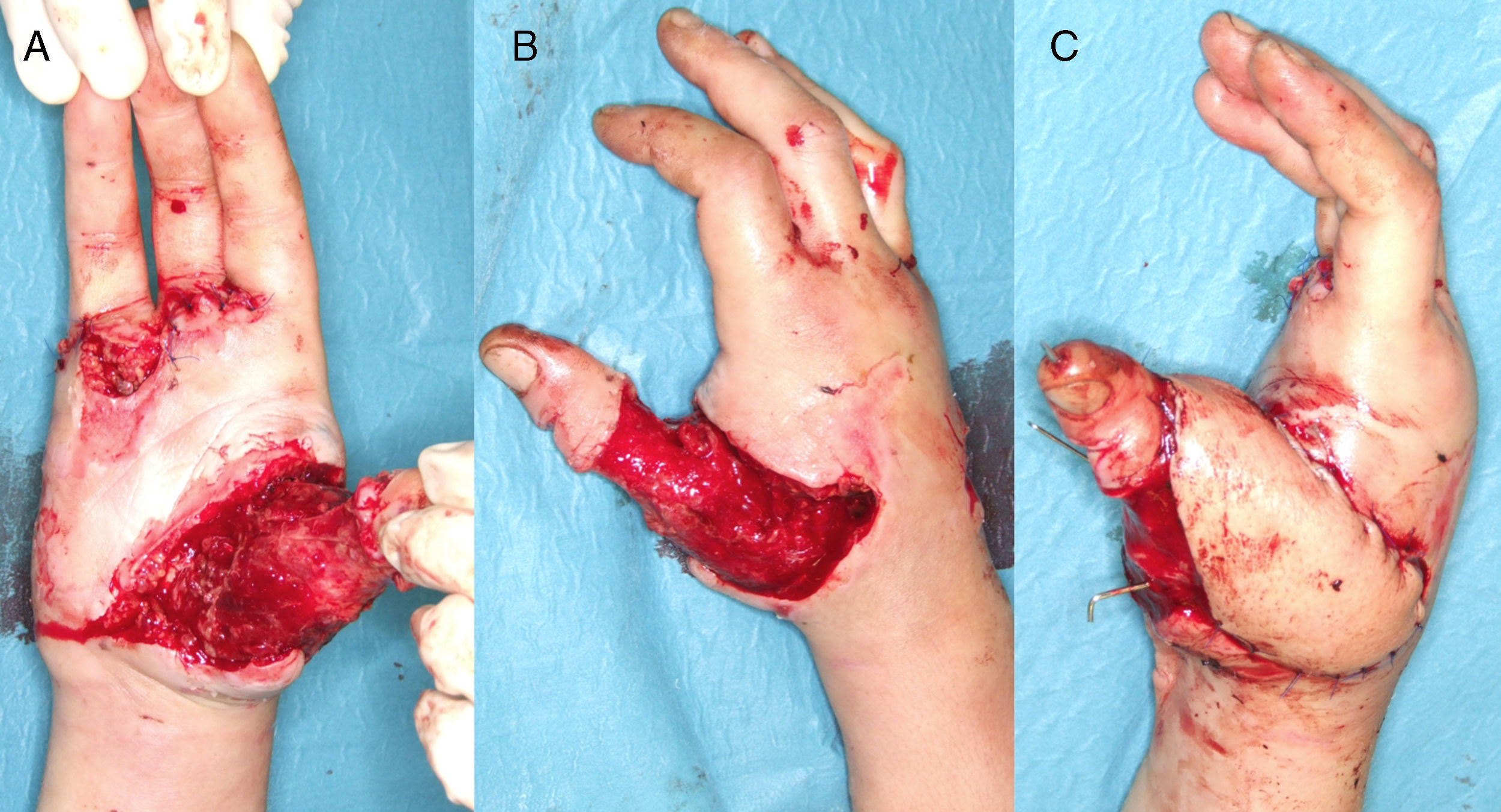
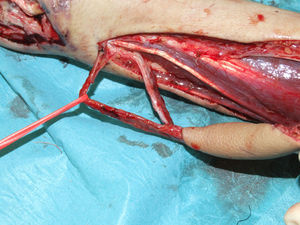
Localización de las anastomosis distalesLa primera incisión se realizaba sobre el eje vascular distalmente al colgajo en la línea trazada inicialmente. Con excepción de los primeros tres pacientes, se localizaba y se disecaba una vena que normalmente corría en dirección cubital al eje del colgajo. En los tres primeros casos de esta serie se observó, durante los primeros días tras la intervención una leve congestión venosa que nos llevó a realizar este paso en todos los casos siguientes. Esta vena, que en general tenía grandes dimensiones, no tenía conexión directa con el colgajo. Se procedía a su ligadura cuando esta alcanzaba el tercio distal del margen cubital del colgajo, dejándose un intersticio graso entre ella y el colgajo y en todo su trayecto (fig. 3).
El segundo objetivo era localizar y abrir el quinto y sexto compartimentos extensores. Tras la separación de los tendones Extensor Digiti Quinti (EDQ) y el Extensor Carpi Ulnaris (ECU), la arteria interósea posterior y sus venas concomitantes eran fácilmente encontradas en el septo que corre entre estos tendones. La anastomosis entre los vasos interóseos anteriores y posteriores fue encontrada en todos los pacientes proximalmente a la articulación radiocubital distal.
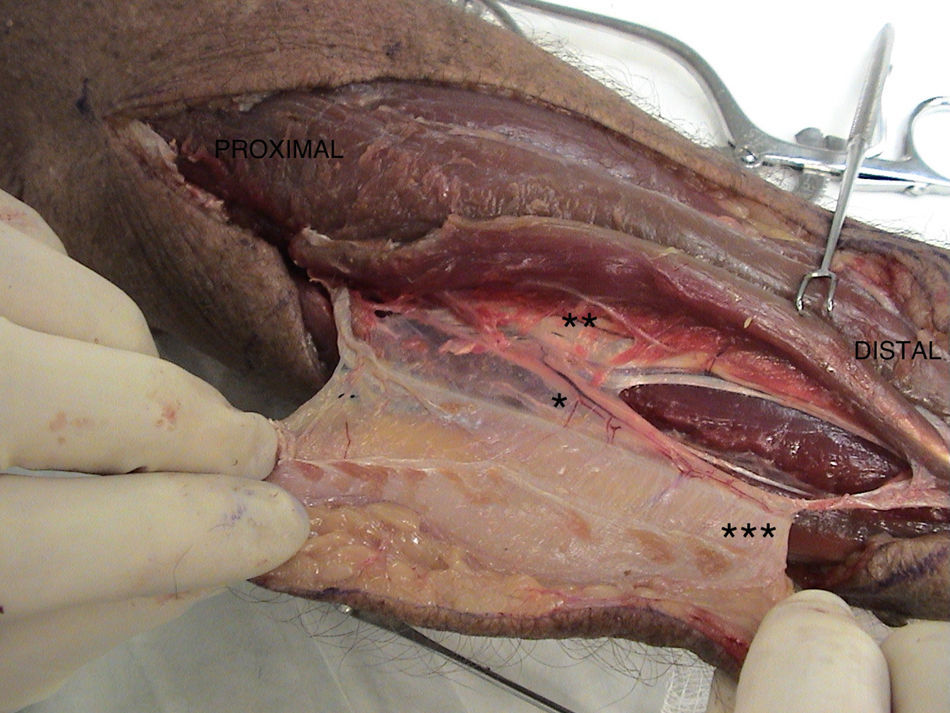
A continuación se disecaba el pedículo de distal a proximal ligando todas las perforantes con poliglactina 5-0 (Vicryl, Ethicon, NJ, EE.UU.). Una vez disecado el pedículo se seccionaba el margen radial del colgajo y se profundizaba la incisión hasta el nivel subfascial. La fascia era entonces suturada al tejido subdérmico para evitar desgarros accidentales. El curso de los vasos interóseos posteriores era seguido hasta la perforante central. Las ramas eran ligadas y los vasos separados del nervio interóseo posterior. El pedículo era ligado en el punto inmediatamente proximal a la emergencia de la perforante principal (fig. 4). No se hacía ningún intento de incluir perforantes más proximales a este punto para evitar la sección de la rama del nervio interóseo posterior para el abductor largo del pulgar.
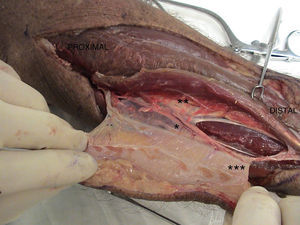
Preparación en cadáver del colgajo interóseo posterior con su eje vascular. *Punto de ligadura de los vasos interóseos posteriores inmediatamente proximal a la perforante que perfunde el colgajo. **Nervio interóseo posterior. ***Vasos interóseos posteriores (pedículo del colgajo).
A continuación se realizaba la incisión en el margen cubital y se profundizaba de la misma manera que el margen radial. El colgajo era levantado de proximal a distal y las ramas más cubitales eran subsecuentemente ligadas hasta las anastomosis distales que mantenían la irrigación del colgajo. A este nivel era importante seccionar las expansiones fasciales que se conectaban al pedículo para permitir su mayor longitud.
El manguito de isquemia era entonces desinflado para comprobar la perfusión del colgajo. A continuación un puente subcutáneo ancho era disecado entre el punto pívot y la zona receptora. El colgajo era cuidadosamente pasado por este puente hasta alcanzar la herida. La perfusión era nuevamente verificada para comprobar que el pedículo estaba libre de torsiones o compresiones.
El colgajo era suturado con puntos de sutura monofilamentada poliamida 4-0 (Dafilon, Braun, Barcelona, España) y la zona donante era suturada directamente o con injerto de piel de espesor parcial. La muñeca era inmovilizada en el postoperatorio por un tiempo mínimo de una semana.
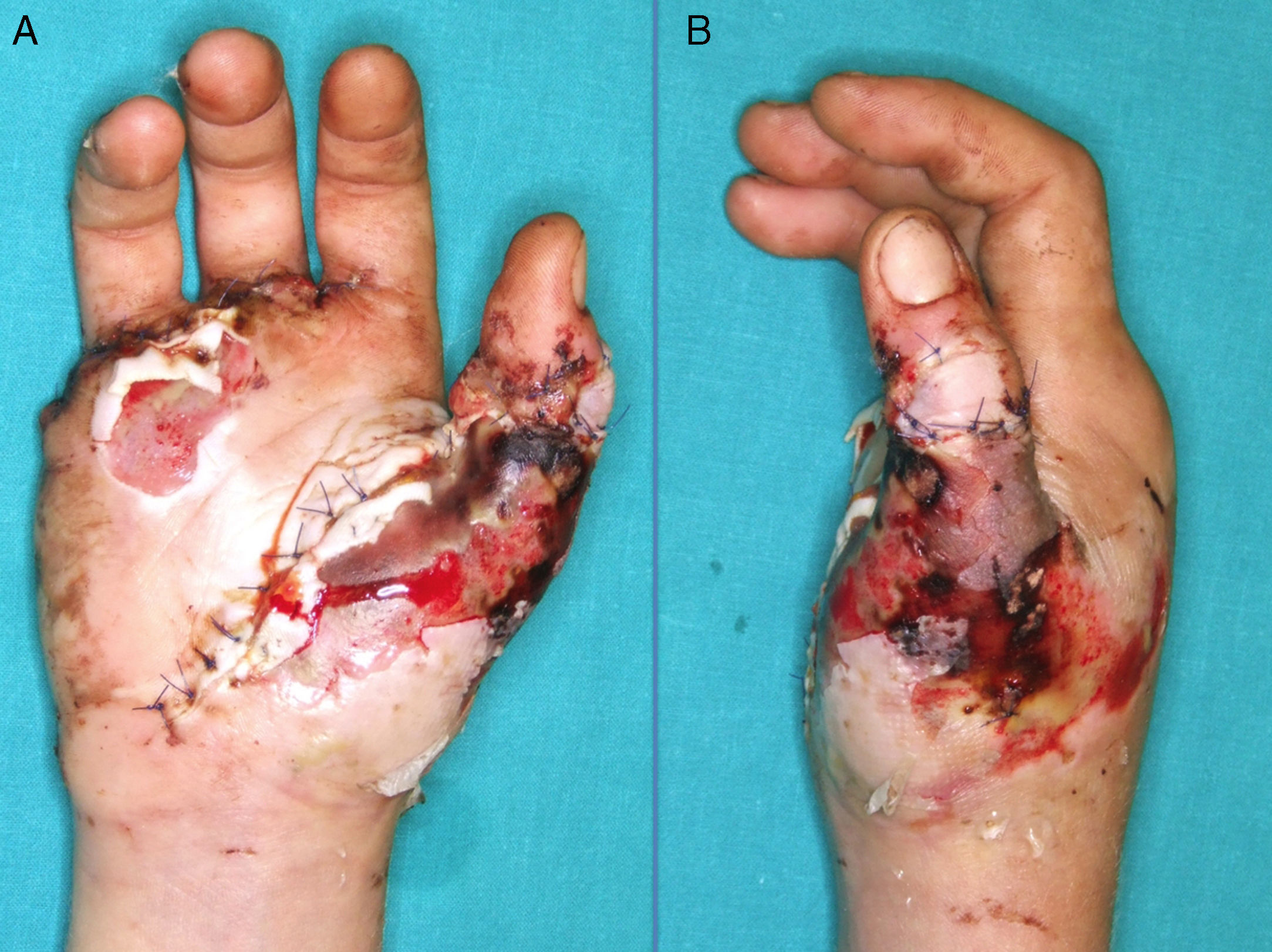
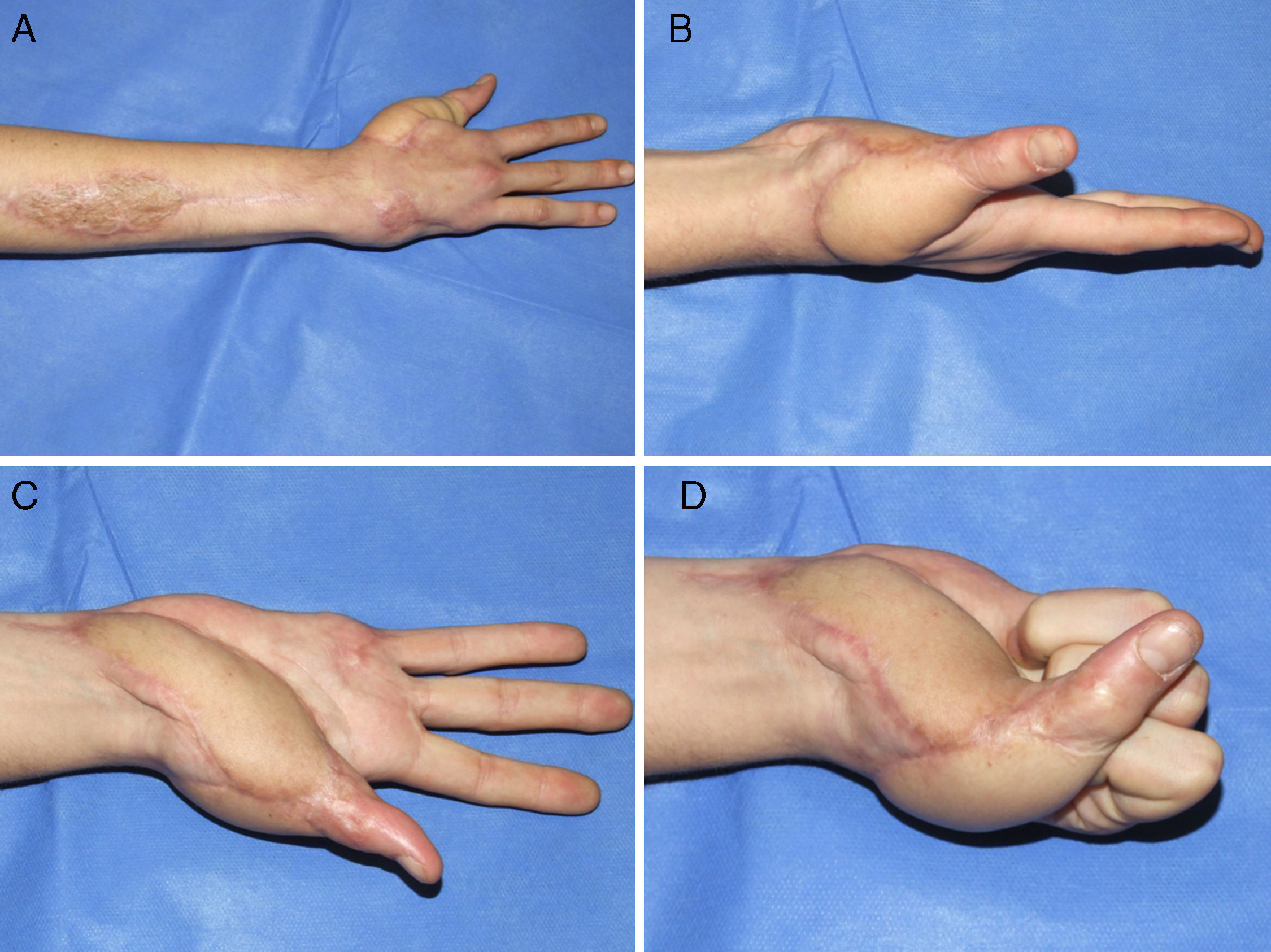
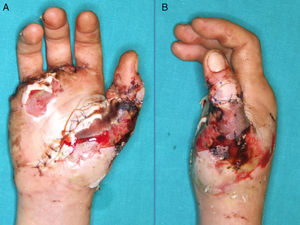
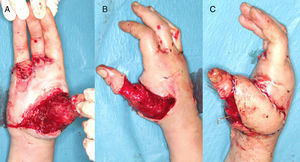
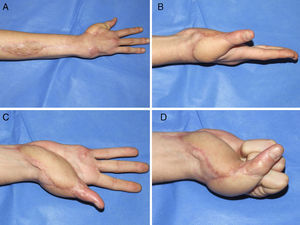
ResultadosDe nueve pacientes en los que se realizó el colgajo, la supervivencia fue total en 7 (figs. 5, 6 y 7) y parcial (pérdida del 10% de la extremidad opuesta al pedículo) en dos pacientes, que fueron los dos primeros casos de la serie. En éstos, se observó un sufrimiento del colgajo en el extremo distal de la herida que al final curó sin complicaciones y sin hipertrofia de la cicatriz.
En los tres primeros casos de la serie se apreció una congestión venosa leve a moderada que no comprometió el resultado final. Uno de estos pacientes presentó una epidermólisis que cicatrizó espontáneamente. Los resultados están reflejados en la tabla 3.
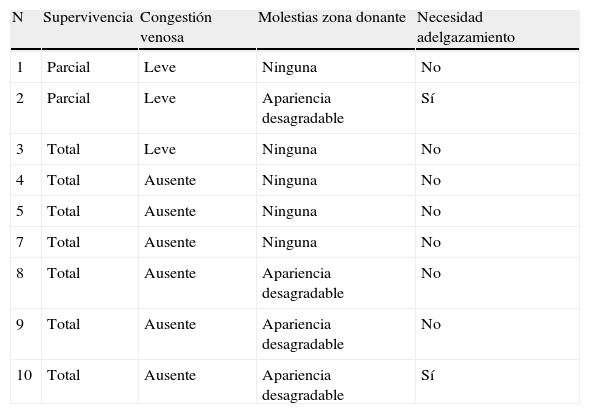
Resultados en 9 pacientes intervenidos para colgajo interóseo posterior. El caso 6 fue excluido por variaciones anatómicas que impidieron la realización del colgajo
| N | Supervivencia | Congestión venosa | Molestias zona donante | Necesidad adelgazamiento |
| 1 | Parcial | Leve | Ninguna | No |
| 2 | Parcial | Leve | Apariencia desagradable | Sí |
| 3 | Total | Leve | Ninguna | No |
| 4 | Total | Ausente | Ninguna | No |
| 5 | Total | Ausente | Ninguna | No |
| 7 | Total | Ausente | Ninguna | No |
| 8 | Total | Ausente | Apariencia desagradable | No |
| 9 | Total | Ausente | Apariencia desagradable | No |
| 10 | Total | Ausente | Apariencia desagradable | Sí |
Cuatro pacientes no estaban satisfechos con el resultado estético en la zona donante. En éstos, el cierre de la zona donante se realizó con injerto de piel parcial. Cinco pacientes no tenían ninguna molestia. En dos pacientes (casos 2 y 10) se realizó el adelgazamiento del colgajo por su redundancia tras el cese del edema producido por el traumatismo inicial. Este procedimiento se realizó 6 y 8 meses tras la intervención inicial.
De los resultados finales se descartó un paciente (caso 6) porque el curso de la arteria interósea posterior durante la disección en sentido proximal se direccionaba por la membrana interósea y no tenía conexiones con la perforante. La disección entre el radio y el cúbito fue inviable y abandonada sin que se hubiera levantado el colgajo. Este paciente tenía una contractura de Dupuytren grave del cuarto dedo y recidivada dos veces en tres años. La cobertura se realizó al final con un colgajo heterodigital basado en la arteria digital dorsal cubital del tercer dedo que cubrió el 90% distal de la herida, dejándose la zona más proximal abierta para cicatrización dirigida.
DiscusiónEl tratamiento de las heridas con pérdida de sustancia, en la que hay exposición ósea y de tendones en la cara anterior o posterior de la muñeca o en el dorso de la mano, requiere la cobertura con colgajos. Entre las opciones disponibles contamos con los colgajos libres, los colgajos en isla pediculados y el colgajo inguinal pediculado, actualmente en desuso.
En los casos operados en esta serie no utilizamos los colgajos libres para disminuir el tiempo de intervención y evitar complicaciones derivadas de la realización de anastomosis. Sin embargo, en pacientes cuyo traumatismo haya lesionado la continuidad del arco palmar o de una de las arterias principales del antebrazo, los colgajos libres deben ser utilizados3.
Cuando hay integridad de la arteria radial y cubital existen diferentes colgajos del antebrazo descritos para coberturas complejas de la muñeca y de la mano, en que destacamos el colgajo radial, el colgajo dorso cubital, el colgajo de la arteria interósea anterior, y el colgajo de la arteria interósea posterior4. El colgajo radial inevitablemente requiere el sacrificio de una de las grandes arterias del antebrazo. Los colgajos dorsocubital y de la arteria interósea anterior tienen un pedículo muy corto lo que limita sus indicaciones.
Así que preferimos en la mayoría de nuestros casos utilizar el colgajo inverso de los vasos interóseos posteriores. Estos vasos generalmente proporcionan un buen aporte sanguíneo a la piel de la cara dorsal del antebrazo, permitiendo la elevación de un colgajo de dimensiones suficientes para cubrir la mayoría de los defectos del antebrazo distal, cara dorsal de la mano y cara anterior y dorsal de la muñeca. La primera comisura y las regiones tenares e hipotenares también son áreas de indicaciones de cobertura de este colgajo. Por tanto, consideramos el colgajo interóseo posterior de base distal como una alternativa primaria a la del colgajo de la arteria radial y colgajos libres. Sus principales ventajas son su espesor, textura y color adecuados al dorso de la mano y mínima morbilidad de la zona donante.
La principal desventaja del colgajo de la arteria interósea posterior es la posibilidad de presentar distintas variantes anatómicas, dentro de las que cabe destacar, la ausencia o hipoplasia de los vasos interóseos posteriores en el tercio medio del antebrazo2,5. En el caso 6 de nuestra serie encontramos que la arteria interósea posterior se ramificaba de la arteria interósea anterior entre el tercio medio y distal del antebrazo. En este paciente no se observaron las conexiones entre la perforante detectada por el doppler (previamente a la operación) y los vasos interóseos posteriores, por lo que se abandonó la disección. Otras variaciones anatómicas descritas son el origen directo de la arteria interósea posterior de la arteria cubital y la ausencia de las anastomosis distales entre la arteria interósea posterior y anterior lo que constituye el punto de rotación5. Es nuestra práctica habitual iniciar la disección en la parte distal del eje vascular y comprobar inicialmente la existencia de estas anastomosis. En casos de aplastamientos importantes en esta región en que la integridad de estos vasos es discutible no indicamos este colgajo.
Se ha descrito el sacrificio de las anastomosis con la arteria interósea anterior a nivel de la articulación radiocubital distal con el objetivo de ganar más longitud para desplazar el colgajo mas distalmente, basando el colgajo en vasos muy finos del carpo dorsal. Sin embargo, estas ramas son muy pequeñas, mal definidas e inconstantes4. Así que, en la eventualidad de que encontráramos ausente esta anastomosis, abandonaríamos la disección.
Para maximizar la longitud del pedículo buscamos proyectar el colgajo lo más proximalmente posible en el antebrazo con un límite que llega a un punto que está a 6 centímetros distal al epicóndilo lateral (fig. 2). Otra medida importante es realizar una disección meticulosa a nivel del punto de rotación (proximalmente a la articulación radiocubital distal) liberando las expansiones faciales de la membrana interósea.
La congestión en colgajos en isla de flujo retrógrado está descrita en la literatura. Mazzer et al6 describieron la incidencia del 34% de edema y congestión. Imanishi et al7 estudiaron mediante la inyección de contraste el mecanismo de drenaje venoso de las venas de los colgajos de flujo retrógrado, llegando a la conclusión de que las válvulas impiden el paso de flujo directo a su través, pero que las venas acompañantes permitían la presencia de un flujo indirecto, que de otra manera no sería posible. El drenaje venoso por la vena añadida en nuestras disecciones podría obedecer al mismo principio, desde que una cantidad suficiente de tejido graso la acompañe.
En el colgajo interóseo posterior convencional, el drenaje venoso retrógrado puede ser tenue y la congestión venosa invariablemente resulta en pérdida de su parte distal, que suele ser la más importante. Esta congestión es proporcional a la longitud del colgajo8. La compresión de las venas concomitantes dentro del túnel creado para transponer el colgajo ha sido señalada como una posible causa para la congestión venosa8. Para superar este problema se aconseja ensanchar el túnel y seccionar los pliegues fibrosos que puedan comprimir el pedículo. En nuestros tres primeros pacientes se observó una congestión venosa que cedió tras una semana, sin que hubiera necesidad de una intervención adicional. En estos tres casos se creó un túnel de dimensiones adecuadas y se inmovilizó la muñeca en posición favorable para descomprimir el pedículo. A partir del cuarto caso, cuando se empezó a incluir una vena subcutánea acompañada de tejido subcutáneo durante la disección del pedículo, ya no se observaron casos de congestión venosa. Por tanto, creemos que la congestión observada en los tres primeros pacientes no se debió a problemas técnicos con la creación del túnel subcutáneo. Así que la incorporación de esta vena es ahora nuestra práctica habitual de la disección. Zancolli y Angriani1 en 1986 y Fujiwara et al9 en 2003 informaron sobre la inclusión de venas cutáneas y subcutáneas en el pedículo del colgajo interóseo posterior. Como beneficios, los autores comentan la prevención de hematomas y congestión del colgajo. A pesar de que en estas publicaciones1,9 no se comenta la inclusión de una vena de gran calibre, su adición, en nuestra experiencia, no comprometió el buen resultado final. Tampoco podemos deducir de nuestros resultados que la adición de la vena es necesaria una vez que se haya disecado un puente subcutáneo apropiado.
Con respecto al funcionamiento de venas de gran calibre en colgajos de flujo retrógrado, Chang et al10 describieron un efecto negativo con su utilización en perros, asociándolas a un porcentaje mayor de congestión de los colgajos. Estos autores concluyeron que la inclusión de estas venas produce congestión del colgajo y que deberían ser ligadas en su porción más distal. Estos hallazgos no se corresponden con nuestra experiencia.
El mecanismo de drenaje en estos colgajos también ha sido investigado por Pinal y Taylor11; su estudio reveló la presencia de un sistema microvenoso alternativo al macrovenoso que rodea la arteria y las venas concomitantes. La integridad de este sistema es fundamental para la supervivencia de estos colgajos debiéndose evitar la esqueletización del pedículo. Nakajima et al12 encontraron válvulas en las venas concomitantes y sus comunicantes, así como la vasa vasorum. No se hallaron rutas de flujo reverso que no pasasen por las válvulas, así que las venas con resistencia valvular relativamente débil se convirtieron en la vía de drenaje.
Por otra parte, en un estudio anatómico de la presencia de válvulas en las venas superficiales de la extremidad superior, Harunobu et al13 describieron la variabilidad en la presencia de las mismas encontrando secciones de vena totalmente desprovistas de válvulas que se opongan al flujo a su través. Los hallazgos de los autores indican que la presencia de válvulas es alta en zonas de confluencia venosa y no así en tramos rectos.
Aunque no hemos llevado a cabo estudios cadavéricos sobre el funcionamiento del flujo venoso en el colgajo interóseo posterior y nuestra experiencia es puramente clínica, creemos que es probable que una combinación de la variabilidad de la presencia valvular y flujo a través del intersticio alrededor de la vena sea la responsable de los resultados que apreciamos en nuestra serie de casos. Estas observaciones concuerdan asimismo con lo descrito por Puri et al14 que refieren que la menor incidencia de necrosis cutánea y congestión venosa en su serie de casos, puede atribuirse a la toma del colgajo con una amplia banda de tejido subcutáneo y fascia que mejora el retorno venoso del mismo.
Chen et al8 describieron la realización de una anastomosis venosa para facilitar el drenaje venoso en casos de congestión inicial. Esta anastomosis fue realizada entre una vena disecada inicialmente y una tributaria a la vena cefálica cerca al defecto. El inconveniente que encontraron fue la prolongación del tiempo quirúrgico en aproximadamente una hora. Basándonos en nuestra experiencia, no creemos necesario realizar una anastomosis venosa directa para subsanar el problema de la congestión venosa. Es importante matizar, que en nuestras disecciones no observamos una conexión directa de la vena con el colgajo, pero hemos incluido una generosa cantidad de tejido subcutáneo alrededor de la vena que proporcionaba la continuidad entre la vena y el colgajo.
A pesar de que la disección del colgajo esta descrita en la literatura como tediosa y técnicamente difícil, creemos que hay consejos técnicos que la facilitan. Es importante iniciar la disección buscando el septo entre el quinto y el sexto compartimientos y no los vasos per se. Al encontrar este septo, los vasos pueden ser fácilmente visualizados corriendo en su porción más superficial. La disección deberá proseguir en su cara radial ligando todas las ramas encontradas. El nervio interóseo posterior se encuentra más profundamente mientras la disección avanza y puede ser fácilmente separado seccionando el septo intermuscular entre el eje vascular y nervioso. La disección más proximal a la perforante elegida torna más difícil la separación de los vasos y el nervio interóseo posterior. La arteria interósea posterior debe ser ligada proximalmente a la emergencia de la perforante. La inclusión de perforantes más proximales a la que se planeó iniciamente debe ser obviada para evitar la sección de ramas del nervio interóseo posterior15. Respecto a esta lesión, Brunelli et al16 en una serie de casos de 113 colgajos de arteria interósea posterior informaron de parálisis de la rama motora del nervio interóseo posterior para músculos extensores de la muñeca, o los dedos en un 5%, generalmente el Extensor Carpi Ulnaris (ECU), el Extensor Digiti Quinti (EDQ) o el Extensor Pollicis Longus (EPL), todos ellos se recuperaron por completo en los 6 meses siguientes a la intervención. En nuestra casuística no hemos encontrado esta complicación.
La disección de una banda de tejido subcutáneo en la parte distal no se debe limitar al nivel de la comunicación con la arteria interósea anterior para que no haya pérdida en longitud del pedículo. Cuanto más distal se proceda la disección más fácil será acomodar la rotación producida que debe ser acomodada sin cierre a tensión de la piel. En nuestros casos no ha sido necesario la colocación de injerto de piel parcial en esta zona, pero si este fuera el caso no dudaríamos en hacerlo.
No hubo una correlación precisa entre la anchura del colgajo y la necesidad de cubrir la zona donante con injerto de piel parcial. Pacientes con zonas donantes con anchura de cuatro centímetros requirieron cobertura con injertos, mientras que en otros con anchura de cinco centímetros se procedió al cierre directo de la piel. Los factores más importantes en cuanto a la necesidad de cobertura con injerto fueron el cierre previo a la descompresión del manguito de isquemia (que varió según la necesidad de realizar procedimientos asociados), las dimensiones del antebrazo y el grado de edema del miembro.
ConclusionesEl colgajo interóseo posterior demostró ser una alternativa fiable y efectiva para cobertura de heridas que se localicen en el rango de alcance de su pedículo, a menos que se encuentren variaciones anatómicas, lo cual ocurre en pocos casos. La incorporación de una vena subcutánea de gran calibre disecada con tejido subcutáneo realizada a partir del cuarto caso no conllevó problemas de edemas por congestión venosa. Además, estas complicaciones no ocurrieron cuando este procedimiento fué realizado, al contrario de lo que sucedió en los primeros casos.
Nivel de evidenciaNivel de evidencia V.
Protección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosTodos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en el mismo. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.