La fusión lumbar circunferencial proporciona una sólida fijación de los segmentos vertebrales. Está indicada en casos de dolor crónico lumbar resistentes a tratamiento conservador y que además asocien alteraciones o deficiencias en la columna anterior1.
Posterior Lumbar Interbody Fusion (PLIF) fue primeramente realizada por Cloward en 19402,3 y modificada por Lin en 1977. Esta técnica fue mejorada posteriormente mediante la adición de cajas para contener el injerto (aporte biológico) y proporcionar un buen soporte estructural anterior (función mecánica)4-6.
Transforaminal Lumbar Interbody Fusion (TLIF) fue popularizada por Harms7,8 para acceder al espacio discal mediante un abordaje unilateral, y teóricamente reducir así el riesgo de manipulación de estructuras nerviosas y por tanto de complicaciones relacionadas con la técnica PLIF, preservando la lámina contralateral y el ligamento interespinoso.
El objetivo de este estudio es comparar ambas técnicas, PLIF y TLIF, analizando los resultados radiológicos y funcionales (clínicos), así como la pérdida de sangre en la cirugía, el tiempo quirúrgico, la estancia media hospitalaria y las complicaciones.
MATERIAL Y MÉTODO
Entre enero de 1999 y enero de 2002 se realizaron 40 fusiones circunferenciales lumbares: 20 PLIF y 20 TLIF. Las indicaciones para realizar tratamiento quirúrgico fueron: discopatía degenerativa, espondilolistesis y síndrome postdiscectomía con síntomas de dolor lumbar o lumbociática severos de varios años de evolución (5 años de media), y resistentes a tratamiento conservador.
Los estudios radiológicos preoperatorios incluían radiografías simples anteroposterior y lateral con estudio dinámico en caso de espondilolistesis, resonancia magnética nuclear (RMN) y escáner (CT). Se realizó discografía en un 10% de los casos.
Se realizaron radiografías simples anteroposteriores y laterales en el postoperatorio inmediato, a los 6 meses de la cirugía y posteriormente cada año.
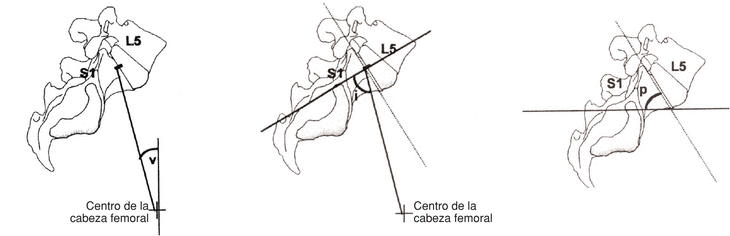
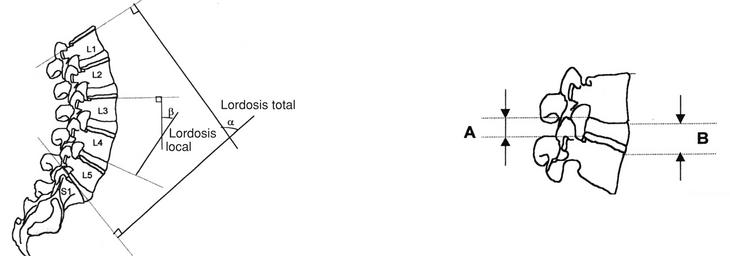
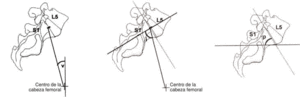
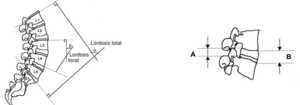
El análisis radiológico consistió en comparar los valores pre y postoperatorios a lo largo del seguimiento en las radiografías simples determinando: lordosis total, lordosis local, inclinación sacra, altura del espacio discal y grado de listesis (figs. 1 y 2). Se objetivó si había diferencias significativas a lo largo del tiempo de seguimiento en cada uno de los dos grupos y se compararon los resultados de ambos.
Figura 1. Representación de los ángulos v, i, y p. Miden la inclinación sacra.
Figura 2. Representación de los ángulos αy β que miden respectivamente la lordosis total y local. La altura del disco se calcula mediante la fórmula H = A+B/2.
El análisis funcional se realizó prospectivamente comparando los valores de la escala analógica visual (EAV) para el dolor lumbar y en miembros inferiores, y del test de Oswestry para el dolor lumbar pre y postoperatorio. Al final del seguimiento se realizó el cuestionario SF-36 para el estado general de salud, se determinó la situación laboral y el grado de satisfacción del paciente. Todos ellos se realizaron mediante entrevista personal con el paciente.
El estudio estadístico se hizo mediante la prueba de Chi cuadrado, «t» de Student y ANOVA.
En todos los pacientes se realizó una fusión circunferencial (posterolateral y anterior), mediante las técnicas PLIF o TLIF, colocándose dos cajas con autoinjerto esponjoso de cresta ilíaca en el espacio discal y autoinjerto esponjoso local y de cresta ilíaca en la fusión posterolateral.
RESULTADOS
Se realizó PLIF en 20 pacientes: 14 (70%) mujeres y 6 (30%) varones; la edad media en la cirugía fue de 40 años (24-53); el tiempo medio de seguimiento fue de 2,7 años (1,5-4,5); hubo dos casos en que se hizo fusión a doble nivel (10%). En el grupo TLIF se incluyeron 20 pacientes: 15 mujeres (75%) y 5 varones (25%); la edad media fue de 39,1 años (25-52); el tiempo medio de seguimiento fue de dos años (1,5-2,5); se realizó fusión a doble nivel en 4 casos (20%). No se evidenciaron diferencias significativas entre los dos grupos en las variables demográficas.
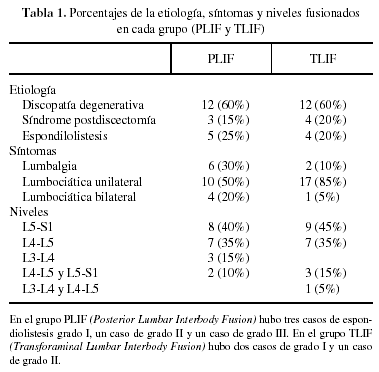
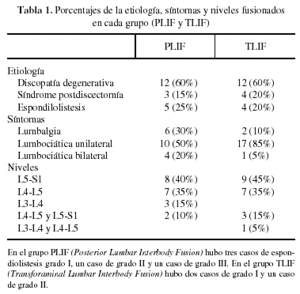
Las etiologías del dolor lumbar y los síntomas de cada grupo se recogen en la tabla 1. Las cajas que se utilizaron en cada proceso fueron: en PLIF 90% de carbono y 10% de titanio; en TLIF el 100% de titanio. En ambos grupos el espacio más frecuentemente fijado fue L5-S1 seguido de L4-L5 (tabla 1).
No existe correlación entre el sexo, la edad y el número de niveles fijados con ninguna de las variables que se determinan a continuación.
No se evidenciaron diferencias estadísticas (p < 0,05) en cuanto a la variación de los valores pre y postoperatorios de inclinación sacra (la cual se mantuvo constante en ambos grupos); se produjo un incremento no significativo de la lordosis total y local de 4,3 ± 2,6° y 2,3 ± 1,4° en PLIF y de 2,1 ± 2,5° y 0,8° ± 1,8° en TLIF respectivamente; la listesis disminuyó no significativamente 0,7 ± 0,4 mm en PLIF y 0,5 ± 0,4 mm en TLIF. Sin embargo, en ambos grupos la altura del espacio discal se incrementó de manera estadísticamente significativa en un 40%: PLIF 0,11 ± 0,02 y TLIF 0,10 ± 0,02 (valores de la media ± error estándar) (tabla 2).
No hay diferencias estadísticamente significativas en cuanto al número de unidades de sangre trasfundidas, el tiempo quirúrgico y la estancia hospitalaria en los dos grupos (p < 0,05) (tabla 3).
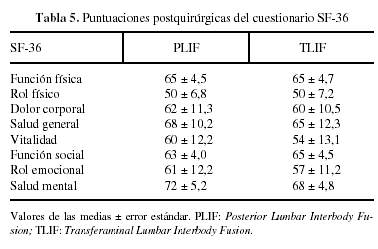
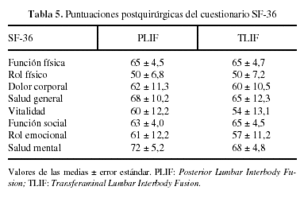
La puntuación en el test de Oswestry para la función lumbar y la EAV del dolor lumbar y del dolor en miembros inferiores mejoraron significativamente en los dos grupos (p < 0,01) comparando los valores pre y postoperatorios al final del seguimiento, pero estadísticamente no hay diferencias (p < 0,05) en cuanto a que podamos afirmar que uno de los dos grupos mejore más que el otro. También se redujeron significativamente (p < 0,01) el número de crisis en ambos grupos sin mostrar diferencias a favor de uno u otro (tabla 4). El cuestionario SF-36 para valorar el estado general de la salud mide 9 parámetros: función física, rol físico, dolor corporal, salud general, vitalidad, función social, rol emocional, salud mental y evolución declarada de la salud en el último año. Al final del seguimiento no mostraron diferencias estadísticamente significativas ambos grupos en ninguno de sus parámetros (p < 0,05). El rango de esta prueba oscila entre 0 = peor función y 100 = mejor función (tabla 5). La evolución declarada de la salud en el último año fue: «igual» en un 20% en PLIF y 25% en TLIF, y «algo mejor» en un 80% en PLIF y 75% en TLIF.
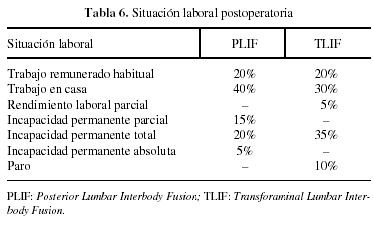
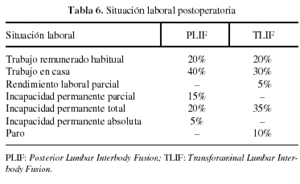
La situación laboral de los pacientes al final del seguimiento fue la siguiente: un 60% en PLIF y un 50% en TLIF siguieron realizando sus trabajos habituales remunerados o en casa, un 10% del grupo TLIF estaba en paro y el resto obtuvo algún tipo de incapacidad laboral (tabla 6).
El grado de satisfacción de los pacientes con la atención recibida fue de «muy contento o bastante contento» en el 80% en PLIF y 65% en TLIF, «ni contento ni disgustado» en el 10% en PLIF y 25% en TLIF, y «algo disgustado» en el 10% en PLIF y 10% en TLIF. El grado de satisfacción con el tratamiento recibido fue de «muy contento o bastante contento» en el 65% en PLIF y 65% en TLIF, «ni contento ni disgustado» en el 10% en PLIF y 25% en TLIF, y «algo disgustado» en el 25% en PLIF y 10% en TLIF. A la pregunta de si «¿volverían a operarse otra vez?» un 70% del grupo PLIF y un 75% del grupo TLIF contestaron que sí; un 30% del grupo PLIF y un 25% del grupo TLIF contestaron que no.
Se dieron dos complicaciones con la técnica PLIF: una rotura de dura intraoperatoria que se suturó en el mismo acto quirúrgico, y un caso de íleo paralítico en el postoperatorio inmediato. Hubo otras dos complicaciones con la técnica TLIF: un caso de compresión radicular debido a la presencia de un osteofito marginal y un caso de migración de las cajas; ambos casos fueron detectados durante el período postoperatorio inmediato y se resolvieron con una segunda intervención quirúrgica, que en el caso de la migración de las cajas se hizo cambiándolas por otras de una altura superior. Todas las complicaciones evolucionaron de manera satisfactoria. No hubo ninguna complicación neurológica permanente.
DISCUSION
Los resultados clínicos en caso de patología discal demostrados por Madan et al9 fueron mejores realizando fusión circunferencial que los obtenidos realizando exclusivamente fusión posterolateral. Para ello se compararon 36 fusiones posterolaterales instrumentadas frente a 35 fusiones circunferenciales (PLIF). No hubo ninguna complicación neurológica, solamente un caso de infección superficial que se resolvió con antibióticos. Con la fusión circunferencial se produce una mejoría de la dinámica de la columna lumbar, se restaura la lordosis fisiológica y se elimina toda fuente bioquímica y mecánica posible de dolor.
En un principio la técnica que se utilizó para realizar fusiones circunferenciales fue PLIF10 y posteriormente Harms7,8 introdujo TLIF con el fin de evitar las complicaciones asociadas a la primera, tales como: radiculitis, dolor postoperatorio neurogénico y laceraciones de la dura debido a la manipulación de las estructuras nerviosas por la amplia exposición de este abordaje. No obstante, Harms8 recomienda TLIF en casos de espondilolistesis grado I-II sin déficit neurológico o cuando éste se da unilateralmente, y PLIF en casos de espondilolistesis grado III-IV. En su trabajo publicado en 19987, además de explicar la técnica quirúrgica, expone los resultados de 191 TLIF (123 a un nivel, 35 a dos niveles y 33 a tres niveles). Se dieron en total 38 complicaciones entre las que destacan: 9 lesiones de la dura, tres casos de lesiones de raíz nerviosa (en uno se trató de una lesión permanente, en los otros dos casos se observó una remisión completa en un plazo de tres meses), tres fístulas de líquido cefalorraquídeo, 6 casos de pseudoartrosis, dos aflojamientos de la instrumentación y 4 roturas de material.
Moskowitz11 recomienda TLIF en casos de discopatía degenerativa o espondilolistesis de grado I-II frente a PLIF por tener menor número de complicaciones, tales como sangrado, laceraciones de la dura, lesiones nerviosas y pseudoartrosis.
Lowe et al1 recomiendan TLIF frente a PLIF sobre todo en casos de síndrome postdiscectomía, ya que con el abordaje unilateral transforaminal se produce una menor retracción del saco dural y de la raíz que con la técnica tradicional de PLIF. Presentan los resultados de 40 casos de TLIF con un seguimiento mínimo de dos años (34 a un nivel y 6 a dos niveles). Hubo dos casos de rotura de dura y una neurapraxia transitoria.
Agazzi et al12 refieren una tasa de complicaciones neurológicas en PLIF de un 4% a un 10% debidas a una excesiva retracción del saco dural o de las raíces nerviosas. En su serie de 71 casos tuvieron una tasa de complicaciones del 8,5% (6 casos de radiculitis transitorias y dos casos de compresión radicular por los tornillos pediculares).
En la serie de PLIF publicada por Okuyama et al13 se describen 91 complicaciones en 75 casos en un total de 148 pacientes (12 a dos niveles y 3 a tres niveles). Hubo un 8% de paresias transitorias, 6 casos de laceraciones de dura, tres casos de fractura de pedículo vertebral, tres casos de aflojamiento de los tornillos y una radiculopatía por compresión de una de las cajas que migró a los tres meses postcirugía.
Tan sólo hay un estudio previo publicado que compare estas dos técnicas quirúrgicas (Humphreys et al)14, en el cual se analizaron las complicaciones, el tiempo de estancia hospitalaria, la pérdida de sangre y el tiempo de cirugía en 40 casos de TLIF (17 a un nivel y 23 a dos niveles) frente
a 34 casos de PLIF (13 a un nivel, 20 a dos niveles y uno a tres niveles). Se evidenció una diferencia estadísticamente significativa en cuanto al volumen de sangre perdida, que fue mayor en el grupo de PLIF a doble nivel con respecto al TLIF a doble nivel. En nuestro estudio no se ha observado esa diferencia, ya que el porcentaje de procedimientos a doble nivel ha sido mucho menor: 4 casos (20%) en TLIF y dos casos (10%) en PLIF. En el estudio de Humphreys et al14 no hubo ninguna complicación en el grupo TLIF, mientras que en el grupo PLIF hubo 4 casos de radiculitis, un caso de aflojamiento de los tornillos pediculares, una infección superficial, un caso de pseudoartrosis, y dos casos que necesitaron la retirada de los tornillos pediculares por compresión radicular (la mayoría de las complicaciones en casos de doble nivel). Por esta razón, estos autores recomiendan la técnica TLIF frente a PLIF. En nuestro estudio, sin embargo, se han dado dos complicaciones en TLIF (una compresión radicular por un osteofito residual y un caso de migración de las cajas) y otras dos en PLIF (una rotura de dura que se reparó en el mismo acto quirúrgico y un caso de íleo paralítico), todas ellas se solucionaron sin problemas.
Es cierto que la tendencia general hoy día es a utilizar más TLIF debido a la exposición quirúrgica menos agresiva, preservando los elementos posteriores y teóricamente con menor riesgo de lesión neurológica.
Por otra parte, se necesitan estudios que demuestren el pronóstico clínico y funcional a largo plazo de estos procedimientos. Nakai et al16 objetivan unos porcentajes de estrechamiento de los espacios discales adyacentes a los niveles fusionados (PLIF) de un 31%, aunque esta incidencia no es significativa comparada con la de la historia natural de discopatía degenerativa en la población general.
En conclusión, en el presente estudio no se han evidenciado diferencias estadísticamente significativas comparando las técnicas de fusión circunferencial PLIF y TLIF en cuanto a: análisis radiológico, análisis funcional (clínico), pérdida de sangre en la cirugía, tiempo quirúrgico, estancia media hospitalaria, situación laboral postoperatoria y grado de satisfacción del paciente.
Por otra parte, hubo dos complicaciones en TLIF (una compresión radicular por un osteofito residual y un caso de migración de una de las cajas) y otras dos en PLIF (una rotura de dura intraoperatoria reparada en la misma cirugía y un caso de íleo paralítico postoperatorio). Todas las complicaciones se solucionaron sin dejar secuelas.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.