La lesión vascular arterial asociada a la luxación anterior de hombro es una complicación rara, pero potencialmente devastadora, a menudo en el contexto de traumatismos de alta energía o heridas penetrantes. Se trata de una urgencia médica que puede llegar a comprometer la viabilidad y funcionalidad del miembro, incluso la vida del paciente si no es identificada precozmente y tratada de forma adecuada. Sin embargo, su diagnóstico puede ser difícil, pues precisa un alto índice de sospecha. La presencia de una trombosis de la arteria axilar con una luxación de hombro por un mecanismo de baja energía es extraordinariamente poco frecuente, especialmente cuando se presenta de forma subaguda con embolismo en la arteria radial.
Arterial vascular injury associated with anterior dislocation of the shoulder is a rare but potentially devastating complication, often seen in the context of high-energy trauma or penetrating injury. It is a medical emergency that can compromise both the viability and functionality of the limb, as well as the patient's life if it is not identified early and treated properly. However, its diagnosis can be difficult, since it requires a high index of suspicion. The presence of an axillary artery thrombosis after shoulder dislocation resulting from low-energy trauma is extremely rare, even more so with subacute clinical presentation associated with embolism to the radial artery.
Aunque la luxación glenohumeral anteroinferior es una de las afecciones más frecuentemente atendidas en los servicios de urgencias de traumatología, las lesiones vasculares arteriales asociadas a las mismas son infrecuentes, representando menos del 1% del total de lesiones1; habitualmente implican mecanismos de muy alta energía, como accidentes de tráfico o deportivos, que provocan gran desplazamiento de la cabeza humeral y elongación de la arteria axilar, y frecuentemente se describen en el contexto de fracturas-luxaciones de hombro o heridas penetrantes. Independientemente del mecanismo, la lesión de la pared arterial provocada puede desencadenar la trombosis del vaso, la formación de aneurismas o la propia rotura arterial.
Hoy en día la trombosis subclavioaxilar provocada por la luxación glenohumeral supone una urgencia médica, por su morbilidad asociada, siendo fundamental su identificación temprana y su tratamiento para garantizar la viabilidad del miembro y su plena funcionalidad. En las primeras series2 registradas de lesiones de la arteria axilar en luxaciones crónicas de hombro, la mitad de los pacientes fallecieron y los restantes perdieron el miembro o la funcionalidad del mismo. Aunque el tratamiento de esta entidad ha mejorado significativamente desde entonces, gracias tanto a la mejora en las técnicas de diagnóstico por imagen como al desarrollo de tratamientos vasculares, la trombosis subclavioaxilar sigue siendo un proceso potencialmente grave cuya identificación y tratamiento temprano es crucial.
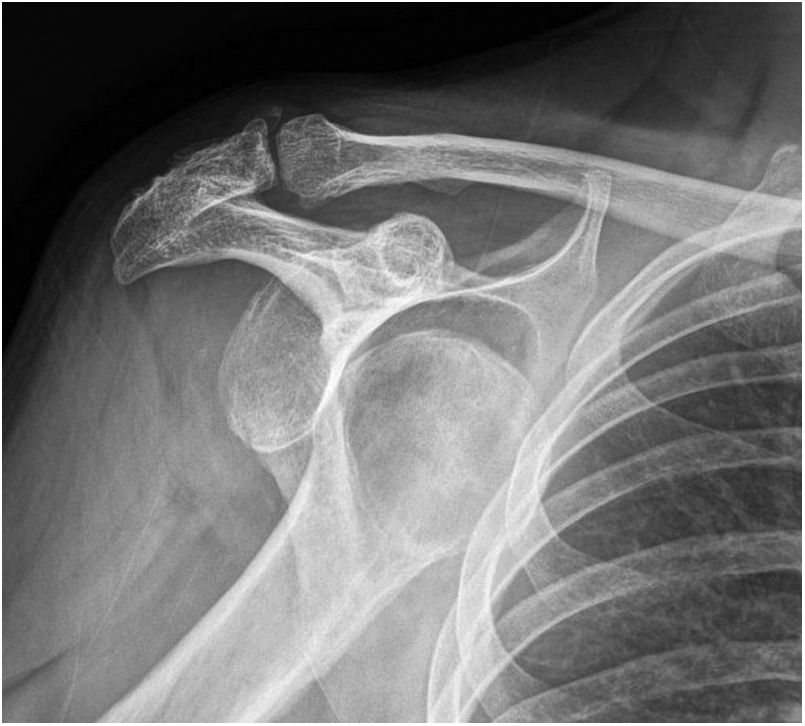
Caso clínicoVarón de 55 años de edad, activo (mecánico), dislipidémico, que presentó 2 episodios previos de luxación anterior traumática del hombro derecho, no asociada a fractura (el primero hacía 11 meses y el segundo 4 meses), por los que se encontraba en proceso de rehabilitación. Durante los ejercicios asistidos por el fisioterapeuta sufre un tercer episodio de luxación con una maniobra de hiperabducción del brazo. El paciente es valorado en el servicio de urgencias, mostranto deformidad típica del hombro en charretera e impotencia funcional para la movilización del brazo afectado, con exploración neurológica no patológica y con pulsos presentes a todos los niveles de la extremidad. Tras una exploración clínica anodina y un estudio radiográfico convencional, que confirmó la luxación anteroinferior de hombro (fig. 1), se procedió a la reducción simple de la luxación mediante maniobra de Milch previa infiltración subacromial de anestésico local, con intervalo inferior de una hora desde la luxación de hombro hasta su reducción, pues la luxación se había producido en el gimnasio del propio centro hospitalario. Tras la reducción la exploración clínica y radiográfica fue satisfactoria, por lo que el paciente fue dado de alta con el brazo inmovilizado de forma antiálgica con un cabestrillo. A los 10 días el paciente acudió a su centro de salud refiriendo parestesias en los dedos de la mano del brazo inmovilizado, con función motora preservada y pulsos distales indemnes, catalogándose de cuadro sensitivo asociado a la inmovilización. Dos días más tarde el paciente acudió nuevamente a su centro de salud por frialdad y palidez marcadas en la mano derecha e hipoestesia de los dedos, con ausencia de pulso radial y cubital, asociando hematoma en la cara interna del codo al nivel del epicóndilo medial.
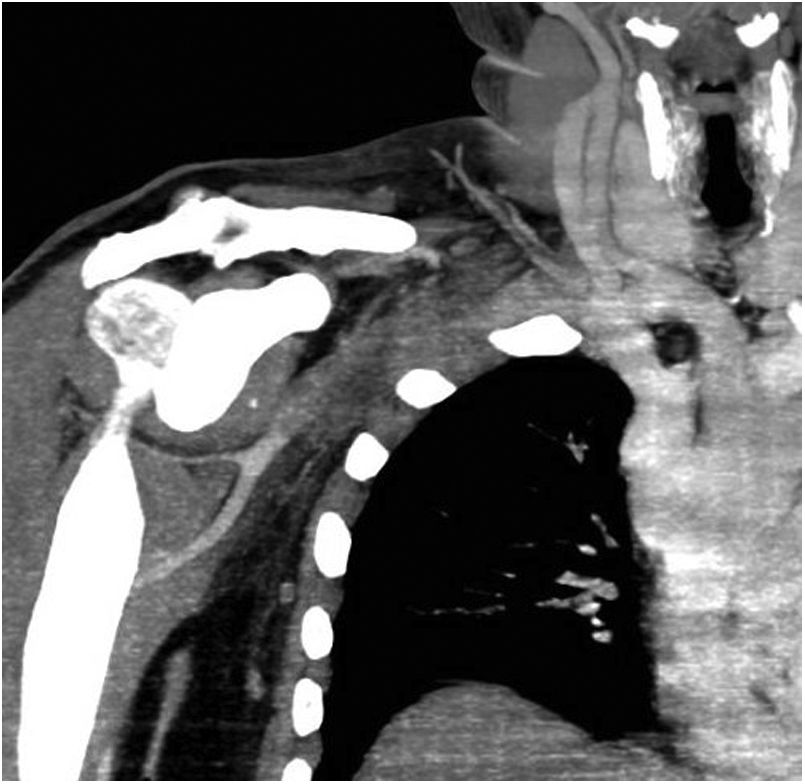
Ante la sospecha de compromiso vascular el paciente fue remitido a urgencias hospitalarias. Se le practicó una eco Doppler arterial de miembros superiores que objetivó la ausencia de flujo arterial a nivel radial y cubital, con ocupación de ambas por material trombogénico hasta la bifurcación humeral, y se observó la arteria humeral permeable con flujo arterial monofásico, lo que sugería estenosis u oclusión proximal. Al completar el estudio con angio-TC se confirmó la sospecha de trombosis arterial desde el tercio medio de la arteria subclavia derecha, hasta la arteria humeral proximal, donde se repermeabilizaba, asociando cambios inflamatorios perivasculares en el estrecho torácico atribuibles a los distintos episodios de luxación glenohumeral previos (fig. 2). En la región distal de la extremidad se confirmó la ocupación completa de las arterias cubital y radial como posible embolización de la trombosis proximal.
Una vez confirmado el diagnóstico se inició tratamiento anticoagulante ajustado por el peso del paciente y se remitió de forma urgente al hospital de referencia con servicio de cirugía vascular. A su llegada al hospital de referencia el servicio de cirugía vascular objetivó clínica de isquemia aguda del miembro superior derecho, con ausencia de pulsos a todos los niveles, asociando leves parestesias y con frialdad y palidez de la mano con respecto al miembro contralateral, sin alteración de la sensibilidad ni la movilidad, clasificándose como isquemia aguda grado i (viable) y tratándose de forma conservadora mediante tratamiento anticoagulante. A los 15 días del cuadro inicial se reevaluó al paciente y se objetivó mejoría clínica franca, el pulso humeral se había recuperado débilmente, con desaparición de las parestesias y de los signos de frialdad y palidez. Como único síntoma residual el paciente refirió claudicación del miembro al ejercicio. Se le practicó una nueva eco-Doppler arterial, donde se objetivó la repermeabilización parcial del eje subclavioaxilar con onda humeral bifásica y con repermeabilización de su arteria cubital. Así pues, se decidió continuar con tratamiento anticoagulante hasta cumplir 2 meses, y posteriormente continuar terapia mediante antiagregación simple y ejercicios de rehabilitación vascular.
DiscusiónLa luxación glenohumeral anteroinferior constituye una entidad clínica propia dentro de la patología traumática debido a su frecuencia, su mecanismo lesional, su presentación clínica, las maniobras de reducción y las potenciales complicaciones asociadas. La proximidad anatómica de las estructuras neurovasculares de la axila al eje biomecánico de la dirección de desplazamiento de la cabeza humeral durante la luxación las sitúa en riesgo potencial de ser lesionadas.
Aunque existen múltiples variantes anatómicas, clásicamente la arteria axilar, continuación de la arteria subclavia, comienza en el borde externo de la primera costilla y se continúa como arteria humeral en el borde inferior del músculo redondo mayor. Empleando el músculo pectoral menor como referencia podemos distinguir 3 segmentos; el primer segmento de la arteria axilar se localiza entre la primera costilla y la parte superior del borde del músculo pectoral mayor y da solo una rama, la arteria torácica superior. La segunda parte de la arteria axilar se localiza en profundidad al músculo pectoral menor, y da lugar a 2 ramas, la toracoacromial y la torácica lateral, ambas origen de frecuente colateralidad. La tercera parte de la arteria axilar discurre distal al músculo pectoral menor, y da 3 ramas: la subescapular, la circunfleja humeral anterior y la circunfleja humeral posterior. Se considera que este último segmento, localizado discretamente por delante al reborde inferior de la fosa glenoidea, es especialmente vulnerable al estiramiento y la elongación de tejidos que provoca la luxación de hombro, sobre todo a la altura de la salida de la rama subescapular de la arteria axilar.
Se han propuesto 3 mecanismos para explicar la lesión de la arteria axilar tras la luxación anterior de hombro. La teoría más aceptada es la de Adovasio3, según la cual la arteria axilar estaría fija anatómicamente entre las arterias circunfleja y subescapular, con movilidad limitada con los movimientos normales de extensión y abducción del hombro, lo que se ha demostrado experimentalmente en cadáveres4. La hiperabducción del brazo, junto con la compresión directa ejercida por la cabeza humeral luxada, provocaría la elongación de la arteria axilar y su disrupción a nivel de la salida de la arteria subescapular. Brown5 sugirió que el borde lateral del músculo pectoral menor podría actuar como fulcro sobre el cual la arteria axilar sería torsionada. El plexo braquial, que envuelve a la arteria, también podría ejercer un efecto de cuerda. El último mecanismo propuesto por Jardon6 supondría la fijación de la arteria axilar al tejido cicatricial pericapsular resultante de una inestabilidad recurrente previa.
Hasta el 75% de los pacientes con lesión de la arteria axilar tras luxación anterior de hombro son varones mayores de 75 años7, con dislipidemia y cierto grato de ateromatosis que provocaría la pérdida en la flexibilidad vascular, siendo más frecuente en estos pacientes los fenómenos de trombosis y pseudoaneurisma. Se identifica un segundo grupo de pacientes, más jóvenes, con historia previa de inestabilidad glenohumeral recurrente que propiciaría la existencia de un lecho cicatricial sobre el que las estructuras vasculares quedarían adheridas, de modo que tras una luxación de hombro se produciría la lesión vascular, especialmente del tipo trombosis y transección arterial. La luxación de hombro representa un traumatismo contuso sobre la arteria axilar, y tanto si la arteria es elongada como comprimida, su capa íntima puede desgarrarse al haber perdido elasticidad por la edad, mientras que la capa adventicia permanece intacta. Una rotura parcial subadventicial propiciaría la creación de un flap en la íntima y un hematoma subíntimal que acabaría obstruyendo el flujo y provocando la trombosis.
Las lesiones de la arteria axilar pueden clasificarse en agudas o retardadas. Las lesiones agudas incluyen la disrupción parcial o total de la arteria, resultando en hemorragia y trombosis, y son resultado de compresión o laceración por fragmentos óseos, hematomas expansivos o espasmos arteriales. Las lesiones retardadas incluyen los falsos aneurismas, las fístulas arteriovenosas, la trombosis y el tromboembolismo.
El diagnóstico de una complicación vascular tras una luxación de hombro se basa en la sospecha clínica y en la exploración física, confirmándose con las pruebas de imagen vasculares pertinentes. Debido a la sintomatología sutil de este tipo de lesiones es preciso un alto índice de sospecha clínica para identificar precozmente la lesión vascular arterial, poder establecer el tratamiento adecuado y evitar complicaciones. La anamnesis debe ir dirigida a conocer el mecanismo lesional, especialmente si el paciente está consciente, la posible existencia de una historia de inestabilidad recurrente de hombro o arterioesclerosis que pudiesen actuar como factores predisponentes. Los signos clásicos de isquemia arterial aguda, con ausencia de pulso, palidez, dolor, parestesias o incluso parálisis suelen estar ausentes incluso en el caso de una lesión arterial axilar grave debido a la presencia de una profusa red colateral alrededor del hombro. Como resultado de ello, un paciente con una arteria axilar totalmente trombosada, o incluso con disrupción total de la misma, puede presentarse con un miembro viable o con pulso distal. Aun así, la palpación de los pulsos distales, tanto antes como después de la reducción de la luxación de hombro, es la medida de exploración física más sencilla para sospechar la existencia de una lesión vascular. La ausencia de pulso o la presencia de un pulso radial o cubital débiles o significativamente disminuidos respecto al miembro contralateral en una luxación de hombro son indicativos de lesión vascular. El pulso puede restablecerse con la simple reducción del hombro luxado, siendo de extraordinaria importancia que la maniobra de reducción sea lo más precoz y lo más suave posible, dado que pueden magnificar el daño vascular establecido. La ausencia de pulso a la exploración clínica en una luxación anterior de hombro puede deberse a un colapso agudo arterial debido al efecto compresivo de la cabeza humeral, especialmente si el grado de desplazamiento es significativo, un vasoespasmo reflejo secundario al daño arterial, o en el peor de los casos, a una transección arterial. En estos casos, la reducción de la luxación es una urgencia, restaurándose rápidamente el pulso en el caso del vasoespasmo o del colapso vascular, pero persistiendo la ausencia de pulso en caso de transección arterial. Aun con el restablecimiento completo del pulso tras la reducción debe solicitarse siempre un estudio de imagen vascular. Sin embargo, debido a la presencia de una circulación pericapsular glenohumeral colateral profusa, puede existir pulso y una adecuada perfusión y capilaridad en los dedos de la mano, sin que ello descarte la existencia de una lesión vascular. Es decir, la ausencia de pulso puede indicar lesión vascular, pero su presencia no la descarta. La presencia de pulso arterial débil o asimétrico respecto al miembro contralateral nunca debe ser atribuido a vasoespasmo, y debe completarse un estudio de imagen vascular8.
El síntoma probablemente más útil para identificar una circulación distal inadecuada es la presencia de parestesias9, pues la lesión de la arteria axilar puede asociarse con lesión del plexo braquial hasta en el 60% de los casos, debido a la estrecha relación anatómica entre ambas. Mientras que la lesión vascular determina la viabilidad del miembro a corto plazo, es la lesión neurológica la que condicionará su funcionalidad a largo plazo. En los casos de isquemia lentamente progresiva las parestesias, la lividez de los dedos, la frialdad periférica o la debilidad del pulso radial pueden ser los únicos síntomas presentes. Otros signos menos frecuentes comprenden la aparición de un hematoma axilar expansivo, que puede ser pulsátil en el caso de un pseudoaneurisma o un hematoma declive que puede aparecer en la región anterosuperior del hemitórax ipsilateral. La aparición de este hematoma, aunque poco frecuente, es altamente indicativo de posible lesión de la arteria axilar. La tríada de hematoma axilar, pulso arterial ausente o débil y disestesias en el contexto de una luxación de hombro debe siempre poner al especialista en alerta de una posible lesión arterial asociada9.
En cuanto a pruebas de imagen, la ecografía vascular Doppler es un instrumento muy útil para el diagnóstico de lesiones vasculares, y en la mayoría de los casos es suficiente para su diagnóstico. Sin embargo, la ecografía vascular Doppler es una técnica operador-dependiente que puede infradiagnosticar el grado de compromiso vascular, por lo que debe completarse con la angio-TC, que permite identificar con exactitud no solo la localización exacta del trombo, sino también su extensión y la circulación colateral, aportando información útil en la toma de decisiones.
Aunque las técnicas de cirugía endovascular han mejorado significativamente10, la cirugía abierta sigue siendo el tratamiento de elección.
ConclusiónExisten pocos casos descritos en la literatura de trombosis arterial axilar por luxación de hombro secundarios a un mecanismo de baja energía y sin contexto de fractura, que además se presenten de forma insidiosa debido a tromboembolización distal. El conocimiento de este proceso patológico es de suma importancia para diagnosticarlo de forma temprana y precisa, y proceder a tratarlo de forma de urgente para garantizar la viabilidad y funcionalidad del miembro.
Nivel de evidenciaNivel de evidencia iv.