Una de las patologías más frecuentemente atendida en nuestro medio son las lesiones tendinosas que afectan al manguito rotador del hombro. Existen diferentes modalidades de tratamiento para las roturas masivas o irreparables. Desde hace unos años, se introdujo en el mercado una técnica poco invasiva basada en la colocación de un espaciador subacromial biodegradable. El objetivo del trabajo es analizar los resultados de nuestra experiencia con el uso de este dispositivo (InSpace®).
Material y métodoEn el estudio se recogen los resultados obtenidos en 25 pacientes con roturas irreparables del manguito rotador definidas mediante resonancia magnética (RM), en los que se les implantó un balón subacromial en nuestro centro en el periodo comprendido entre enero de 2015 hasta diciembre de 2017. Todos los pacientes fueron evaluados preoperatoriamente y un año después de la cirugía incluyendo la escala visual analógica (EVA), el test de Constant (CS) y el QuickDASH (QD).
ResultadosDe los 25 pacientes, cinco pacientes (20%) fueron intervenidos mediante artroscopia y 20 (80%) mediante abordaje abierto (mini-open). Un total de 22 pacientes completaron el año de seguimiento. A los 12 meses, el 64% (14/22) de los pacientes obtuvo una mejoría de al menos 10 puntos en el CS. Los pacientes partían de un CS promedio inicial de 32 puntos que mejoró hasta los 54,9 puntos de media en la evaluación postoperatoria a los 12 meses (Promedio de mejoría 22,9 puntos; p < 0,05). En cuanto a la evaluación del dolor, en nuestro estudio, el 87% (19/22) de los pacientes obtuvo una mejoría de al menos 2 puntos en la EVA a los 12 meses de seguimiento (p < 0,05). Los pacientes partían de una EVA media inicial de 8,7 que mejoró hasta los 3,7 puntos de media a los 12 meses. Un 73% de los pacientes contestaron estar satisfechos con la intervención y volverían a someterse a la cirugía.
ConclusiónLos resultados obtenidos en nuestra serie a un año de seguimiento hablan en favor de la utilización del balón subacromial de tipo InSpace®, como opción terapéutica disponible para pacientes con roturas irreparables del manguito rotador. Puede ser utilizado como procedimiento provisional, retrasando la necesidad de una cirugía más invasiva, o definitivo en los pacientes médicamente no candidatos a una artroplastia inversa. Es importante tener claras las indicaciones de este procedimiento para no cometer errores.
One of the most frequently treated pathologies in our department are tendon lesions that affect the rotator cuff of the shoulder. There are different types of treatment for massive or irreparable tears. For a few years, a low-invasive technique was introduced based on the placement of a biodegradable subacromial spacer. The objective of the work is to analyse the results of our experience with the use of this device (InSpaceTM).
Material and methodThe study collects the results obtained in 25 patients with irreparable ruptures of rotator cuff defined by RM, in which they were implanted a balloon subacromial in our centre in the period from January 2015 – until December 2017. All patients were evaluated preoperatively and one year after surgery including the visual analogue scale (VAS), the Constant test (CS) and the QuickDASH (QD).
ResultsOf the 25 patients, 5 patients (20%) were operated by arthroscopy and 20 (80%) By open approach (mini-open). A total of 22 patients completed the follow-up year. At 12 months, 64% of the patients obtained an improvement of at least 10 points in the CS. Patients departed from an initial average CS of 32 points that improved to 54.9 points of average in the postoperative evaluation at 12 months (average improvement 22.9 points; Value-p < 0.05). In terms of pain assessment, in our study, 87% of patients obtained an improvement of at least 2 points in the EVA at 12 months of follow-up (P-value < 0.05). Patients departed from an initial average EVA of 8.7 that improved to 3.7 points average at 12 months. 73% of the patients responded to be satisfied with the intervention and would return to the surgery.
ConclusiónThe results obtained in our series to one year of follow-up speak in favour of the use of the Subacromial Balloon (InSpaceTM), as a therapeutic option available for patients with irreparable ruptures of the rotator cuff. It can be used as an interim procedure, delaying the need for more invasive surgery, or as a definitive procedure in patients medically non-candidates for reverse arthroplasty. It is important to have clear indications of this procedure in order not to make mistakes.
Una de las patologías más frecuentemente atendidas en nuestro medio son las lesiones tendinosas que afectan al manguito rotador (MR) del hombro. El tratamiento de las lesiones reparables se realiza mediante técnicas artroscópicas o abiertas con buenos resultados. El debate existe en torno al tratamiento de elección en pacientes con roturas masivas o irreparables. A pesar de que no existe consenso en la definición de rotura masiva, se consideran aquellas en las que están afectados dos o más tendones, con una retracción medial de unos 3-5 cm; y se estima que una rotura es irreparable cuando los tendones no se pueden suturar de forma directa a la huella de inserción debido a su tamaño, a la retracción, a la calidad de los tejidos (infiltración grasa mayor del 50%, Goutallier grado 3-4)1 después de una correcta movilización y liberación de los extremos tendinosos lesionados2. En estos pacientes, se pueden plantear diferentes alternativas como son los desbridamientos amplios, las tenotomías de la porción larga del bíceps (PLB) las reparaciones parciales, las transferencias tendinosas, el uso de aloinjertos, la reconstrucción capsular superior3 o la artroplastia inversa.
Hace unos años se introdujo en el mercado una técnica poco invasiva basada en la colocación de un espaciador subacromial biodegradable tipo InSpace®. Como su nombre indica, la técnica consiste en introducir este dispositivo relleno de suero fisiológico en el espacio subacromial, a modo de espaciador entre el acromion y la cabeza humeral4. El espaciador está elaborado con un polímero biodegradable a los 12 meses, tras los cuales, el material se reabsorbe. La principal misión del espaciador es restaurar la biomecánica del hombro5, replicando el efecto de descenso de la cabeza humeral por los tendones del MR y reduciendo así la fricción subacromial.
La principal indicación de este procedimiento sería la disminución del dolor en pacientes afectos de roturas masivas e irreparables del MR, en los que se busca una alternativa previa a la realización de un procedimiento más invasivo como, por ejemplo, la realización de una artroplastia inversa de hombro. No obstante, se han descrito casos en la literatura, en los que también se ha utilizado este dispositivo en casos de rotura parcial del MR asociando sutura tendinosa junto con la implantación del Balón6,7.
Existen publicados una serie de criterios que orientan acerca de qué pacientes serían candidatos a la realización de esta intervención. En primer lugar, la edad, no estando aconsejado en menores de 50 años, pues en estos casos posiblemente existan alternativas mejores para la reconstrucción del manguito como son las transferencias tendinosas, o la reconstrucción capsular superior. En segundo lugar, el paciente debe mantener un correcto rango articular pasivo del hombro, no obteniéndose buenos resultados en el denominado hombro pseudoparalítico. Asimismo, no debe existir artrosis glenohumeral (indicado únicamente es estadios 1-2 de la Clasificación de Hamada)8. En pacientes con artrosis avanzada estaría indicado de entrada, la realización de una artroplastia inversa. Otro aspecto a tener en cuenta es que el dispositivo actúa únicamente aumentando el espacio subacromial, y por lo tanto ha de ser retenido en este compartimento, por lo que necesita «estabilidad» anatómica para su correcto funcionamiento. La estabilidad viene dada por la acción muscular del deltoides, aumentando la presión en el espacio, por el acromion en la región posterior y por el ligamento coracoacromial en la región anterior. En pacientes sometidos a intervenciones previas como acromioplastias, en las que la anatomía se ve alterada, se ha visto favorecida la migración del balón fuera del espacio subacromial, principalmente desplazamientos anteriores.
El objetivo del trabajo es analizar los resultados de nuestra experiencia con el uso de balones espaciadores biodegradables tipo InSpace® y comparar los resultados con los descritos en la literatura.
Material y métodosSe realizó un estudio prospectivo de una serie de casos consecutivos con roturas irreparables del manguito rotador, en los que se les implantó un balón subacromial, en el periodo comprendido entre enero de 2015 y diciembre 2017. Todas las intervenciones se realizaron en el mismo centro por tres cirujanos distintos.
Se consideraron roturas irreparables aquellas en las que no se pudo realizar una reconstrucción anatómica tras la cirugía. Todas ellas presentaban una rotura completa del supraespinoso con retracción de más de 3-4 cm y con una infiltración grasa mayor del 50% (Goutallier grado 3-4)1, definidas por RM. Un criterio importante fue que los pacientes conservaran un buen rango articular con la movilización pasiva del hombro. Otro de los criterios utilizados fue la ausencia de cambios degenerativos significativos en la radiología simple (Hamada 1-2)8. La decisión de llevar a cabo la cirugía se realizó después del fracaso del tratamiento no quirúrgico y la rehabilitación durante al menos seis meses. Todos los pacientes fueron informados sobre las características del tratamiento y dieron su consentimiento informado por escrito. A diferencia de otros trabajos publicados, no se asoció tenotomía del bíceps9 en todos los casos en los que el bíceps estaba presente. En este trabajo no incluimos el haber sido intervenido previamente como criterio de exclusión de nuestros pacientes.
El balón subacromial de tipo InSpace® se implantó en 25 pacientes, 20 mediante abordaje abierto (mini-open) y cinco de manera artroscópica según la técnica propuesta por el fabricante. Independientemente del tipo de abordaje, se seleccionó el tamaño adecuado del dispositivo midiendo el espacio entre borde lateral del troquíter y 1 cm medial al borde superior del reborde glenoideo. Una vez insertado, se comprobó la correcta colocación y su estabilidad mediante la movilización pasiva del hombro. Todos los pacientes fueron evaluados preoperatoriamente y un año después de la cirugía. Se realizó una evaluación que incluía la escala visual analógica (EVA), el test de Constant (CS) y el QuickDASH (QD). Se establecieron como variables principales de evolución satisfactoria, una mejoría de al menos 10 puntos en el test de Constant, una mejoría de al menos 2 puntos en la EVA, y un descenso de 15 puntos en el test QuickDASH. La técnica estadística usada para el análisis de las tres variables fue la t de Student. Se realizó un test de normalidad aplicando el test de Shapiro-Wilk, obteniendo p > 0,05 en las tres variables.
Los pacientes incluidos en el estudio siguieron el mismo protocolo de rehabilitación en nuestro centro. Tras la cirugía, se colocó un cabestrillo durante las primeras dos a tres semanas. Transcurrido este periodo, se inició un tratamiento rehabilitador dirigido a la recuperación del rango de movilidad y la fuerza.
ResultadosDe los 25 pacientes, cinco (20%) fueron intervenidos mediante artroscopia y 20 (80%) mediante abordaje abierto (mini-open). Un total de 22 pacientes completaron el año de seguimiento. Dos pacientes fueron excluidos por no realizar los controles clínicos indicados, y otro paciente no completó el estudio tras ser reintervenido, con extracción del material, por sospecha de infección.
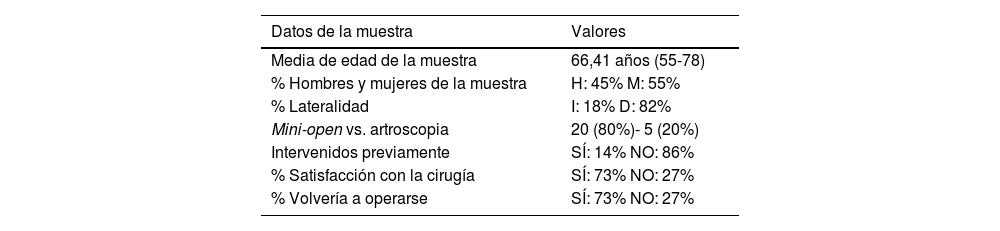
Los pacientes incluidos presentaban una media de edad de 66,4 años (rango 55-78 años) con una superioridad del sexo femenino (55%) frente al masculino (45%). La lateralidad fue predominantemente derecha (82%). De los pacientes que finalizaron el seguimiento, tres (14%) habían sido intervenidos previamente mediante la realización de acromioplastia asociando reparaciones del MR en dos de ellos.
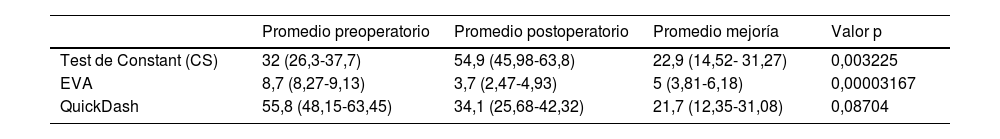
En cuanto a la evaluación funcional de los pacientes tras 12 meses de la cirugía, el 64% de los pacientes había mejorado al menos 10 puntos en el CS, observándose significación estadística (p = 0,003225). En cuanto a la evaluación del dolor, el 87% de los pacientes obtuvo una mejoría de al menos 2 puntos en la mejoría de la EVA a los 12 meses de seguimiento, observándose de nuevo significación estadística (p = 0,00003167). Por otro lado, a pesar de que el 64% de los pacientes obtuvo una mejoría de al menos 15 puntos en el QD, los resultados resultaron ser no significativos estadísticamente (p = 0,08704).
A todos los pacientes se les realizaron dos preguntas para valorar el grado de satisfacción con la cirugía. Un 73% de los pacientes contestaron estar satisfechos con la intervención y volverían a someterse a la cirugía.
De los casos incluidos en el estudio, un paciente tuvo que ser reintervenido a los 15 días de la intervención para la extracción del material, por sospecha de infección. En la extracción del implante se objetivó material de aspecto purulento que se extendía desde el tejido celular subcutáneo hasta la zona subacromial, alrededor del balón que estaba deshinchado. Los marcadores inflamatorios no mostraron alteraciones significativas, siendo la PCR de 5 mg/L. A nivel sistémico el paciente no tuvo fiebre ni malestar general. Los cultivos fueron negativos. Ante estos resultados el diagnóstico final fue una reacción a cuerpo extraño.
Fuera del periodo de seguimiento, a los 18 meses de la cirugía, un paciente fue reintervenido debido a la no mejoría clínica realizándose una artroplastia inversa de hombro.
DiscusiónSi atendemos a los objetivos principales del balón subacromial tipo InSpace®, que son principalmente mejorar el dolor y restaurar la función de la articulación, consideramos que los resultados obtenidos en nuestro estudio son consistentes en favor de la utilización del dispositivo. Si los comparamos con otros trabajos, hemos conseguido reproducir parcialmente los resultados satisfactorios de Senekovic et al.6 y Gervasi et al.10, dos de las publicaciones que analizan series de casos con resultados positivos. Por otro lado, nuestros resultados no son concordantes con los obtenidos en el estudio de Lorente et al.11. Comparando los pacientes de nuestro estudio con estos otros, observamos que el tamaño muestral del estudio es similar al de Senekovic et al. (n = 24) y superior al de Gervasi et al. (n = 15) y Lorente et al. (n = 15). La edad media de nuestro grupo 66,4 años, es inferior, aunque prácticamente similar a la de los grupos de Senekovic et al. (68,8 años) y Lorente et al. (69,4 años), y bastante inferior a la del grupo de Gervasi et al. (74,6 años).
En nuestro estudio, a los 12 meses de seguimiento, el 64% (14/22) de los pacientes obtuvo una mejoría de al menos 10 puntos en el CS. Los pacientes partían de un CS promedio inicial de 32 puntos que mejoró hasta los 54,9 puntos de media en la evaluación postoperatoria a los 12 meses (promedio de mejoría 22,9 puntos; p < 0,05). Gervasi et al., en una serie de 15 pacientes (siete hombres, ocho mujeres) de 74,6 años de media, a los 12 meses de seguimiento, un 85% mostró cambios de al menos 15 puntos en el CS. Los pacientes partían de un Constant medio de 31,9 inicial que mejoró hasta los 69,8 puntos de media en la evaluación postoperatoria a los 12 meses. Senekovic et al. presentaron una serie de 24 pacientes (12 mujeres, 12 hombres) de 68,8 años de media, en el cual, a los cinco años de seguimiento, un 84,6% de los pacientes de la serie presentó una mejora de al menos 15 puntos en el CS y un 61,54% de al menos 25 puntos. Nuestros resultados se diferencian de los observados en el estudio de Lorente et al., en los que en una serie de 15 pacientes (11 mujeres/cuatro hombres) cuando se evaluó la variable principal (mejora clínicamente relevante del Constant y ausencia de reintervención) solo ocho pacientes (53,3%) cumplían esos criterios. Por lo tanto, la tasa de éxitos a un año de estos sujetos fue del 53,3%.
En cuanto a la evaluación del dolor, en nuestro estudio, el 87% (19/22) de los pacientes obtuvo una mejoría de al menos 2 puntos en la mejoría de la EVA a los 12 meses de seguimiento (p < 0,05). Los pacientes partían de una EVA media inicial de 8,7 que mejoró hasta los 3,7 puntos de media en la evaluación postoperatoria a los 12 meses. Gervasi et al., describen una mejoría de 6,4 puntos en la evaluación subjetiva del dolor (utilizando las escalas incluidas en el CS y en la American Shoulder and Elbow Society [ASES]). Refieren además que la mejoría del dolor se inicia tras dos semanas de la implantación del balón. Senekovic et al., refieren que los pacientes experimentan una mejoría significativa del dolor empezando la primera semana tras la cirugía. Esta mejoría se mantiene e incluso aumenta, siendo estadísticamente positiva, durante el seguimiento posterior (tres años, promedio mejoría 6,11 puntos [p < 0,05]). En nuestra serie, a pesar de no tener datos objetivos recogidos a las dos semanas ni en los primeros meses de evolución tras la cirugía, observamos que la mejoría del dolor se experimenta a lo largo de los meses. Inicialmente, muchos de los pacientes no percibían una clara mejoría, no obstante, al año de evolución, la diferencia apreciable es claramente significativa. Dado que uno de los objetivos principales del balón, es la mejoría del dolor, consideramos que los resultados pueden ser considerados positivos.
Una alternativa a la utilización del balón subacromial sería la técnica consistente en la reconstrucción capsular superior del hombro con un autoinjerto de fascia lata, descrita por Mihata et al.3 en el 2013. En su trabajo, presentan los resultados clínicos de una serie de 24 hombros de 23 pacientes con roturas masivas irreparables del manguito rotador. Describen buenos resultados, con una mejoría postoperatoria tanto en la evaluación funcional -ASES-: incremento de 23,5 a 92,9 puntos (p < 0,0001) como en el aumento del rango articular (aumento de la flexión activa: de 84° a 148° [p < 0,001]), y de la rotación externa: de 26° a 40° (p < 0,01)] a 34,1 meses de seguimiento medio. Si bien es una alternativa quirúrgica, esta intervención a diferencia de la técnica del balón subacromial, es técnicamente más exigente y se considera que los resultados dependan muchas veces de la experiencia del cirujano.
Hipótesis acerca de los malos resultadosExisten distintas hipótesis acerca del por qué se obtienen en ocasiones malos resultados tras la implantación del balón. Una de ellas es la migración precoz del dispositivo fuera del espacio subacromial y la otra es el fallo mecánico del implante. A lo largo de nuestra experiencia en los últimos tres años hemos tenido tres casos (pacientes no incluidos en el estudio) de migraciones anterolaterales del balón confirmados por pruebas de imagen (ECO/RM). Dos de ellos habían sido intervenidos previamente realizándose acromioplastia con sección del ligamento coracoacromial asociado a una reparación del MR. Los pacientes tuvieron que ser reintervenidos para la extracción del dispositivo. En referencia al fracaso mecánico del implante, se postulan dos hipótesis principales; una podría ser un fallo en el sellado tras ser rellenado con suero fisiológico (caso incluido en el estudio donde el material implantado fue retirado por reacción a cuerpo extraño a los 15 días de la intervención, el balón estaba deshinchado), y la otra por una reabsorción precoz del dispositivo previa a los 12 meses, como describen en su artículo Lorente et al.11
Otro hecho que pudiera justificar una evolución no satisfactoria mediante el empleo del balón sería el no asociar una estabilización de los rotadores anteriores y posteriores en la medida de lo posible. Consideramos que la reparación parcial asociada de los músculos del manguito rotador podría contribuir a una mejor evolución de los pacientes. Algunos autores, describen la asociación de la reparación parcial con la técnica del balón subacromial con buenos resultados12,13.
Al margen de las distintas hipótesis postuladas, pensamos que el motivo principal de una evolución no satisfactoria es una mala indicación quirúrgica. El balón es un dispositivo, cuya función principal es disminuir el dolor en pacientes con un MR no reparable, en los que se busca una alternativa previa a la realización de un procedimiento más invasivo. Como se ha explicado en la introducción, consideramos que el paciente ideal es una persona con una edad superior a los 50 años, con una lesión no reparable del MR, en ausencia de artrosis glenohumeral, que conserve un buen rango articular pasivo del hombro y que no haya sido intervenido previamente. Se ha observado que los pacientes sometidos a intervenciones previas en las que la anatomía se percibe alterada, puede favorecerse la migración del balón fuera del espacio subacromial. La mayoría de los desplazamientos descritos del balón han sido anteriores, por lo que consideramos que una de las estructuras más importantes para estabilizar el dispositivo es, junto con el borde anterior del acromion, el ligamento coracoacromial, y por tanto esta estructura ha de estar preservada (tablas 1-3).
Datos descriptivos de la muestra
| Datos de la muestra | Valores |
|---|---|
| Media de edad de la muestra | 66,41 años (55-78) |
| % Hombres y mujeres de la muestra | H: 45% M: 55% |
| % Lateralidad | I: 18% D: 82% |
| Mini-open vs. artroscopia | 20 (80%)- 5 (20%) |
| Intervenidos previamente | SÍ: 14% NO: 86% |
| % Satisfacción con la cirugía | SÍ: 73% NO: 27% |
| % Volvería a operarse | SÍ: 73% NO: 27% |
Comparación de Test Constant, EVA y QuickDASH, antes y después de la implantación del balón subacromial a los 12 meses. Análisis estadístico
| Promedio preoperatorio | Promedio postoperatorio | Promedio mejoría | Valor p | |
|---|---|---|---|---|
| Test de Constant (CS) | 32 (26,3-37,7) | 54,9 (45,98-63,8) | 22,9 (14,52- 31,27) | 0,003225 |
| EVA | 8,7 (8,27-9,13) | 3,7 (2,47-4,93) | 5 (3,81-6,18) | 0,00003167 |
| QuickDash | 55,8 (48,15-63,45) | 34,1 (25,68-42,32) | 21,7 (12,35-31,08) | 0,08704 |
Diferencia entre abordaje abierto (mini-open) y artroscópico expresado con base en la satisfacción con la cirugía
| Abordaje | Total | Buena evolución (satisfacción con la intervención) | Mala evolución (no satisfacción con la intervención) |
|---|---|---|---|
| Mini-open | 17 | 13 (76%) | 4 (24%) |
| Artroscopia | 5 | 3 (60%) | 2 (40%) |
Algunos aspectos de nuestro diseño y de la muestra son discutibles. Una de las limitaciones de nuestro estudio es el haber utilizado en el análisis muestral dos tipos distintos de abordaje (MINI-open [n = 17] vs. artroscopia [n = 5]). Otra de las limitaciones es el no incluir el haber sido intervenido previamente como criterio de exclusión de nuestros pacientes. No se realizó la exclusión de estos pacientes, ya que ha sido a través de este estudio y de nuestra experiencia con la técnica, cuando hemos aprendido y considerado que la preservación de una anatomía no alterada puede favorecer la utilización y los buenos resultados con este dispositivo. El hecho de analizar en la misma población los pacientes reintervenidos con los pacientes de primera cirugía, puede haber afectado a la muestra y a nuestros resultados.
Perspectivas futurasOtro de los propósitos de esta intervención es ser poco invasiva. Gervasi et al.10 en su artículo describen una técnica basada en la colocación del balón guiada por fluoroscopia utilizando anestesia local. Mediante una incisión de 1,5 cm en lo que sería el portal artroscópico lateral, se introduce el dispositivo evaluando mediante escopia su correcta colocación. Describen un tiempo medio de intervención de 10 minutos. No especifican complicaciones inmediatas con esta técnica. Al ser un procedimiento poco invasivo, se podría realizar de manera ambulatoria, sin necesidad de ingreso por parte de los pacientes. Es una opción para considerar de cara a indicaciones futuras.
ConclusiónLos resultados obtenidos en nuestra serie a un año de seguimiento hablan en favor de la utilización del balón subacromial tipo InSpace®, como opción terapéutica disponible para pacientes con roturas irreparables del MR. Puede ser utilizado como procedimiento provisional, retrasando la necesidad de una cirugía más invasiva, o como método definitivo en los pacientes médicamente no candidatos a una artroplastia inversa. Un 73% de los pacientes incluidos en el estudio expresan estar satisfechos con la intervención. Como se explica en la discusión, es importante tener claras las indicaciones de este procedimiento para no cometer errores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.