La pandemia de COVID-19ha incrementado la magnitud de enfermedades mentales como la depresión no solo entre la población general, sino también en el personal de salud. En Perú no se conocen la prevalencia y los factores asociados con depresión en personal de salud. El objetivo es determinar la prevalencia e identificar los factores asociados con depresión en el personal de salud, en el contexto de la pandemia por SARS-CoV-2.
MétodosSe realizó un estudio transversal analítico entre mayo y septiembre, 2020 en establecimientos de salud. Se incluyó una muestra de 136 trabajadores de la salud y se aplicó una encuesta para recoger los datos. La variable dependiente depresión se midió con la escala autoaplicada de Zung. Para identificar los factores asociados, se realizaron análisis bivariado y multivariado por regresión logística con STATA v 14.
ResultadosLa prevalencia de depresión es del 8,8% (IC95%, 4,64-14,90). Se asociaron con depresión el antecedente de tener familiar o amigo muerto por COVID-19 (OR= 6,78; IC95%, 1,39-32,90; p = 0,017). En cambio, se encontró que el uso de equipos de protección personal (EPP) es un factor protector contra la depresión (OR=0,03; IC95%, 0,004-0,32; p = 0,003).
ConclusionesAproximadamente 1 de cada 10 profesionales y técnicos de salud sufrió depresión durante la pandemia de COVID-19 en este estudio. Además, el antecedente de tener familiares o amigos muertos por COVID-19 se asoció negativamente con depresión y el uso de EPP se identificó como factor protector contra la depresión.
The COVID-19 pandemic has increased the magnitude of mental illnesses such as depression, not only in the general population, but also in healthcare personnel. However, in Peru the prevalence, and the associated factors for developing depression in healthcare personnel, are not known. The objective was to determine the prevalence and identify the factors associated with depression in healthcare personnel, in the context of the SARS-CoV-2 pandemic.
MethodsAn analytical cross-sectional study was carried out from May to September, 2020 in healthcare establishments. A sample of 136 health workers were included and a survey was applied to collect the data. Depression as a dependent variable was measured using the Zung self-report scale. To identify the associated factors, the bivariate and multivariate analysis was performed by logistic regression with STATA v 14.
ResultsThe prevalence of depression was 8.8% (95%CI, 4.64-14.90). Having a family member or friend who had died from COVID-19 was associated with depression (OR=6.78; 95%CI, 1.39-32.90; P = 0.017). Whereas the use of personal protective equipment was found to be a protective factor against developing depression (OR = 0.03; 95%CI, 0.004-0.32; P = 0.003).
ConclusionsApproximately 1 in 10 healthcare professionals and technicians developed depression during the COVID-19 pandemic in this study. In addition, having relatives or friends who had died from COVID-19 was negatively associated with depression and use of personal protective equipment was identified as a protective factor.
En noviembre de 2019, un brote de neumonía atípica de origen desconocido apareció en la ciudad de Wuhan, China1. A las pocas semanas, se identificó que el agente etiológico era un nuevo betacoronavirus, SARS-CoV-21, que pertenece a la misma familia del SARS y el MERS2. Estos virus ocasionan enfermedades zoonóticas (transmitidas de animales a humanos)3.
Las manifestaciones clínicas de la infección por SARS-CoV-2 varían desde la forma leve (el 81% de los casos sintomáticos) a la forma grave, caracterizada por neumonía, acompañada de disnea, taquipnea y disminución de saturación de oxígeno4 y, por último, la forma crítica, donde puede haber insuficiencia respiratoria, shock séptico y/o disfunción multiorgánica4. Los síntomas aparecen hasta 2 semanas después de la exposición a una persona enferma; sin embargo, la media del periodo de incubación varía, de 3-7 (mediana, 5,1) días4.
Al 18 de octubre de 2021, en el mundo se habían reportado 240.805.141 casos confirmados, de los que fallecieron 4.901.012. Estados Unidos ocupaba el primer lugar (44.937.514) casos y Perú había reportado 2.189.165 casos confirmados y 199.816 defunciones (letalidad, 9,1%)5 desde la detección del primer caso importado confirmado el 5 de marzo de 20206, lo que se explicaría por las inadecuadas estrategias implementadas al inicio de la pandemia, la escasez de recursos humanos y el inadecuado conocimiento que se tenía sobre esta enfermedad. En el departamento de Piura, al 16 de octubre de 2021 se había informado de 87.997 casos y 11.962 defunciones (letalidad, 13,5%)7.
Los servicios de salud de Perú están organizados en el primer nivel (I1-I4) de baja complejidad, se desarrollan actividades de promoción y protección específica, el segundo nivel (II1-II2) de complejidad intermedia y el tercer nivel (III1-III2) de alta complejidad y especialización8. Para enfrentar la pandemia, en el primer nivel al inicio de la pandemia, muchos de los servicios de salud atendieron solo casos de urgencia y emergencia, y se redujeron drásticamente las consultas ambulatorias. Después se reforzó la identificación, el diagnóstico, el seguimiento de los casos y la movilización de recursos para el tratamiento y control de los casos de COVID-19 y los contactos de infecciones respiratorias agudas (IRA) leves9. En cambio, en Chile, la atención primaria tempranamente asumió el rol en el diagnóstico de la COVID-19, además, de la implementación de medidas de aislamiento de casos y al estudio de sus contactos10.
En contraste con la población general, el personal de salud está en mayor riesgo de infección por SARS-CoV-2 debido a una mayor exposición que la población general11. El riesgo de este grupo y sus familiares de contraer la infección genera un aumento del estrés, lo que condiciona que esta población tenga un mayor riesgo de algún tipo de trastorno mental como depresión y ansiedad, los de mayor prevalencia12.
En 2015, la depresión fue la tercera causa de discapacidad en el mundo13. Su fisiopatología sigue sin entenderse, lo que se conoce es que existe un desequilibrio de neurotransmisores monoaminérgicos (serotonina, norepinefrina, dopamina o las tres)14. Para su diagnóstico se requieren 5 o más síntomas presentes en un periodo de 2 semanas15. Uno de los principales síntomas es un estado de ánimo deprimido, anhedonia (pérdida del interés o placer al realizar cosas que antes generaban placer), además de cambios en el apetito o el peso, dificultades para dormir (insomnio o hipersomnia), entre otros16. Asimismo, en Perú las prevalencias de depresión en médicos residentes en estudios prepandémicos variaban entre el 13,3 y el 14,6%17,18.
En Perú se desconoce la prevalencia de depresión en el personal de salud en el contexto de la pandemia por COVID-19 y tampoco se han identificado los factores asociados, pese a ser un país con una de las tasas de mortalidad más altas del mundo5. En otros países se han realizado estudios de prevalencia de depresión y los factores asociados en personal de salud expuesto a casos sospechosos o confirmados de SARS-CoV-2. En una revisión sistemática realizada durante la pandemia por SARS-CoV-2, la prevalencia global fue del 22,8%. Además, en 2 estudios individuales que utilizaron la escala Zung, la prevalencia varía del 32,81 al 50,4%15,16. En el hospital universitario regional dos Campos Gerai fue del 25% y ser mujer, tener 21-30 años y ser soltera se asociaron con depresión19.
Conocer la magnitud e identificar los factores asociados con depresión en el personal de salud es de mucha utilidad para el abordaje multidisciplinario de la depresión20, sobre todo en un contexto de brechas importantes de recursos humanos en la primera línea21 y la escasa disponibilidad de EPP22.
Por ello, el objetivo de este estudio es determinar la prevalencia e identificar los factores asociados con depresión en personal de salud, en el contexto de la pandemia de COVID-19.
MétodosDiseño y descripción del estudioEs un estudio observacional de diseño transversal analítico para determinar la prevalencia y los potenciales factores asociados con depresión en el personal de salud de 5 establecimientos de salud de la Subregión Luciano Castillo Colona, en el departamento de Piura, Perú, en el marco de la pandemia por COVID-19.
Para este estudio se empleó la escala de Zung, validada en Perú por Novara et al. en 1985 con 178 pacientes que acudían a consulta externa del Instituto de Salud Mental Honorio Delgado-Hideyo Noguchi con α = 0,75, lo cual indica una buena confiabilidad del instrumento23. Si el participante alcanza una puntuación ≥ 50, la variable de respuesta es depresión24.
Población de estudioLa población es el personal de salud (profesionales y técnicos) que atendía a pacientes con COVID-19 y otras enfermedades en 5 establecimientos de salud durante la pandemia, seleccionados por la facilidad de acceso, que son los de mayor capacidad resolutiva en la costa de la Subregión de Salud Luciano Castillo Colona, en el departamento de Piura, con una población asignada estimada en 951.311 habitantes.
Tamaño y selección muestralEl tamaño muestral se determinó con el correspondiente instrumento del programa Epi.Info versión 7.1.5.2 del Centers for Diseases Control and Prevention de Estados Unidos.
Para ello se tomaron en cuenta los siguientes parámetros: nivel de confianza del 95%, prevalencia de depresión esperada del 45,6%25 al momento de aprobarse el proyecto del estudio y una precisión del 7%. El tamaño mínimo calculado fue 125 y, además, se consideró agregar un 30% para reducir el problema de la tasa de falta de respuesta, con lo cual se consideró una muestra final de 163 participantes. Se los seleccionó mediante muestreo probabilístico estratificado con afijación proporcional al tamaño del tipo de personal y por establecimiento de salud con base en el marco muestral proporcionado por el área de personal de cada establecimiento de salud y en coordinación con la Oficina de Epidemiología de la Subregión de Salud Luciano Castillo Colona.
Evaluación de los síntomas de depresiónLos síntomas de depresión se evaluaron con la escala de Zung, que consta de 20 ítems. Algunos ítems se redactaron como sintomáticamente positivos calificados en una escala de 4 a 1 (poco tiempo, en algunas ocasiones, buena parte del tiempo y la mayor parte del tiempo) y otros fueron sintomáticamente negativos calificados en una escala de 1 a 4. La escala utiliza un algoritmo de puntuación estandarizado con un umbral ≥ 50 puntos para definir el síntoma de depresión y una amplitud de puntuación total de 20 a 8023.
CovariablesSe incluyeron variables demográficas: edad (expresada en años), sexo (varones y mujeres), estado civil (casado, soltero, separado, divorciado y viudo), profesión u ocupación (médico, enfermero, tecnólogo médico, obstetra, biólogo y técnico), categoría del establecimiento de salud según la norma peruana (I-4, II-1 y II-2), tipo de vínculo laboral (nombrado, contrato administrativo de servicios-CAS, servicio de terceros, contrato a plazo fijo y otros), servicio donde labora (hospitalización, emergencia, triaje, unidad de cuidados intensivos [UCI], laboratorio y otros) y enfermedades crónicas (sí o no). Las variables independientes fueron: familiares o amigos infectados por SARS-CoV-2 (sí, no), familiares o amigos muertos por COVID-19 (sí, no), tipos de pacientes que atiende (con sospecha de infección por SARS-CoV-2 o por otras causas) y si recibió equipos de protección personal (EPP) (sí, no). Para realizar un mejor análisis, se decidió recategorizar las variables que presentaban valores mínimos o nulos: estado civil (casado, soltero y otros: separado, divorciado y viudo), profesión (enfermero, médico, técnico y otros: tecnólogo médico, biólogo y obstetra), tipo de contrato (nombrado, contrato CAS y otros: contrato plazo fijo, servicios tercerizados y otros) y servicio donde trabaja (emergencia, otros: consulta externa, obstetricia, etc.), hospitalización, UCI, laboratorio y triaje.
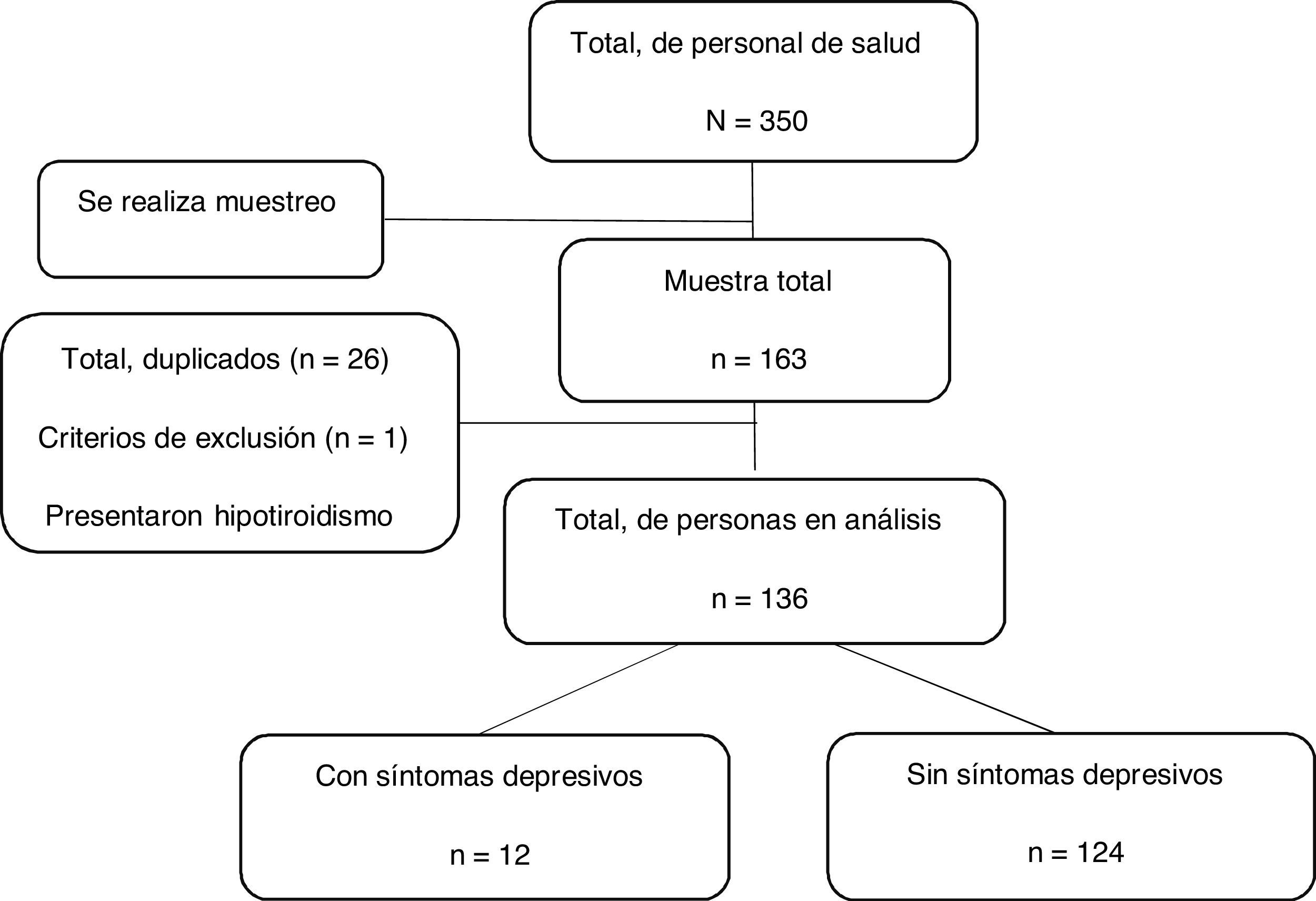
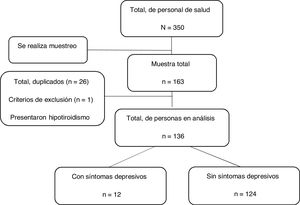
Análisis estadísticoLos datos del estudio se recopilaron mediante una encuesta online en Google Formularios. Para un adecuado registro de los datos, se capacitó mediante Zoom a los responsables de epidemiología de cada establecimiento, quienes recibieron la lista del personal seleccionado para ubicarlo y pedirle que ingresara a completar la encuesta. Una vez terminada la encuesta, los datos se exportaron a una base de datos en MS-Excel para ordenarlos y codificarlos. Además, 2 investigadores realizaron un control de calidad independiente y se eliminaron los duplicados por consenso (fig. 1). Para ello, se tuvo en cuenta la presencia de 2 registros idénticos ingresados en la misma fecha y con una diferencia muy corta en minutos o segundos entre el primer y el segundo registro.
Para el análisis estadístico se utilizó STATA v. 16. Para describir las variables categóricas, se utilizaron frecuencias absolutas y relativas. De las variables numéricas se evaluó la normalidad y se presentaron las medianas [intervalo intercuartílico] si tenían distribución no normal. Para el análisis bivariado de las variables categóricas, se utilizó la prueba de la χ2 o el test exacto de Fisher con base en los supuestos estadísticos. Se consideró que había diferencias significativas si p < 0,05. En el caso de la edad, se evaluó su normalidad mediante la prueba de Shapiro-Wilk y la homogeneidad de varianzas por el test de Levene; al ser una variable de distribución normal, para la comparación de medias se aplicó la prueba de la de t de Student para muestras independientes. Para identificar los factores asociados con la prevalencia de depresión, se calcularon las odds ratio (OR) brutas mediante regresión logística multivariada, tras verificar que la prevalencia de la depresión era < 10%. Se consideró como variable dependiente la depresión y como independientes las variables sociodemográficas y relacionadas con SARS-CoV-2. Para la identificación final de los factores asociados, se calcularon las OR ajustadas (ORa). Los resultados con p ≤ 0,05 se incluyeron en el cálculo de las OR mediante regresión logística. Las OR se presentan considerando un intervalo de confianza de 95% (IC95%) y p < 0,05. Asimismo se ajustaron por variables confusoras (edad, sexo y familiares o amigos muertos por COVID-19), de acuerdo con estudios previos16,25.
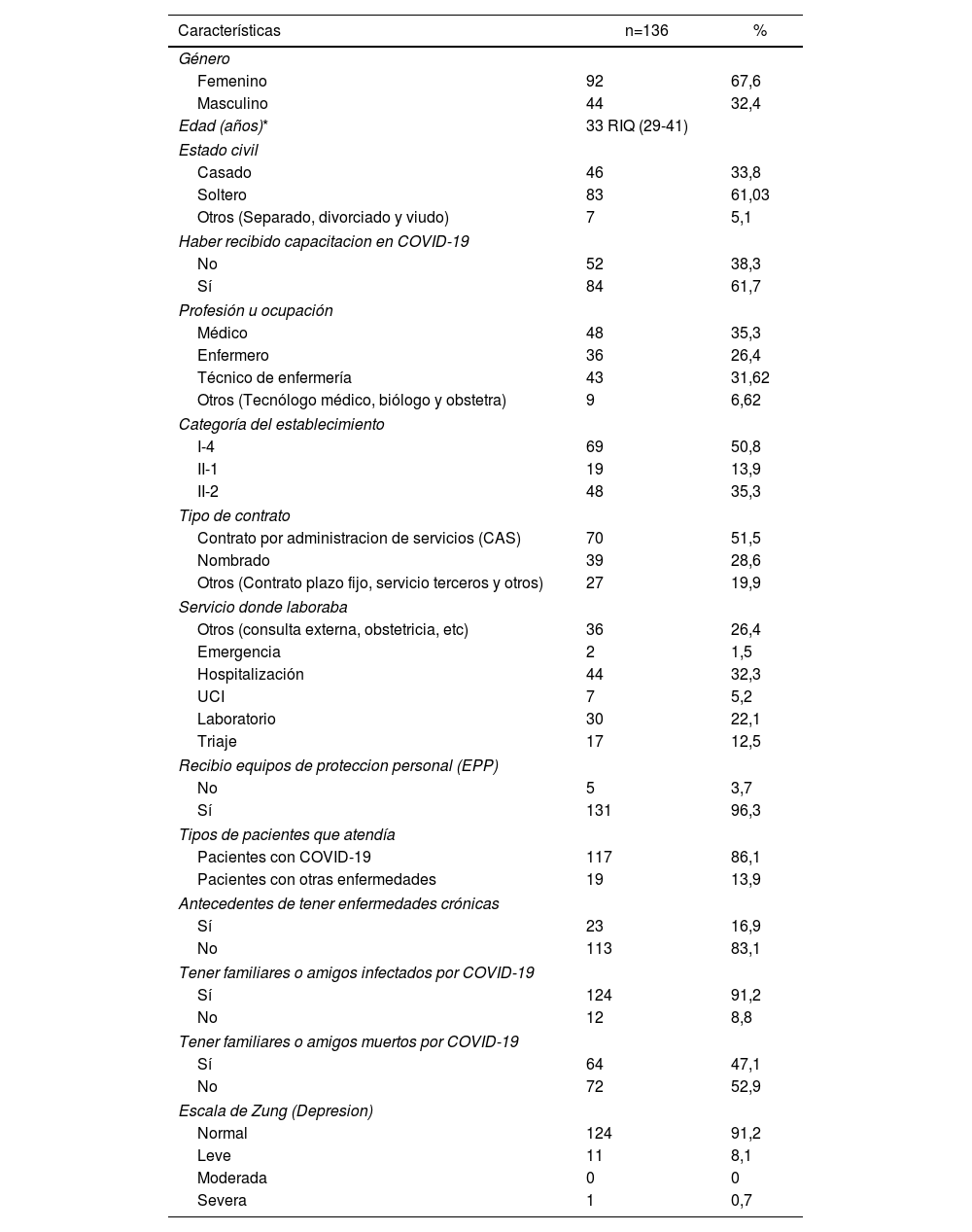
ResultadosAnálisis descriptivo de las variablesCaracterísticas de los participantesA través de una encuesta en línea, este estudio transversal encuestó a 136 participantes (figura 1), cuyas características se presentan en la tabla 1. Se observa que la mediana de edad es 33 [29-41] años; el 67,7% (92) eran muejres y la mayoría estaban solteros (61%; 83). Con respecto a las demás características, el 35,3% (48) eran médicos; el 50,8% (69) pertenecían a establecimientos categorizados como I-4, el 51,5% (70) estaban contratados bajo la modalidad de CAS, el 32,3% (44) laboraban en el servicio de hospitalización y el 83,1% respondió que no padecía ninguna enfermedad crónica. Con respecto a las variables relacionadas con SARS-CoV-2, el 61,7% (84) recibió capacitación, el 91,2% (124) tenía algún familiar o amigo infectado por SARS-CoV-2, el 47,1% (64) tenía algún familiar o amigo fallecido por COVID-19, el 86,1% (117) atendía a pacientes infectados con SARS-CoV-2 y el 96,3% (131) recibió equipos de protección personal.
Características del personal de salud, departamento de Piura, Perú, 2020
| Características | n=136 | % |
|---|---|---|
| Género | ||
| Femenino | 92 | 67,6 |
| Masculino | 44 | 32,4 |
| Edad (años)* | 33 RIQ (29-41) | |
| Estado civil | ||
| Casado | 46 | 33,8 |
| Soltero | 83 | 61,03 |
| Otros (Separado, divorciado y viudo) | 7 | 5,1 |
| Haber recibido capacitacion en COVID-19 | ||
| No | 52 | 38,3 |
| Sí | 84 | 61,7 |
| Profesión u ocupación | ||
| Médico | 48 | 35,3 |
| Enfermero | 36 | 26,4 |
| Técnico de enfermería | 43 | 31,62 |
| Otros (Tecnólogo médico, biólogo y obstetra) | 9 | 6,62 |
| Categoría del establecimiento | ||
| I-4 | 69 | 50,8 |
| II-1 | 19 | 13,9 |
| II-2 | 48 | 35,3 |
| Tipo de contrato | ||
| Contrato por administracion de servicios (CAS) | 70 | 51,5 |
| Nombrado | 39 | 28,6 |
| Otros (Contrato plazo fijo, servicio terceros y otros) | 27 | 19,9 |
| Servicio donde laboraba | ||
| Otros (consulta externa, obstetricia, etc) | 36 | 26,4 |
| Emergencia | 2 | 1,5 |
| Hospitalización | 44 | 32,3 |
| UCI | 7 | 5,2 |
| Laboratorio | 30 | 22,1 |
| Triaje | 17 | 12,5 |
| Recibio equipos de proteccion personal (EPP) | ||
| No | 5 | 3,7 |
| Sí | 131 | 96,3 |
| Tipos de pacientes que atendía | ||
| Pacientes con COVID-19 | 117 | 86,1 |
| Pacientes con otras enfermedades | 19 | 13,9 |
| Antecedentes de tener enfermedades crónicas | ||
| Sí | 23 | 16,9 |
| No | 113 | 83,1 |
| Tener familiares o amigos infectados por COVID-19 | ||
| Sí | 124 | 91,2 |
| No | 12 | 8,8 |
| Tener familiares o amigos muertos por COVID-19 | ||
| Sí | 64 | 47,1 |
| No | 72 | 52,9 |
| Escala de Zung (Depresion) | ||
| Normal | 124 | 91,2 |
| Leve | 11 | 8,1 |
| Moderada | 0 | 0 |
| Severa | 1 | 0,7 |
La prevalencia general de depresión fue del 8,8% (IC95%, 4,64-14,90); entre los que atienden únicamente a pacientes con COVID-19 sospechada o confirmada fue del 9,4% (11/117) y entre quienes atienden a otros tipos de pacientes, del 5,3% (1/19), sin significación estadística. La prevalencia de depresión por profesiones fue: enfermeros, 1,4%; médicos, 3,6%; técnicos, 3% y otras profesiones, 0,7%. La media de puntuaciones de la escala de Zung fue 36,6 puntos (tabla 1), con distribución no normal y homogeneidad de varianzas. Según los puntos de corte de la escala de Zung, < 50 puntos es un paciente normal (sin depresión), de 50 a 59 es depresión leve, 60-69 es depresión moderada y > 70 es depresión grave. Se observó que el 91,2% (n = 124) no tenía depresión y el 8,8% (n = 12) sí; de ellos, 11 tenían depresión leve y solo 1, depresión grave.
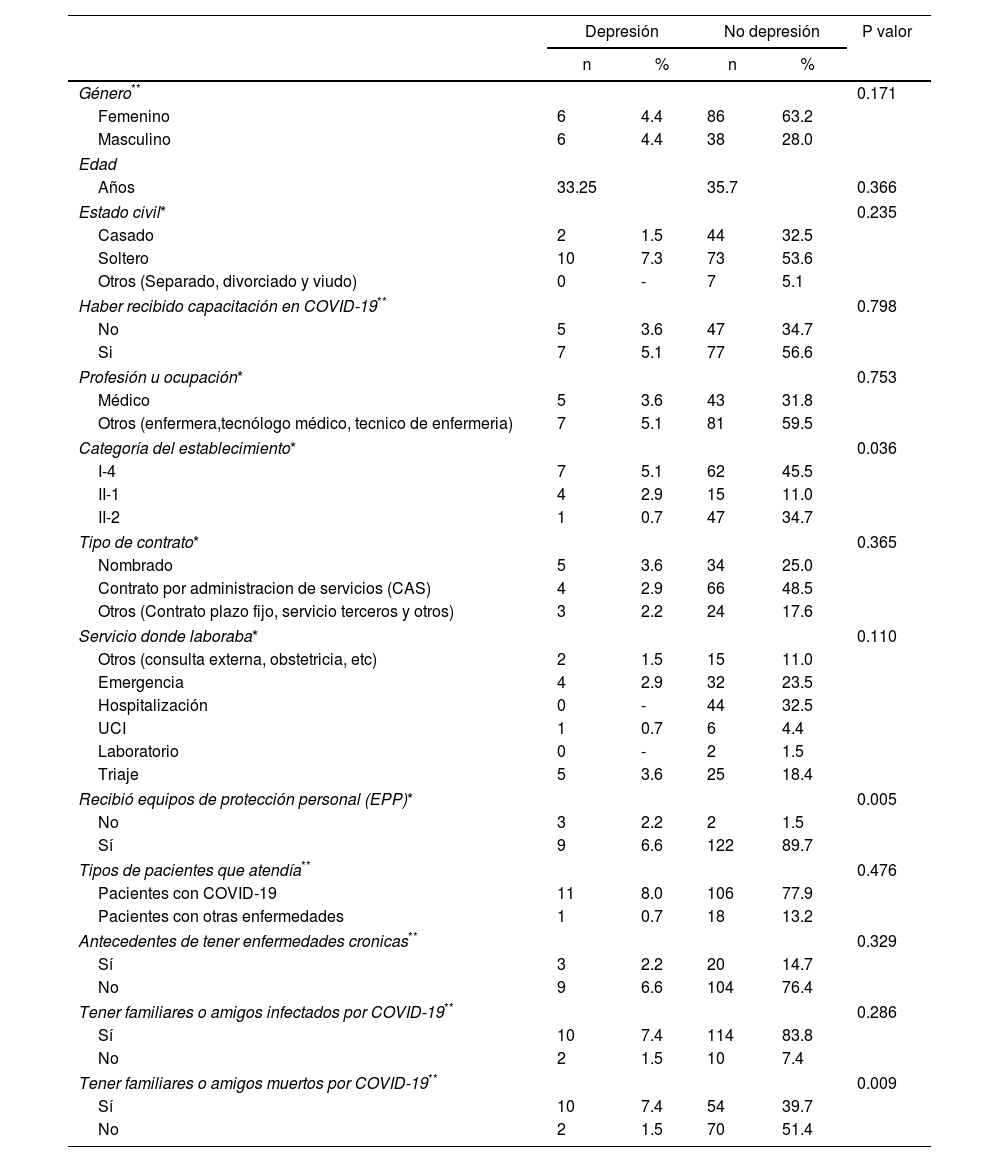
Análisis bivariadoLa categoría del establecimiento, haber recibido EPP y tener un familiar o amigo muerto por COVID-19 tienen relación significativa con depresión (tabla 2). Para el análisis bivariado se decidió categorizar la variable profesión, dividida en médicos y otras profesiones; aun así, no resultó estadísticamente significativo.
Análisis bivariado en personal de salud, departamento de Piura, Perú, 2020
| Depresión | No depresión | P valor | |||
|---|---|---|---|---|---|
| n | % | n | % | ||
| Género** | 0.171 | ||||
| Femenino | 6 | 4.4 | 86 | 63.2 | |
| Masculino | 6 | 4.4 | 38 | 28.0 | |
| Edad | |||||
| Años | 33.25 | 35.7 | 0.366 | ||
| Estado civil* | 0.235 | ||||
| Casado | 2 | 1.5 | 44 | 32.5 | |
| Soltero | 10 | 7.3 | 73 | 53.6 | |
| Otros (Separado, divorciado y viudo) | 0 | - | 7 | 5.1 | |
| Haber recibido capacitación en COVID-19** | 0.798 | ||||
| No | 5 | 3.6 | 47 | 34.7 | |
| Si | 7 | 5.1 | 77 | 56.6 | |
| Profesión u ocupación* | 0.753 | ||||
| Médico | 5 | 3.6 | 43 | 31.8 | |
| Otros (enfermera,tecnólogo médico, tecnico de enfermeria) | 7 | 5.1 | 81 | 59.5 | |
| Categoría del establecimiento* | 0.036 | ||||
| I-4 | 7 | 5.1 | 62 | 45.5 | |
| II-1 | 4 | 2.9 | 15 | 11.0 | |
| II-2 | 1 | 0.7 | 47 | 34.7 | |
| Tipo de contrato* | 0.365 | ||||
| Nombrado | 5 | 3.6 | 34 | 25.0 | |
| Contrato por administracion de servicios (CAS) | 4 | 2.9 | 66 | 48.5 | |
| Otros (Contrato plazo fijo, servicio terceros y otros) | 3 | 2.2 | 24 | 17.6 | |
| Servicio donde laboraba* | 0.110 | ||||
| Otros (consulta externa, obstetricia, etc) | 2 | 1.5 | 15 | 11.0 | |
| Emergencia | 4 | 2.9 | 32 | 23.5 | |
| Hospitalización | 0 | - | 44 | 32.5 | |
| UCI | 1 | 0.7 | 6 | 4.4 | |
| Laboratorio | 0 | - | 2 | 1.5 | |
| Triaje | 5 | 3.6 | 25 | 18.4 | |
| Recibió equipos de protección personal (EPP)* | 0.005 | ||||
| No | 3 | 2.2 | 2 | 1.5 | |
| Sí | 9 | 6.6 | 122 | 89.7 | |
| Tipos de pacientes que atendía** | 0.476 | ||||
| Pacientes con COVID-19 | 11 | 8.0 | 106 | 77.9 | |
| Pacientes con otras enfermedades | 1 | 0.7 | 18 | 13.2 | |
| Antecedentes de tener enfermedades cronicas** | 0.329 | ||||
| Sí | 3 | 2.2 | 20 | 14.7 | |
| No | 9 | 6.6 | 104 | 76.4 | |
| Tener familiares o amigos infectados por COVID-19** | 0.286 | ||||
| Sí | 10 | 7.4 | 114 | 83.8 | |
| No | 2 | 1.5 | 10 | 7.4 | |
| Tener familiares o amigos muertos por COVID-19** | 0.009 | ||||
| Sí | 10 | 7.4 | 54 | 39.7 | |
| No | 2 | 1.5 | 70 | 51.4 | |
En el análisis por regresión logística, las variables demográficas edad, sexo, estado civil, profesión, servicio donde labora, tipo de contrato, categoría de establecimiento donde labora y enfermedades crónicas se mostraron estadísticamente no significativas. Se realizó un ajuste de estado civil, categoría del establecimiento y servicio donde labora por variables confusoras como edad, sexo y familiares o amigos muertos por COVID-19, y ninguna se demostró estadísticamente significativa.
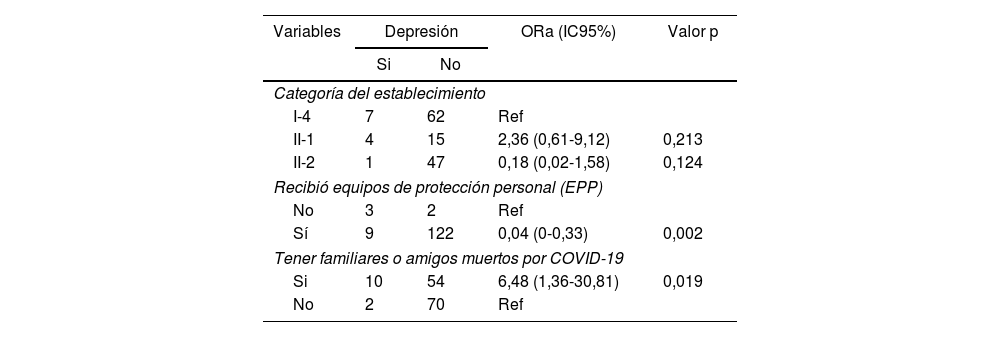
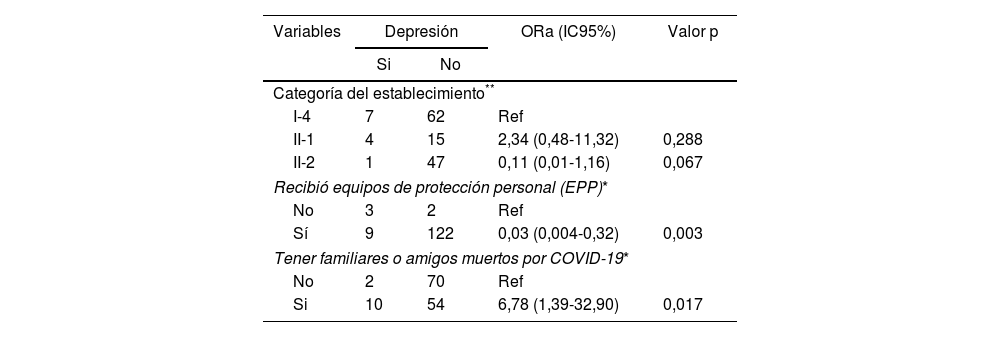
Factores relacionados con SARS-CoV-2 asociados con depresiónEn cuanto a las variables asociadas con SARS-CoV-2, se encontró que haber recibido capacitación sobre la COVID-19, el antecedente de familiares o amigos infectados por SARS-CoV-2 y el tipo de paciente que atiende no fueron estadísticamente significativas. En cambio, el antecedente de tener familiares o amigos muertos por COVID-19 (p = 0,019) tuvo una asociación negativa con el desarrollo de depresión, y haber recibido EPP (p = 0,002) fue un factor protector (tabla 3). Después se realizó el ajuste por edad, sexo y familiares infectados por SARS-CoV-2 (tabla 4), y las variables siguieron siendo significativas (p < 0,05).
Regresión logistica analisis crudo en personal de salud, departamento de Piura, Perú, 2020
| Variables | Depresión | ORa (IC95%) | Valor p | |
|---|---|---|---|---|
| Si | No | |||
| Categoría del establecimiento | ||||
| I-4 | 7 | 62 | Ref | |
| II-1 | 4 | 15 | 2,36 (0,61-9,12) | 0,213 |
| II-2 | 1 | 47 | 0,18 (0,02-1,58) | 0,124 |
| Recibió equipos de protección personal (EPP) | ||||
| No | 3 | 2 | Ref | |
| Sí | 9 | 122 | 0,04 (0-0,33) | 0,002 |
| Tener familiares o amigos muertos por COVID-19 | ||||
| Si | 10 | 54 | 6,48 (1,36-30,81) | 0,019 |
| No | 2 | 70 | Ref | |
Variables significativas ajustadas a confusoras en personal de salud, departamento de Piura, Perú, 2020
| Variables | Depresión | ORa (IC95%) | Valor p | |
|---|---|---|---|---|
| Si | No | |||
| Categoría del establecimiento** | ||||
| I-4 | 7 | 62 | Ref | |
| II-1 | 4 | 15 | 2,34 (0,48-11,32) | 0,288 |
| II-2 | 1 | 47 | 0,11 (0,01-1,16) | 0,067 |
| Recibió equipos de protección personal (EPP)* | ||||
| No | 3 | 2 | Ref | |
| Sí | 9 | 122 | 0,03 (0,004-0,32) | 0,003 |
| Tener familiares o amigos muertos por COVID-19* | ||||
| No | 2 | 70 | Ref | |
| Si | 10 | 54 | 6,78 (1,39-32,90) | 0,017 |
En el presente estudio en el contexto de la primera ola de la pandemia de COVID-19, la prevalencia global de depresión en personal de salud que atiende a personas con SARS-CoV-2 y otros pacientes fue del 8,8% de una muestra de 136 participantes. Estos valores son bajos comparados con los de otros estudios en personal de salud también en el contexto de la pandemia en China, entre el 13,4 y el 45,6%25,26. La diferencia con nuestro estudio se debería a que en nuestro caso se realizó en establecimientos de salud de menor nivel de complejidad: 2 del primer nivel de atención I-4 (Centro de Salud Bellavista y Talara), 2 de nivel II-1 (Hospital de Talara EsSalud y Sullana EsSalud), 1 de nivel II-2 (Hospital de Sullana) y 1 de nivel I-4 (Centro de Salud Tambo Grande), y también se incluyó a personal de salud que atendía a pacientes con otras condiciones. Asimismo, en otro estudio realizado en Chile, se encontró una prevalencia de síntomas depresivos del 66% de los trabajadores sanitarios de atención primaria27, una prevalencia alta que podría deberse al momento en que se realizó el estudio, abril de 2020 (inicio de la pandemia)27 cuando había mucho temor, y también a la forma de recoger los datos, a diferencia de nuestro estudio que se realizó en el periodo de mayo a septiembre de 2020. En cambio, los estudios en China se realizaron solo en hospitales de mayor complejidad. Además, durante la aplicación de las encuestas, EsSalud realizó como parte de su política el movimiento de personal de salud por la escasez de recursos humanos en sus establecimientos, lo que podría haber subestimado la prevalencia, debido a que parte de los que fueron seleccionados tenían pocos días trabajando. Asimismo, comparando entre personal de salud que atendió a pacientes con SARS-CoV-2 y los que no, este estudio encontró que tenían mayor probabilidad de depresión (9,4%), a diferencia de los que no atendían SARS-CoV-2 (5,3%); sin embargo, no fue estadísticamente significativo. Esto contrasta con un estudio realizado en China, que comparó a personal de salud que atiende a pacientes con SARS-CoV-2 frente a los que no y halló una mayor prevalencia que en nuestro estudio, el 40,4 contra el 32,2%16.
Además, si se contrasta la prevalencia antes de la pandemia con la del momento pandémico en que se realizó nuestro estudio, se observan diferencias: en 2015 se encontró un 13,3% en el Hospital Nacional Alcides Carrión de Callao17 y el 14,6% entre los médicos residentes18, en comparación con el 8,8% de nuestro trabajo. La alta prevalencia de depresión en el primer estudio17 podría deberse a la peligrosidad de la zona donde se ubica el hospital17.
Asimismo, el análisis de regresión multivariado encontró que el antecedente de tener un familiar o amigo muerto por COVID-19 se asoció con el desarrollo de síntomas depresivos (OR = 6,78). Esto puede deberse a que se asume que el personal de salud, por lo general las enfermeras, se involucran en las fases terminales e incluso en la muerte de los pacientes28.
Este resultado difiere de otro donde fue estadísticamente no significativo29. En nuestra investigación, a pesar que el IC es amplio debido al pequeño tamaño muestral, este hallazgo es muy importante para la intervención de la depresión en el personal de salud en el contexto del Perú y de los países que han mostrado una elevada letalidad entre los sanitarios. Un estudio en médicos, enfermeros y otro personal de salud durante la pandemia por H1N1 en 2009 en México, a través de una encuesta y entrevista semiestructurada, reportó el enojo, el miedo y la angustia como síntomas psicosociales, debido a que se sintieron abandonados por las autoridades y no contaron con los implementos esenciales para tratar a pacientes con H1N1. Además, se reportó que un 20% de los médicos tuvieron cansancio emocional, definida como pérdida de motivación que suele progresar a sentimientos de inadecuación y fracaso30 que generan un estado de gran estrés y sentimientos de tristeza, considerados factores de riesgo de depresión. Esto contrasta con la realidad de Perú, que ocupa el tercer lugar en médicos fallecidos por COVID-19, con un total de 544 al 18 de octubre de 202131. Las enfermedades mentales como la depresión podrían reducir la capacidad de respuesta a la pandemia, sobre todo en la hipótesis de una tercera ola en Perú. La depresión, según la Organización Mundial de la Salud (OMS), es la principal causa de discapacidad en el mundo32 y reduciría la calidad de la atención del personal de salud (médicos, enfermeros y otros) por los síntomas que genera esta enfermedad.
Otro hallazgo importante de este estudio es que el antecedente de haber recibido los EPP fue un factor protector contra la aparición de síntomas depresivos (OR = 0,04). Estos resultados tienen relación con lo que conocemos con las medidas de prevención para reducir el riesgo de infectarse por SARS-CoV-2, lo que haría que el personal de salud esté más tranquilo y confiado si trabaja con EPP. A pesar del ajuste de esta variable por las variables confusoras (edad y sexo, ya que la edad entre 20 y 30 años y el sexo femenino se consideran factores de riesgo de depresión13,14), se mantuvo como un factor protector (OR = 0,03). Este hallazgo confirma los resultados de un estudio durante la pandemia sobre los factores asociados con la depresión en enfermeras del Hospital de la Universidad de Guillan, donde el inadecuado acceso a EPP (OR = 2,62; IC95%, 1,76-3,91; p < 0,001) fue factores de riesgo de depresión29. En Perú, los EPP adquiridos fueron 252.883.823 y los distribuidos, 157.909 39733. Un déficit en la entrega de estos materiales generaría un mayor riesgo de contagio en el personal de salud; sin embargo, aún existe la necesidad de más estudios para encontrar una relación más fuerte entre estos factores. Además, se ha evidenciado que Perú ha tenido debilidades en la respuesta frente a la pandemia debido a que en los últimos años vivió una crisis política y tiene un sistema de salud fragmentado, entre otras limitaciones22.
Las demás variables como sexo, edad, estado civil, capacitación para SARS-CoV-2, profesión u ocupación, categoría del establecimiento, tipo de contrato, servicio donde labora, tipos de pacientes que atienden, enfermedades crónicas y familiares o amigos infectados por SARS-CoV-2 no se asociaron significativamente con depresión. Probablemente, no se encontró relación debido a un tamaño relativamente pequeño del estudio y las rotaciones del personal de salud de EsSalud en los establecimientos estudiados. Este estudio no solo evaluó a los médicos, sino que se incluyeron otras profesiones. Laborar en establecimientos de baja complejidad implicaría menos riesgo de depresión. En contraste con la literatura, un estudio realizado en Brasil en enfermeras encontró que estar soltero y tener un contrato temporal se asociaron con sufrir depresión19. También un estudio en Wuhan, China, encontró que los profesionales de la salud que trabajan en hospitales de tercer nivel (mayor complejidad) tenían puntuaciones más bajas que los de hospitales secundarios (menor complejidad)16. Una revisión sistemática encontró diferencias en la prevalencia por ocupación: en enfermeras, el 30,30% (IC95%, 18,24-43,84) y en médicos, el 25,37% (IC95%, 16,63-35,20); las mujeres tuvieron una prevalencia del 26,87% (IC95%, 15,39-40,09); los casos leves fueron el 24,60% (IC95%, 16,65-33,51) y los moderados/graves, el 16,18% (IC95%, 12,80-19,87)15. En cambio, en otro estudio se encontró que ser mujer (OR = 4,62; IC95%, 1,24-17,16), tener indicios de infección por SARS-CoV-2 (OR = 3,44; IC95%, 2,11-5,59), enfermedades crónicas (OR = 2,12; IC95%, 1,20-3,74) y no tener EPP se asociaron con depresión (OR = 1,86; IC95%, 1,19-2,91)29. Por último, se ha encontraron una relación lineal directa entre la depresión y la edad: a mayor edad, mayor riesgo de depresión. El sexo femenino presentó correlación (R2 = 2,5; p < 0,004) y el incremento de la edad (R2 = 0,85; p < 0,001) se asoció con depresión. En los menores de 30 años la prevalencia fue del 36,6% y en los de 30-40 años, del 39,2%29,34.
Este estudio tiene algunas limitaciones. En primer lugar, al ser un estudio transversal, no se puede encontrar una relación causal, solo inferir factores asociados con depresión. Segundo, el tamaño muestral es relativamente pequeño debido al contexto en que se realizó el estudio por lo que muchos profesionales y técnicos trabajaban a distancia y a las rotaciones de personal de salud en los hospitales de EsSalud. Asimismo, no se realizaron encuestas con la misma proporción de participantes (tipo de contrato, servicio donde labora, profesión) en algunos establecimientos, lo que pudo haber influido en una posible subestimación de la prevalencia en estos grupos. Tercero, no se pudo distinguir los síntomas depresivos actuales con los preexistentes al estudio. Cuarto, para el estudio se utilizó un cuestionario autoaplicable en línea, lo cual podría causar algunas sobrestimaciones de las variables estudiadas. Por último, por el contexto en que se realizó el estudio y las dificultades presentadas, se decidió utilizar una precisión de 7%, lo cual sobrestima el tamaño muestral del estudio.
En cuanto a las fortalezas, es un estudio primario, cuya recolección de datos propia le da un valor mayor sobre todo en el contexto de la pandemia de COVID-19. Durante la pandemia, a diferencia de otros, no solo basó su análisis en médicos, sino también otros grupos ocupacionales. Asimismo, se empleó la escala de Zung validada23. Por último, el empleo de Google Forms es un modo innovador que en tiempos de pandemia permitió realizar nuestro estudio.
Proteger al personal de salud es un componente imperativo en la salud pública. Por esa misma razón es primordial cuidar su salud mental implementando actividades de salud mental (consejo y apoyo psicológico) para los trabajadores y una adecuada distribución de EPP. Asimismo, se recomienda realizar un estudio de casos y controles o longitudinales en el personal de salud sobre enfermedades mentales, incluida la depresión, para así complementar los resultados de este estudio.
Nuestro estudio muestra que tuvo depresión 1/9 trabajadores de la salud durante la pandemia de COVID-19. Asimismo se encontró asociado con la prevalencia de la depresión el antecedente de tener familiares o amigos muertos por COVID-19. Además, la variable EPP fue un factor protector.
FinanciamientoAutofinanciado por Espinoza-Ascurra G y Gonzales-Graus I.
Conflicto de interesesLos autores declaran que no existe ningún tipo de conflicto de intereses con este estudio.
Agradecemos el apoyo de la Pilar Campos, Fabiola Nieves, Mirna Giron, Dolores Raymundo, José Sandoval y Mariana Vitella, cada uno responsable de epidemiología de sus establecimientos de salud de la Subregión de Salud de Luciano Castillo Colonna, Piura.
Presentado como tesis para obtener el título de Médico-Cirujano: «Prevalencia y factores asociados a depresión en personal de salud durante la pandemia de SARS-CoV-2 en el departamento de Piura, Perú», Universidad Peruana de Ciencias Aplicadas, Lima, Perú.