la fibrilación auricular es la arritmia más frecuente, y a pesar de importantes avances en su tratamiento, sigue siendo una de las principales causas de accidente cerebrovascular, insuficiencia cardíaca, muerte súbita y morbimortalidad cardiovascular en el mundo1,2. En Colombia se cuenta con muy pocos registros que determinen su prevalencia y patrón epidemiológico.
Objetivodescribir el tratamiento de los pacientes que ingresan al servicio de urgencias con diagnóstico de fibrilación auricular, así como establecer la prevalencia, epidemiología y eventos adversos asociados con el tratamiento.
Materiales y métodose utilizaron los programas EXCEL, para la organización de los datos, y SPSS versión 23, para el análisis.
Resultadosdurante el periodo del estudio 105 pacientes fueron admitidos en el servicio de Urgencias con diagnóstico de fibrilación auricular. 58% eran hombres, con promedio de edad de 67.8 años. Las comorbilidades más asociadas a la fibrilación auricular fueron hipertensión arterial y falla cardiaca. El 35% de los pacientes habían tenido alguna complicación cardioembólica, principalmente ataque cerebrovascular, y 12% ingresaron por complicaciones derivadas de la anticoagulación. En la mayoría de los casos se prefirió una estrategia de control de frecuencia cardíaca y anticoagulación. En cuanto al manejo anticoagulante, el 45% fueron tratados con warfarina y el 37% con anticoagulantes orales directos. Se documentaron tres casos de sangrados mayores en pacientes tratados con warfarina y ninguno en pacientes tratados con anticoagulantes orales directos.
Conclusiónla fibrilación auricular continúa siendo una de las principales causas de atención en el servicio de urgencias, así como una importante causa de accidente cerebrovascular. Las comorbilidades asociadas son hipertensión arterial y falla cardiaca. La estrategia terapéutica más utilizada es el control de la frecuencia cardiaca y la anticoagulación; adicionalmente, hay un porcentaje creciente de pacientes en tratamiento con anticoagulantes directos.
Atrial fibrillation is the most common arrhythmia, and despite the significant advances in its treatment, it continues to be one of the main causes of cerebrovascular accident, heart failure, sudden death, and cardiovascular morbidity and mortality in the world. In Colombia, there are very few registers that help to determine its prevalence and epidemiological pattern.
ObjectiveTo describe the treatment of the patients admitted to the Emergency Department with a diagnosis of atrial fibrillation, as well as to establish the prevalence, epidemiology, and adverse events associated with the treatment.
Materials and methodExcel programs were used for the organisation of the data, SPSS version 23, for the analysis.
ResultsDuring the study period, a total of 105 patients were admitted into the Emergency Department with a diagnosis of atrial defibrillation. The mean age was 67.8 years and the majority (58%) were males. Arterial hypertension and heart failure were comorbidities most associated with the atrial fibrillation. More than one-third (35%) of the patients had suffered some cardio-embolic complication, mainly a stroke, and 12% were admitted due to complications arising from anticoagulation. Monitoring heart rate and anticoagulation was the preferred strategy in the majority of patients. As regards anticoagulant management, 45% were treated with warfarin, and 37% with direct oral anticoagulants. Three cases of major bleeding were documented in patients on warfarin, and none in patients treated with direct oral anticoagulants.
ConclusionAtrial fibrillation continues to be one of the main causes in the Emergency Department, as well as a significant cause of cerebrovascular accident. Arterial hypertension and heart failure were the most associated comorbidities. The most used therapeutic strategy was monitoring of heart rate and the anticoagulation. Furthermore, there was an increasing percentage of patients on treatment with direct oral anticoagulants.
La fibrilación auricular es la arritmia que se presenta más frecuentemente, y a pesar de importantes avances en su tratamiento, sigue siendo una de las principales causas de accidente cerebrovascular, insuficiencia cardíaca, muerte súbita y morbimortalidad cardiovascular en el mundo1,2. Durante los últimos veinte años, la fibrilación auricular parece haber incrementado y, por consiguiente, también lo han hecho las hospitalizaciones por esta causa en un 66%, probablemente debido al envejecimiento de la población, al incremento de enfermedades crónicas y a la optimización en técnicas para detectarla3.
Chugh Sumeet et al. en un estudio con poblaciones de todo el mundo, estimó una tasa de prevalencia global por 100.000 habitantes en 1990 de 569,5 en hombres y 359,9 en mujeres y una incidencia estimada de 60,7 por 100.000 personas año para hombres y 43,8 en mujeres. Para 2010, las tasas de prevalencia por 100.000 habitantes fueron 596,2 en hombres y 373,1 en mujeres, con tasa de incidencia de 77,5 en hombres y 59,5 en mujeres. Se evidencia así un aumento, tanto en prevalencia como en incidencia, entre 1990 y 2010 en ambos sexos, con mayores tasas en países desarrollados y en personas mayores de 60 años4–6.
La prevalencia mundial estimada es de aproximadamente 0,4 a 2,5% en mayores de 60 años, cifra que aumenta con la edad, hasta llegar a valores cercanos al 15% en pacientes mayores de 80 años6–8.
En Colombia se cuenta con muy pocos registros que determinen la prevalencia y el patrón epidemiológico de la fibrilación auricular. En un estudio realizado por Roselli et al. se encontró una prevalencia ajustada de 3,6% en pacientes mayores de 60 años, con valores no muy alejados a los arrojados en el mundo9.
Existen factores asociados de forma independiente con el desarrollo de esta arritmia, tales como edad, sexo, cardiopatía isquémica, hipertensión arterial, insuficiencia cardíaca, enfermedad valvular reumática, diabetes mellitus, obesidad, apnea del sueño. Entre estos, la falla cardiaca está presente en 30% de los pacientes y puede ser una causa o consecuencia de fibrilación auricular; así mismo, la cardiopatía isquémica está presente en 30% de los casos.
La tasa de mortalidad mundial por 100.000 personas año para la fibrilación auricular en el año 1990 fue de 0,8 para los hombres y 0,9 para las mujeres, y aumentó a 1,6 y 1,7 en 2010 en hombres y mujeres, respectivamente. Esto demuestra que pese a los avances constantes en el diagnóstico y tratamiento, ha aumentado la morbi-mortalidad a causa de la fibrilación auricular, especialmente en los países desarrollados. Por otro lado, se ha observado mayor mortalidad por fibrilación auricular en mujeres que en hombres4, lo cual se demuestra en diferentes estudios en los que la fibrilación auricular se asocia de manera independiente con aumento del doble de las causas de muerte en mujeres y 1,5 veces en hombres1,2, en cuyo caso la enfermedad cerebrovascular asociada a la fibrilación auricular es la principal causa de mortalidad y morbilidad5. Estudios clásicos demostraron que cerca del 20% de todos los ataques cerebrovasculares son secundarios a esta condición y que el riesgo también aumenta con la edad, alcanzando cifras superiores al 23% en pacientes mayores 80 años. Sin embargo, estas cifras pueden estar subestimadas debido a un subdiagnóstico de esta condición en el caso de pacientes con fibrilación auricular paroxística. Un estudio realizado por Gladstone et al. demostró que en pacientes mayores de 55 años con ataque cerebrovascular isquémico criptogénico, la tasa de detección de fibrilación auricular puede aumentar cerca de un 13%, si se utiliza una grabadora de eventos por treinta días posterior al evento cerebrovascular9; por consiguiente, aún se desconoce la verdadera magnitud del problema.
Aunado a lo anterior, la gravedad del evento cerebrovascular isquémico también es mayor en pacientes con etiología cardioembólica secundaria a fibrilación auricular. En este sentido, Gatellari et al. hicieron un estudio para evaluar los desenlaces de pacientes con ataque cerebrovascular y fibrilación auricular en el cual encontraron que la mortalidad ajustada por edad y comorbilidades es mayor en pacientes con fibrilación auricular que en aquellos con ataque cerebrovascular de cualquiera otra etiología. La mortalidad fue significativamente mayor en pacientes con fibrilación auricular a los 30 días (19,4% frente a 11,5%), 90 días (27,7% frente a 15,8%) y 365 días (38,5 frente a 22,6%). Este efecto fue mayor cuanto menor era la edad del paciente.
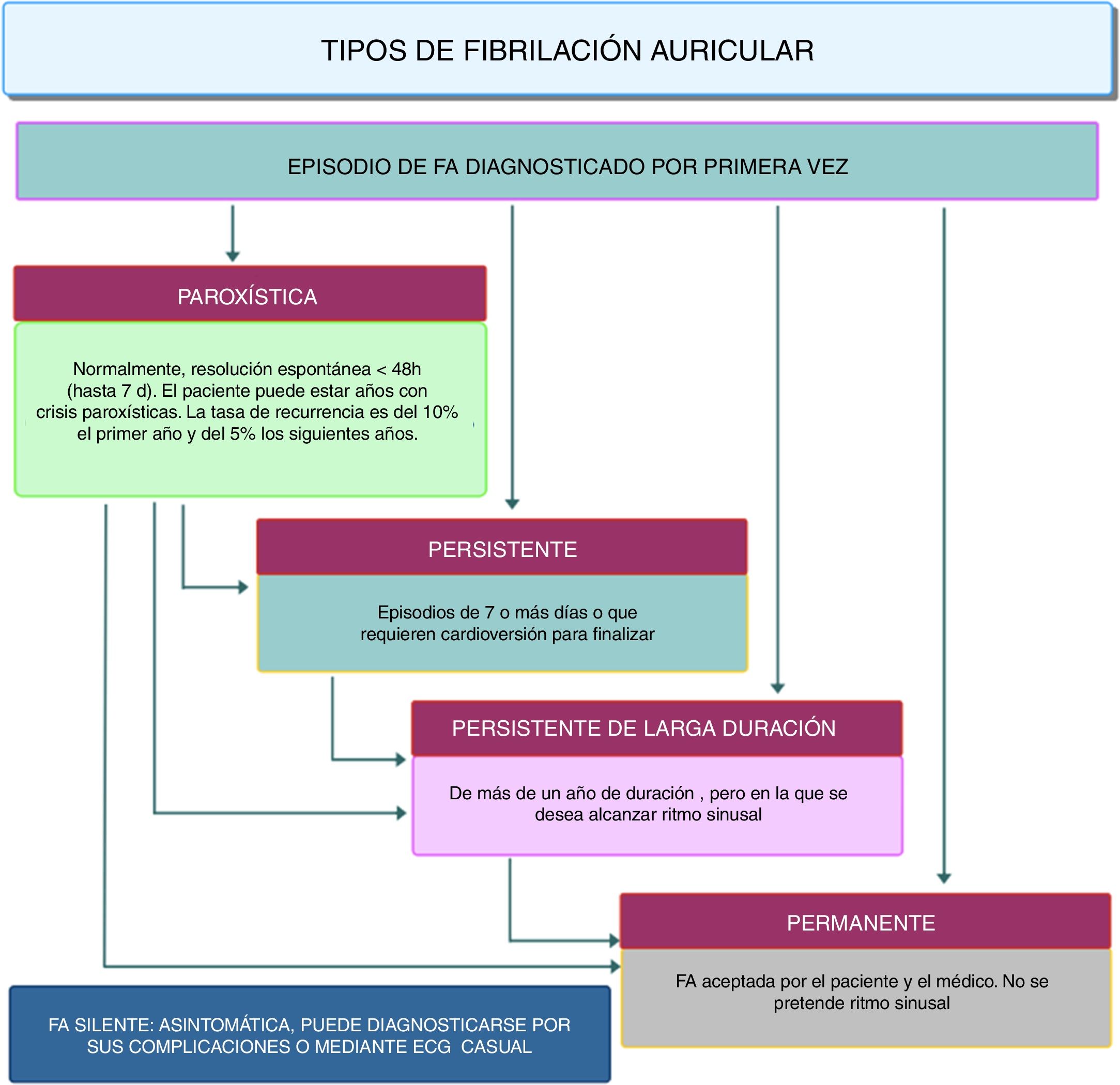
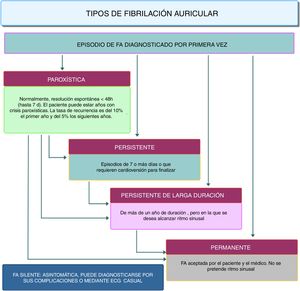
La forma de aparición de la fibrilación auricular es heterogénea; ocurre en presencia o en ausencia de enfermedad cardíaca detectable o de síntomas relacionados. Se han propuesto varias clasificaciones y en ese sentido los términos utilizados son muchos e incluyen varias formas: de primer diagnóstico, paroxística, persistente, persistente de larga duración y permanente, edad del paciente (fig. 1).10
La terapia anticoagulante con diversos agentes disponibles se ha convertido en una estrategia fundamental en el tratamiento de pacientes con fibrilación auricular, disminuyendo el riesgo de eventos cardioembólicos. Sin embargo y paradójicamente en un estudio realizado por Gorin et al. se demostró que más del 30% de los pacientes con fibrilación auricular e indicación de terapia antitrombótica atendidos en un centro especializado permanecen subtratados o sin tratamiento, situación que se asoció con mayor tasa de ataques cerebrovasculares isquémicos y mortalidad11,12.
Como se ha mencionado ampliamente, la fibrilación auricular es un factor de riesgo independiente para ataque cerebrovascular, pero no todos los pacientes con fibrilación auricular tienen el mismo riesgo, al igual que no todos los factores de riesgo tienen el mismo peso y, por tanto, no todos los pacientes deben manejarse de la misma manera. Esto ha llevado al desarrollo de varios puntajes de estratificación de riesgo de eventos cardioembólicos, especialmente ataque cerebrovascular isquémico, en pacientes con fibrilación auricular, y además ha ayudado en la toma de decisiones clínicas y en la estandarización de la práctica médica. El principio general es que el beneficio esperado en la reducción del riesgo de cardioembolia con la anticoagulación debe superar el daño relacionado con sangrado debido al medicamento.
Para la estratificación de los pacientes en cuanto al riesgo tromboembólico, se creó el puntaje de CHADS2, el cual fue de simple aplicación y rápidamente incluido en la práctica clínica. Durante los años posteriores a su introducción sus limitaciones fueron cada vez más evidentes2,3. Las validaciones externas del puntaje y estudios mostraron su poca capacidad para distinguir a los pacientes de «alto riesgo» que se beneficiarían de anticoagulación y lo que más preocupaba aún, identificaba de forma errónea a los pacientes de bajo riesgo13–15. En 2010 se propuso la modificación de algunas variables que dieron como resultado final el puntaje CHA2DS2-VASC. Análisis posteriores mostraron que este puntaje modificado ayuda a discriminar mejor a los pacientes que tienen bajo riesgo (CHA2DS2-VASC de 0 en hombres y 1 en mujeres), para los cuales el tratamiento anticoagulante no estaría indicado y además mejoraría la capacidad de distinguir a los pacientes de alto riesgo. Según la propuesta de la Sociedad Europea de Cardiología, los pacientes con CHA2DS2-VASC de 1 o más para hombres y de 2 o más para mujeres son susceptibles de beneficiarse de anticoagulación oral. Además de los factores evaluados en estos puntajes de riesgo, existen otros que pueden aumentar el riesgo tromboembólico en un paciente con fibrilación auricular y se deben tener en cuenta al momento de decidir terapia anticoagulante. Es el caso de la enfermedad renal crónica, como lo demuestra un estudio publicado por Lin et al. que evidencia una tasa anual del 0,2% de eventos tromboembólicos en pacientes de bajo riesgo sin enfermedad renal crónica, mientras que en pacientes con dicha enfermedad la tasa de eventos sube hasta el 2,9%. Otro factor olvidado es la apnea obstructiva del sueño; en un estudio de Yaranov et al., encontraron que en pacientes con CHA2DS2-VASC de 0, la apnea obstructiva del sueño aumentó el riesgo de accidente cerebrovascular en un 62%. También se han propuesto como factores que predisponen para eventos tromboembólicos en fibrilación auricular la miocardiopatía hipertrófica obstructiva, la hiperlipidemia y el tabaquismo13.
Para la prescripción de un anticoagulante, además de calcular el riesgo tromboembólico de cada paciente, es necesario determinar el riesgo de hemorragia y, por consiguiente, saber si existe equilibrio entre el beneficio de la prevención del accidente cerebrovascular y el riesgo de sangrado. En 2010, Ron Pisters et al. demostraron un puntaje de riesgo de hemorragia nuevo y simple llamado HAS-BLED (hipertensión, función anormal renal / hepática, antecedente de ataque cerebrovascular, antecedente de sangrado o predisposición, INR lábil, edad mayor a 65 años), el cual es una herramienta práctica para evaluar el riesgo de hemorragia de los pacientes con fibrilación auricular en el mundo real, pero no contraindica el manejo anticoagulante16.
Por muchos años, la warfarina se mantuvo como la primera opción de tratamiento para prevenir eventos cardioembólicos en pacientes con fibrilación auricular gracias a estudios que han demostrado 61 a 67% de reducción del riesgo de ataque cerebrovascular, así como menor severidad y mortalidad; sin embargo, estos beneficios se alcanzan si se logran niveles terapéuticos y estables de INR (International Normalized Ratio) entre 2 a 36. Un estudio publicado en 2009 demostró que los pacientes que recibieron warfarina sólo estaban el 55% del tiempo en rango terapéutico y que aquellos que no pertenecían a una clínica de anticoagulación pasaban 11% menos tiempo en rango terapéutico que los que sí pertenecían9. Este y otros factores, como más frecuencia de sangrados mayores con la warfarina, contribuyeron a que hoy en día existan otras alternativas farmacológicas como primera línea, como lo son los anticoagulantes orales directos.
La reciente disponibilidad de anticoagulantes orales no antagonistas de la vitamina K, predice un tratamiento anticoagulante más estable y seguro. Sin embargo, cabe destacar que todos los ensayos que comparan warfarina con los anticoagulantes orales directos en fibrilación auricular han incluido a pacientes con fibrilación auricular’no valvular’ y han excluido a pacientes con un riesgo particularmente alto de tromboembolia, como aquellos con fibrilación auricular que se acompañan de estenosis mitral moderada y severa (reumática) o pacientes con válvulas protésicas mecánicas4. El resto de enfermedades cardíacas valvulares, como regurgitación mitral, estenosis aórtica o insuficiencia aórtica, no dan lugar a condiciones de bajo flujo en la aurícula izquierda y aparentemente no aumentan el riesgo de tromboembolia en comparación con el que implica la fibrilación auricular por sí misma, por lo que los anticoagulantes directos son adecuados para este tipo de pacientes17,18.
En cuanto a la fibrilación auricular en presencia de una válvula cardíaca biológica o después de una reparación valvular, los pacientes no parecen tener mayor riesgo de eventos tromboembólicos que lo relacionado con la fibrilación auricular, y sobre la base de pruebas preliminares de ensayos con anticoagulantes directos no hay evidencia de menor eficacia o seguridad en comparación con warfarina17.
Con este estudio se quiso describir y objetivar el tipo de tratamiento de los pacientes que ingresaban por urgencias con diagnóstico de fibrilación auricular, así como identificar sus características clínicas, demográficas, riesgo cardioembólico y eventos adversos asociados al tratamiento.
Objetivo generalDescribir el tratamiento de los pacientes que ingresan al servicio de urgencias con diagnóstico de fibrilación auricular, así como determinar eventos adversos asociados al tratamiento en el servicio de urgencias.
Objetivos específicos- •
Identificar las características clínicas y demográficas de la población con diagnóstico de fibrilación auricular que consulta al servicio de urgencias de nuestra institución.
- •
Describir las comorbilidades más frecuentes asociadas a fibrilación auricular y su relación con morbimortalidad.
- •
Identificar el riesgo tromboembólico de nuestra población de estudio.
- •
Identificar el porcentaje de complicaciones cardioembólicas con relación a la fibrilación auricular en la población de estudio.
- •
Describir eventos adversos relacionados con la terapia anticoagulante en pacientes con diagnóstico de fibrilación auricular en la población de estudio.
Estudio descriptivo, observacional, de no intervención, prospectivo de prevalencia de periodo, llevado a cabo durante un año, desde enero a diciembre del 2017, en el servicio de urgencias del Hospital Santa Clara.
Se incluyeron pacientes mayores de 18 años y pacientes con fibrilación auricular valvular y no valvular documentada por el electrocardiograma al ingreso del servicio de urgencias, y se excluyeron pacientes en estado de embarazo y pacientes menores de 18 años.
Se llevó a cabo la recolección de datos mediante la herramienta diseñada por los autores para la recolección de información (ver anexo 1), manteniendo el anonimato de los pacientes. Finalmente, los datos fueron almacenados en una base de datos.
Definición de variablesPara recolección de datos durante el estudio se clasificó la fibrilación auricular, como:
- 1.
Fibrilación auricular de primer diagnóstico, menor a 7 días.
- 2.
Paroxística: autolimitada, en la mayoría de los casos dentro de las 48 horas. Algunos paroxismos de la fibrilación auricular pueden continuar hasta 7 días. Los episodios de fibrilación auricular que se cardiovierten dentro de los 7 días deben considerarse paroxísticos.
- 3.
Crónica: fibrilación auricular de más de 7 días, incluidos los episodios cardiovertidos farmacológicamente o eléctricamente de más de 7 días de duración. Según la última clasificación de fibrilación auricular (fig. 1), en este grupo se incluyeron pacientes con fibrilación auricular persistente, persistente de larga duración y permanente.
Episodios de sobreanticoagulación, sangrado asociado a anticoagulación y cualquier otro evento que requiriera hospitalización.
Datos incluidos en el reclutamientoSe realizó el registro de los datos demográficos, acerca de la atención de los pacientes en el servicio de urgencias que ingresaron con diagnóstico de fibrilación auricular.
Los datos fueron ingresados en la base de datos que se encuentra en el anexo 1. El propósito de los datos incluidos en esta base de datos era conocer acerca del comportamiento epidemiológico de la entidad en términos de prevalencia, clasificación y tratamiento.
Consideraciones éticasEste estudio se llevó a cabo de conformidad con los principios éticos establecidos por la Conferencia Internacional sobre Armonización directrices de Buenas Prácticas Clínicas (BPC), que tiene su origen en la Declaración de Helsinki y las normas de regulación aplicables. Este estudio se consideró de riesgo bajo insignificante, ya que es un observacional, no intervencionista con la recolección de los datos sin identificación o enmascarados.
Análisis de resultadosLos resultados fueron analizados por un epidemiólogo externo, quien llevó a cabo el análisis estadístico de las variables incluidas en la base de datos.
Se utilizó el programa EXCEL para la organización de los datos y el programa estadístico SPSS versión 23 para el análisis. Las variables categóricas se presentan como frecuencias y las numéricas como promedios y rangos.
El protocolo de investigación fue revisado y avalado por el comité de ética institucional, garantizando en todo momento la confidencialidad de los datos (tablas 1-2).
Medicamentos disponibles para cardioversión farmacológica
| Medicamento | Dosis inicial | Dosis seguimiento |
|---|---|---|
| Amiodarona | 5 mg/kg en 30min IV | 50 mg/kg |
| Flecainida | 2 mg/kg durante 10min IVO 200- 300mg VO | |
| Propafenona | 2 mg/kg durante 10min IV450-600mg VO | |
| Vernakaland | 3 mg/kg IV durante 10 min | Segunda infusión: 2 mg/kg IV durante 10min después de 15min de intervalo |
IV: intravenoso; VO: Vía oral.
Puntaje para evaluación de riesgo tromboembólico. CHA2DS2-VASC
| Factor de riesgo | Puntuación |
|---|---|
| ICC/ Disfunción ventricular izquierda | 1 |
| HTA | 1 |
| Edad mayor o igual de 75 años | 2 |
| Diabetes mellitus | 1 |
| Ataque cerebrovascular/AIT/Tromboembolia | 2 |
| Enfermedad vascular | 1 |
| Edad 65 – 74 años | 1 |
| Sexo femenino > 65 años | 1 |
ACO: anticoagulación oral; ICC: insuficiencia cardiaca congestiva;
HTA: hipertensión arterial; AIT: ataque isquémico transitorio.
Puntación de 0: bajo riesgo
Puntuación de 1: riesgo intermedio
Puntación de 2 o mayor: alto riesgo.
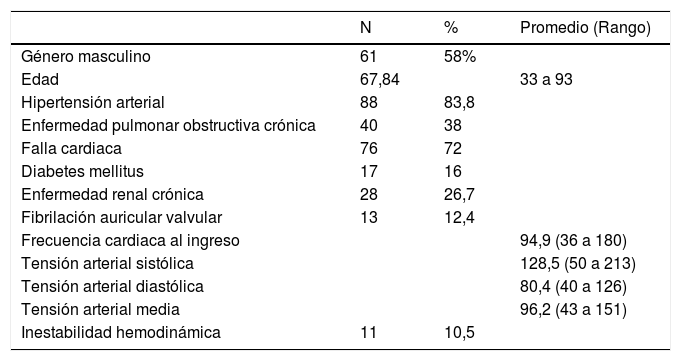
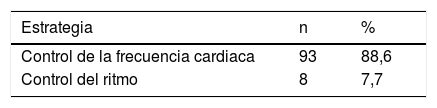
Durante el período de estudio 105 pacientes ingresaron al servicio de Urgencias con diagnóstico de fibrilación auricular. 61 (58%) eran hombres, con promedio de edad de 67,8 años (rango 33 a 93 años). El promedio de días de hospitalización fue 14 (rango 0 a 74 días) En la tabla 3 se presentan las principales características clínicas. En 13 pacientes (12,4%) la fibrilación auricular fue de causa valvular, en 10 (9,5%) se documentaron hallazgos clínicos y paraclínicos de enfermedad coronaria y 26 (24,8%) tuvieron troponina positiva. La fracción de eyección promedio fue 41%. 37 pacientes (35%) habían tenido algún tipo de complicación cardioembólica, principalmente ataque cerebrovascular y 12 ingresaron por complicaciones derivadas de la anticoagulación. En la mayoría de los casos la fibrilación auricular era persistente, persistente de larga duración y permanente, con 71 pacientes (67%). El riesgo cardioembólico calculado con CHAD2S2VASC en promedio fue de 4 puntos (rango de 0 a 8) (tabla 4). En la mayoría de los pacientes se prefirió una estrategia de control de frecuencia cardíaca y anticoagulación, realizándose cardioversión programada solo en 5 casos (4,8%) (tabla 5), mientras que 11 pacientes (10,8%) requirieron cardioversión de urgencia por inestabilidad hemodinámica.
Características generales de los pacientes con fibrilación auricular
| N | % | Promedio (Rango) | |
|---|---|---|---|
| Género masculino | 61 | 58% | |
| Edad | 67,84 | 33 a 93 | |
| Hipertensión arterial | 88 | 83,8 | |
| Enfermedad pulmonar obstructiva crónica | 40 | 38 | |
| Falla cardiaca | 76 | 72 | |
| Diabetes mellitus | 17 | 16 | |
| Enfermedad renal crónica | 28 | 26,7 | |
| Fibrilación auricular valvular | 13 | 12,4 | |
| Frecuencia cardiaca al ingreso | 94,9 (36 a 180) | ||
| Tensión arterial sistólica | 128,5 (50 a 213) | ||
| Tensión arterial diastólica | 80,4 (40 a 126) | ||
| Tensión arterial media | 96,2 (43 a 151) | ||
| Inestabilidad hemodinámica | 11 | 10,5 |
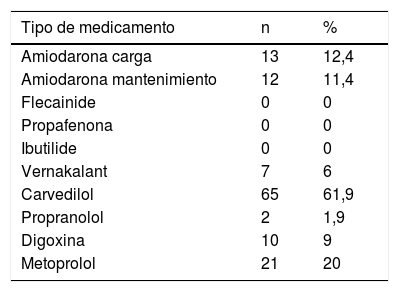
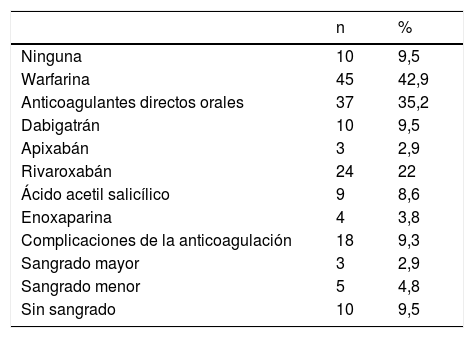
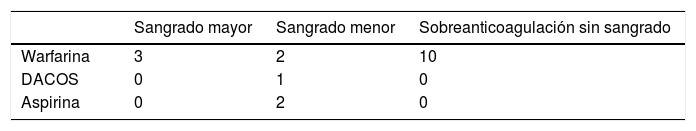
La tabla 6 resume los medicamentos utilizados, tanto para control de ritmo, como para la frecuencia cardíaca. En 95 pacientes se utilizó anticoagulación para prevención de cardioembolia (tabla 7): warfarina en 45 (42,9%), anticoagulantes directos en 37 (35,2%) y enoxaparina en 4 (3,8%). En total, durante el período del estudio se documentaron 18 eventos adversos relacionados con la anticoagulación: 3 sangrados mayores (2,9%), 5 sangrados menores (4,8%) y 10 casos de sobreanticoagulación por cumarínicos sin evidencia de sangrado. La tabla 8 discrimina el tipo de complicación con los medicamentos utilizados.
Medicamentos usados en prevención tromboembólica
| n | % | |
|---|---|---|
| Ninguna | 10 | 9,5 |
| Warfarina | 45 | 42,9 |
| Anticoagulantes directos orales | 37 | 35,2 |
| Dabigatrán | 10 | 9,5 |
| Apixabán | 3 | 2,9 |
| Rivaroxabán | 24 | 22 |
| Ácido acetil salicílico | 9 | 8,6 |
| Enoxaparina | 4 | 3,8 |
| Complicaciones de la anticoagulación | 18 | 9,3 |
| Sangrado mayor | 3 | 2,9 |
| Sangrado menor | 5 | 4,8 |
| Sin sangrado | 10 | 9,5 |
El estudio desarrollado demuestra el comportamiento de la fibrilación auricular en una población tratada en un Hospital de tercer nivel de Bogotá. Evidencia el amplio rango de variables, comorbilidades, factores de riesgo, medicamentos, entre otros, que afectan el comportamiento de este grupo de pacientes en el servicio de urgencias. Como se describe en la literatura en un estudio de seguimiento19, la hipertensión arterial es el factor de riesgo que más se halla asociado en pacientes con fibrilación auricular, seguido de falla cardiaca. El 10% de los pacientes presenta inestabilidad hemodinámica con requerimiento de intervenciones específicas de acuerdo con las guías de manejo publicadas20. Estudios epidemiológicos en diferentes poblaciones en el mundo demuestran que el mal control de la hipertensión arterial se relaciona con alteraciones estructurales cardiacas, como la hipertrofia ventricular izquierda. Además, aproximadamente el 60% de estos individuos tenían antecedentes de insuficiencia cardíaca y disfunción ventricular izquierda sistólica, relacionados con hipertensión arterial y enfermedad cardíaca valvular, condiciones que a su vez predisponen a la fibrilación auricular21. La identificación y el tratamiento tempranos de estos factores de riesgo en la comunidad podrían mejorar los resultados y reducir los costos de atención aguda22.
Los pacientes del estudio presentaron predominantemente fibrilación auricular permanente, permanente de larga duración y persistente en el 67% de los casos, con requerimiento de control de la frecuencia cardiaca con carvedilol en el 61%. En pacientes con fibrilación auricular de primer diagnóstico el ritmo sinusal puede restaurarse de manera efectiva mediante cardioversión eléctrica o farmacológica29. En los pacientes del estudio solo el 7,7% fueron sometidos a control del ritmo. Medicamentos como vernakalant para cardioversión farmacológica se utilizaron solo en el 6% de los pacientes. Dada la alta prevalencia de alteraciones estructurales cardiacas y disfunción ventricular izquierda el medicamento más utilizado fue la amiodarona. Está bien establecido que la intervención temprana es crucial para la eficacia a largo plazo de los fármacos antiarrítmicos o la ablación con catéter. Por tanto, la decisión de comenzar un medicamento antiarrítmico de clase I o III se debe tomar en el servicio de urgencias si la enfermedad cardíaca estructural ha sido excluida por exámenes recientes e historia clínica; en este sentido, la ecocardiografía desempeña un papel clave en el diagnóstico de muchas enfermedades cardíacas y en la selección de la estrategia de tratamiento de la fibrilación auricular30–32.
Esta última sigue siendo una causa importante de muerte, accidente cerebrovascular y discapacidad en todo el mundo23–25. En la población de estudio el 35% había tenido algún tipo de complicación cardioembólica, principalmente ataque cerebrovascular, cifra discretamente por encima de lo reportado en el mundo5,9. En los últimos veinte años diversos estudios clínicos importantes han mejorado la capacidad de prevenir la morbilidad y la mortalidad relacionada con la fibrilación auricular26,27. El uso adecuado de la anticoagulación oral en pacientes con fibrilación auricular no valvular y factores de riesgo adicionales puede reducir la tasa de accidente cerebrovascular en dos tercios o más28. En la población de estudio el medicamento más utilizado para la prevención de eventos tromboembólicos fue la warfarina, en un 42%. La complicación asociada a la anticoagulación en esta población fue el sangrado mayor en el 2,9% de los casos. La disponibilidad reciente de anticoagulantes orales no antagonistas de la vitamina K en Colombia para el manejo de la fibrilación auricular no valvular hace que su formulación se encuentre en aumento, y eso lo demuestra el porcentaje creciente de formulación de estos medicamentos. En la población de estudio un 35,2% de los pacientes estaban tratados con anticoagulantes directos, con ningún reporte de sangrados mayores y solo un caso de sangrado menor, lo que ratifica que se trata de un tratamiento anticoagulante más estable y seguro.
LimitacionesTratándose de un estudio observacional muestra el comportamiento de los pacientes con diagnóstico de fibrilación auricular que fueron admitidos en el servicio de urgencias durante el periodo de tiempo establecido; por consiguiente, no se encuentran disponibles datos de seguimiento, así como de resultados de exámenes y tratamientos adicionales. Del mismo modo, no fue posible evaluar la racionalidad de todas las decisiones de tratamiento individuales y solo se registraron las decisiones de tratamiento que los médicos tomaron al ingreso de la hospitalización. Otra limitación del estudio es el subregistro de las comorbilidades y los antecedentes encontrados en las historias clínicas (por ejemplo apnea del sueño), así como la clasificación adecuada de la fibrilación auricular según las guías de manejo. Finalmente, los resultados de este estudio no pueden ser extrapolados directamente a otras instituciones o sistemas de atención médica. De estas limitaciones se considera de alto valor la posibilidad de implementar una estrategia de seguimiento para pacientes con fibrilación auricular o anticoagulación oral.
Conclusiones- •
La fibrilación auricular continúa siendo una de las principales causas de atención en el servicio de urgencias.
- •
Las comorbilidades más asociadas a los pacientes con fibrilación auricular son hipertensión arterial, falla cardiaca y cardiopatía isquémica y valvular.
- •
La fibrilación auricular sigue siendo una causa importante de accidente cerebro-vascular en nuestra población.
- •
La estrategia de tratamiento más utilizada en la población de estudio fue el control de la frecuencia cardiaca y la anticoagulación.
- •
La anticoagulación con anticoagulantes directos en fibrilación auricular no valvular como primera línea de tratamiento está en aumento en nuestra institución, pese a las dificultades administrativas y de accesibilidad que hay en la población de estudio.
Ninguna.
Conflictos de interesesNinguno.