Analizar el impacto en la actividad asistencial, tiempo de los intervalos de derivación y diagnósticos y la incidencia de cáncer durante los 2primeros años de pandemia por SARS-CoV-2 en una Unidad de Diagnóstico Rápido.
Material y métodosEstudio retrospectivo observacional realizado durante el año prepandémico (1 marzo del 2019-29 febrero del 2020) y los 2primeros años de pandemia (1 marzo del 2020-28 febrero del 2022). Se evaluaron y compararon variables demográficas, clínicas, el intervalo de la primera visita, el intervalo diagnóstico y el intervalo primera visita-diagnóstico.
ResultadosDurante la primera ola pandémica hubo una reducción de derivaciones (–32,6%), registrándose desde la segunda ola hasta el final del primer año y segundo año de pandemia un incremento del 8,1 y el 17,7%, respectivamente. Se identificó un incremento de derivaciones de Atención Primaria y disminución de urgencias. El aumento de diagnósticos de cáncer del 2,7 y el 15,7% en los 2años de pandemia fue proporcional al incremento de derivaciones. No se observaron cambios en procesos benignos ni en las localizaciones y estadificaciones del cáncer. El intervalo de la primera vista fue superior en enfermedades benignas (p<0,0001). Se objetivó una prolongación del intervalo diagnóstico en pacientes con cáncer, aunque durante los 3años del estudio la mediana fue <15 días.
ConclusionesEl impacto de la pandemia incidió en el tiempo de los intervalos y en las procedencias de las derivaciones. La unidad de diagnóstico rápido constituye una ruta diagnóstica de cáncer complementaria de carácter urgente con un alto rendimiento diagnóstico.
To analyse changes in health care activity, time of referral and diagnosis intervals and the incidence of cancer during the first 2years of the SARS-CoV-2 pandemic in a quick diagnosis unit.
Materials and methodsA retrospective observational study was carried out during the prepandemic year (March 1, 2019 to February 29, 2020) and the first 2years of the pandemic (March 1, 2020 to February 28, 2022). Demographic and clinical variables, the first visit interval, the diagnosis interval and the first visit-diagnosis interval were evaluated and compared.
ResultsDuring the first pandemic wave, there was a reduction in referrals (−32.6%), which then increased 8.1% and 17.7% from the second wave until the end of the first pandemic year and the second pandemic year, respectively. An increase in referrals to primary care and a decrease in emergencies were identified. The increase in cancer diagnoses of 2.7% and 15.7% in the 2years of the pandemic was proportional to the increase in referrals. No changes were observed in benign processes or in cancer locations and stages. The first visit interval was higher for benign diseases (p < 0.0001). A prolongation of the diagnosis interval was observed in cancer patients, although during the 3years of the study the median was <15 days.
ConclusionsThe impact of the pandemic affected the length of intervals and the origins of referrals. The quick diagnosis units constitute and urgent complementary cancer diagnostic route with a high diagnosis yield.
Con el propósito de reducir los intervalos de las derivaciones y diagnósticos para mejorar la supervivencia de pacientes con cáncer, en las primeras décadas del 2000 se crearon en diversos países de Europa varios modelos de Rutas de Diagnóstico de Cáncer (RDC) urgentes. Los más ampliamente descritos son la ruta 2-week-wait (2WW) en Reino Unido y las cancer patients pathways (CPP) en Dinamarca, Suecia y Noruega1-4. Ambas rutas seleccionan pacientes con síntomas órgano-específicos sospechosos de cáncer en cumplimentación de guías clínicas de derivación. Una nueva ruta emergente diseñada en Dinamarca y posteriormente instaurada en otros países por su rentabilidad diagnóstica son las CPP para pacientes con síntomas y signos inespecíficos de cáncer (CPP-SSIC)5-8. Las unidades de diagnóstico rápido (UDR) como alternativa a la hospitalización, a pesar de ser creadas para evitar hospitalizaciones innecesarias, comparten como objetivo el diagnóstico rápido de enfermedades potencialmente graves, especialmente las sospechas de cáncer9-11. Su eficacia como vía diagnóstica de cáncer y procesos benignos no exentos de gravedad ha sido ampliamente constatada12,13.
Durante los periodos iniciales de la pandemia por el nuevo coronavirus (SARS-CoV-2) la actividad asistencial se centró en pacientes con la enfermedad por coronavirus-19 (COVID-19). Este hecho ocasionó una disrupción asistencial sin precedentes, especialmente en la accesibilidad, demoras en las visitas, la atención a colectivos vulnerables, programaciones quirúrgicas y en procesos diagnósticos14-16. A pesar de que el impacto de la pandemia en la población con cáncer ha sido reflejado en estudios a corto plazo, son escasas las descripciones realizadas a mediano plazo y desde RDC urgentes, entre las que se incluyen las UDR.
Los objetivos del estudio han sido analizar el impacto, tras 2años de pandemia, sobre el volumen de registros, los tiempos de derivación y diagnósticos, la incidencia y la estadificación de pacientes con cáncer y los diagnósticos de enfermedades benignas.
Material y métodosDiseño del estudio y entornoSe realizó un estudio retrospectivo observacional de todos los pacientes registrados en la UDR entre el 1 de marzo del 2019 y el 28 de febrero de 2022. Se trata de un estudio de ámbito comarcal realizado en el Hospital Sant Camil, con un área de influencia de alrededor de 146.800 habitantes. El sistema sanitario de la comarca está formado por un hospital de agudos que conforma la Atención Especializada (AE), 2centros sociosanitarios y 6áreas de Atención Primaria (AP). El modelo asistencial de la unidad es multidisciplinario, coordinado y dependiente de Medicina Interna y que incorpora especialistas de neumología y cirugía general.
Población del estudioLos criterios de inclusión fueron, la edad ≥ 18 años y la adecuación de los motivos de derivación. Desde 2006 se incluyeron circuitos de diagnóstico rápido de cáncer colorrectal (CCR) y pulmón, en implementación del plan director de oncología del Departamento Catalán de Salud, y desde 2016 los pacientes con sospecha endoscópica de CCR detectados en programa de cribado. Se consideraron criterios de exclusión: las pérdidas durante el proceso diagnóstico, los fallecimientos antes del diagnóstico y el requerimiento de hospitalización durante el proceso diagnóstico.
Variables del estudioLas variables fueron extraídas de la base de datos de la unidad, el registro del programa de cribado de CCR y la historia clínica. Las variables analizadas se describen en la tabla 1. Se definió intervalo primera visita (IPV) el tiempo entre la fecha de derivación y primera visita y el intervalo diagnóstico (ID) el tiempo entre la fecha de primera visita y diagnóstico. En pacientes con cáncer, el ID y el IPVD definido como el tiempo entre la fecha de derivación y diagnóstico se consideró la fecha de la confirmación histopatológica. La rentabilidad diagnóstica de cáncer se determinó mediante la ratio de conversión (proporción de derivaciones con resultado de cáncer)15. La adecuación del tiempo de los intervalos en pacientes con cáncer se evaluó según las recomendaciones de la Estrategia en Cáncer del Sistema Nacional de Salud, que estandariza una mediana ≤ 7 días en el IPV y ≤ 15 días en el ID17. Se registró el estadificación de tumores sólidos y síndromes linfoproliferativos.
Variables del estudio
| Variables |
|---|
| Demográficas |
| Sexo |
| Edad |
| Procedencia de las derivaciones |
| Atención Primaria |
| Urgencias |
| Especialidades hospital |
| Cribado de cáncer colorrectal |
| Motivos de las derivaciones |
| Pérdida de peso involuntaria aislada (> 5% del peso corporal) |
| Fiebre prolongada o de origen incierto |
| Anemiasa |
| Adenopatías de reciente aparición |
| Alteraciones radiológicas sospechosas de malignidad |
| Sospecha de cáncer colorrectal |
| Sospecha de cáncer de pulmón |
| Diarrea crónica (> 3 semanas y estudio microbiológico negativo) |
| Derrame pleural |
| Ascitis |
| Ictericia |
| Sospecha de enfermedades sistémicas y autoinmunes |
| Dolor abdominal inespecífico |
| Masas abdominales |
| Trombosis venosa profunda con sospecha de síndrome paraneoplásico |
| Anomalías analíticas sospechosas de enfermedad grave |
| Diagnósticos |
| Enfermedades benignas |
| Cáncer |
| Indicadores de gestión |
| Intervalo de primera visita |
| Intervalo diagnóstico |
| Intervalo primera visita-diagnóstico |
| Derivación hospital de tercer nivel |
En el estudio se definieron 3periodos:
- a.
Año prepandemia (APP) desde el 01/03/2019 hasta el 29/02/2020.
- b.
Primer año de pandemia (PAP) desde el 01/03/2020 hasta el 28/02/2021.
- c.
Segundo año de pandemia (SAP) desde el 01/03/2021 hasta el 28/02/2022.
Se analizaron y compararon los resultados de los 3años. Los análisis se realizaron en la muestra total y en el subgrupo de pacientes con cáncer. Las variables fueron analizadas con el programa estadístico SPSS® versión 26.0.0.1 En el análisis univariado se utilizaron valor absoluto y porcentaje para las variables cualitativas, y media, mediana, desviación estándar (DE) y rango intercuartílico (RIC) para las cuantitativas; en el análisis bivariado para las variables cualitativas se aplicó el test de la chi al cuadrado (test de Fisher) y para las cuantitativas la t de Student o la U de Mann-Whitney según procediera. Se estableció el nivel de significación estadística en un valor p <0,05.
Aspectos éticosEl estudio se realizó de acuerdo con los principios de la declaración de Helsinki y con la aprobación del Comité de Ética de la Investigación de referencia (Acta 11/22 del 26 de mayo de 2022).
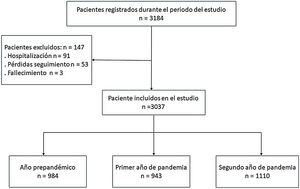
ResultadosDurante los 3años del estudio se registraron 3.184 pacientes. Se excluyó a 147 (3,1%), 91 por precisar hospitalización, 53 por pérdidas y 3 por fallecimiento, constituyendo la población final del estudio 3.037 pacientes (fig. 1).
Las derivaciones disminuyeron un 4,2% el PAP y aumentaron un 17,7% el SAP. Solamente se constató una reducción de derivaciones en la primera ola (–32,6%), cuantificándose desde la segunda ola hasta el final del PAP un aumento del 8,1%. Las características generales se detallan en la tabla 2. Durante los 2años de pandemia se mantuvo el incremento del IPV y las derivaciones de AP, y el descenso desde urgencias. En el PAP se constató una disminución de pacientes del programa de cribado de CCR tributarios de estudio endoscópico (–73,3%) y diagnósticos de CCR por esta vía (–68,7%), observándose en el SAP una recuperación incompleta (–14,7%) con respecto al APP.
Características de los pacientes registrados en la unidad de diagnóstico rápido durante los 3años del estudio
| Variables | APP | PAP | SAP |
|---|---|---|---|
| 1 marzo del 2019-29 febrero del 2020 | 1 marzo del 2020-28 febrero del 2021 | 1 marzo del 2021-28 febrero del 2022 | |
| n=984 | n=943 | n=1.110 | |
| Edad, media (DE) | 64,91±16,04 | 63,88±16,67 | 65,10±15,81 |
| Sexo, n (%) | |||
| Hombres | 534 (54,2) | 480 (50,9) | 574 (51,7) |
| Mujeres | 450 (45,8) | 463 (49,1) | 536 (48,3) |
| IPV (días), media (DE) | 9,7±6,10*** | 12,97±8,44 | 12,19±10,41*** |
| Procedencia, n (%) | |||
| Atención Primaria | 461 (46,8)** | 508 (53,8) | 577 (52)* |
| Urgencias | 273 (27,7)** | 212 (22,6) | 238 (21,4)* |
| Especialidades hospital | 231 (23,6) | 216 (22,9) | 277 (25) |
| Cribado cáncer colorrectal | 16 (1,6)* | 5 (0,5) | 14 (1,2) |
| Otros | 3 (0,3) | 2 (0,2) | 4 (0,4) |
| Principales motivos de consulta, n (%) | |||
| Sospecha cáncer colorrectal | 228 (23,1) | 221 (23,4) | 247 (22,2) |
| Anemias | 132 (13,4) | 116 (12,3) | 126 (11,3) |
| Alteraciones radiológicas sospechosas | 88 (9) | 90 (9,5) | 128 (11,5) |
| Dolor abdominal | 81 (8,2) * | 108 (11,4) | 122 (11) |
| Sospecha cáncer pulmón | 76 (7,7) | 68 (7,2) | 90 (8,1) |
| Pérdida de peso involuntaria aislada | 69 (7) | 72 (7,6) | 99 (8,9) |
| Adenopatías | 56 (5,7) | 47 (5) | 73 (6,6) |
| Diarrea crónica | 56 (5,7) | 42 (4,4) | 37 (3,3)* |
| Serositis | 19 (2) | 9 (0,9) | 15 (1,3) |
| Sospecha de enfermedad sistémica | 12 (1,2) | 9 (0,9) | 11 (0,9) |
| Disfagia | 34 (3,4) | 22 (2,3) | 29 (2,6) |
| Fiebre prolongada o de origen incierto | 8 (0,8)** | 30 (3,2)** | 14 (1,2) |
| Principales enfermedades, n (%) | |||
| Digestivas | 433 (44) | 439 (46,5) | 512 (46,1) |
| Cáncer | 86 (19,9) | 89 (20,3) | 105 (20,5) |
| Tumores benignos | 97 (22,4) | 81 (18,4) | 95 (18,5) |
| Enfermedad inflamatoria intestinal | 15 (3,5) | 21 (4,8) | 14 (2,7) |
| Hemorragias digestivas | 57 (13,1) | 62 (14,1) | 88 (17,1) |
| Pulmonares | 136 (13,9) | 112 (11,8) | 158 (14,2) |
| Cáncer | 41 (30,1) | 34 (30,3) | 49 (31) |
| Nódulo pulmonar solitario | 25 (18,4) | 28 (25) | 33 (20,8) |
| EPOC | 11 (8) | 10 (8,9) | 11 (6,9) |
| Enfermedad pulmonar intersticial | 7 (5,1) | 7 (6,2) | 4 (2,5) |
| Hematológicas | 77 (7,8) | 54 (5,7) | 75 (6,7) |
| Hemopatías malignas | 13 (16,9) | 13 (24) | 19 (25,3) |
| Trastornos benignos | 64 (83,1)* | 41 (76) | 56 (74,7) |
| Infecciones | 56 (5,7)* | 77 (8,1)** | 58 (5,2) |
| Infección por Helicobacter pylori | 17 (30,3) | 24 (31,2) | 22 (38) |
| Infecciones respiratorias | 19 (34) | 16 (20,7) | 18 (31) |
| Infecciones digestivas | 8 (14,3) | 8 (10,4)* | 0** |
| Infecciones víricas | 7 (12,5) | 10 (13) | 3 (5,2) |
| Hígado, vía biliar y páncreas | 45 (4,6) | 60 (6,3) | 58 (5,2) |
| Cáncer | 17 (37,7) | 14 (23,3) | 17 (29,3) |
| Hepatopatía crónica | 14 (31,1) | 17 (28,3) | 15 (25,8) |
| Litiasis vía biliar | 7 (15,5) | 10 (16,6) | 6 (10,3) |
| Riñón y tracto urinario | 27 (2,7) | 31 (3,3) | 29 (2,6) |
| Cáncer | 16 (59,2) | 8 (25,8) | 10 (34,5) |
| Insuficiencia renal crónica | 6 (22,2) | 11 (35,5) | 11 (37,9) |
| Trastornos mentales | 23 (2,3) | 14 (1,9) | 20 (1,8) |
| Ginecológicas | 17 (1,7) | 11 (1,2) | 10 (0,9) |
| Cáncer, n (%) | 184 (18,7) | 189 (20) | 213 (19,2) |
| ID (días), media (DE) | 17,72±18,26** | 20,09±20,94 | 19,17±18,57 |
| Derivación hospital tercer nivel, n (%) | 14 (1,4) | 10 (1,1) | 16 (1,4) |
APP: año prepandemia; DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; ID: intervalo diagnóstico; IPV: intervalo primera visita; PAP: primer año pandemia; SAP: segundo año pandemia.
APP vs. PAP:
La sospecha de CCR, anemias y alteraciones radiológicas sospechosas de malignidad fueron los principales motivos de consulta, representando ?60% de los pacientes. Las enfermedades más frecuentes fueron: digestivas (44-46,5%), pulmonares (11,8-14,2%), hematológicas (5,7-7,8%) e infecciosas (5,2-8,1%). Los tumores del tracto digestivo, anemias por pérdidas digestivas y trastornos hematológicos fueron los procesos benignos más comunes.
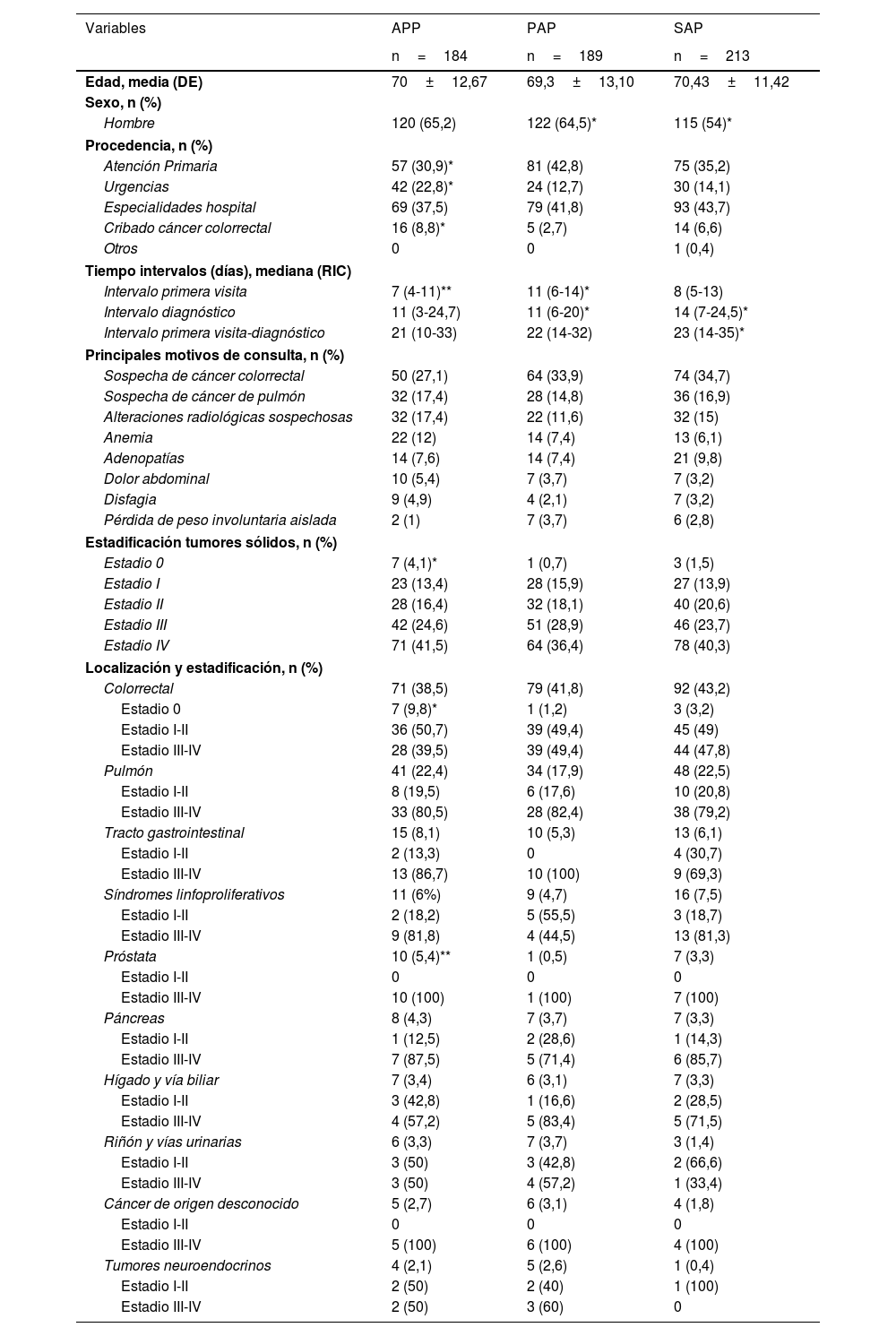
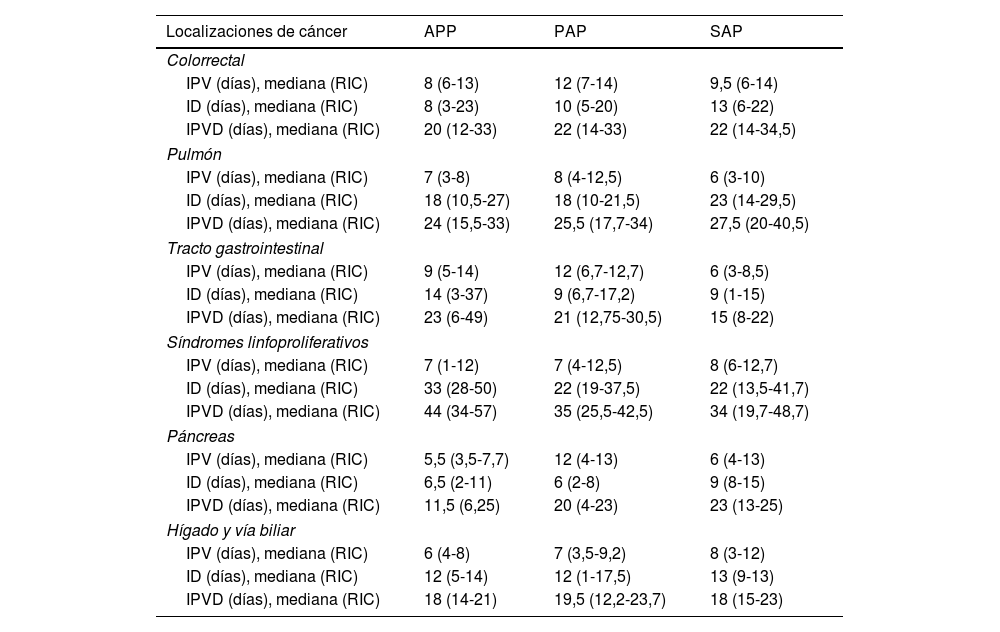
Los pacientes diagnosticados de cáncer aumentaron durante los 2años de pandemia (PAP:+2,7%; SAP:+15,7%), superando la ratio del APP (18,7%) con un 20% en el PAP y un 19,2% en el SAP. Las ratios de conversión de los principales motivos de consulta fueron: sospecha de CCR (16-25,7%), sospecha de cáncer de pulmón (36,5-42,1%) y alteraciones radiológicas sospechosas de malignidad (22,3-36,4%). En la tabla 3 se describen las características de este grupo de pacientes. En el PAP se observó un aumento significativo de derivaciones de AP y reducción de las procedentes de cribado de CCR y de Urgencias. La mediana del IPV experimentó un aumento en el PAP y una recuperación incompleta en el SAP. En los 3años del estudio la media del IPV fue inferior en los pacientes con cáncer (APP: 8±5,04 días vs. 10,09±6,27 días: p <0,0001; PAP: 10,56±6,38 días vs. 13,53±8,79 días: p <0,0001; SAP: 9,16±5,85 días vs. 12,91±10,1 días: p <0,0001). No se observaron variaciones en los motivos de las derivaciones y localizaciones de cáncer. En el estadificación solo fue significativo la reducción de CCR en estadio 0 en el PAP. Aunque el ID aumentó en el SAP la mediana no superó los 15 días. En pacientes con cáncer la media del ID fue menor que en procesos benignos (APP: 15,44 días vs. 18,25 días: p=0,060; PAP: 14,03 días vs. 21,61 días: p <0,0001; SAP: 17,65 días vs. 19,53 días: p=0,181). El tiempo de los intervalos según las principales localizaciones se describen en la tabla 4. El IPV en la mayoría de localizaciones presentó un aumento en el PAP y recuperación en el SAP. Solo se identificó un ID> 15 días en cáncer de pulmón y síndromes linfoproliferativos. Excepto en síndromes linfoproliferativos, la mediana del IPVD fue inferior a 28 días.
Pacientes con diagnóstico de cáncer: características generales, principales localizaciones y estadificación de la enfermedad
| Variables | APP | PAP | SAP |
|---|---|---|---|
| n=184 | n=189 | n=213 | |
| Edad, media (DE) | 70±12,67 | 69,3±13,10 | 70,43±11,42 |
| Sexo, n (%) | |||
| Hombre | 120 (65,2) | 122 (64,5)* | 115 (54)* |
| Procedencia, n (%) | |||
| Atención Primaria | 57 (30,9)* | 81 (42,8) | 75 (35,2) |
| Urgencias | 42 (22,8)* | 24 (12,7) | 30 (14,1) |
| Especialidades hospital | 69 (37,5) | 79 (41,8) | 93 (43,7) |
| Cribado cáncer colorrectal | 16 (8,8)* | 5 (2,7) | 14 (6,6) |
| Otros | 0 | 0 | 1 (0,4) |
| Tiempo intervalos (días), mediana (RIC) | |||
| Intervalo primera visita | 7 (4-11)** | 11 (6-14)* | 8 (5-13) |
| Intervalo diagnóstico | 11 (3-24,7) | 11 (6-20)* | 14 (7-24,5)* |
| Intervalo primera visita-diagnóstico | 21 (10-33) | 22 (14-32) | 23 (14-35)* |
| Principales motivos de consulta, n (%) | |||
| Sospecha de cáncer colorrectal | 50 (27,1) | 64 (33,9) | 74 (34,7) |
| Sospecha de cáncer de pulmón | 32 (17,4) | 28 (14,8) | 36 (16,9) |
| Alteraciones radiológicas sospechosas | 32 (17,4) | 22 (11,6) | 32 (15) |
| Anemia | 22 (12) | 14 (7,4) | 13 (6,1) |
| Adenopatías | 14 (7,6) | 14 (7,4) | 21 (9,8) |
| Dolor abdominal | 10 (5,4) | 7 (3,7) | 7 (3,2) |
| Disfagia | 9 (4,9) | 4 (2,1) | 7 (3,2) |
| Pérdida de peso involuntaria aislada | 2 (1) | 7 (3,7) | 6 (2,8) |
| Estadificación tumores sólidos, n (%) | |||
| Estadio 0 | 7 (4,1)* | 1 (0,7) | 3 (1,5) |
| Estadio I | 23 (13,4) | 28 (15,9) | 27 (13,9) |
| Estadio II | 28 (16,4) | 32 (18,1) | 40 (20,6) |
| Estadio III | 42 (24,6) | 51 (28,9) | 46 (23,7) |
| Estadio IV | 71 (41,5) | 64 (36,4) | 78 (40,3) |
| Localización y estadificación, n (%) | |||
| Colorrectal | 71 (38,5) | 79 (41,8) | 92 (43,2) |
| Estadio 0 | 7 (9,8)* | 1 (1,2) | 3 (3,2) |
| Estadio I-II | 36 (50,7) | 39 (49,4) | 45 (49) |
| Estadio III-IV | 28 (39,5) | 39 (49,4) | 44 (47,8) |
| Pulmón | 41 (22,4) | 34 (17,9) | 48 (22,5) |
| Estadio I-II | 8 (19,5) | 6 (17,6) | 10 (20,8) |
| Estadio III-IV | 33 (80,5) | 28 (82,4) | 38 (79,2) |
| Tracto gastrointestinal | 15 (8,1) | 10 (5,3) | 13 (6,1) |
| Estadio I-II | 2 (13,3) | 0 | 4 (30,7) |
| Estadio III-IV | 13 (86,7) | 10 (100) | 9 (69,3) |
| Síndromes linfoproliferativos | 11 (6%) | 9 (4,7) | 16 (7,5) |
| Estadio I-II | 2 (18,2) | 5 (55,5) | 3 (18,7) |
| Estadio III-IV | 9 (81,8) | 4 (44,5) | 13 (81,3) |
| Próstata | 10 (5,4)** | 1 (0,5) | 7 (3,3) |
| Estadio I-II | 0 | 0 | 0 |
| Estadio III-IV | 10 (100) | 1 (100) | 7 (100) |
| Páncreas | 8 (4,3) | 7 (3,7) | 7 (3,3) |
| Estadio I-II | 1 (12,5) | 2 (28,6) | 1 (14,3) |
| Estadio III-IV | 7 (87,5) | 5 (71,4) | 6 (85,7) |
| Hígado y vía biliar | 7 (3,4) | 6 (3,1) | 7 (3,3) |
| Estadio I-II | 3 (42,8) | 1 (16,6) | 2 (28,5) |
| Estadio III-IV | 4 (57,2) | 5 (83,4) | 5 (71,5) |
| Riñón y vías urinarias | 6 (3,3) | 7 (3,7) | 3 (1,4) |
| Estadio I-II | 3 (50) | 3 (42,8) | 2 (66,6) |
| Estadio III-IV | 3 (50) | 4 (57,2) | 1 (33,4) |
| Cáncer de origen desconocido | 5 (2,7) | 6 (3,1) | 4 (1,8) |
| Estadio I-II | 0 | 0 | 0 |
| Estadio III-IV | 5 (100) | 6 (100) | 4 (100) |
| Tumores neuroendocrinos | 4 (2,1) | 5 (2,6) | 1 (0,4) |
| Estadio I-II | 2 (50) | 2 (40) | 1 (100) |
| Estadio III-IV | 2 (50) | 3 (60) | 0 |
APP: año prepandemia; DE: desviación estándar; PAP: primer año pandemia; RIC: rango intercuartílico 25-75; SAP: segundo año pandemia.
APP vs. PAP:
Tiempo de los intervalos de derivación y diagnósticos de las principales localizaciones de cáncer en los 3periodos del estudio
| Localizaciones de cáncer | APP | PAP | SAP |
|---|---|---|---|
| Colorrectal | |||
| IPV (días), mediana (RIC) | 8 (6-13) | 12 (7-14) | 9,5 (6-14) |
| ID (días), mediana (RIC) | 8 (3-23) | 10 (5-20) | 13 (6-22) |
| IPVD (días), mediana (RIC) | 20 (12-33) | 22 (14-33) | 22 (14-34,5) |
| Pulmón | |||
| IPV (días), mediana (RIC) | 7 (3-8) | 8 (4-12,5) | 6 (3-10) |
| ID (días), mediana (RIC) | 18 (10,5-27) | 18 (10-21,5) | 23 (14-29,5) |
| IPVD (días), mediana (RIC) | 24 (15,5-33) | 25,5 (17,7-34) | 27,5 (20-40,5) |
| Tracto gastrointestinal | |||
| IPV (días), mediana (RIC) | 9 (5-14) | 12 (6,7-12,7) | 6 (3-8,5) |
| ID (días), mediana (RIC) | 14 (3-37) | 9 (6,7-17,2) | 9 (1-15) |
| IPVD (días), mediana (RIC) | 23 (6-49) | 21 (12,75-30,5) | 15 (8-22) |
| Síndromes linfoproliferativos | |||
| IPV (días), mediana (RIC) | 7 (1-12) | 7 (4-12,5) | 8 (6-12,7) |
| ID (días), mediana (RIC) | 33 (28-50) | 22 (19-37,5) | 22 (13,5-41,7) |
| IPVD (días), mediana (RIC) | 44 (34-57) | 35 (25,5-42,5) | 34 (19,7-48,7) |
| Páncreas | |||
| IPV (días), mediana (RIC) | 5,5 (3,5-7,7) | 12 (4-13) | 6 (4-13) |
| ID (días), mediana (RIC) | 6,5 (2-11) | 6 (2-8) | 9 (8-15) |
| IPVD (días), mediana (RIC) | 11,5 (6,25) | 20 (4-23) | 23 (13-25) |
| Hígado y vía biliar | |||
| IPV (días), mediana (RIC) | 6 (4-8) | 7 (3,5-9,2) | 8 (3-12) |
| ID (días), mediana (RIC) | 12 (5-14) | 12 (1-17,5) | 13 (9-13) |
| IPVD (días), mediana (RIC) | 18 (14-21) | 19,5 (12,2-23,7) | 18 (15-23) |
APP: año prepandemia; ID: intervalo diagnóstico; IPV: intervalo primera visita; PAP: primer año pandemia; RIC: rango intercuartílico 25-75; SAP: segundo año pandemia; RIC: rango intercuartílico 25-75.
La interpretación de los resultados debe contextualizarse en el ámbito de un estudio comarcal desde una UDR multidisciplinaria durante el periodo de 2años. Nuestro estudio aporta diversos aspectos de interés. Por una parte, permite destacar los beneficios en la utilización de RDC de carácter urgente y, por otra, evaluar y contrastar con estudios similares, los cambios atribuibles a la pandemia en el volumen y procedencias de las derivaciones, la rentabilidad diagnóstica de cáncer y la demora de los intervalos.
En 2012 Ellis-Brookes et al.18 en un estudio de 739.667 pacientes con cáncer (2006-2008) extraídos de la National Cancer Data Repository del Reino Unido, categorizaron las RDC en 8 grupos: cribado, derivaciones urgentes de AP siguiendo la ruta 2WW, urgencias, derivaciones de AP ordinarias o urgentes sin seguir la ruta 2WW, hospitalización, pacientes ambulatorios, certificados de defunción y desconocida. El estudio identificó 3rutas predominantes, la 2WW (26%), urgencias (24%) y derivaciones de AP sin seguir la vía 2WW (21%). En 2021 Danckert et al.19 en un estudio de 144.635 casos del registro danés de cáncer (2014-2017), modificaron la categorización original incorporando 2rutas urgentes, que incluían las CPP y CPP-SSIC en pacientes procedentes de AP y AE, y sustituyendo la ruta de Urgencias por la de ingresos hospitalarios no planificados por procesos agudos en los 30 días anteriores del diagnóstico de cáncer. En el estudio observaron que el 66,3% de pacientes habían seguido alguna ruta urgente, el 46,2% procedentes de AP y el 20,1% de AE. Ambos autores coincidieron en la variabilidad del pronóstico según la ruta seguida, describiendo una mayor mortalidad al año en la ruta de urgencias (20-40%)18 y en las rutas de hospitalización no planificada (53%) y desconocida (33,7%), frente las rutas urgentes de AP (15,6%) y AE (22,6%)19.
La rentabilidad diagnóstica muestra diferencias en función del modelo de la RDC. La ruta 2WW debido a los estrictos criterios de derivación y variabilidad en su cumplimiento es la CPP órgano-específica con menor ratio de conversión (8-11%)15. Por el contrario, en las CPP-SSIC se describen ratios entre el 7 y el 12% en el Reino Unido y el 11-22,1% en países escandinavos, destacando el modelo danés por su mayor valor predictivo al incorporar una primera fase de estudio desde AP que incluye la tomografía axial computarizada5-8. Las UDR al incluir entre los motivos de derivación síntomas y signos inespecíficos, y específicos alcanzan ratios de conversión superiores (19-26,4%) a la mayoría de RDC urgentes10,11.
Diversos estudios durante las 2primeras olas constataron severas disrupciones en la atención oncológica, como la disminución de nuevos diagnósticos, demoras en tratamientos, reducción de ensayos clínicos y participantes en programas de cribado15,16,20. Riera et al.16 en una revisión sistemática describieron una reducción entre el 10-78% en el número esperado de nuevos casos. Aunque la tendencia tras 2años de pandemia fue de progresiva recuperación, estudios recientes destacan no haber alcanzado cifras anteriores a la pandemia16,21,22. Ribes et al.21 describieron en el registro catalán de enfermedad desde marzo del 2020 hasta enero de 2022 una reducción del 12% de nuevos diagnósticos con respecto al periodo prepandémico.
El impacto de la pandemia por SARS-CoV-2 en las UDR solamente ha sido descrito en un hospital universitario de Barcelona por Bosch et al.23-25. En 2estudios a corto plazo constataron una reducción de derivaciones desde AP en el periodo de confinamiento (36,6%) y de diagnósticos de cáncer en pacientes procedentes de AP (–54%) y Urgencias con respecto al periodo prepandémico (5,7% vs. 21,3%)23,24. Estos datos son similares a los referidos en diversos estudios desde vías diagnósticas rápidas de cáncer durante las 2primeras olas de la pandemia26-30. Si bien nuestros resultados son similares a los descritos en la primera ola, difieren a partir de la segunda ola al observar un incremento de derivaciones y diagnósticos de cáncer. Probablemente estos hechos podrían atribuirse a la demora en la identificación y derivación de procesos potencialmente graves durante el periodo de confinamiento, el redireccionamiento de pacientes que en otras circunstancias hubieran seguido otras vías diagnósticas y a la accesibilidad a la unidad.
La disminución de participantes en el programa de cribado de CCR coincide con la observada en una revisión sistémica de Mazidimoradi et al.31 que cuantificaron el descenso entre el 28-100%, manteniendo la totalidad de la capacidad operativa solo en el 2-2,5% de los centros.
La rentabilidad diagnóstica en sospechas de CCR y pulmón está en consonancia con los circuitos de diagnóstico rápido de Cataluña, que describieron ratios entre el 28,7 y el 40% en CCR y el 40,2 y el 51,5% en cáncer de pulmón32. Estudios realizados en las primeras olas mostraron un incremento en el estadificación, aunque en algunos con posterior tendencia a la recuperación25,33–35. Bosch et al.25 observaron una mayor proporción de estadios IV en cánceres de páncreas, pulmón y gástrico, limitada en la segunda y tercera ola. La ausencia de variaciones en el estadificación de nuestra población oncológica, aunque de indudable valor en el CCR y pulmón, debe interpretarse con cautela por la duración del estudio y la baja incidencia de diversas localizaciones como páncreas, cabeza y cuello, y cáncer de origen desconocido.
En pacientes con cáncer la prolongación del tiempo de los intervalos se asocia con estadios más avanzados y una mayor mortalidad36. Coincidimos con el estudio de Bosch et al.25 en la modificación de todos los intervalos. A pesar del incremento del ID, la mediana global fue inferior al estándar recomendado (≤ 15 días) por nuestro Sistema Nacional de Salud17. Solo superó los 15 días en el cáncer de pulmón y síndromes linfoproliferativos, localizaciones que suelen precisar una estadificación más amplia. El menor incremento del ID fue debido a la priorización, por su alto valor predictivo, de los 3principales motivos de derivación (sospecha de CCR, sospecha cáncer de pulmón y alteraciones radiológica sospechosas de malignidad) que suelen representar ?60% de los cánceres. En la mayoría de las localizaciones, incluso durante el periodo de pandemia, nuestro IPVD fue inferior a los descritos por Petrova et al.36 en un amplio metaanálisis sobre intervalos en pacientes con cáncer realizado antes de la pandemia.
La eficacia y la eficiencia de las UDR han sido ampliamente constatadas9-12,37-39. Nuestro estudio corrobora su utilidad como alternativa a la hospitalización y como vía de pacientes con sospecha de cáncer por su rentabilidad diagnóstica, incluso durante la pandemia.
Las principales limitaciones del estudio han sido, su duración con relación a la evolución todavía incierta de la pandemia y la comparación de datos con la única UDR que ha descrito el impacto y con registros de cáncer que no reflejan las vías diagnósticas seguidas. El sesgo atribuible a la baja proporción de exclusiones representa una limitación relativa en la interpretación de los resultados. No se han podido comparar y correlacionar los cambios identificados en el estudio con los producidos en la actividad asistencial global de nuestro centro (hospitalización, consultas externas y urgencias) lo que hubiera permitido una mejor evaluación de las tendencias de los parámetros analizados con relación a la población total atendida en el hospital.
ConclusionesEn conclusión, la pandemia no generó cambios clínicos significativos, excepto una mayor proporción de diagnósticos de cáncer debido al aumento de derivaciones a partir de la segunda ola. Consideramos relevante por su trascendencia pronóstica, en caso de mantenerse la tendencia, el incremento de derivaciones de AP en detrimento de urgencias. A pesar del incremento del tiempo de los intervalos, el ID se mantuvo siempre dentro de los estándares recomendados. El estudio corrobora la participación y la consolidación de las UDR como RDC urgente, constituyendo una vía diagnóstica complementaria a las establecidas por los sistemas nacionales de salud.
Consideraciones éticasEl trabajo se ha llevado a cabo de conformidad con el Código de Ética de la Asociación Médica Mundial (Declaración de Helsinki), ética de la publicación científica y con la aprobación del Comité de Ética de la Investigación Clínica de referencia.
FinanciaciónEl presente trabajo no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.