En los períodos 2000-2004 y 2014-2015 se investigó la presencia de Neisseria meningitidis en 1.143 y 544 hombres que tienen sexo con hombres respectivamente, atendidos en el marco de un programa de enfermedades de transmisión sexual. Se determinó la prevalencia de este agente, su distribución en serogrupos y su sensibilidad a los antimicrobianos. Se obtuvieron hisopados faríngeos, rectales y uretrales, que se sembraron en medio selectivo Thayer Martin modificado. La identificación se realizó mediante pruebas bioquímicas convencionales y por espectrometría de masas (MALDI-TOF). En el segundo período estudiado, sobre 85 aislamientos procedentes de faringes se investigaron los serogrupos B, C, W e Y mediante PCR. Se determinó la CIM de penicilina, ceftriaxona, rifampicina, azitromicina y ciprofloxacina en 66 aislamientos obtenidos en el primer período y en 102 logrados en el segundo. La prevalencia de N. meningitidis fue del 17,8% en el primer período y del 28,1% en el segundo; este microorganismo se aisló más frecuentemente de fauces. Los serogrupos hallados fueron B (31,5%), Y (7,6%) y W (3,3%), con un 9,8% de aislamientos no capsulados; los restantes corresponderían a otros serogrupos. El 34,8% y el 63,7% de los aislados estudiados correspondientes al primer y segundo período, respectivamente, tuvieron sensibilidad intermedia a la penicilina, y un 11,8% de los evaluados en el segundo período fueron resistentes a dicho antibiótico. Todos los aislados estudiados fueron sensibles a ceftriaxona y a ciprofloxacina (excepto 3, con CIM entre 0,25 y 0,5μg/ml), el 3% fueron resistentes a rifampicina y el 2% fueron no sensibles a azitromicina.
La portación de N. meningitidis en hombres que tienen sexo con hombres fue elevada y hubo un alto porcentaje de cepas no sensibles a penicilina. El serogrupo B fue prevalente.
During the periods 2000-2004 and 2014-2015, Neisseria meningitidis was investigated in men who have sex with men, 1143 and 544 respectively, who consulted in the sexually-transmitted disease program. Prevalence, serogroup distribution and susceptibility to antibiotics were determined. Pharyngeal, rectal and urethral swabs were cultivated on selective Thayer-Martin modified medium. The identification was performed by biochemical tests and mass spectrometry by MALDI-TOF. Serogroups B, C, W and Y were investigated by PCR in 85 isolates recovered from the pharynx belonging to the second period. MICs of penicillin, ceftriaxone, rifampicin, azithromycin and ciprofloxacin were determined for 66 and 102 isolates from periods 1 and 2 respectively, according to CLSI. The prevalence of N. meningitidis was 17.8% and 28.1%, in periods 1 and 2 respectively; the isolates were mainly recovered from the pharynx. The distribution of serogroups was B 31.5%; Y 7.6%; W 3.3% and 9.8% non-capsulated and the rest would belong to other serogroups. Isolates classified as intermediate to penicillin were 34.8% and 63.7% (first and second periods, respectively); moreover, 11.8% of the isolates from the second period were resistant. All isolates were susceptible to ceftriaxone, to ciprofloxacin (except 3 isolates with MIC values between 0.25 and 0.5μg/ml), 3% were resistant to rifampicin and 2% were not susceptible to azithromicin. The prevalence of N. meningitidis carriage in men who have sex with men was high with a high rate of penicillin non-susceptible isolates. B was the prevalent serogroup.
Neisseria meningitidis se considera un patógeno primario; este microorganismo causa infecciones graves como meningitis y meningococemia, con alta tasa de mortalidad, aunque en ocasiones coloniza la mucosa nasofaríngea de individuos sanos. Se lo ha aislado también de otras localizaciones, con baja frecuencia.
El reservorio natural de N. meningitidis es la nasofaringe humana, donde coloniza en forma asintomática y desde donde se disemina para causar la enfermedad meningocócica. La tasa de portación nasofaríngea suele ser menor del 5% en la población general, mientras que en poblaciones cerradas, como reclutas militares u hombres que tienen sexo con hombres (HSH), suele ser mayor3,8,12,18.
Como antecedentes de la transmisión sexual de N. meningitidis se han comunicado casos de uretritis, proctitis, enfermedad inflamatoria pélvica y portación asintomática genitourinaria, faríngea y rectal13,14,18,20,21. También se ha descripto la infección conjuntival primaria del neonato a partir de las secreciones vaginales maternas, en el momento del parto10. A diferencia de las infecciones invasivas, este tipo de infecciones no están precedidas por bacteriemia; sin embargo, se han comunicado brotes de meningitis en HSH, epidemiológicamente relacionados24.
Lo expuesto con anterioridad señala a N. meningitidis como una bacteria que puede transmitirse sexualmente; además indica que los hábitos sexuales pueden cambiar la ecología de este microorganismo y el tipo de infecciones. La alta prevalencia de portación entre los HSH podría constituir un foco para la diseminación de infecciones graves en la comunidad.
Al igual que Neisseria gonorrhoeae, N. meningitidis es un diplococo gram negativo, oxidasa positivo, que requiere una atmósfera enriquecida con 5% de CO2 para el aislamiento a partir de muestras clínicas. Desarrolla en medios nutritivos como agar sangre o agar chocolate y en medio selectivo Thayer Martin; este último es el medio que debe utilizarse para el cultivo de muestras en las que N. meningitidis coexiste con otras bacterias. Para su identificación es necesario utilizar pruebas diferenciales respecto de N. gonorrhoeae y microorganismos relacionados8.
Actualmente se dispone de paneles de identificación manual o automatizados y de la espectrometría de masas. Esta última técnica, a diferencia de los paneles, permite realizar rápidamente, en menos de 30min, la identificación del microorganismo.
También se dispone en el comercio de métodos que permiten realizar el diagnóstico rápido a partir de la muestra clínica (por ej., de líquido cefalorraquídeo). Estos métodos se basan en reacciones inmunológicas con anticuerpos monoclonales fluorescentes, en pruebas de coaglutinación y en técnicas moleculares, como hibridación con sondas y pruebas de amplificación de ácidos nucleicos8.
Los meningococos patógenos tienen una cápsula formada por polisacáridos específicos, de acuerdo con estos se clasifican en 13 serogrupos: A, B, C, H, I, K, L, M, X, Y, Z, 29E y W135, actualmente denominado W. El 90% de las infecciones son causadas por los serogrupos A, B, C, W e Y. La identificación del serogrupo es de gran importancia epidemiológica. N. meningitidis se clasifica en 20 serotipos sobre la base de los antígenos de las proteínas de membrana externa de clase 2 y 3 o antígenos PorB, en 10 subtipos según los antígenos de la proteína de membrana externa de clase 1 o PorA, y en 13 inmunotipos según los antígenos polisacáridos8.
Actualmente se recomienda realizar la identificación de serogrupos mediante PCR con cebadores específicos para los genes capsulares, por su mayor especificidad5,19.
Los objetivos de este estudio fueron determinar la prevalencia de N. meningitidis en aislamientos provenientes de diferentes localizaciones en HSH atendidos en 2 períodos y describir su distribución en serogrupos; también evaluar la sensibilidad de estos aislamientos a los antimicrobianos.
Materiales y métodosEn los períodos 2000-2004 y 2014-2015 se realizó la búsqueda de N. meningitidis en 1.143 y 544 HSH, respectivamente, que se atendieron en el marco de un programa de enfermedades de transmisión sexual. Las muestras estudiadas fueron hisopados faríngeos, rectales y uretrales, que se sembraron en medio selectivo Thayer Martin modificado e incubaron en atmósfera con 5% de CO2 a 35°C durante 48h. La identificación bacteriana se realizó mediante pruebas bioquímicas convencionales: coloración de Gram; oxidasa; superoxol; pruebas de utilización de hidratos de carbono (con medio base CTA), incluyendo glucosa, maltosa, lactosa, sacarosa y fructosa; y detección de las enzimas γ-glutamil-aminopeptidasa y OH-prolil-aminopeptidasa.
Se determinó el espectro de masas de cada aislado bacteriano mediante el espectrómetro MALDI-TOF MS Bruker Daltonics (Alemania), empleando la base de datos de la versión Biotyper 3.0 y el software versión Biotyper 3.1, además de una base local integrada por espectros de masas de N. meningitidis y N. gonorrhoeae de una colección del Laboratorio Nacional de Referencia en Infecciones de Transmisión Sexual, INEI-ANLIS «Dr. Carlos G. Malbrán». Un score≥2.000 se consideró aceptable para la identificación de especie y un score entre 1.700 y 1.900 aceptable para la identificación del género, teniendo en cuenta que debe haber una diferencia mayor del 10% entre los scores de las 2 primeras especies para que la identificación sea confiable4.
En el segundo período, se investigaron en 85 aislamientos procedentes de faringes los genes capsulares correspondientes a los serotipos B, C, W e Y con cebadores específicos de cada grupo, utilizando PCR19. Para aquellos aislamientos en los que no se detectaron genes capsulares se realizó una PCR para locus nulo (cnl), la cual arroja resultado positivo en N. meningitidis no capsulada y en otras especies, como N. gonorrhoeae o Neisseria lactamica5.
En 66 aislamientos recuperados en el período 2000-2004 y 102 correspondientes al período 2014-2015, se determinó la concentración inhibitoria mínima (CIM) de penicilina, ceftriaxona, rifampicina, azitromicina y ciprofloxacina por el método de dilución en agar, según el CLSI6.
Para la comparación de proporciones se utilizó la prueba de Chi cuadrado con la corrección de Yates, y se determinaron los intervalos de confianza (IC) para las prevalencias, con un nivel de significación α=0,05, con el programa Epidat 3.1.
ResultadosLos aislados fueron identificados como N. meningitidis por ser diplococos gram negativos, oxidasa positivos, superoxol negativos. Estos aislados utilizaron glucosa y maltosa, y fueron γ-glutamil-aminopeptidasa positivos y OH-prolil-aminopeptidasa negativos. La identificación por el perfil bioquímico coincidió con la obtenida por espectrometría de masas: un 95% de los aislamientos que por dichas técnicas se consideraron N. meningitidis arrojaron un score>2.000 y el 5% restante dio un score entre 1.900 y 2.000.
Cabe destacar que, independientemente del valor del score obtenido, siempre se detectó una diferencia mayor del 10% entre N. meningitidis y las otras especies del género encontradas, como N. gonorrhoeae, N. lactamica y Neisseria flavescens.
En el período 2000-2004 se obtuvieron 204 aislamientos de N. meningitidis y la prevalencia fue del 17,8% (IC 95%: 15,6-20,1), mientras que en el período 2014-2015, el número de aislamientos obtenidos fue 153 y la prevalencia del 28,1% (IC 95%: 24,4- 32,1); esta diferencia fue estadísticamente significativa (p<0,05).
En función de la localización clínica, la distribución en el primer período fue la siguiente: de faringes, el 97%; de recto, el 2,5%; y de uretra, el 0,5%; mientras que en el segundo período las proporciones fueron del 98; 1,3 y 0,7%, respectivamente. Las localizaciones uretrales fueron sintomáticas, no así las rectales ni las faríngeas, que fueron asintomáticas.
En el segundo período, los serogrupos hallados fueron el B, con 29 aislamientos (31,5%), el Y, con 7 (7,6%) y el W, con 3 (3,3%). Nueve aislados (9,8%) fueron confirmados como no capsulados y los restantes pertenecerían a otros serogrupos.
La espectrometría de masas no resultó de utilidad para diferenciar los serotipos de N. meningitidis, en concordancia con lo descripto por otros autores4.
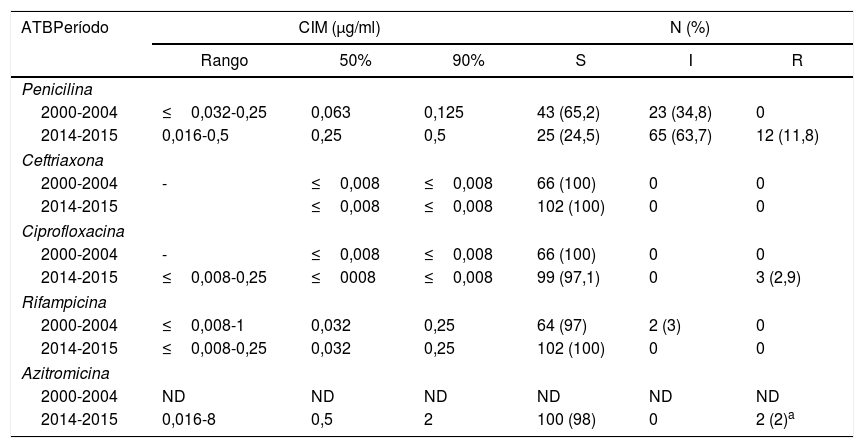
En la tabla 1 se muestran los resultados de CIM de 5 antimicrobianos. En el primer período, el 34,8% (23/66) de los aislamientos evaluados presentaron sensibilidad intermedia a penicilina (CIM=0,125-0,25μg/ml), mientras que en el segundo período esta proporción se elevó al 63,7% (p<0,05) y hubo un 11,8% de aislados resistentes. En ambos períodos, todos los aislamientos analizados fueron sensibles a ceftriaxona (CIM≤0,008μg/ml) y a los antimicrobianos utilizados en la profilaxis, como rifampicina (CIM≤0,5μg/ml, excepto 2 aislamientos que mostraron una CIM=1μg/ml) y azitromicina (CIM≤1μg/ml, excepto 2 casos que tuvieron una CIM=4-8μg/ml); además hubo 3 aislamientos resistentes a ciprofloxacina (CIM: 0,25-0,5μg/ml).
Sensibilidad de aislados de N. meningitidis recuperados de HSH en 2 períodos distintos frente a los antimicrobianos
| ATBPeríodo | CIM (μg/ml) | N (%) | ||||
|---|---|---|---|---|---|---|
| Rango | 50% | 90% | S | I | R | |
| Penicilina | ||||||
| 2000-2004 | ≤0,032-0,25 | 0,063 | 0,125 | 43 (65,2) | 23 (34,8) | 0 |
| 2014-2015 | 0,016-0,5 | 0,25 | 0,5 | 25 (24,5) | 65 (63,7) | 12 (11,8) |
| Ceftriaxona | ||||||
| 2000-2004 | - | ≤0,008 | ≤0,008 | 66 (100) | 0 | 0 |
| 2014-2015 | ≤0,008 | ≤0,008 | 102 (100) | 0 | 0 | |
| Ciprofloxacina | ||||||
| 2000-2004 | - | ≤0,008 | ≤0,008 | 66 (100) | 0 | 0 |
| 2014-2015 | ≤0,008-0,25 | ≤0008 | ≤0,008 | 99 (97,1) | 0 | 3 (2,9) |
| Rifampicina | ||||||
| 2000-2004 | ≤0,008-1 | 0,032 | 0,25 | 64 (97) | 2 (3) | 0 |
| 2014-2015 | ≤0,008-0,25 | 0,032 | 0,25 | 102 (100) | 0 | 0 |
| Azitromicina | ||||||
| 2000-2004 | ND | ND | ND | ND | ND | ND |
| 2014-2015 | 0,016-8 | 0,5 | 2 | 100 (98) | 0 | 2 (2)a |
CIM: concentración inhibitoria mínima; S: sensible; I: sensibilidad intermedia; R: resistente; ND: no determinado.
La frecuencia de N. meningitidis encontrada en las diferentes localizaciones es similar a la reportada por otros autores12. Es importante considerar que, si bien la portación orofaríngea del meningococo es la situación más frecuente, según los hábitos sexuales es posible aislarlo del recto y genitales, en convivencia con el gonococo, por lo que, desde el punto de vista epidemiológico, resulta indispensable recurrir a pruebas de identificación que permitan diferenciarlos.
La espectrometría de masas (MALDI-TOF) resultó una herramienta de utilidad para identificar a nivel de género y especie a N. meningitidis, y enfatizamos la importancia de este método por su rapidez y exactitud para la identificación microbiana.
La incidencia y epidemiología de la enfermedad meningocócica varía de acuerdo a la región geográfica. En este estudio prevaleció el serogrupo B.
Datos nacionales revelan que en el período 2001-2008 prevaleció el serogrupo B y se observó un incremento de los serogrupos W e Y2. En 2010, la mayoría de los aislamientos fueron W (49%), y el serogrupo B fue el segundo en frecuencia27.
De los 5 serogrupos (A, B, C, W e Y) responsables del 90% de las infecciones por N. meningitidis, los serogrupos A, B y C son los más frecuentes a nivel global, con los serogrupos A y C predominantes en Asia y África. Pero en los últimos años aumentó la prevalencia del serogrupo W en diversas áreas23. A partir de 2000 se registraron brotes por W en varios países europeos, y más recientemente, en Suecia se observó un aumento significativo de su incidencia en enfermedades invasivas2,9,17. También en África se observó un incremento del serogrupo W y su asociación con moderada resistencia a penicilina7,16.
Si bien la portación faríngea de N. meningitidis es frecuente en la población de HSH, tal como lo describen otros autores, merece destacarse que un alto porcentaje de las cepas que circulan en nuestro medio presentan sensibilidad intermedia a penicilina25. En Nigeria, el 80% de los aislamientos de N. meningitidis fueron resistentes a penicilina y el 20% a cloranfenicol1.
En Brasil, el 13% de los aislamientos de N. meningitidis presentaron sensibilidad reducida a penicilina, un 0,2% de los aislamientos fueron resistentes a rifampicina y el 0,5% presentó sensibilidad intermedia11.
La resistencia a penicilina puede deberse a la producción de beta-lactamasas, por la alteración de las PBP (penicillin binding proteins), o a la impermeabilidad de la membrana externa al fármaco. El primer mecanismo es infrecuente en N. meningitidis, pero ha sido descripto en unos pocos casos y el nivel de resistencia es elevado8.
Nuestros resultados muestran un alto porcentaje de aislamientos con sensibilidad intermedia a penicilina (62,5%), valor superior al hallado en el primer período. Se han descripto ya aislamientos con sensibilidad intermedia a penicilina en Argentina, que se han asociado a falla de tratamiento26,27. En otros países también se ha observado un aumento de este tipo de aislamientos: en Rumania, el 38,7% de los aislamientos mostraron sensibilidad intermedia a la penicilina y el 3,3% fueron resistentes22; en Australia, 2/3 de los aislamientos de N. meningitidis presentaron sensibilidad intermedia a penicilina (Australian Surveillance Programme, 2009) y en Nigeria, la resistencia a penicilina en N. meningitidis fue del 80%. En Brasil, en cambio, solo un 13% de los aislamientos tuvieron sensibilidad intermedia1,11. La sensibilidad intermedia a penicilina se asocia a los serogrupos C o B, pero también al W16,18.
La profilaxis antibiótica no está recomendada en la portación orofaríngea de N. meningitidis en pacientes asintomáticos; sin embargo, está indicada en los contactos de pacientes que presentan enfermedades invasivas, para evitar casos secundarios.
De los antimicrobianos no beta-lactámicos que se utilizan para la profilaxis, la rifampicina, la ciprofloxacina y la azitromicina mostraron bajos niveles de resistencia (menores o iguales al 3%). Si bien la proporción de aislamientos resistentes a la ciprofloxacina fue baja, esta quizá fue seleccionada por su amplio uso para el tratamiento de la gonorrea, particularmente en este grupo de pacientes. Dado que la ciprofloxacina es el antimicrobiano más utilizado para eliminar la portación de N. meningitidis, debería tenerse en cuenta la posibilidad de falla de erradicación15. En cambio, la rifampicina mostró buena actividad, sobre todo frente a los aislamientos obtenidos en el segundo período, ya que el 100% de los aislamientos estudiados fueron sensibles. En el primer período, el 3% de aquellos presentaron sensibilidad intermedia. En Brasil, un 0,2% de los aislamientos de N. meningitidis fueron resistentes a rifampicina y el 0,5% presentaron sensibilidad intermedia a dicho antimicrobiano11. En Rumania, el 96,3% de los aislamientos fueron sensibles a rifampicina22.
ConclusionesEn nuestra población, la portación de N. meningitidis en HSH es elevada y el serogrupo B es el más frecuente. Todos los aislamientos presentaron sensibilidad a ceftriaxona, mientras que se observó un aumento significativo de la resistencia a la penicilina comparando el primer período estudiado con el segundo. La resistencia a rifampicina, azitromicina y ciprofloxacina fue baja.
Neisseria meningitidis aislada de pacientes en un programa de enfermedades de transmisión sexual- •
Elevada prevalencia portación de N. meningitidis en hombres que tienen sexo con hombres
- •
Serogrupo prevalente: B (31,5%)
- •
Elevada resistencia a penicilina y sensibilidad a ceftriaxona (100%)
- •
Bajo porcentaje de resistencia a ciprofloxacina, rifampicina y azitromicina
Este trabajo fue subsidiado mediante el Proyecto UBACYT 20020130100167BA de AMRF, Universidad de Buenos Aires, Argentina.
Conflicto de interesesNinguno