Especies de Corynebacterium distintas de Corynebacterium diphtheriae son frecuentemente consideradas como contaminantes y muchas veces es difícil decidir si el aislamiento de dichas bacterias tiene relevancia clínica. Actualmente existen reportes de su asociación con una amplia variedad de infecciones humanas.
En este informe se describen dos casos de mastitis en mujeres que no se encontraban en período de lactancia, causados por Corynebacteriumamycolatum y Corynebacterium pyruviciproducens, respectivamente.
El reporte de estos casos clínicos reviste importancia, considerando que se trata de pacientes inmunocompetentes y sin ningún factor de riesgo evidente. Es por esto que se recomienda considerar este género al momento de jerarquizar los cultivos, partiendo de una adecuada toma de muestra y evaluando conjuntamente la concordancia con el contexto clínico de los pacientes.
Corynebacterium species, other than Corynebacterium diphteriae, are usually dismissed as contaminants when recovered from patient's samples. It is often difficult to decide whether these bacteria have clinical relevance or not. The Corynebacterium genus has been implicated in a wide variety of human infections.
In this brief report, two cases of mastitis caused by Corynebacterium pyruviciproducens and Corynebacterium amycolatum are described in not breastfeeding women. These patients were immunocompetent with no evidence of ongoing risk factors for mastitis.
This report seeks to give importance to this genus by always ranking cultures, starting with a thorough sample collection up until a complete evaluation of lab results and clinical presentation.
Corynebacterium es un género bacteriano, bacilos gram positivos, rectos o ligeramente curvados, producen agrupaciones angulares en «letras chinas» o en empalizada. En cuanto a sus características bioquímicas, son catalasa positivos, inmóviles y aerobios facultativos, pertenecientes al phylum Actinobacteria7. Forman parte de la microbiota de piel y mucosas del hombre y animales.
Especies de Corynebacterium distintas de Corynebacterium diphtheriae son frecuentemente consideradas como contaminantes y muchas veces es difícil decidir si el aislamiento de dichas bacterias tiene relevancia clínica. Se sugiere llegar a la identificación a nivel de género y especie si el microorganismo: (i) es aislado de fluidos o sitios normalmente estériles, por ejemplo, sangre, líquido cefalorraquídeo, hueso, etc.; (ii) cuando proviene de materiales clínicos adecuados para cultivo y es cultivo puro o es el microorganismo predominante en una infección mixta; (iii) cuando se observa en el examen directo del material con la tinción de Gram junto a la presencia de leucocitos y (iv) cuando el aislamiento se repite en un segundo espécimen clínico2,6.
Actualmente existen reportes de su asociación con una amplia variedad de infecciones humanas, por ejemplo: bacteriemias12,13, endocarditis3, otitis11, osteomielitis1, mastitis9, infecciones en piel y partes blandas10. Esto se debe al avance de las técnicas de identificación bacteriana y en parte al aumento de pacientes inmunocomprometidos y/o con factores de riesgo, en los cuales pueden desarrollar todo su poder patógeno.
En este informe, se describen dos casos clínicos de mastitis por el género Corynebacterium en mujeres inmunocompetentes que no se encontraban en período de lactancia.
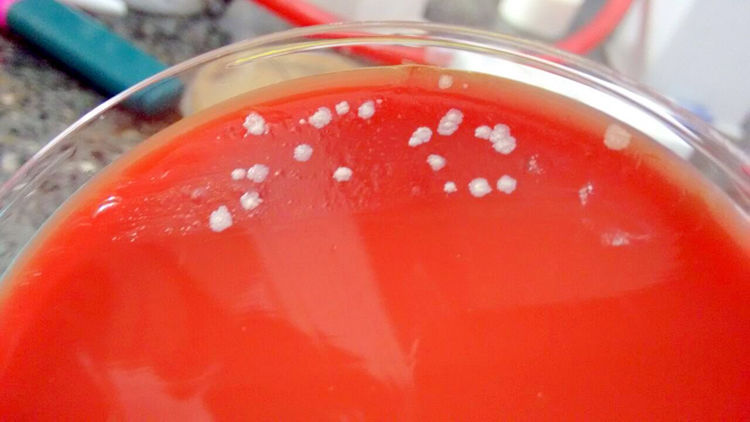
El primer caso es una mujer de 27 años, sin patologías de base, inmunocompetente, con absceso en mama izquierda que ingresó a quirófano para toilette quirúrgico y se realizó toma de muestra para análisis microbiológico y anatomopatológico. En sus exámenes pre quirúrgicos presentó un recuento de leucocitos en sangre de 12 400/mm3, 67% neutrófilos, 1% eosinófilos, 0% basófilos, 6% monocitos y 26% linfocitos. Se procesó la secreción purulenta del absceso y se observó en el examen directo según coloración de Gram, bacilos gram positivos y abundante reacción inflamatoria. En el cultivo en placas de agar base Columbia con 5% de sangre ovina, se obtuvo crecimiento monomicrobiano de colonias color crema, de bordes irregulares, secas y opacas (fig. 1), tratándose de un bacilo gram positivo. Sus características fenotípicas fueron, catalasa positiva, metabolismo fermentativo y ureasa positiva. Fue identificado presuntivamente como Corynebacterium amycolatum, realizándose la identificación definitiva en una institución de mayor complejidad por PCR y secuenciación del gen rRNA 16S. La sensibilidad a los antimicrobianos se realizó por técnica de Kirby Bauer, utilizando agar Mueller-Hinton con 5% sangre de carnero y para su interpretación se utilizaron los puntos de corte de EUCAST (European Committee on Antimicrobial Susceptibility Testing) para Corynebacterium spp. Si bien tanto CLSI (Clinical and Laboratory Standards Institute) como EUCAST recomiendan Mueller-Hinton con sangre de caballo, en este caso se utilizó sangre de carnero debido a la dificultad en la obtención de dicho medio. Distintos autores han utilizado previamente este medio con sangre de carnero5,8 pero se desconoce si esto afecta significativamente la interpretación de los halos de inhibición según las normativas del EUCAST. Se probaron los siguientes antibióticos: ciprofloxacina y clindamicina, a los que resultaron resistentes y penicilina, vancomicina, tetraciclina y rifampicina, a los que fueron sensibles. Se decidió la internación de la paciente debido a la falta de recursos económicos para realizar el tratamiento antibiótico de forma ambulatoria y asegurar así su cumplimiento. El tratamiento se inició con ampicilina/sulbactam endovenosa. Se tomó una segunda muestra para análisis microbiológico, por aspirado con jeringa de secreciones del absceso, en la que se desarrolló Staphylococcus warneri, meticilino resistente, por lo cual se le adicionó trimetroprima/sulfametoxazol, aún bajo sospecha de ser este microorganismo colonizante de piel. A los siete días de iniciado el tratamiento, la paciente persistía con secreción purulenta por lo que se tomó una tercera muestra para análisis microbiológico, así como una nueva muestra para anatomía patológica, ya que la muestra inicial había resultado no concluyente. El recuento de leucocitos en sangre fue de 11.300/mm3, 60% neutrófilos, 1% eosinófilos, 0% basófilos, 8% monocitos y 31% linfocitos. El cultivo mostró desarrollo nuevamente de C. amycolatum, confirmado por segunda vez por secuenciación de rRNA16S y se obtuvo el diagnóstico de mastitis lobar granulomatosa según biopsia. Luego de dos semanas de tratamiento y presentando una buena respuesta al régimen antibiótico, la paciente fue dada de alta con indicación de antibióticos vía oral, amoxicilina/ ácido clavulánico y trimetroprima/sulfametoxazol hasta completarse 14 días de tratamiento.
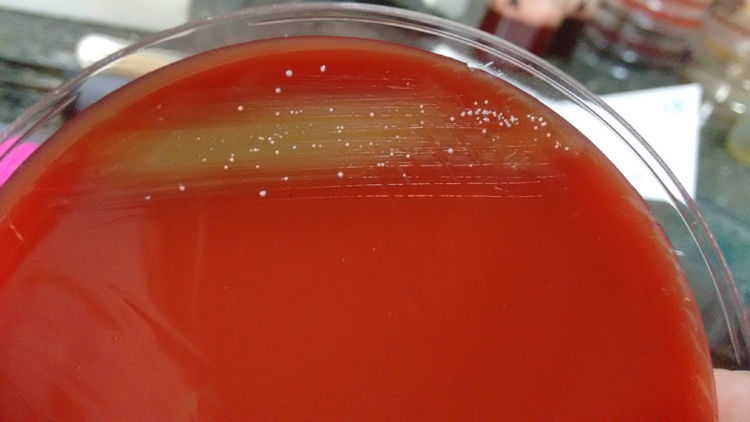
El segundo caso es una mujer de 62 años que consultó por un cuadro de mastitis. No refería ninguna enfermedad de base ni inmunosupresión. La misma mencionó episodios de mastitis a repetición con exámenes microbiológicos previos negativos. Se tomó muestra para cultivo en el quirófano, se sembró en agar chocolate, agar base Columbia con 5% de sangre ovina y Cistina-Lactosa deficiente en electrolitos (CLDE). A las 72 horas, se observó desarrollo de colonias pequeñas puntiformes, en placas de agar sangre (fig. 2), tratándose de un bacilo gram positivo, catalasa positivo. Debido a la dificultad presentada para la tipificación fenotípica convencional se derivó la cepa a una institución de mayor complejidad, donde se realizó la identificación bacteriana por PCR y secuenciación del gen rRNA 16S, obteniéndose como resultando final, Corynebacterium pyruviciproducens. La prueba de susceptibilidad a los antimicrobianos no pudo ser realizada dado que en los sucesivos repiques dejó de ser viable el microorganismo. Luego del drenaje quirúrgico, la paciente fue medicada con cefalexina 1 g durante 10 días, siendo favorable su evolución.
El reporte de estos casos clínicos reviste importancia, considerando que se trata de pacientes inmunocompetentes y sin ningún factor de riesgo evidente. Es por esto que se recomienda considerar este género al momento de jerarquizar los cultivos, partiendo de una adecuada toma de muestra y evaluando conjuntamente la concordancia con el contexto clínico de los pacientes.
En los casos en los que se jerarquice este género, se sugiere realizar la tipificación a nivel de especie, aunque la misma es dificultosa por pruebas bioquímicas convencionales y muchas veces se debe recurrir a metodologías como MALDI TOF (Matrix-Assisted Laser Desorption/Ionization Time-Of-Flight) o secuenciación de rRNA 16S; también se encuentran disponibles metodologías como el sistema API Coryne® v2.0 que, junto a pruebas complementarias, es un método adecuado para la identificación de estos microorganismos en laboratorios de baja complejidad4. Por otro lado, es de suma utilidad realizar la prueba de susceptibilidad antimicrobiana para un tratamiento antibiótico óptimo ya que los patrones de sensibilidad y/o resistencia, no son predecibles10,12. Así mismo se ha observado una diferencia estadísticamente significativa entre la evolución favorable o no y el tratamiento administrado. Obteniéndose mejor desenlace cuando el fármaco utilizado es activo in vitro frente al microorganismo4.
FinanciaciónEl presente informe breve no ha recibido ninguna beca específica de agencias del sector público, comercial, o sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.