La etiología que conduce al daño neonatal es multifactorial, y los procesos infecciosos pueden estar implicados en él. El objetivo de este estudio fue identificar microorganismos del tracto genital materno asociados con el daño neonatal, a fin de prevenir futuras complicaciones perinatológicas. Se estudiaron 711 embarazadas que concurrieron entre enero de 2010 y julio 2013 al consultorio externo de Obstetricia del Hospital de Clínicas de la UBA para sus controles prenatales, y cuyos partos también tuvieron lugar en dicho nosocomio. En la sangre del cordón umbilical se investigó la presencia de Ureaplasma urealyticum y Mycoplasma hominis mediante el cultivo con sustratos metabólicos (Micofast-Biomerieux), y la de Trichomonas vaginalis por PCR, con primers específicos. El estudio microbiológico del contenido vaginal se efectuó en 288 de las embarazadas en la semana 35 a 37. Se empleó la metodología convencional, a la que se agregó el cultivo en tioglicolato modificado para T.vaginalis. Se investigó la presencia de estreptococos grupoB (EGB) en hisopado anorrectal y de introito vaginal, utilizando enriquecimiento en caldo selectivo y posterior siembra en medio cromogénico. Se utilizaron los test de χ2 Yates y de Fisher para muestras independientes, considerándose significativo p≤0,05. La vaginosis bacteriana (VB) se relacionó significativamente con el daño neonatal (p=0,02), al igual que la presencia de M.hominis (p=0,03) y de T.vaginalis (p=0,03) en la sangre del cordón umbilical. Las complicaciones predominantes fueron el parto pretérmino, la rotura prematura de membrana (RPM), el bajo peso y un valor de Apgar ≤7. No se asoció al daño neonatal la presencia de U.urealyticum (p=0,35) en el cordón umbilical, ni la de Candidaspp. (p=0,94) o EGB (p=0,18) en el tracto genital de las madres. Dado que ciertas alteraciones en la microbiota del tracto genital materno se relacionaron con el daño neonatal, consideramos de fundamental importancia realizar el estudio microbiológico del contenido vaginal durante el embarazo, para prevenir posibles complicaciones maternas y perinatológicas.
The etiology leading to neonatal damage is multifactorial, being genital infections one of the causes. The objective of the study was to identify microorganisms of the maternal genital tract that are associated with neonatal damage, in order to prevent future perinatal complications. Seven hundred and eleven pregnant patients attended their prenatal control during the period January 2010-July 2013. Ureaplasma urealyticum and Mycoplasma hominis presence was investigated in umbilical cord blood by metabolic substrates (Micofast-Biomerieux) and that of T.vaginalis, by PCR using specific primers. The microbiological study of the vaginal contents of 288 pregnant patients at weeks 35 to 37 was performed by conventional methods, adding the modified thioglycolate culture for T.vaginalis. GroupB streptococcus (GBS) was investigated in anorectal and vaginal introitus swabs, using selective broth enrichment and subsequent isolation in chromogenic medium. The χ2 Yates test and Fisher's test were used for independent samples. A p value <0.05 was considered statistically significant. The pathogens significantly related to neonatal damage were M.hominis (p=0.03), T.vaginalis (p=0.03), and BV (p=0.02).
Main complications were preterm birth, premature rupture of membranes (PRM), low weight and Apgar score ≤7. U.urealyticum (p=0.35), Candidaspp. (p=0.94) and GBS (p=0.18) were not related to neonatal damage. Since different microorganisms of the maternal genital tract were related to neonatal damage, it is very important to perform the microbiological study of vaginal contents during pregnancy to prevent possible maternal and perinatal complications.
La embarazada puede sufrir numerosos desórdenes complejos, con afectación variable en el feto. La etiología de tales desórdenes es bien conocida en algunos casos, mientras que en otros aún permanece en estudio14,15. Entre las diferentes condiciones de la embarazada que impactan en el crecimiento fetal se pueden mencionar una pobre o inadecuada nutrición17; el tabaquismo24; el alcohol30; la anemia19; la hipertensión arterial22; la existencia de diabetes, asociada o no a la gestación34; la obesidad28; el síndrome metabólico y antifosfolipídico; y los procesos infecciosos, como las infecciones del tracto genital inferior20. Todas estas alteraciones modifican el ambiente en el que se desarrolla el feto y pueden generar alteraciones metabólicas, inmunitarias, vasculares, hemodinámicas o renales. Estas alteraciones pueden ser de manifestación temprana, durante la vida intrauterina, o bien pueden presentarse a largo plazo, en la vida adulta11. Es así que diferentes enfermedades, entre ellas la pobre homeostasis de la glucosa, la insulinorresistencia, la diabetes tipo211,25, el síndrome metabólico, la obesidad, la hipertensión arterial22, la osteoporosis7, la alteración cardiovascular, la deficiencia endotelial y la enfermedad coronaria, pueden ser una consecuencia de esas alteraciones12.
Dentro de todas estas patologías que pueden afectar el desarrollo fetal, se pueden mencionar los procesos infecciosos. Es bien conocida la relación entre dichos procesos y la aparición de complicaciones maternas y perinatológicas, tales como ruptura prematura de membrana (RPM), parto prematuro, riesgo de aborto espontáneo, enfermedad pélvica, retardo en el crecimiento intrauterino, corioamnionitis y bajo peso al nacer8.
Estudios realizados en Argentina y notificados por el Ministerio de Salud en 2013 indicaron que un 7,3% de los recién nacidos presentaron un peso menor de 2.500g, y un 1,1%, menor de 1.500g, y que la tasa de mortalidad fue de 10,8 por cada 1.000 nacidos vivos. En el 52,2% de esos casos de mortalidad el peso fue menor de 2.500g, con variaciones según la región3. Asimismo, la frecuencia de parto pretérmino fue del 8,5% (considerando todos los partos) y representó el 52% de la mortalidad neonatal. Cabe aclarar, sin embargo, que del 23% de las defunciones infantiles se desconoce la edad gestacional al nacer6.
Estudios epidemiológicos a nivel mundial indican que el 11% de todos los nacidos vivos fueron prematuros en 2010, y el parto pretérmino representó un factor de riesgo en más del 50% de todas las muertes neonatales5.
El objetivo de este trabajo fue identificar los microorganismos del tracto genital materno asociados con daño neonatal, a fin de prevenir complicaciones perinatológicas en futuras situaciones de embarazo.
Materiales y métodosPoblaciónSe estudiaron en forma consecutiva y prospectiva 711 embarazadas que concurrieron al consultorio externo de Obstetricia del Hospital de Clínicas de la UBA entre enero de 2010 y julio de 2013 para sus controles prenatales y que posteriormente, en el momento del parto, se internaron en esa misma institución, de modo que fue posible obtener muestras de cordón umbilical de sus correspondientes neonatos. Todas las pacientes otorgaron su consentimiento informado y el trabajo fue aprobado por el Comité de Ética del Hospital de Clínicas.
Las madres y los neonatos se clasificaron en patológicos y sanos, de acuerdo con los siguientes criterios:
- •
Madre con microbiota patológica: madre con infecciones del tracto genital (vaginosis bacteriana [VB], candidiasis, tricomonosis) y/o colonizada por estreptococos grupoB (EGB).
- •
Madre sana: madre con microbiota normal.
- •
Recién nacido patológico: recién nacido que presentó bajo peso al nacer (<2.500g) o macrostomía fetal, parto pretérmino (<37semanas), RPM, retardo en el crecimiento intrauterino, sufrimiento fetal (líquido meconial, oligoamnios, polihidramnios, malformaciones fetales, Apgar ≤7, alteraciones circulatorias) y muerte.
- •
Recién nacido sano: recién nacido sin ninguna patología.
A todas las pacientes se les realizó examen clínico y toma de fondo de saco vaginal para estudio microbiológico por metodología convencional, que incluyó la determinación de pH y prueba de aminas del contenido vaginal33. La detección de levaduras se realizó por observación en fresco con solución fisiológica (SF) y con KOH al 10% y por cultivo en agar Sabouraud y agar sangre. La investigación de Trichomonas vaginalis se realizó mediante la observación microscópica directa con SF, la coloración de May-Grunwald Giemsa prolongado y el cultivo en tioglicolato modificado32. El diagnóstico de VB se realizó utilizando el criterio de Nugent cuando el score fue ≥726 y el criterio de Amsel, es decir, la presencia de 3 o más de los siguientes criterios1:
- –
Observación de clue-cells en la coloración de Gram (célula cubierta con bacilos cortos gram negativos y/o alteración de la morfología celular).
- –
pH ≥ 4,5.
- –
Prueba de aminas positiva.
- –
Descarga vaginal fina y homogénea.
En el caso de las pacientes asintomáticas, el diagnóstico de VB se efectuó solamente utilizando el criterio de Nugent.
La investigación de EGB se realizó con hisopado anorrectal e hisopado de introito vaginal en la semana 35 a 37 del embarazo: ambos hisopos se sembraron en caldo Todd Hewitt, suplementado con colistina (10μg/ml) y ácido nalidíxico (15μg/ml). Luego de 24h de incubación a 37°C se realizaron subcultivos en agar cromogénico, con posterior incubación a 37°C en atmósfera de 5% de CO2 durante 48h. Las colonias compatibles con EGB se identificaron con las pruebas bioquímicas convencionales.
Estudio microbiológico del neonato (cordón umbilical)- •
Detección de T. vaginalis por PCR con primers específicos para el gen ARNr18S32.
- •
Detección de Ureaplasma urealyticum y Mycoplasma hominis por utilización de sustratos metabólicos (urea para U.urealyticum y arginina para M.hominis) mediante método comercial (Micofast-Biomerieux).
Se determinó la prevalencia de los microorganismos citados en sangre de cordón umbilical y en microbiota vaginal materna. Para la comparación de las prevalencias de los principales patógenos genitales y su relación con el daño neonatal, se utilizó el test de la χ2 Yates y el test de Fisher para muestras independientes. Se consideraron significativos valores de p≤0,05.
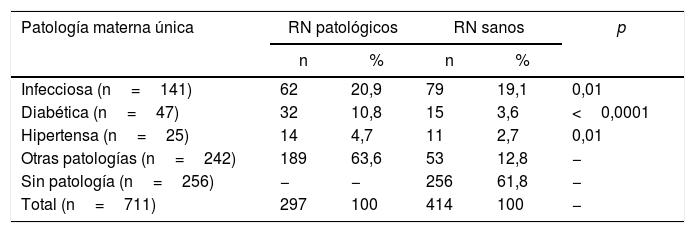
ResultadosDe las 711 embarazadas estudiadas, 297 (42%) tuvieron recién nacidos que sufrieron daño neonatal. Entre las causas que contribuyeron al daño neonatal se pueden mencionar diferentes patologías, únicas o asociadas; las más frecuentes fueron las de origen infeccioso, la diabetes y la hipertensión. Al relacionar el daño neonatal con una única patología materna, se observó que la etiología infecciosa, la diabetes y la hipertensión se asociaron en forma estadísticamente significativa con dicho daño (p=0,01; p<0,0001; p=0,01, respectivamente) (tabla 1).
Relación entre patologías de embarazadas y daño neonatal
| Patología materna única | RN patológicos | RN sanos | p | ||
|---|---|---|---|---|---|
| n | % | n | % | ||
| Infecciosa (n=141) | 62 | 20,9 | 79 | 19,1 | 0,01 |
| Diabética (n=47) | 32 | 10,8 | 15 | 3,6 | <0,0001 |
| Hipertensa (n=25) | 14 | 4,7 | 11 | 2,7 | 0,01 |
| Otras patologías (n=242) | 189 | 63,6 | 53 | 12,8 | − |
| Sin patología (n=256) | − | − | 256 | 61,8 | − |
| Total (n=711) | 297 | 100 | 414 | 100 | − |
RN: recién nacidos.
En la tabla 2 se muestran las prevalencias de U.urealyticum y de M.hominis en el cordón umbilical de neonatos sanos y patológicos. Al relacionar la presencia de estos agentes con el daño neonatal se observaron diferencias estadísticamente significativas respecto de M.hominis entre los neonatos sanos y los patológicos (p=0,03), no así respecto de U.urealyticum (p=0,35). Cabe señalar que de los 13 casos de M.hominis asociados a daño neonatal, 11 se asociaron al mismo tiempo a U.urealyticum y 8 aVB.
Con respecto a la investigación de T.vaginalis por PCR en la sangre de cordón umbilical, se detectó material genético del parásito en solo un caso de las 12 muestras estudiadas de neonatos provenientes de madres con tricomonosis en el contenido vaginal.
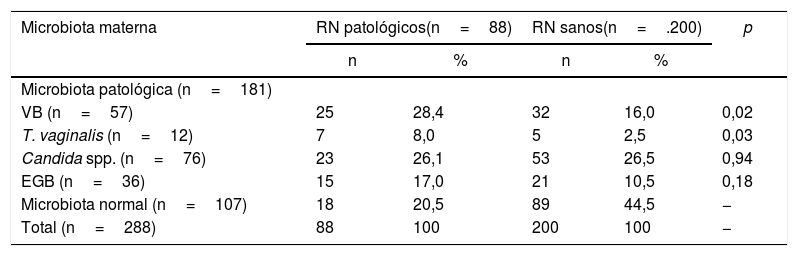
Se estudió la microbiota vaginal en 288 embarazadas con patología de base o sin esta. Se detectó Candidaspp. en 76 (26,4%), VB en 57 (19,8%), EGB en 36 (12,5%) y T.vaginalis en 12 (4,2%).
En la tabla 3 se muestran las prevalencias de VB, Candidaspp., T.vaginalis y EGB en las madres de neonatos sanos y patológicos. Al relacionar estos datos con el daño neonatal se observaron diferencias estadísticamente significativas para la VB (p=0,02) y la presencia de T.vaginalis (p=0,03), mientras que no se observaron diferencias estadísticamente significativas en relación con la presencia de Candidaspp. ni de EGB (p=0,94 y 0,18, respectivamente).
Relación entre las características de la microbiota vaginal materna y la presencia de daño neonatal
| Microbiota materna | RN patológicos(n=88) | RN sanos(n=.200) | p | ||
|---|---|---|---|---|---|
| n | % | n | % | ||
| Microbiota patológica (n=181) | |||||
| VB (n=57) | 25 | 28,4 | 32 | 16,0 | 0,02 |
| T. vaginalis (n=12) | 7 | 8,0 | 5 | 2,5 | 0,03 |
| Candida spp. (n=76) | 23 | 26,1 | 53 | 26,5 | 0,94 |
| EGB (n=36) | 15 | 17,0 | 21 | 10,5 | 0,18 |
| Microbiota normal (n=107) | 18 | 20,5 | 89 | 44,5 | − |
| Total (n=288) | 88 | 100 | 200 | 100 | − |
RN: recién nacidos; VB: vaginosis bacteriana.
De los 25 casos en los que se detectó VB en la madre y daño neonatal, 8 se asociaron con la presencia de M.hominis en el cordón. Otras condiciones asociadas en relación con las madres fueron presencia de T.vaginalis y colestasis (un caso), de T.vaginalis y diabetes (un caso), de diabetes gestacional (un caso), de hipertensión arterial (un caso) y de eclampsia (un caso). De los 7 casos en los que hubo tricomonosis y daño neonatal, otras condiciones asociadas fueron VB y colestasis (un caso), VB (un caso), diabetes gestacional y obesidad (un caso), y preeclampsia y lupus (un caso).
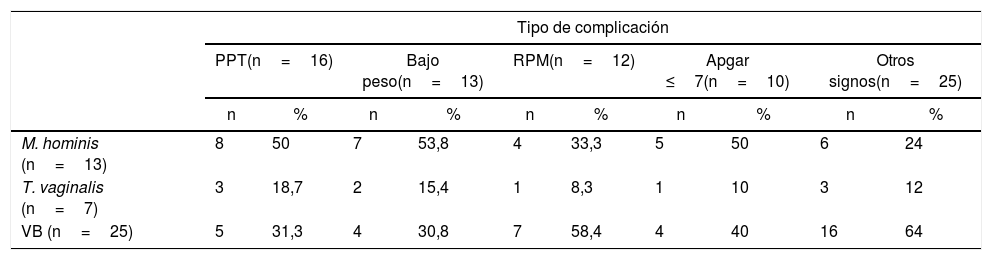
En la tabla 4 se muestra la incidencia de los microorganismos o condiciones que estuvieron asociados a la existencia de daño neonatal dentro de las diferentes categorías de complicaciones maternas o neonatales registradas.
Complicaciones maternas y neonatales y distribución de hallazgos microbiológicos en el cordón y en las madres
| Tipo de complicación | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| PPT(n=16) | Bajo peso(n=13) | RPM(n=12) | Apgar ≤7(n=10) | Otros signos(n=25) | ||||||
| n | % | n | % | n | % | n | % | n | % | |
| M. hominis (n=13) | 8 | 50 | 7 | 53,8 | 4 | 33,3 | 5 | 50 | 6 | 24 |
| T. vaginalis (n=7) | 3 | 18,7 | 2 | 15,4 | 1 | 8,3 | 1 | 10 | 3 | 12 |
| VB (n=25) | 5 | 31,3 | 4 | 30,8 | 7 | 58,4 | 4 | 40 | 16 | 64 |
PPT: parto pretérmino; RPM: ruptura prematura de membrana; VB: vaginosis bacteriana.
En esta investigación, la patología infecciosa representó la causa de mayor prevalencia relacionada con el daño neonatal. Al respecto, Kiss et al.18 describieron una evaluación de estrategia de cribado en el segundo trimestre del embarazo mediante tinción de Gram para el diagnóstico de infección vaginal asintomática; dicha estrategia redujo el número de nacimientos prematuros. Esto demuestra que resulta de fundamental importancia realizar la investigación de los estados vaginales básicos (EVB) para orientar al diagnóstico de la disfunción vaginal y, en función de aquellos, adicionar el estudio microbiológico de agentes específicos durante el embarazo, independientemente de la presencia de síntomas clínicos, con el fin de prevenir posibles complicaciones maternas y perinatológicas33.
Tal como lo describieron Touzón et al.33, la investigación de los estados vaginales básicos se recomienda como parte del control prenatal, ya que permite detectar la disfunción vaginal, como la asociada a los indicadores de VB (EVBIII y IV). Sin embargo, es preciso adicionar el estudio microbiológico de agentes específicos en diferentes situaciones, como frente a un EVBV (microbiota alterada con reacción inflamatoria), así como el cultivo de tricomonas en pacientes asintomáticas con EVBI y el cultivo de levaduras en pacientes sintomáticas con EVBII, si ambos patógenos no fueron detectados por esa metodología.
De esta forma, la aplicación de dicha metodología se correspondería con la normativa ministerial, que sugiere la investigación de diferentes infecciones durante el embarazo. En lo que respecta a la vaginosis bacteriana en particular, la citada normativa sugiere la investigación en dos oportunidades, en el primer trimestre y en las semanas 35 a 37 de gestación, en las embarazadas sintomáticas con vulvovaginitis y en las asintomáticas con factores de riesgo (antecedentes de parto prematuro o recién nacido de bajo peso)2.
Asimismo, la diabetes y la hipertensión se relacionaron con el daño neonatal, evidenciado como parto pretérmino. Resultados similares fueron descriptos por otros autores, que refieren la asociación de dichas patologías con partos prematuros4,27.
En este estudio se detectó la presencia de U.urealyticum y de M.hominis en la sangre del cordón umbilical de los neonatos con algún grado de sufrimiento fetal, pero solo M.hominis mostró asociación con daño neonatal. Goldenberg et al.13 describieron la presencia de dichos microorganismos en el 23% de los cultivos de sangre de cordón de neonatos prematuros: el 12% correspondieron a U.urealyticum, el 5,9% a M.hominis y el 5,1% a ambos. También Egawa et al.10 reportaron la presencia de dichos microorganismos en sangre de cordón, asociados con casos de funisitis, en el 10,5% de los recién nacidos prematuros: el 4,7% correspondió a U.urealyticum y el 5,8% a M.hominis. En nuestro estudio, M.hominis se asoció principalmente a parto pretérmino y bajo peso.
El único caso en que se detectó material genético de T.vaginalis en sangre de cordón correspondió a una madre con tricomonosis que sufrió RPM, motivo por el cual podría explicarse la presencia del parásito en la sangre de cordón umbilical. Este hallazgo resulta de fundamental importancia teniendo en cuenta además que, según los resultados de este estudio, la tricomonosis se asoció con daño perinatológico evidenciado como parto pretérmino y bajo peso. Estos resultados coinciden con los descriptos por Silver et al.29, quienes relacionaron la tricomonosis con parto pretérmino, RPM y bajo peso. Sin embargo, no existen en la literatura reportes en los que se haya investigado el parásito en la sangre de cordón umbilical.
Otra patología genital que en nuestro estudio se asoció con parto pretérmino y bajo peso al nacer fue la VB, en coincidencia con lo descripto por Leitich y Kiss21, quienes demostraron que esta entidad incrementó el riesgo de parto prematuro y bajo peso al nacer. Dichos autores informaron que la asociación de VB con M.hominis se relacionó con parto prematuro y bajo peso; del mismo modo, la presencia de M.hominis en ausencia de VB se asoció con parto prematuro y bajo peso. Asimismo, Donders et al.9 describieron que tanto la VB como su asociación con M.hominis se relacionaron con parto pretérmino.
Por otra parte, la portación de EGB en nuestro estudio no se asoció con el daño neonatal, probablemente debido a que todas las madres portadoras recibieron profilaxis intraparto con ampicilina endovenosa. Esto concuerda con lo referido por Tapia et al.31, quienes describieron una baja prevalencia (<1%) de infección connatal por Streptococcus agalactiae en pacientes que no recibieron la profilaxis debido a que el estudio de portación previo resultó negativo. Asimismo, este microorganismo se ha descripto asociado a infecciones urinarias y, en menor medida, a infección intrauterina, como corioamnionitis, y a endometritis en el posparto23.
Según los resultados obtenidos en esta investigación, la presencia de levaduras en el contenido vaginal tampoco se asoció con el daño neonatal, tal como lo describieron Yousif y Hussien35, quienes detectaron estos microorganismos solo en madres con gestaciones mayores de 37semanas. En la literatura se hace referencia a casos aislados de corioamnionitis ocasionados por Candidaspp., tales como los descriptos por Iwatani et al.16, quienes detectaron el microorganismo en placenta, membrana corioamniótica y cordón umbilical en recién nacidos prematuros.
Dado que diferentes condiciones del tracto genital materno (VB) y la presencia de microorganismos como M.hominis y T.vaginalis se relacionaron con daño neonatal, resulta de fundamental importancia realizar el estudio microbiológico del contenido vaginal durante el embarazo como parte del control prenatal. Ante el hallazgo de alguno de estos microorganismos debería discutirse la instauración de un tratamiento antibiótico en función del perfil de microorganismos encontrados, a fin de prevenir posibles complicaciones maternas y perinatológicas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo fue realizado con aporte del proyecto UBACyT 20020150200194BA de la Facultad de Farmacia y Bioquímica de la Universidad de Buenos Aires, dirigido por la Dra. Beatriz E. Perazzi.