La melorreostosis es una rara forma de displasia ósea esclerosante de etiología desconocida que se acompaña de lesión de partes blandas adyacentes en muchos casos. La lesión toma asiento habitualmente en una sola extremidad, donde puede haber uno o más huesos afectados, siendo mucho más frecuente la afectación del miembro inferior. Aparece por igual en ambos sexos, y suele aparecer clínicamente antes de los 20 años de edad, con dolor y limitación de movimiento de las zonas afectas. Se presenta el caso de un varón de 45 años con melorreostosis de tibia y tarso izquierdos, que se presentó clínicamente como una artropatía de tobillo, con dolor y deformidad del mismo. El tratamiento sintomático con antiinflamatorios no esteroideos fue satisfactorio en el caso presentado, no siendo preciso el empleo de cirugía, la cual puede requerirse en casos con contracturas o deformidades importantes.
CASO CLINICO
Se presenta el caso de un varón de 45 años de edad con artropatía del pie izquierdo secundaria a melorreostosis (MR). El paciente consultó por deformidad de dorso de pie izquierdo, de varios meses de evolución, y asociada a dolor mecánico de intensidad moderada.
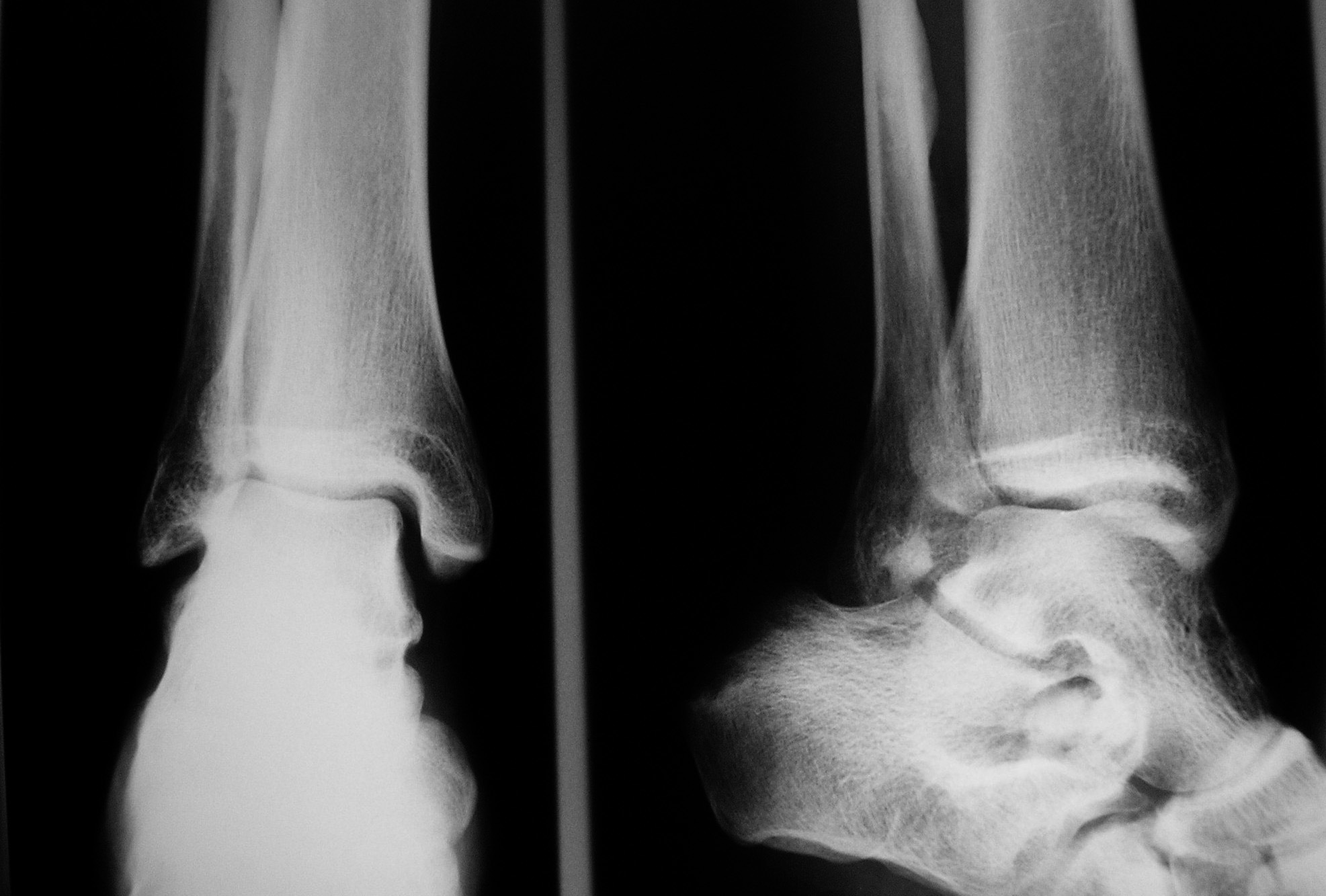
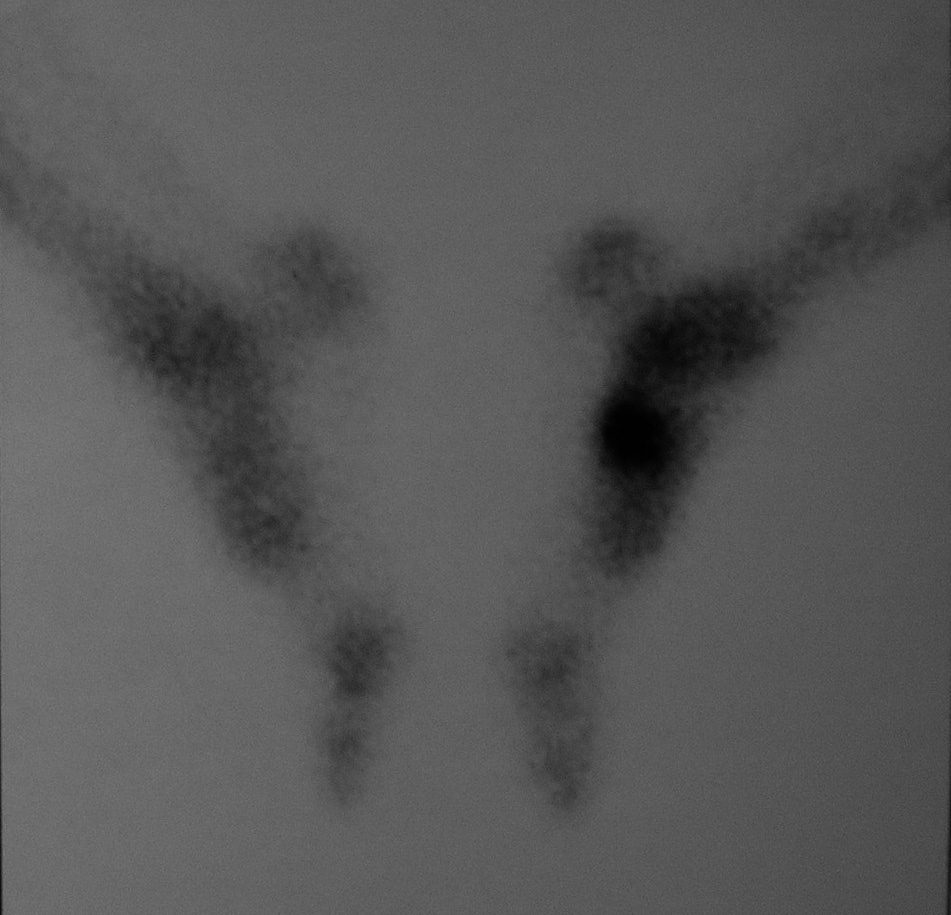
En el examen clínico se observó dicha deformidad, con ligera limitación de la prono-supinación del pie afecto. En el examen radiológico (fig. 1) se apreciaron imágenes densas de aspecto puntiforme acompañadas de otras lesiones osifluentes en tercio inferior de la tibia. La resonancia magnética nuclear (RMN) no aportó datos relevantes, con imágenes hipodensas en T1 y T2. En la gammagrafía ósea se constató hipercaptación en tarso y diáfisis distal de tibia (fig. 2). Se realizó diagnóstico de MR y se comenzó tratamiento sintomático con antiinflamatorios no esteroideos (AINE) con mejoría de la clínica.
Fig. 1. Radiografía frontal y lateral de tobillo izquierdo. En ambas proyecciones se aprecia la característica hiperostosis en peroné, y en la lateral pequeñas lesiones esclerosantes puntiformes en tarso.
Fig. 2. Gammagrafía ósea con 99Tc. Se aprecia intensa captación del radiofármaco en el tarso izquierdo, y en menor medida, extremo distal de la tibia.
DISCUSION
La MR es una rara enfermedad ósea, de origen desconocido, conocida también como enfermedad de Léri, pues a él se debe la primera descripción en 1922. Pertenece a un grupo de enfermedades conocidas como displasias óseas esclerosantes, las cuales se caracterizan por aumento en la densidad radiológica.
Según el tipo de afectación se distinguen tres grupos de displasias: las que depen den de formación ósea endocondral, como la osteopetrosis, aquellas con formación ósea intramembranosa, tal como la displasia diafisaria progresiva o enfermedad de Camurati-Engelmann, y finalmente displasias esclerosantes mixtas, que incluyen la MR y los síndromes de superposición1.
Dentro de cada grupo puede establecerse la diferenciación entre distintas entidades atendiendo a la clínica y al modo de herencia.
La MR afecta por igual a hombres y mujeres, y clínicamente se presenta en la segunda o tercera década de la vida, con dolor y limitación funcional, si bien puede permanecer asintomática durante períodos prolongados, no siendo raro el diagnóstico por encima de los 40 años de edad, como el caso que presentamos.
La lesión típica asienta sobre huesos largos de una sola extremidad, superior o inferior, siendo tres veces más frecuente la afectación de estas últimas. Los huesos cortos, y especialmente el esqueleto axial, son localizaciones más raras. En la larga serie de Freyschmidt2 la afectación monomiélica es la norma (21 casos sobre 23, 16 de ellos en extremidad inferior), y más rara la afectación de una extremidad superior e inferior de manera simultánea y del esqueleto axial (un caso de cada uno de ellos). En los raros casos en que se afecta el esqueleto axial la MR puede acompañarse de hemiplejia o paraplejia.
El patrón radiológico clásico consiste en hiperostosis cortical ondulante, en un solo lado del hueso, que recuerda la cera que resbala por una vela encendida, apariencia a la cual debe la melorreostosis su propia denominación3. Junto a la clásica lesión cortical se objetiva proliferación endostal, que puede llegar a obliterar la cavidad medular. En los huesos cortos, como en el tarso, el patrón difiere del clásico, y con mayor frecuencia se observan lesiones esclerosas puntiformes que recuerdan a la osteopoiquilia o el osteoma. Otros patrones diferentes de afectación (osteopatía estriada, patrones mixtos) son también habituales, incluso prevalecen sobre el patrón clásico en la serie antes comentada de Freyschmidt2.
En la radiología convencional se pueden poner de manifiesto asimismo las lesiones de partes blandas que acompañan a la MR en dos terceras partes de los casos, aproximadamente, lesiones que presentan calcificación en su interior en un 50% de las ocasiones.
La gammagrafía ósea muestra lesiones hipercaptantes en la MR, con actividad cortical asimétrica que puede cruzar articulaciones. Es de valor en el diagnóstico diferencial con otras displasias como la osteopoiquilia o la osteopatía estriada4, que no son hipercaptantes.
La tomografía axial computarizada (TAC) o la RMN no son precisas para el diagnóstico salvo en casos seleccionados, ya que las imágenes radiológicas y la gammagrafía suelen ser suficientes, aunque pueden ser de ayuda para caracterizar mejor la lesión, en particular las lesiones de tejidos blandos. En RMN las lesiones óseas de la MR aparecen como imágenes de alta atenuación y baja intensidad tanto en T1 como en T2, con estrechamiento del canal medular por afectación endostal en los huesos largos5.
Si excluimos la concurrencia de MR con otras displasias en los síndromes de superposición, la asociación con otras enfermedades es una rareza. Se han descrito varios casos de asociación con esclerodermia6. Se trata de una esclerodermia lineal que refleja de algún modo, a nivel dérmico, el trastorno del hueso subyacente, faltando la afectación sistémica. Otras asociaciones son excepcionales, aunque se han reportado casos aislados de coexistencia con hiperostosis esquelética idiopática difusa, síndrome nefrótico, malformaciones arteriales y otras7. Salvo un caso de osteosarcoma sobre un fémur8, la MR no evoluciona hacia neoplasia alguna.
La etiología y patogénesis de la MR es desconocida. Una de las primeras etiologías postuladas fue la preexistencia de un trastorno vascular que condicionaba la aparición posterior de las lesiones. La teoría clásica, surgida de la observación clínica de la topografía lesional, sugiere la existencia de una infección de una rama nerviosa sensitiva durante el desarrollo embrionario, lo cual induciría cambios en el esclerotomo respectivo9. La ocurrencia de casos familiares de MR ha impulsado la búsqueda de factores genéticos, y recientemente se ha descrito una mutación somática estrechamente relacionada con el desarrollo de esta displasia.
El tratamiento reposa básicamente en el alivio sintomático con AINE, reservándose la cirugía para aquellos casos que cursan con contracturas o deformidades clínicamente significativas. La utilidad de otros fármacos en la MR es anecdótica, habiéndose comunicado éxitos tanto con bisfosfonatos como con nifedipina en algún caso aislado.