Eficacia y seguridad del sistema de morcelación histeroscópica.
Pacientes y métodosEstudio observacional retrospectivo durante el periodo 2004-2009, que incluye a un total de 411 pacientes diagnosticadas de patología intracavitaria a las que se les realizó una histeroscopia quirúrgica con un sistema de morcelación mecánica.
ResultadosSe realizaron 327 polipectomías y 76 miomectomías, con una tasa de éxito del 99,2% y con un tiempo quirúrgico medio de 9,2 min y 22,3 min, respectivamente.
ConclusiónLa técnica de morcelación histeroscópica es segura y eficaz, presenta una corta curva de aprendizaje, unos buenos tiempos quirúrgicos y una baja tasa de complicaciones.
To evaluate the efficacy and safety of the hysteroscopic morcellator.
Patients and methodsWe carried out a retrospective observational study of 411 patients diagnosed with intracavitary disease, who underwent surgical hysteroscopy with the mechanical morcellation system from 2004 to 2009.
ResultsWe performed 327 polypectomies and 76 myomectomies. The success rate was 99.2%. The mean operative time was 9.2minutes and 22.3minutes, respectively.
ConclusionThe hysteroscopic morcellation technique is safe and effective, has a short learning curve, a reasonable operating time, and low rate of surgical complications.
La histeroscopia se ha convertido en el procedimiento más utilizado para el diagnóstico y tratamiento de la patología intrauterina.
En el año 1853, Desormeaux realiza la primera endoscopia urológica con éxito1. Pero no fue hasta 1907 cuando Charles David aplicó las innovaciones y escribió el primer tratado de histeroscopia1. Desde entonces, múltiples cambios se han introducido en la técnica para mejorar sus resultados y disminuir sus complicaciones, dando mayor comodidad al histeroscopista y revolucionando las técnicas de diagnóstico y tratamiento de la patología intrauterina. A partir de los años setenta, los avances permitieron realizar las primeras histeroscopias quirúrgicas para el tratamiento de la patología uterina endocavitaria, utilizando electrocirugía y medios de distensión líquidos.
La aparición en 2004 de un sistema de morcelación histeroscópica que utiliza la energía mecánica como sistema de corte permite disminuir los riesgos que conlleva la histeroscopia quirúrgica estándar, además de presentar otras ventajas respecto de la técnica convencional.
El objetivo de este estudio es mostrar, a través de nuestra casuística, las ventajas de esta técnica respecto de la seguridad y la eficiencia.
Pacientes y métodosDiseñoEstudio observacional retrospectivo realizado en el Servicio de Ginecología y Obstetricia del Hospital de Igualada durante el periodo comprendido entre enero del 2004 y diciembre del 2009.
Criterios de inclusiónSe incluye a 411 pacientes a las que se realiza una histeroscopia quirúrgica con el sistema de morcelación mecánica. Las pacientes habían sido diagnosticadas previamente de patología orgánica intracavitaria (mioma submucoso o pólipo endometrial) mediante ecografía transvaginal y/o histeroscopia diagnóstica. Las variables edad, paridad, menopausia, motivo de consulta y clínica de la paciente se consideran variables independientes. La técnica es realizada por histeroscopistas experimentados o por ginecólogos en periodo de formación, supervisados por un ginecólogo con experiencia en la técnica.
Criterios de exclusiónLa clasificación de la extensión intramural de los miomas se realizó durante la cirugía y se excluyeron del estudio a todas aquellas pacientes con diagnóstico de mioma submucoso tipo 2, según la clasificación europea de endoscopia2, que incluye una extensión intramural de más del 50%. Se excluyó del estudio a las pacientes que presentaban más de 3 miomas submucosos o miomas de tamaño superior a 5 cm. No existen criterios de exclusión respecto del tamaño y la cantidad de pólipos endometriales. Se considera criterio de exclusión para el estudio la contraindicación para la realización de una histeroscopia quirúrgica.
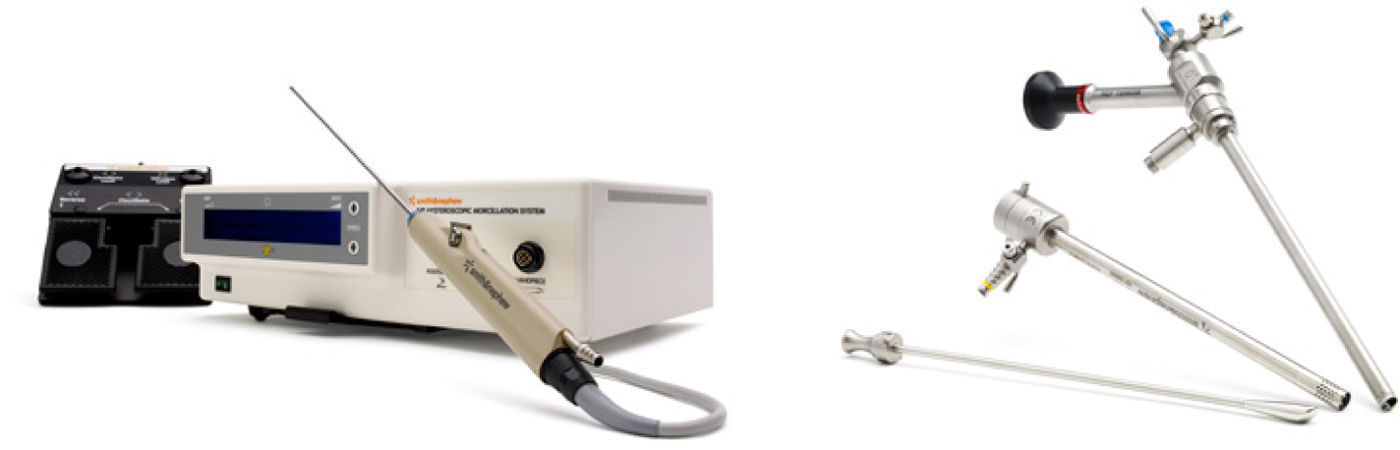
Técnica quirúrgicaTras el diagnóstico, se realiza una consulta preanestésica. El día antes del procedimiento, y según el protocolo del hospital, no se realiza premedicación ni preparación cervical y la paciente ingresa el mismo día de la intervención en la Unidad de Cirugía sin ingreso. En el quirófano, bajo anestesia, se procede a la dilatación cervical con tallos de Hegar y se inicia el proceso. El instrumental quirúrgico utilizado es el morcelador histeroscópico Truclear System® (Smith & Nephew) (fig. 1), formado por un endoscopio rígido de 9mm con óptica de 0° angulada y un canal de trabajo que permite la introducción de una cánula de morcelación intrauterina (4,5mm de diámetro) que consta de 2 tubos de metal rígidos y huecos, un tubo interior que gira dentro de un tubo exterior, ambos con una ventana terminal con función de corte (fig. 2). El morcelador es accionado por un pedal conectado a un motor externo que permite accionar la velocidad de rotación y el sentido del giro. El tejido se corta mediante corte mecánico por el movimiento de rotación del tubo interno y se succiona por la apertura de la ventana terminal del morcelador que está conectado a un sistema de aspiración. El uso de corte mecánico permite la utilización de suero fisiológico como medio de distensión de la cavidad. La bomba de perfusión utilizada permite la utilidad de un flujo continuo con entrada por la vaina interna y salida por la vaina externa y por el canal de trabajo.
Una vez dentro de la cavidad uterina, se valora la morfología de la cavidad uterina y el endometrio y se visualizan ambos ostiums. Ya evaluada la patología intracavitaria, se inicia el proceso de morcelación. Al final del procedimiento, se realiza una reinspección de la cavidad endometrial para confirmar la resección completa del pólipo o mioma.
Variables del estudioPara el análisis de los beneficios obtenidos con la nueva técnica de morcelación histeroscópica, se valoran el tiempo quirúrgico desde el inicio del procedimiento hasta la resección completa del pólipo endometrial o mioma submucoso, la tasa de éxito de la intervención considerando como tal la extirpación completa del pólipo o mioma, las complicaciones intraoperatorias y la tasa de recidiva de patología intracavitaria a corto y largo plazo, valorada por la clínica referida por la paciente y por control ecográfico.
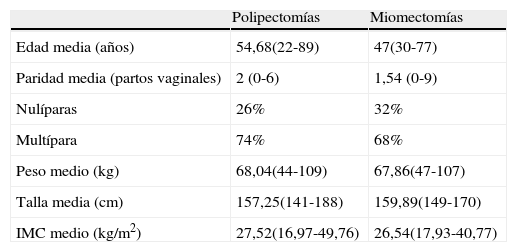
ResultadosSe realizaron un total de 411 procedimientos desde el año 2004 hasta el año 2009. Se excluyó a 8 pacientes por presentar miomas submucosos con extensión intramural superior al 50% (grado 2). Las características de las pacientes intervenidas se pueden observar en la tabla 1. De los 403 casos seleccionados, en 327 pacientes (81%) se realizó una polipectomía (el 75,5% polipectomía única y el 24,5% polipectomía múltiple) y en 76 casos (19%) se realizó una miomectomía, de los cuales un 56% (43/76) eran de grado 0 y un 43% (33/76) eran de grado 1. La edad media de las pacientes intervenidas fue de 50,8 años (22-89 años). Un 4,58% de las pacientes habían sido intervenidas previamente de polipectomía o miomectomía (el 1,96 y el 2,62%, respectivamente).
Características clínicas de la serie de pacientes presentada
| Polipectomías | Miomectomías | |
| Edad media (años) | 54,68(22-89) | 47(30-77) |
| Paridad media (partos vaginales) | 2 (0-6) | 1,54 (0-9) |
| Nulíparas | 26% | 32% |
| Multípara | 74% | 68% |
| Peso medio (kg) | 68,04(44-109) | 67,86(47-107) |
| Talla media (cm) | 157,25(141-188) | 159,89(149-170) |
| IMC medio (kg/m2) | 27,52(16,97-49,76) | 26,54(17,93-40,77) |
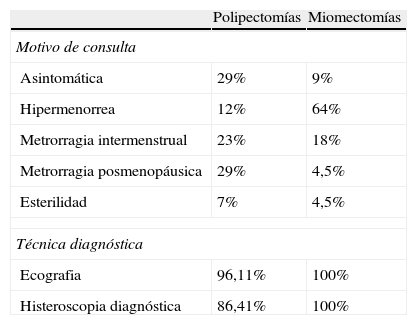
En la tabla 2 se muestran las características diagnósticas de la muestra de pacientes, donde observamos que el motivo más frecuente de intervención en cuanto a la polipectomía fue la metrorragia posmenopáusica y el hallazgo casual en una ecografía de control en pacientes asintomáticas, con un porcentaje del 29% en ambos casos. Por lo que se refiere a las miomectomías, el principal motivo de consulta fue el sangrado uterino, observado en un 86,5% de las pacientes. A todas las pacientes a las que se les realizó una miomectomía se les había realizado previamente una ecografía ginecológica y una histeroscopia diagnóstica. En el grupo de polipectomías, un 13,6% de las pacientes no obtuvieron diagnóstico de certeza a través de la histeroscopia diagnóstica y las pacientes fueron derivadas directamente para la técnica quirúrgica.
Características diagnósticas de la serie de pacientes presentada
| Polipectomías | Miomectomías | |
| Motivo de consulta | ||
| Asintomática | 29% | 9% |
| Hipermenorrea | 12% | 64% |
| Metrorragia intermenstrual | 23% | 18% |
| Metrorragia posmenopáusica | 29% | 4,5% |
| Esterilidad | 7% | 4,5% |
| Técnica diagnóstica | ||
| Ecografia | 96,11% | 100% |
| Histeroscopia diagnóstica | 86,41% | 100% |
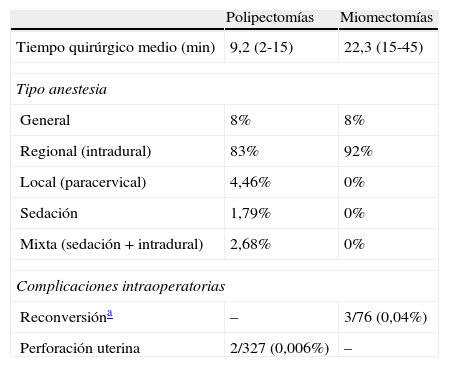
En cuanto a la realización de la intervención, se pueden observar las características de la cirugía en la tabla 3. Los tiempos quirúrgicos medios fueron de 9,2min y 22,3min para la polipectomía y la miomectomía, respectivamente. No se observaron diferencias entre los distintos cirujanos que realizaban la intervención. A la mayoría de las pacientes se les realizó anestesia regional intradural, correspondiéndose con un 83% de los casos de pólipos y en un 92% de las pacientes con miomas.
Características de la técnica quirúrgica. Tiempo operatorio, tipo de anestesia y complicaciones intraoperatorias
| Polipectomías | Miomectomías | |
| Tiempo quirúrgico medio (min) | 9,2 (2-15) | 22,3 (15-45) |
| Tipo anestesia | ||
| General | 8% | 8% |
| Regional (intradural) | 83% | 92% |
| Local (paracervical) | 4,46% | 0% |
| Sedación | 1,79% | 0% |
| Mixta (sedación + intradural) | 2,68% | 0% |
| Complicaciones intraoperatorias | ||
| Reconversióna | – | 3/76 (0,04%) |
| Perforación uterina | 2/327 (0,006%) | – |
De los 403 procedimientos realizados durante los años del estudio, fueron satisfactorias 400 cirugías (99,2%) y se reconvirtieron a la técnica estándar con el resectoscopio convencional 3 casos de miomectomía (0,04%), hechos que se produjeron durante los primeros meses del periodo de iniciación. Como complicaciones de la técnica, se produjeron 2 perforaciones uterinas (0,006%), que tuvieron lugar en la fase de dilatación cervical en pacientes con diagnóstico de pólipo endometrial, y en ambas ocasiones esta complicación no evitó que se finalizara la cirugía completa con éxito.
En todos los casos, la anatomía patológica corroboró el diagnóstico de pólipo o mioma; en 2 pacientes se diagnosticó un proceso maligno.
Se realizó un seguimiento posterior clínico con control ecográfico a los 6, 12 y 24 meses de la cirugía. No se observó ninguna recidiva de pólipo y, respecto de las miomectomías, en 4 pacientes se observó la aparición de nuevos miomas submucosos en el contexto de úteros polimiomatosos y en 3 casos se requirió histerectomía posterior. En los casos que se diagnosticó malignidad, se realizó el proceso terapéutico indicado.
DiscusiónLa presencia de patología intrauterina en pacientes pre o posmenopáusicas puede considerarse motivo de exéresis, ya sea como tratamiento de la sintomatología de sangrado causada en la mayoría de las pacientes por miomas submucosos o como exclusión de crecimientos atípicos en los pólipos endometriales, detectados frecuentemente en el grupo de pacientes con mayor incidencia que corresponde a las mujeres de mayor edad3-7.
La prevalencia de pólipos endometriales en pacientes con sangrado anormal presenta un rango amplio, que depende del estado hormonal de la paciente, siendo alrededor del 10 al 30%3, datos que muestran que una proporción importante de pacientes no presentan ninguna sintomatología al respecto, estimándose así la prevalencia general de pólipos endometriales en un 24-25%1,6. Respecto de los miomas, estos son considerados como el tumor sólido más frecuente en la pelvis femenina, presentando una prevalencia del 20 al 40% en pacientes mayores de 30 años2. La sintomatología y el motivo de intervención más frecuente es el sangrado uterino disfuncional, datos que coinciden en nuestro estudio con los trabajos publicados, donde se obtiene, según Muñoz et al.8, porcentajes de sangrado que alcanzan el 84,1%.
En un estudio realizado por Loizzi et al.9, se estudió a 155 pacientes posmenopáusicas con grosor endometrial mayor o igual a 4mm por ecografía transvaginal, de las cuales el 83% estaban asintomáticas. La histeroscopia mostró patología endometrial en el 76% de las pacientes que presentaban sintomatología y en un 28% de las pacientes asintomáticas (2 pólipos, 5 casos de hiperplasia y 8 miomas submucosos).
Es conocido que la mayoría de los pólipos endometriales son benignos, aunque un 0,5-1% pueden transformarse en malignos3,7, motivo por el cual son considerados comúnmente como factores de riesgo para cáncer endometrial, principalmente en pacientes con antecedentes de hiperplasia endometrial, pacientes de mayor edad, menopáusicas e hipertensas; así, es importante realizar una exéresis completa del mismo y un análisis histológico, individualizando la sintomatología y los factores de riesgo de cada paciente. En pacientes sin clínica asociada y sin factores de riesgo, no existen estudios que demuestren mayor beneficio en la exéresis completa del pólipo, pero sí que es necesaria la biopsia para poder realizar el examen histológico adecuado7. Respecto de las miomectomías, en pacientes asintomáticas con sospecha ecográfica no es obligatoria su exéresis, pero para poder asegurar el diagnóstico se requiere de la realización de biopsias dirigidas y posteriores controles del tamaño y de sintomatología de novo2,8. En nuestra serie de pacientes, y según protocolo del hospital, se realiza exéresis completa de toda la patología intracavitaria diagnosticada, ya sea en pacientes sintomáticas o asintomáticas.
Desde la aparición de la histeroscopia quirúrgica se han producido avances que han facilitado la técnica quirúrgica, permitiendo mejorar los resultados y disminuir la tasa de complicaciones. Los primeros resectoscopios utilizados con energía eléctrica monopolar presentaron buenos resultados quirúrgicos, pero la utilización de fluido libre de electrones para la distensión de la cavidad uterina produce un incremento en el riesgo de sobrecarga hídrica. La introducción de la energía bipolar presentó como principal ventaja la utilización de solución salina, hecho que permitió disminuir el riesgo de sobrecarga de líquidos y provocar un menor daño tisular, pero presentando como inconveniente un escaso control a nivel miometrial, hecho que favorece una mayor estimulación dolorosa, es decir, menor tolerancia por parte de la paciente5.
La introducción, en los últimos años, del nuevo sistema de morcelación histeroscópica ha logrado, por un lado, evitar las complicaciones derivadas de la utilización de fluidos con electrodos, ya que a diferencia de la histeroscopia quirúrgica monopolar utiliza suero salino para la irrigación y, por otra parte, la no utilización de energía eléctrica evita los riesgos inherentes a ella. Valorando la curva de aprendizaje, encontramos otra de las ventajas del morcelador histeroscópico; tal y como se ha publicado recientemente y donde se compara la resectoscopia convencional con el morcelador histeroscópico (OHS) entre residentes en formación10,11, se observó una reducción del tiempo quirúrgico de más de 8 min, sin necesidad de curva de aprendizaje. Dados que se ven reflejados en nuestro estudio descriptivo, donde se observan similares tiempos entre el personal especializado y el ginecólogo en formación. Otras características observadas que favorecen y diferencian la técnica respecto de los histeroscopios convencionales consiste en el sistema de fragmentación-extirpación y aspiración incorporado en el histeroscopio, que facilita una mejor exéresis de los fragmentos de pólipos y miomas endometriales, evitando así la acumulación de material dentro de la cavidad uterina y proporcionando una mejor visión y campo de trabajo.
Entre un 80 y 100% de las pacientes en las que se les realiza una histeroscopia quirúrgica se consigue finalizar con éxito el procedimiento, independientemente del histeroscopio utilizado6,7,12-14, permitiendo una resolución de los síntomas entre un 60 a 80% de los casos14. Según nuestro trabajo, el histeroscopio quirúrgico con energía mecánica Truclear System® presenta una elevada tasa de éxito cercana al 100%. Respecto de las complicaciones, la perforación uterina y la sobrecarga hídrica son las complicaciones más frecuentes encontradas durante la realización de la histeroscopia; en nuestra serie de pacientes obtenemos 2 perforaciones uterinas, sin que estas llegaran a afectar al proceso quirúrgico. No se observan otras complicaciones, corroborando así el grado de seguridad que presenta el nuevo histeroscopio con energía mecánica. Datos concordantes con los escasos estudios publicados respecto del nuevo histeroscopio quirúrgico morcelador10,12,13, donde al comparar la técnica con los histeroscopios convencionales se observa un menor tiempo quirúrgico, una menor tasa de complicaciones, mayor facilidad en la resección y extracción del material y una curva de aprendizaje más corta.
La histeroscopia quirúrgica para la extirpación de pólipo y miomas es una herramienta terapéutica que ha demostrado ser factible, fiable y segura15,16 en pacientes con deseo de preservación uterina y clínica de sangrado anormal o problemas de esterilidad. La posibilidad de realizar una miomectomía histeroscópica resulta una herramienta eficaz que ofrece un ahorro económico al compararla con los métodos tradicionales quirúrgicos como son la histerectomía15,16, incluso manteniendo la posibilidad de reintervenciones posteriores. Según Muñoz et al.8, se calcula una disminución del coste en un 39,6%. Respecto de la polipectomía, las técnicas clásicas consistían en el legrado endometrial o la histerectomía en casos de malignidad. Con los nuevos avances histeroscópicos se pretende ofrecer a la paciente un mejor diagnóstico con un tratamiento menos agresivo, proporcionando mayor eficacia y seguridad para la paciente.
ConclusiónUn nuevo avance en histeroscopia quirúrgica, el morcelador histeroscópico, ha demostrado ser seguro, eficaz y sencillo en la patología intracavitaria uterina.
Como conclusiones a nuestro estudio, podemos decir que la técnica histeroscópica con el morcelador Truclear System es un sistema seguro y eficaz que presenta como principales ventajas una menor curva de aprendizaje, menor tiempo quirúrgico, mayor facilidad durante la resección y extracción de material intrauterino con menor tasa de complicaciones.