Se presenta el caso de un leiomiosarcoma de vulva (LMSV) diagnosticado en una mujer de 51 años de edad. El diagnóstico y el tratamiento de esta tumoración están en continua evolución. La sospecha clínica ante tumoraciones de labios mayores y área de glándula de Bartholino nos facilitará el diagnóstico; el tratamiento de elección es la cirugía radical con margen de seguridad.
Here we report a case of a vulvar leiomyosarcoma (LMS-V), in a woman 51 years old. After an exhaustive bibliographic research we can conclude than the diagnosis and treatment are in a continuous evolution. The clinical diagnosis can be orientated when major labia or Bartholin gland tumours are found, and the treatment of the leiomyosarcoma of the vulva is the radical local excision, with wide surgical margins.
El carcinoma de vulva supone menos del 1% de todos los tumores malignos de la mujer1. Más infrecuentes son los sarcomas (1-3%), cuya variedad más frecuente es el leiomiosarcoma (LMS).
La paciente característica es de raza blanca, tiene entre 40 y 55 años y consulta por tumoración de vulva localizada en los labios mayores y menores, y el área de la glándula de Bartholino. El tamaño del tumor al diagnóstico suele ser mayor de 5cm dado el crecimiento insidioso. Es, generalmente, de consistencia elástica y bien delimitado. Todo ello hace pensar en el comportamiento benigno de la tumoración, lo que dificulta el diagnóstico.
El pronóstico es malo, con recidivas locales frecuentes seguidas de metástasis a distancia por vía hematógena al pulmón y, con menos frecuencia, al hígado2.
Pese a la rareza del tumor, sí parece claro que el tratamiento inicial debe ser la excisión quirúrgica meticulosa amplia3.
Presentamos un caso diagnosticado y tratado en nuestra unidad.
CASO CLÍNICOPaciente de 51 años, derivada a nuestro servicio por tumoración de vulva de aproximadamente 2 años de evolución en enero de 2006, con sospecha diagnóstica de quiste de glándula de Bartholino.
Antecedentes personalesEnfermedad de Crohn colónica en tratamiento con corticoterapia y antibioterapia. Paridad 2-0-0-2. Histerectomía total simple por útero miomatoso hace 2 años.
ExploraciónTumoración multilobulada, de consistencia elástica de aproximadamente 6cm, localizada el labio mayor izquierdo, que se extiende hasta el margen anal.
Tras biopsia en consulta (punch) se filia como tumor de músculo liso de comportamiento incierto.
Tratamiento (febrero 2006)Se realiza resección tumoral simple, con un fácil plano de disección.
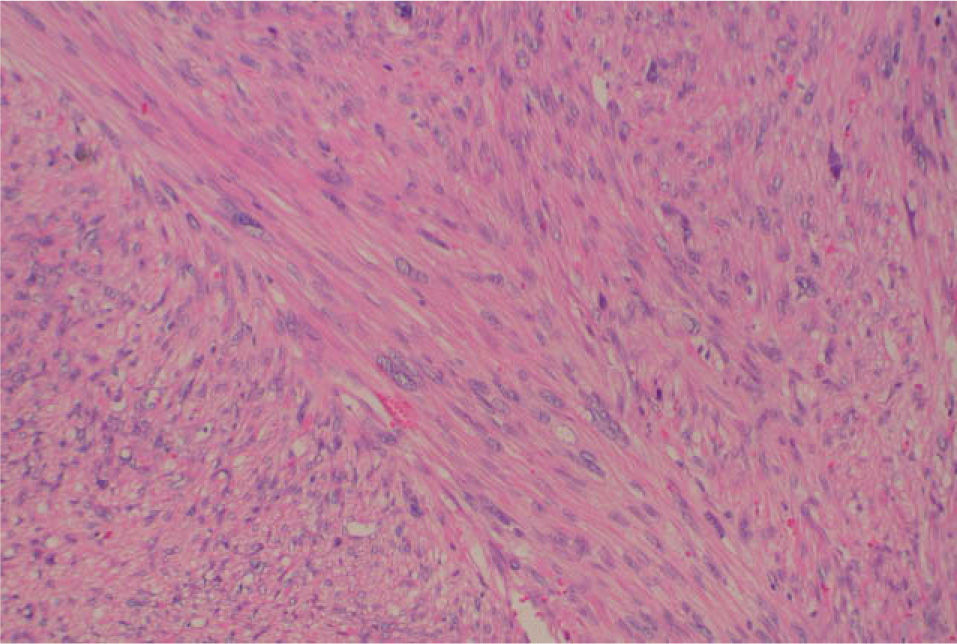
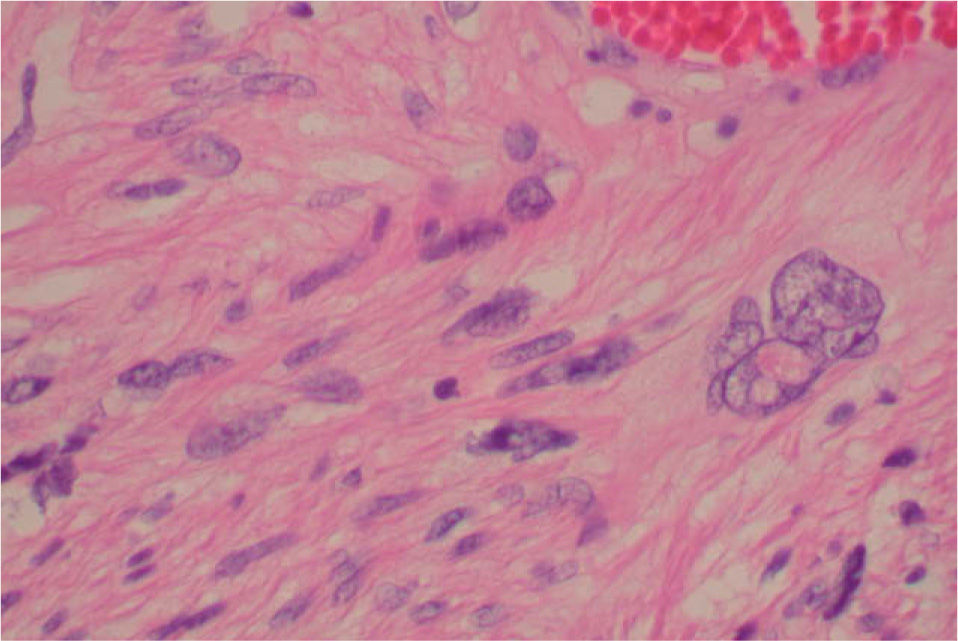
Diagnóstico anatomopatológicoEl patólogo informa como LMS bien diferenciado, con marcado pleomorfismo nuclear, índice mitósico 3-5 mitosis/10 CGA, muchas de ellas atípicas. Existen focos de necrosis. En el estudio histoquímico revela positividad para actina y desmina (débil); inmunoreacción nuclear para p53 positiva; índice de proliferación Ki67 inferior a 1%. Con ello podemos hablar de un LMS de vulva (LMSV) de grado bajo.
Estudio de extensiónSe incluyó radiografía de tórax, tomografía computarizada (TC) abdominopélvica, marcadores tumorales y citología vaginal.
A los 3 meses, en la exploración de la vulva sólo destacaba una reacción cicatricial residual, sin signos de recidiva.
DISCUSIÓNEn nuestra paciente, la sospecha clínica inicial fue de quiste de glándula de Bartholino, circunstancia que no extraña dada lo infrecuente del tumor que nos ocupa, que la presentación clínica es lenta e insidiosa y que la localización fue en el área de la glándula de Bartholino.
Ya en nuestra unidad se comprobó que se trataba de un tumor sólido, por lo que se procedió a la biopsia ambulatoria. El diagnóstico de certeza solamente se obtiene tras la biopsia, ante la sospecha clínica presente en todo tumor vulvar1.
El trabajo de Nielsen et al4 sobre el LMSV define cuatro criterios diagnósticos y para el diagnóstico clínico de LMSV se requiere la presencia de tres de ellos: presentación de 5 mitosis/10 CGA, tamaño tumoral mayor de 5cm, atipia celular grave-moderada e infiltración de los bordes.
Aartsen y Albus-Lutter3 clasifican estos tumores en de alto o bajo grado histológico. Es de alto grado si reúne las siguientes características: atipia nuclear severa, más de 15 mitosis/10 CGA, infiltración de los bordes y tumor mayor de 5cm.
Nuestro caso tenía de 3-5 mitosis/10 CGA, medía 7,5cm, había una atipia celular moderada y los bordes eran infiltrativos, aunque no llegaban al margen quirúrgico (figs. 1 y 2).
Por lo tanto, estaríamos ante un LMSV de bajo grado histológico. Por ello, metastatizaría menos frecuentemente que los de alto grado, y con un crecimiento más insidioso, con recurrencias locales.
Existe discrepancia respecto al tratamiento primario, que va desde la tumorectomía simple hasta la vulvectomía radical5. La linfadenectomía inguinal parece no estar indicada, dada la diseminación principalmente hematógena del tumor3. Además, en todos los casos en los que se realizó una linfadenectomía con sospecha de metástasis regional, el resultado nunca fue positivo.
El aspecto benigno del tumor y la fácil disección de la seudocápsula suele llevar a tumorectomía simple como tratamiento inicial6, como así ocurrió en nuestro caso. La cirugía definitiva con intención curativa debe obtener un margen quirúrgico amplio, que es de 2cm para el cirujano y 1cm para el patólogo, pues es frecuente encontrar células tumorales en la seudocápsula, lo que suele indicar un segundo tiempo quirúrgico7.
La cirugía inicial inadecuada tiene como resultado una mayor incidencia de recidiva local (50-80%). Después de cirugía radical, la probabilidad de recidiva es del 5-10%.
Nuestra paciente fue tratada con resección del tumor únicamente y permanece en la actualidad, después de un año, permanece en remisión. Lo hicimos así tras evaluar otros factores pronósticos que se explican más adelante.
En cuanto a los tratamientos complementarios, sin ellos el LMSV parece recidivar a corto plazo con mayor probabilidad y a medio plazo metastatizar a distancia (dada la rareza de este tumor no existen pautas totalmente establecidas).
Algunos estudios han valorado la cirugía conservadora más radioterapia y han encontrado una elevada incidencia de tumor residual8, lo que empeora la supervivencia a largo plazo. Por tanto, la radioterapia no debe evitar una resección amplia. Otros autores indican una cirugía meticulosa como tratamiento único en tumores menores de 2cm y cirugía más braquiterapia si el tumor es > 5cm o tiene márgenes afectados, lo que disminuiría el riesgo de recurrencia5.
Los LMSV recurrentes sin metástasis a distancia aparecen más frecuentemente en resecciones con márgenes insuficientes y tumores de alto grado. En ella, la defunción sobreviene por metástasis a distancia y recidiva local síncrona.
El valor de la quimioterapia postoperatoria es incierto, pero en el LMSV con metástasis a distancia la única alternativa es la quimioterapia, aunque no está bien definida la combinación adecuada: 5 FU o cisplatino, solos o en asociación; también doxorrubicina, isofosfamida y vincristina, y para otros, adriamicina y actinomicina1.
Entre los factores pronósticos descritos en la literatura científica se encuentran: grado histológico, tamaño del tumor, profundidad de infiltración tisular, margen quirúrgico y aparición de recidiva local tras cirugía definitiva.
Merecen mención especial las características histológicas del tumor, incluidos estudio histoquímico y los marcadores histopronósticos. Entre ellos, están la gonadotropina coriónica beta (β-HCG)9 (algunos LMSV poseen receptores hormonales) y la sobreexpresión de p53, que parece empeorar el pronóstico10, y no está tan clara la utilidad del Ki-67.
El pronóstico es malo si aparece recidiva regional o metástasis a distancia, que suelen ocurrir tras múltiples recurrencias locales o en tumores poco diferenciados. Las metástasis a distancia aparecen en intervalo de 3-30 meses, aunque hay casos descritos de hasta 13 años después del tratamiento inicial. La supervivencia a 2 años en metástasis pulmonares es menor de un 10% de los casos.
El seguimiento debe ser frecuente y a largo plazo. La frecuencia del mismo debe ser cada 4 meses el primer año, cada 6 meses entre el segundo y el quinto años y anualmente a partir del quinto año1.
Dado que el 50% de las recurrencias son locales, se debe incluir siempre una meticulosa exploración de la vulva. También se deben asociar técnicas de imagen (ecografía abdominopélvica, TC, radiografía de tórax) y citología vaginal anual.
CONCLUSIÓNPese a la rareza de estos tumores, el ginecólogo debe pensar en ellos ante lesiones de labios mayores y en el área de la glándula de Bartholino, sin signos inflamatorios.
El control quirúrgico primario del LMSV mediante la excisión amplia es la mejor manera de mejorar el pronóstico, disminuyendo la probabilidad de recidiva local y mejorando la supervivencia.