Desde que se inició la vacunación frente a la COVID-19, se han descrito diferentes reacciones cutáneas secundarias a su administración. Sin embargo, la vasculitis cutánea, es un hallazgo poco frecuente1.
Presentamos un caso de arteritis cutánea o poliarteritis nodosa cutánea, secundaria a la primera dosis de la vacuna de Astrazeneca de ARNm frente a SARS-CoV-2.
Un varón de 37 años, sin antecedentes médicos de interés, acude a urgencias presentando unas máculas eritemato-purpúricas, algunas con morfología reticular, localizadas en la región maleolar, el dorso y la planta de ambos pies. Estas lesiones asintomáticas aparecieron 14 días después de la primera dosis de la vacuna ChAdOx1 Oxford/Astrazeneca frente a SARS-CoV-2. Se solicita una analítica sanguínea, con hemograma, bioquímica y serologías para VIH, sífilis, virus de la hepatitis B (VHB) y C (VHC), sin hallar alteraciones reseñables.
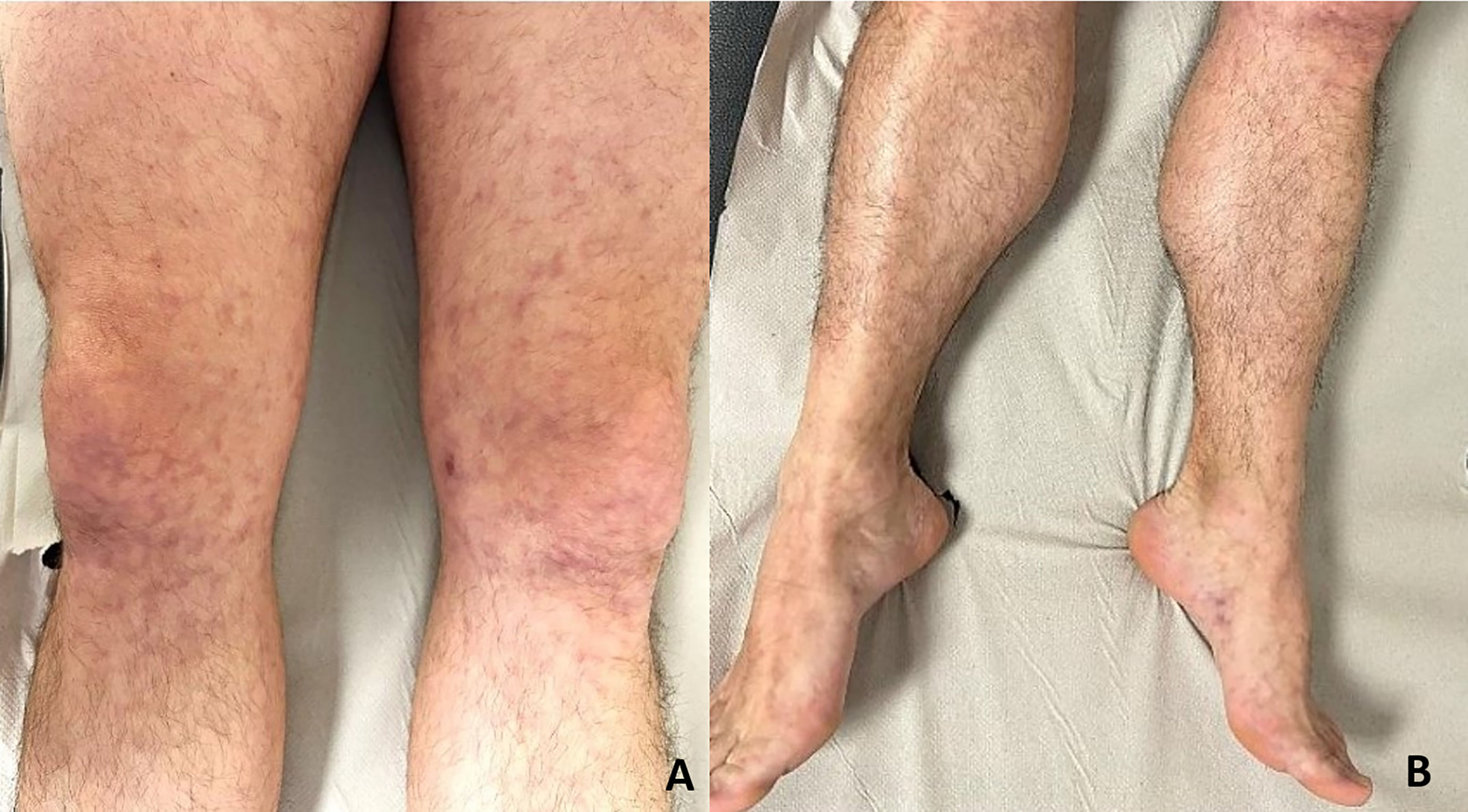
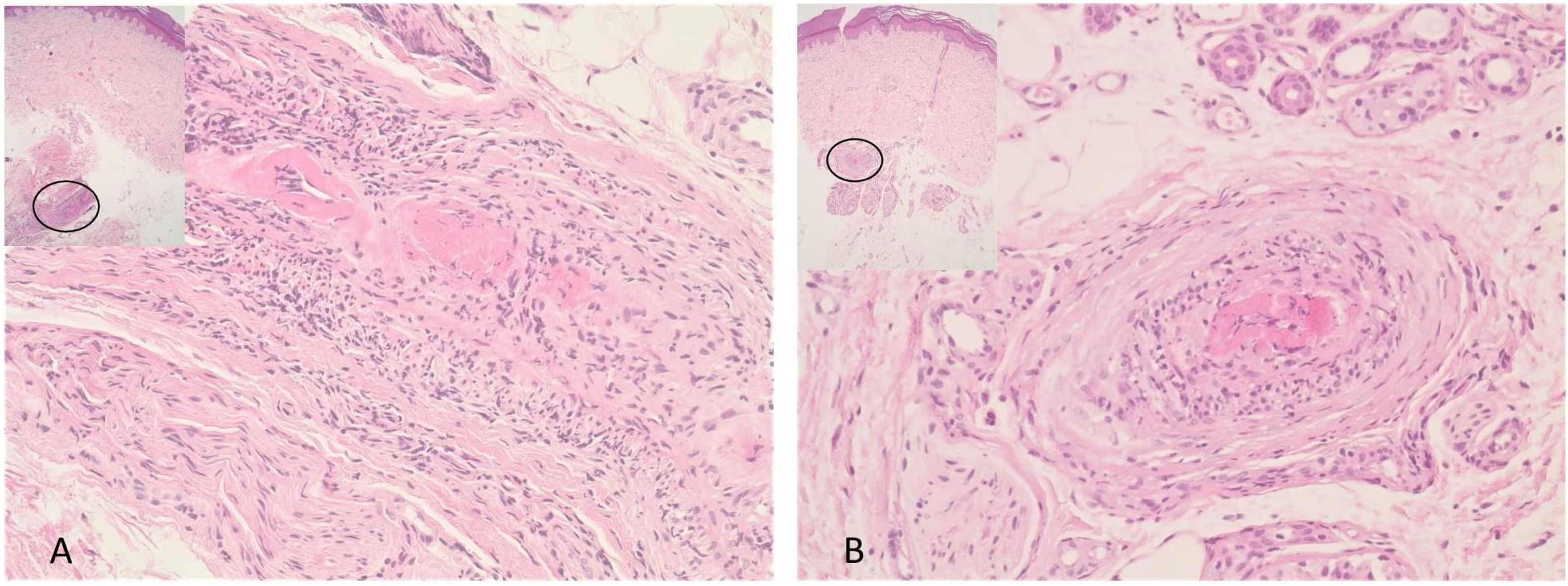
En la biopsia cutánea se observa mínima ectasia capilar superficial. Varios meses después, el paciente acude de nuevo por persistencia y extensión de las lesiones, evidenciándose a la exploración pápulas eritematosas y máculas con morfología en encaje irregular compatibles con livedo racemosa, en la cara interna de los muslos y la cara lateral y dorso de ambos pies (fig. 1A y B). La biopsia cutánea revela en el tejido celular subcutáneo vasos de mediano calibre con necrosis fibrinoide, permeación inflamatoria de polimorfonucleares y leucocitoclasia, hallazgos compatibles con el diagnóstico anatomopatológico de vasculitis de mediano calibre (fig. 2). El paciente no presenta manifestaciones clínicas de afectación extracutánea, salvo leves mialgias infrarrotulianas. La analítica sanguínea revela un hemograma y una bioquímica sanguínea dentro de la normalidad. Los siguientes parámetros fueron normales o negativos: factor reumatoide, VSG, PCR, crioglobulinas, proteinograma, complemento (C3, C4, C1q), serologías para VIH, VHB, VHC, sífilis, quantiferon, ANA, anticoagulante lúpico, anticardiolipina, antiglicoproteína y ANCA. El sedimento urinario, la sangre oculta en heces y la calprotectina fecal fueron negativos. En conjunto con la clínica, la anamnesis y los hallazgos en las pruebas complementarias, se establece el diagnóstico de arteritis cutánea secundaria a la primera dosis de la vacuna de Astrazeneca de ARNm frente a SARS-CoV-2. Se inicia tratamiento con prednisona oral, sin apenas respuesta. Se asocia dapsona 100 mg diarios, con respuesta parcial en el momento actual.
La arteritis cutánea es una forma poco frecuente de vasculitis necrosante de órgano único, de localización exclusivamente cutánea y limitada a vasos de pequeño-mediano2. Tiene un pronóstico favorable, aunque puede cursar con brotes recurrentes3. Suele presentarse en los adultos entre 40 y 50 años. Su etiología es desconocida, aunque existen casos asociados a la infección por el estreptococo β-hemolítico del grupo A o el VHB y a la enfermedad inflamatoria intestinal4. También hay casos descritos de poliarteritis nodosa (incluyendo la variante cutánea) secundarios a la vacuna del VHB o del virus de influenza3. Las manifestaciones cutáneas más frecuentes son los nódulos dolorosos en las piernas, así como ulceraciones cutáneas, lívedo reticular y racemosa, petequias, púrpura o necrosis cutánea. Hasta un 30% de los pacientes, presentan sintomatología constitucional asociada, incluyendo mialgias, artralgias y neuropatía periférica4.
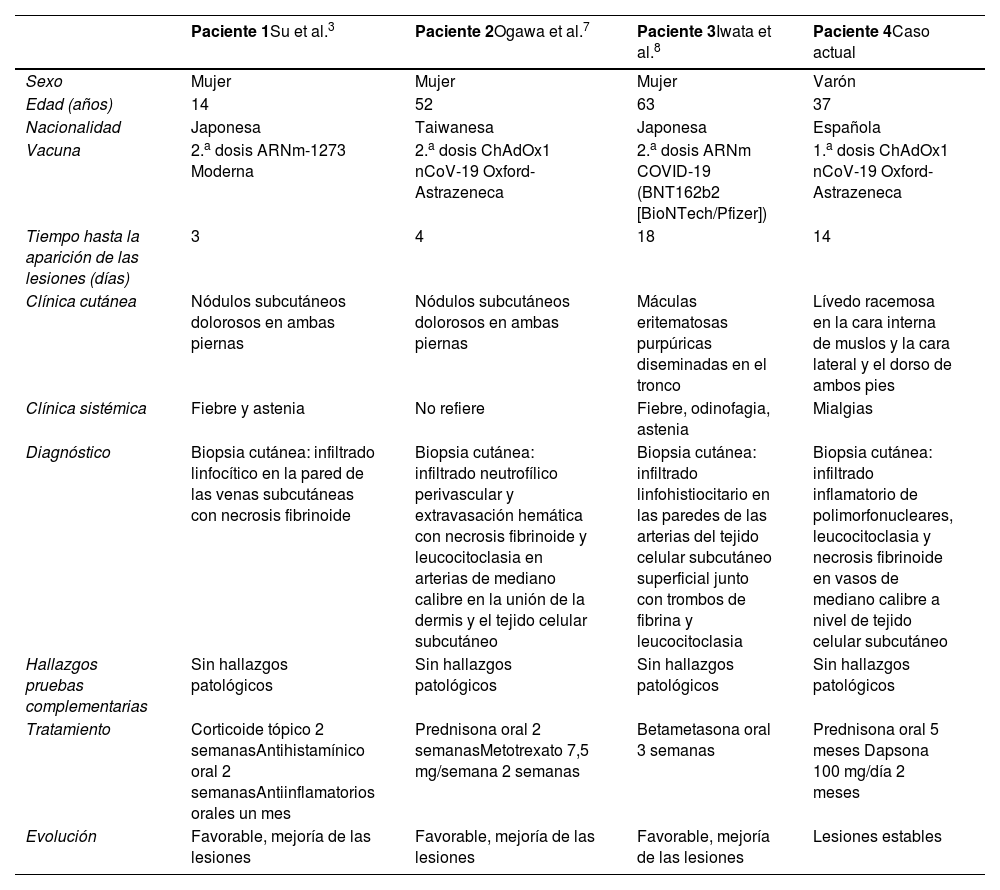
La vacuna ChAdOx1 nCoV-19 (AZD1222) está compuesta por un vector de adenovirus no replicativo, cuyo antígeno es la glicoproteína estructural de superficie del SARS-CoV-23. Los efectos secundarios cutáneos descritos asociados a la vacuna frente a SARS-CoV-2, son poco frecuentes y en su mayoría leves, incluyendo reacciones locales en el lugar de inyección, urticaria, reacción de hipersensibilidad local de tipo retardado o exantemas morbiliformes. No hay apenas casos descritos de vasculitis1,5,6. Tras revisar la literatura, solo hemos encontrado 3 casos descritos de arteritis cutánea secundaria a la vacuna frente a SARS-CoV-23,7,8. Todos ellos se dieron en mujeres asiáticas tras la primera dosis de la vacuna. En la tabla 1 se recogen las características principales de los mismos.
Revisión de las características principales de los casos descritos de arteritis cutánea secundaria a la vacuna frente a SARS-CoV-2
| Paciente 1Su et al.3 | Paciente 2Ogawa et al.7 | Paciente 3Iwata et al.8 | Paciente 4Caso actual | |
|---|---|---|---|---|
| Sexo | Mujer | Mujer | Mujer | Varón |
| Edad (años) | 14 | 52 | 63 | 37 |
| Nacionalidad | Japonesa | Taiwanesa | Japonesa | Española |
| Vacuna | 2.a dosis ARNm-1273 Moderna | 2.a dosis ChAdOx1 nCoV-19 Oxford-Astrazeneca | 2.a dosis ARNm COVID-19 (BNT162b2 [BioNTech/Pfizer]) | 1.a dosis ChAdOx1 nCoV-19 Oxford-Astrazeneca |
| Tiempo hasta la aparición de las lesiones (días) | 3 | 4 | 18 | 14 |
| Clínica cutánea | Nódulos subcutáneos dolorosos en ambas piernas | Nódulos subcutáneos dolorosos en ambas piernas | Máculas eritematosas purpúricas diseminadas en el tronco | Lívedo racemosa en la cara interna de muslos y la cara lateral y el dorso de ambos pies |
| Clínica sistémica | Fiebre y astenia | No refiere | Fiebre, odinofagia, astenia | Mialgias |
| Diagnóstico | Biopsia cutánea: infiltrado linfocítico en la pared de las venas subcutáneas con necrosis fibrinoide | Biopsia cutánea: infiltrado neutrofílico perivascular y extravasación hemática con necrosis fibrinoide y leucocitoclasia en arterias de mediano calibre en la unión de la dermis y el tejido celular subcutáneo | Biopsia cutánea: infiltrado linfohistiocitario en las paredes de las arterias del tejido celular subcutáneo superficial junto con trombos de fibrina y leucocitoclasia | Biopsia cutánea: infiltrado inflamatorio de polimorfonucleares, leucocitoclasia y necrosis fibrinoide en vasos de mediano calibre a nivel de tejido celular subcutáneo |
| Hallazgos pruebas complementarias | Sin hallazgos patológicos | Sin hallazgos patológicos | Sin hallazgos patológicos | Sin hallazgos patológicos |
| Tratamiento | Corticoide tópico 2 semanasAntihistamínico oral 2 semanasAntiinflamatorios orales un mes | Prednisona oral 2 semanasMetotrexato 7,5 mg/semana 2 semanas | Betametasona oral 3 semanas | Prednisona oral 5 meses Dapsona 100 mg/día 2 meses |
| Evolución | Favorable, mejoría de las lesiones | Favorable, mejoría de las lesiones | Favorable, mejoría de las lesiones | Lesiones estables |
No se sabe con certeza cuál es el mecanismo inmunológico implicado, barajándose distintas hipótesis como la del mimetismo molecular y la reactividad cruzada. El antígeno de la vacuna presenta una gran cantidad de péptidos en común con el proteoma humano. Este antígeno actuaría como desencadenante de la respuesta inmunitaria9. Por otra parte, se sabe que la vacuna induce la respuesta inmune innata, además de la secreción de citoquinas al activar receptores de señalización. Entre estos estarían los receptores Toll-like, fundamentales en la respuesta frente a los virus ARN. Por lo tanto, se postula que, al activar la respuesta inmune innata, se podrían inducir cuadros como la vasculitis10.
Presentamos el primer caso en Europa de arteritis cutánea secundaria a la primera dosis de la vacuna frente a SARS-CoV-2 y revisamos aquellos descritos hasta ahora en la literatura. Mediante esta comunicación remarcamos la importancia de tener en cuenta que, todavía en el presente, la COVID-19 y su vacuna pueden seguir implicadas, incluso años después, en enfermedades que observamos en nuestras consultas.
FinanciaciónLos autores declaran no haber recibido financiación.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.