El síndrome de Reiter es una espondiloartropatía caracterizada por la inflamación estéril de la membrana sinovial, fascia y tendones, que tiene como factor desencadenante, infecciones en otras localizaciones de origen gastrointestinal o genitourinarias1–5.
En 1916, Fiesseiger y Leroy, relatan la tríada clásica artritis, conjuntivitis y uretritis, secundaria a un caso de infección por Shigella. En el mismo año Hans Reiter describe un caso de artritis, uretritis no gonocócica y conjuntivitis, en un soldado alemán, también secundario a un episodio de disentería. En 1942, Bauer y Engelman caracterizan estas manifestaciones con el nombre de síndrome de Reiter. Sin embargo después del reconocimiento de Hans Reiter como un activo colaborador nazi, se decidió cambiar el epónimo de síndrome de Reiter por el de artritis reactiva6,7.
En el 4thInternational Workshop on Reactive Arthritis en un intento por estandarizar los criterios diagnósticos, se acordó que este término debería aplicarse solo a los pacientes con artritis postinfecciosa que cumpliesen los criterios de espondiloartropatia seronegativa (pacientes con factor reumatoide negativo)8. Esta clasificación permitió excluir otras artritis postinfecciosas, como la fiebre reumática o la enfermedad de Lyme1. La falta de uniformidad de los criterios diagnósticos, así como la definición de la propia enfermedad en sí, dificulta en gran medida el registro epidemiológico.
Se definen 2 tipos diferentes de síndrome de Reiter: el epidémico o posdisentérico y el endémico o adquirido por transmisión sexual (SARA)4.
Epidemiología y fisiopatologíaLa incidencia a nivel mundial es variable, oscilando entre 30 a 200 casos por 100.000 personas1. Esta disparidad estadística, se debe en parte a los diferentes substratos genéticos entre las poblaciones estudiadas, con una prevalencia documentada para el grupo mayor de histocompatibilidad HLA-B273.
En relación con la edad, el pico de incidencia se sitúa en la tercera década de la vida. También hay casos descritos en la infancia, o en la tercera edad, sobre todo secundarios a artritis reactiva (AR) posdisentérica.
En los casos de AR secundarios a episodios de infecciones entéricas, se manifiesta con la misma frecuencia en individuos del sexo masculino y femenino, en los provocados por infecciones venéreas, la incidencia en hombres, es 20 veces superior. Bas et al.9 describen que los casos de SARA causados por Chlamydia trachomatis (C. trachomatis), se puede corresponder con alteraciones innatas de la inmunidad humoral, en individuos del sexo masculino. Otros autores10 discrepan y atribuyen este alto porcentaje a la elevada tasa de infecciones asintomáticas en la población femenina, superior al 60% en diferentes series11,12, lo que hace que este tipo de artritis se clasifiquen como seronegativas.
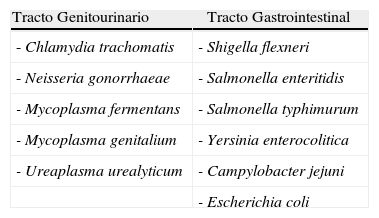
Las especies de bacterias asociadas a este tipo de síndromes son Chlamydia, Salmonella, Shigella, Campylobacter e Yersinia (tabla 1). El índice de pacientes infectados con este tipo de bacterias artritogénicas que desarrollan posteriormente AR es del 1 al 4% (4,1% en pacientes con infección aguda por C. trachomatis)13. También se conoce que el riesgo aumenta hasta el 20% en los individuos con HLA-B27 positivo14. Por otro lado se sabe que para el 70-90% de los pacientes con AR, este marcador es positivo, y su prevalencia en la población es del 10%. Todavía no se ha demostrado la importancia de la determinación sistemática del HLA-B27.
Principales bacterias implicadas en el síndrome de Reiter
| Tracto Genitourinario | Tracto Gastrointestinal |
| - Chlamydia trachomatis | - Shigella flexneri |
| - Neisseria gonorrhaeae | - Salmonella enteritidis |
| - Mycoplasma fermentans | - Salmonella typhimurum |
| - Mycoplasma genitalium | - Yersinia enterocolitica |
| - Ureaplasma urealyticum | - Campylobacter jejuni |
| - Escherichia coli |
A pesar de que las manifestaciones clínicas de la AR endémica y epidémica son semejantes, hay diferencias en la fisiopatología de las 2 entidades. El origen de la AR radica en diversos factores infecciosos e inmunológicos que interaccionan entre ellos. Se piensa que la presencia de las bacterias y sus productos en las articulaciones, y la respuesta inmunológica local provocada por estos, puedan jugar un papel crucial en la patogenia de la AR. Estas hipótesis se sustentan en diversos estudios, en los cuales se consiguió aislar el ADN de estos agentes en el tejido sinovial de los pacientes con AR15,16. En algunos casos de AR secundaria a infección por Chlamydia, se pudo aislar en el tejido sinovial, las propias bacterias, aunque de una forma anómala17.
Debido a la asociación entre el síndrome y HLA-B27 se describió la posible reacción cruzada entre los anticuerpos que se desarrollan contra la infección original y el HLA-B2718. Sin embargo hay otros estudios que muestran que este mimetismo molecular no es exclusivo de las bacterias que pueden causar AR19.
Este síndrome se ha descrito en el 11% de los pacientes con VIH19 lo que no demuestra que las células T-helper tengan un papel importante en la patogenia. Por otra parte el virus puede generar la artritis o aumentar la susceptibilidad para la infección por bacterias artritogénicas, en otros estudios se encontraron incidencias inferiores al 1% de predominancia de la AR en estos paciente20.
Manifestaciones clínicasLos cuadros clínicos asociados al síndrome de Reiter son variables en gravedad y tiempo de duración. Esta diversidad en las formas de presentación, dificulta el diagnóstico de la enfermedad y el establecer unos criterios para la misma.
La sintomatología se inicia aproximadamente 4 semanas después del episodio infeccioso, pudiendo surgir hasta varios meses después21. Estos pueden ser poco valorados por los pacientes, ya que su forma de presentación se manifiesta en forma de diarreas autolimitadas o infecciones asintomáticas por C. trachomatis. Por otro lado los síntomas no se manifiestan a la vez pudiendo presentarse con años de intervalo22.
La sintomatología es variopinta y no se limita a la clásica triada artritis, uretritis, conjuntivitis (tabla 2). Los síntomas agudos y crónicos incluyen manifestaciones articulares, tendinosas, mucocutáneas, oculares y a veces viscerales. Pueden haber sintomatología sistémica, como mal estar general, en la fase aguda de la enfermedad19.
Manifestaciones clínicas asociadas al síndrome de Reiter
| Sistémicas | Fiebre, pérdida ponderal y cansancio |
| Reumatológicas | Artritis y entesitis |
| Cutáneas | Queratodermia blenorrágica, balanitis/vulvitis circinada y onicodistrofia |
| Mucosas | Máculas eritematosas, pápulas, placas e erosiones |
| Urogenitales | Uretritis, cervicitis y prostatitis |
| Oftalmológicas | Conjuntivitis, uveítis y queratitis |
| Viscerales | Alteraciones cardiacas, renales, gastrointestinales, neurológicas |
Del 30 al 50% de los pacientes evolucionan a formas crónicas, esa tendencia es más alta en los que tienen HLA-B27 positivo, que parecen presentar la forma de la enfermedad más grave, y que se asocia más frecuentemente a uveítis y sacroileítis23.
La principal manifestación en la AR es la artritis, que se presenta en el 95% de los pacientes como el síntoma inicial25. Es una oligoartritis aguda, asimétrica que afecta a las rodillas, articulaciones tibiotarsianas y metatarsofalángicas. Los síntomas clásicos son dolor y rigidez articular en reposo, y que mejora con la actividad física. El dolor lumbar y la dactilitis con el «dedo en salchicha»25 (fig. 1), también son características en la presentación inicial.
La entesitis es la lesión elementar de las espondiloartropatías. Se define como la inflamación de los ligamentos o tendones en su punto de inserción en el hueso y se manifiesta como dolor localizado y edema. La entesitis en el punto de inserción del tendón de Aquiles en el calcáneo se conoce como talon douloureux (talón doloroso), descrito por Fournier en 18685. Aproximadamente el 25% de los pacientes con AR crónica desarrollan posteriormente sacroileítis o espondilitis anquilosante26.
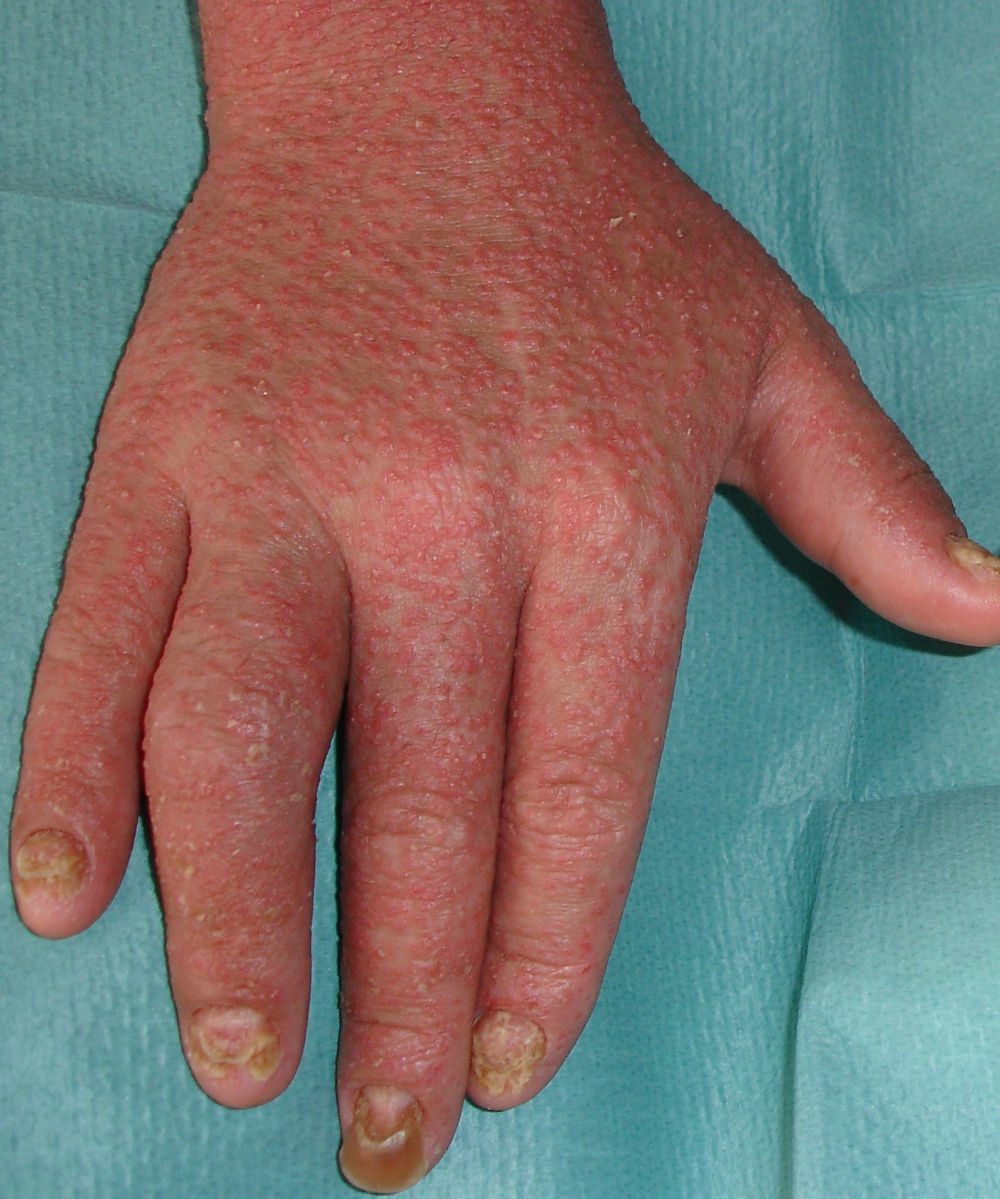
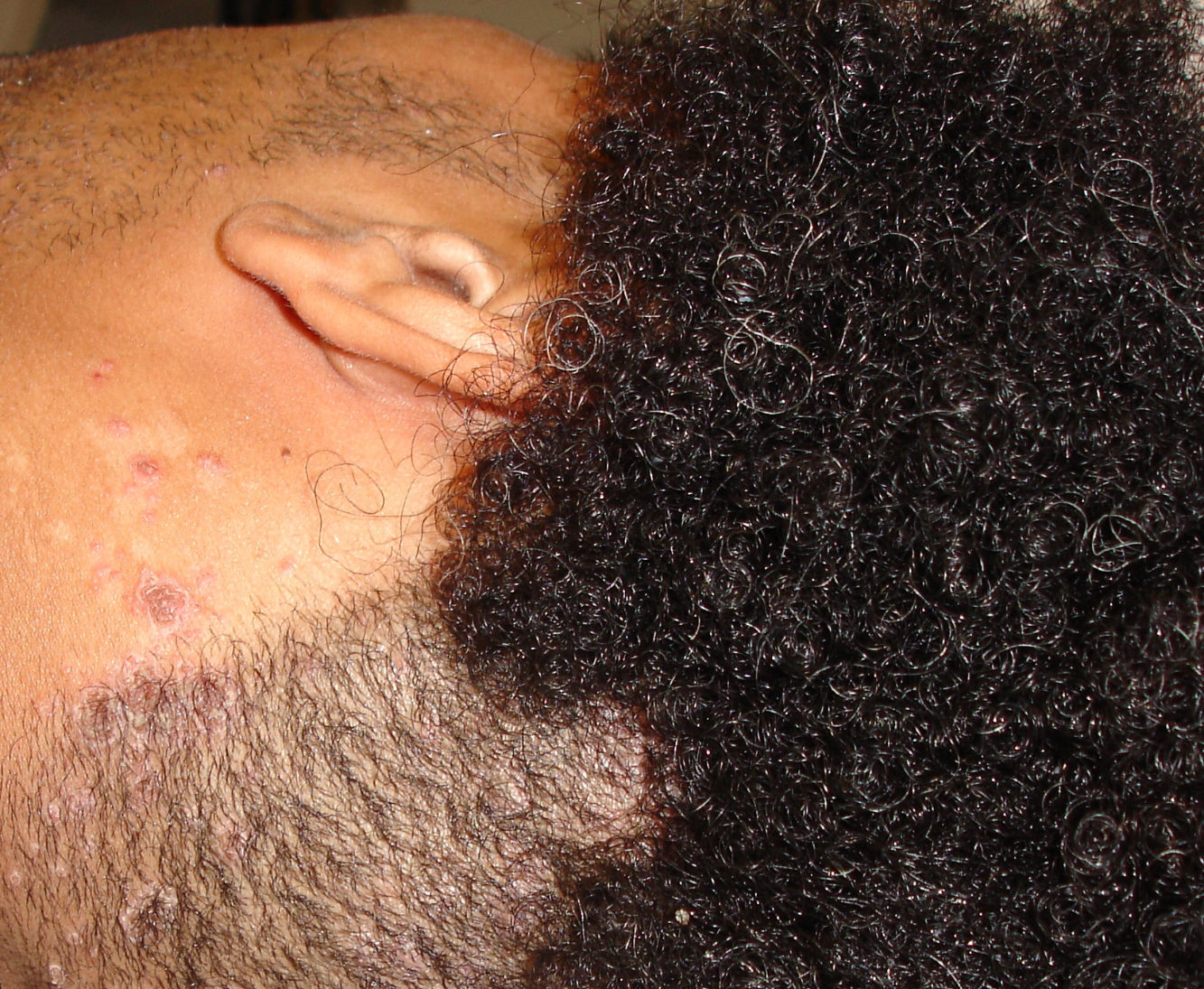
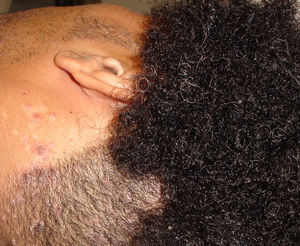
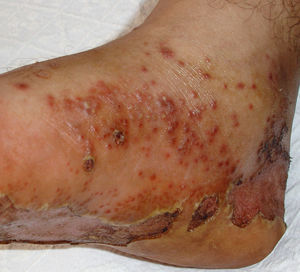
La manifestación cutánea más característica es la queratodermia blenorrágica, aunque estas lesiones solo aparecen en el 5 al 10% de los pacientes24. Son maculas eritematosas que afectan principalmente a las palmas y plantas, pero que también aparecen en la superficie extensora de los miembros inferiores, pies, manos, dedos y curo cabelludo (figs. 2 y 3). Posteriormente se transforman en pápulas y pseudovesículas, adoptando un color anaranjado mientras la superficie se vuelve hiperqueratósica, pudiendo formar placas. Clínica e histológicamente puede ser difícil de distinguir de la psoriasis pustulosa o la vulgar. Se puede acompañar de onicodistrofia parecida a la observada en la psoriasis ungueal. Normalmente aparecen uno o 2 meses después del inicio de la artritis, pero también se pueden manifestar en concomitancia o precederla, aunque con menos frecuencia27. Algunas veces puede evolucionar a eritrodermia, sobre todo en los pacientes seropositivos y puede presentarse fenómeno de Koebner (fig. 4).
La balanitis circinada es la manifestación cutánea más frecuentemente asociada al síndrome de Reiter4. Se caracteriza por lesiones psoriasiformes, superficiales e indoloras, que aparecen en el glande, pero también puede afectar al escroto o cuerpo del pene. Cuando hay coalescencia, las lesiones adquieren el típico aspecto circinado. En los varones circuncidados, las lesiones son más secas y son características las placas hiperqueratósicas parecidas a la queratodermia.
En los pacientes con AR, pueden haber otro tipo de lesiones cutáneas que no son tan características como: erosiones indoloras en la mucosa oral, paladar y lengua, lengua geográfica y pioderma gangrenoso19. El eritema nodoso es poco frecuente aunque pude ocurrir durante episodios de AR posdisentérica19.
La conjuntivitis pertenece a la triada clásica y ocurre en el 30 al 60% de los pacientes24. Es un síntoma precoz, que puede preceder al aparecimiento de la artritis. Normalmente es bilateral, con el característico ojo rojo con escaso exudado mucopurulento. La intensidad es variable y puede pasar desapercibido debido a la fluctuación y la escasez de síntomas.
La uveítis es menos frecuente en el período inicial, pero ocurre en el 15% de los pacientes con AR recidivante28. Es típicamente unilateral, se manifiesta como ojo rojo, dolor ocular, fotofobia y miosis. La queratitis y la epiescleritis son otras manifestaciones posibles. Debido al riesgo que tienen estos pacientes, de evolucionar hacia la ceguera es prioritario el seguimiento oftalmológico19.
El síndrome SARA está asociado a uretritis o cervicitis, pero estas manifestaciones también pueden ocurrir en la AR posdisentérica. Es frecuente que preceda a la conjuntivitis y artritis y se manifiesta como una secreción no purulenta a nivel uretral/vaginal, indolora. Algunos pacientes refieren disuria y hematuria, pero habitualmente es asintomática. En los hombres la prostatitis como complicación es posible. La glomerulonefritis y la nefropatía IgA son complicaciones ya más raras29.
La afectación visceral es poco frecuente, y cuando ocurre, es semejante a las restantes espondiloartropatías. Se pueden producir erosiones micro y macroscópicas a nivel del intestino delgado y colon, parecidas a la enfermedad inflamatoria intestinal. Pueden ser asintomáticas, agudas o crónicas. La gravedad de la sintomatología gastrointestinal, especialmente la diarrea, no se relaciona con la de la artritis.
Pueden encontrarse alteraciones de la conducción cardíaca en los ECG de estos pacientes sin gran significado patológico. En las fases avanzadas de la enfermedad, la afectación valvular es común.
DiagnósticoEl diagnóstico del síndrome de Reiter se debe realizar teniendo en cuenta los elementos que se obtienen a través de la anamnesis y del examen objetivo. Sin embargo, puede ser complejo debido a la variedad de cuadros clínicos posibles, casos en que la triada esta incompleta, o la disparidad temporal entre el aparecimiento de los síntomas30. Otra dificultad implementada es el hecho, de no existir un examen diagnóstico específico.
Los criterios diagnósticos elaborados por la American Rheumatism Association en 1981, condicionan la existencia de un episodio de artritis periférica con una duración superior a un mes, asociada a cervicitis, uretritis o ambas25. El mismo grupo da una sensibilidad del 84,3% y una especificidad del 98,2% a esta definición. Consideran una sensibilidad del 50,6% y una especificidad del 98,9% a la triada clásica de artritis, uretritis y conjuntivitis25.
La identificación de infección reciente es fundamental para el diagnóstico de AR. De esta forma, una anamnesis pormenorizada deberá buscar, quejas gastrointestinales, genitourinarias y respiratorias graves. En el caso particular de SARA, se debe obtener una historia sexual completa, sobretodo los compañeros sexuales en los últimos 3 meses. La C. trachomatis es el agente que se encuentra más frecuentemente en los adultos, y su diagnóstico se debe realizar por técnicas de biología molecular.
Los análisis de laboratorio con hemograma y proteínas de fase aguda pueden revelar leucocitosis, neutrofilia, trombocitosis, anemia de trastornos crónicos, velocidad de sedimentación y proteína C-reactiva elevadas (la proteína C-reactiva puede normalizarse en la enfermedad avanzada). La búsqueda del factor reumatoide y los autoanticuerpos es típicamente negativa.
Cultivos de heces y orina, examen directo y cultivo del exudado uretral, se justifican dependiendo del contexto epidemiológico. A pesar de que la infección por C. trachomatis esta particularmente relacionada con el aparecimiento de SARA, otras infecciones de transmisión sexual deben ser excluidas.
En las fases iniciales de la enfermedad, las radiografías de las articulaciones afectadas pueden no mostrar alteraciones, o revelar solo señales inespecíficos de osteopenia o edema de los tejidos blandos. En la enfermedad avanzada se observan los característicos espolones óseos. El diagnóstico precoz de la sacroileítis se puede realizar a través de la resonancia magnética.
Diagnóstico diferencialEl descartar otros diagnósticos posibles es una fase importante en el diagnóstico del síndrome de Reiter (tabla 3). Las restantes espondiloartropatías seronegativas, artritis gotosa, artritis séptica, artritis psoriásica y gonocócica, deben hacer parte del diagnóstico diferencial. Las manifestaciones cutáneas pueden ser parecidas con la psoriasis pustulosa, enfermedad de Behçet, eczema atópico, o sífilis.
TratamientoPara escoger la terapéutica adecuada, lo ideal es un equipo multidisciplinar, que tenga en cuenta la gravedad del cuadro clínico, y que tenga como objetivo principal el de minimizar el dolor y reducir la inflamación, y sobre todo la prevención de las recidivas o la progresión hacia la enfermedad crónica.
Según las guías europeas para el tratamiento del SARA31, la terapéutica de primera línea debería incluir, el reposo absoluto, fisioterapia, antiinflamatorios no esteroideos (AINES) y la inyección de corticoides intraarticulares. Actualmente no existe ninguna evidencia de la superioridad de un determinado AINE frente a otros19,31. En los casos resistentes a los tratamientos convencionales con AINES, pueden ser eficaces los corticoides y la sulfasalazina. El metrotexato se reserva para la enfermedad refractaria y persistente con una duración superior a 3 meses31,32.
Durante la infección genitourinaria aguda se debe administrar la antibioterapia adecuada. Es también fundamental el tratamiento e investigación de los compañeros sexuales33,34, ya que la infección por C. trachomatis está infradiagnosticada con frecuencia. Sin embargo, en las enteritis los antibióticos se reservan para situaciones excepcionales. En relación al uso de estos, en los episodios de AR, no existe consenso. Algunos autores35 demostraron que el uso de antibióticos en la fase aguda puede prevenir la artropatía crónica. Según Laasila et al.36 ese beneficio apenas se constató en casos de AR postinfecciosa secundaria a C. trachomatis.
Los agentes queratinolíticos como los corticoides y el acido salicílico tópico, suelen ser suficientes para el control de las lesiones cutáneas leves y moderadas. En el caso de lesiones refractarias a los tratamientos tópicos o formas graves, el metotrexato o el acitretino, pueden ser una alternativa.
PronósticoEl síndrome de Reiter tiene una evolución variable. El período natural es de 3 a 12 meses, pudiéndose resolver espontáneamente o evolucionar hacia la cronicidad. Puede todavía tener un comportamiento fluctuante con períodos de remisión y recidivas, tanto a nivel de las molestias articulares, como de otros síntomas. Los pacientes con HLA-B27, tienen mayor riesgo de evolucionar a enfermedad crónica4 y por ello necesitan de una mayor vigilancia.
ConclusiónEl síndrome de Reiter es una enfermedad sistémica, caracterizada por artritis aséptica, y que se desencadena por una infección distante, genitourinaria o gastrointestinal. Se trata de una espondiloartropatía asociada al HLA-B27, y su lesión patognomónica es la entesitis. Además de las manifestaciones articulares, la conjuntivitis y la uretritis forman parte del cuadro típico, tal como diversas lesiones mucocutáneas.
La infección por C. trachomatis es la causa más frecuente de este síndrome en los adultos. A semejanza con otras ETS, el seguimiento y tratamiento de los compañeros sexuales, muchas veces asintomáticos, es importante. Si estos individuos no son tratados, existe riesgo de reinfección del paciente y la existencia de nuevos brotes de síndrome de Reiter.
El diagnóstico dependerá de la identificación de la enfermedad reciente y de la expresividad de la espondiloartropatía. La mayoría de los pacientes se recupera sin secuelas, aunque algunos pueden sufrir episodios recurrentes.
- •
La infección por C. trachomatis es la causa más frecuente del síndrome de Reiter en el adulto y su diagnóstico debe utilizar test de biología molecular
- •
La tríada, artritis, uretritis y conjuntivitis tiene alta especificidad, pero no siempre está presente.
- •
El diagnóstico diferencial es con las restantes espondiloartropatías seronegativas: artritis gotosa, artritis séptica, artritis psoriásica y gonocócica.
- •
El seguimiento y tratamiento de los compañeros sexuales, muchas veces asintomáticos, es importante. Existe riesgo de reinfección del paciente y de nuevos brotes del síndrome.
- •
El HLA-B27 está asociado a la evolución crónica de la enfermedad, sin embargo, su identificación rutinaria no está aun recomendada
- •
La terapéutica de primera línea debe incluir, el reposo absoluto, fisioterapia y antiinflamatorios no esteroideos. El control reumatológico es muy recomendable