La infección por SARS-CoV-2 se ha convertido en una entidad con una morbimortalidad importante, rápida propagación y con múltiples manifestaciones clínicas; aunado, se ha observado la relación entre esta infección y la exacerbación de algunas enfermedades de base en los pacientes. Estudios recientes evidencian que la enfermedad causada por este virus, llamada COVID-19, es el resultado de una respuesta inmune desregulada, llamada «tormenta de citoquinas», responsable de producir tanto el síndrome de dificultad respiratoria aguda como el síndrome de disfunción orgánica múltiple, observados en una importante proporción de los pacientes1. Presentamos el caso de 2 pacientes con diagnósticos de psoriasis grave con control previo de su enfermedad, con exacerbación de las lesiones cutáneas tras la infección por SARS-CoV-2.
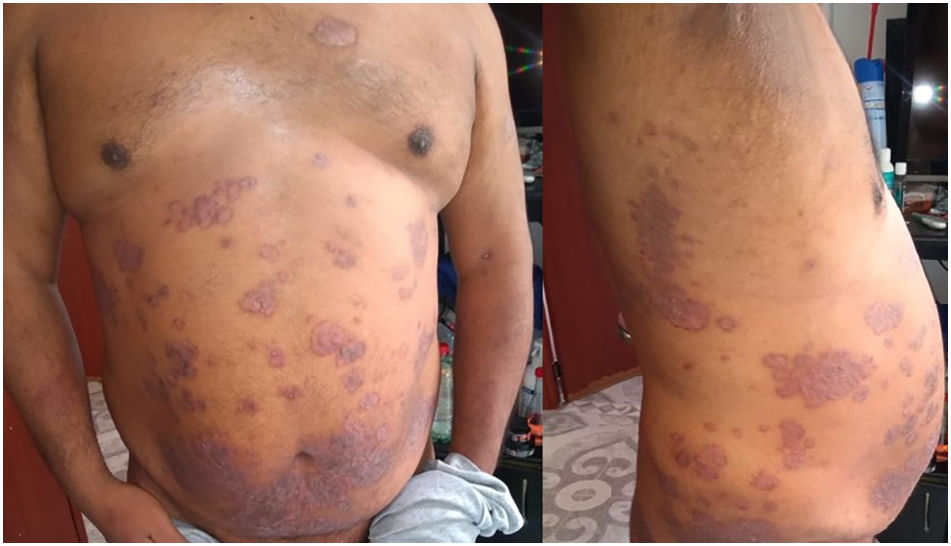
Un paciente varón de 42 años de edad con antecedentes de diabetes mellitus y psoriasis vulgar grave, tratado previamente con etanercept (Enbrel®) y metotrexato, sin respuesta, inició tratamiento con ustekinumab (Stelara®) con un adecuado control de su enfermedad (PASI 1,40; BSA 1%). El paciente se infectó de SARS-CoV-2, confirmada por la prueba molecular de hisopado nasofaríngeo, con requerimiento de hospitalización en la Unidad de Cuidados Intensivos (UCI) por el síndrome de distrés respiratorio agudo. Posteriormente, el paciente presentó una exacerbación de su psoriasis, que correspondía a numerosas placas eritematosas, infiltradas, con descamación psoriasiforme, distribuidas de manera simétrica en el tórax anterior y posterior, la región lumbar, los glúteos y los miembros superiores e inferiores; con PASI de 19 y BSA de 15% (fig. 1), que persistieron incluso tras la negativización de la RT-PCR 15 días después de su egreso de la UCI. Durante el ingreso se había suspendido el tratamiento con ustekinumab, cuya última dosis fue 4 semanas previas a la hospitalización. Al alta se inició el tratamiento de la psoriasis con ixekizumab (Taltz®).
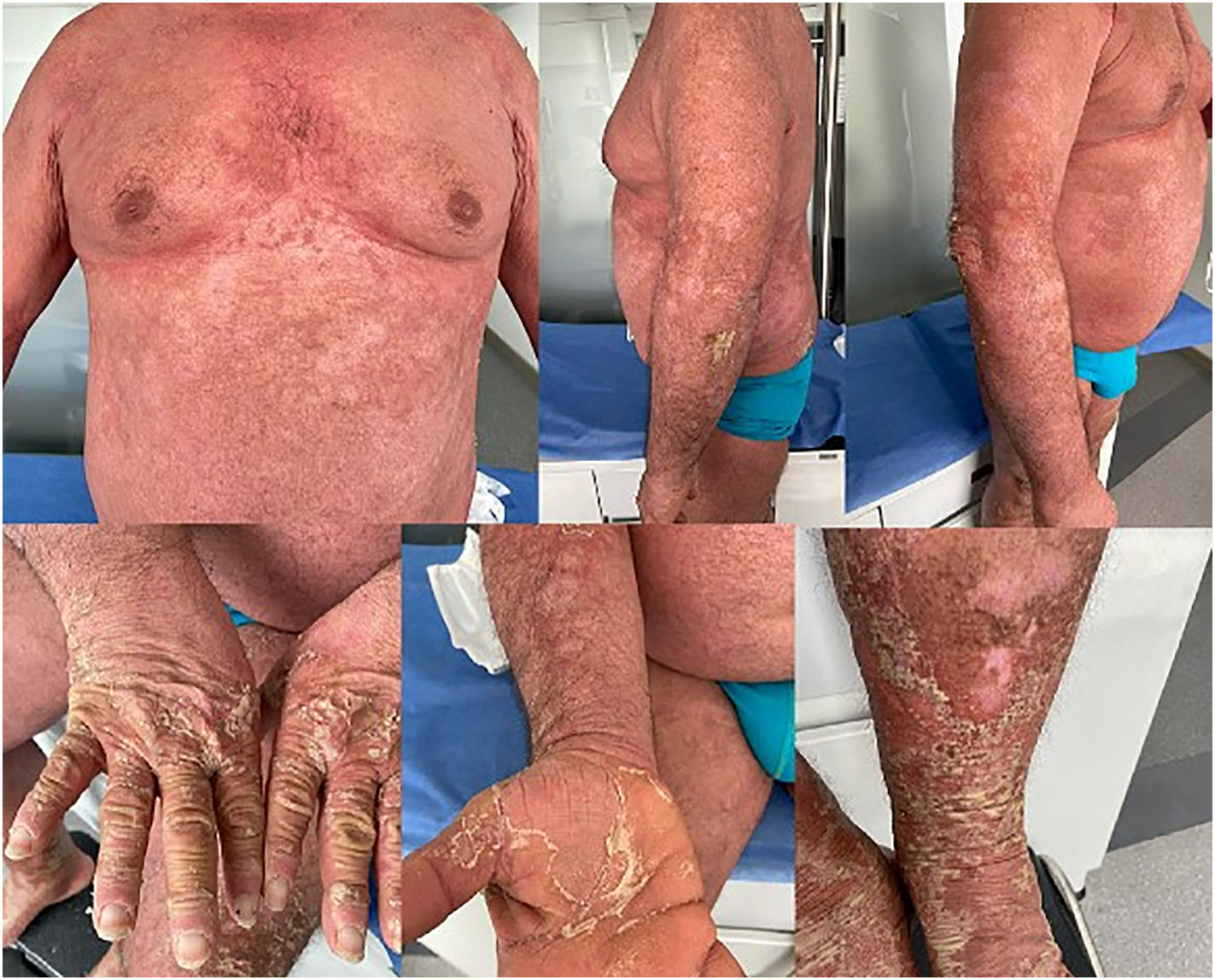
Un paciente varón de 60 años con antecedentes de psoriasis vulgar moderada y de dislipidemia, tratado con fototerapia y con una respuesta adecuada (PASI 0; BSA 0%). El paciente fue diagnosticado por PCR de infección por SARS-CoV-2 con síntomas respiratorios altos, sin requerimiento de hospitalización. Durante la infección el paciente presentó una exacerbación de la psoriasis en forma de psoriasis pustulosa generalizada en fase eritrodérmica (BSA 90%, PASI no calculable por el subtipo de psoriasis) con múltiples placas eritematosas de bordes irregulares, simétricas, descamativas en: la cabeza, el cuello, el tronco anterior y posterior y las extremidades superiores. En el dorso y las palmas de las manos presentó múltiples pústulas no foliculares confluentes en placas hiperqueratósicas con descamación laminar. En las extremidades inferiores presentaba múltiples placas descamativas de bordes irregulares distribuidas de forma bilateral, con pústulas no foliculares confluentes, con erosión y descamación (fig. 2). Todas las lesiones persistieron tras la negativización de la RT-PCR de control. Al alta se inició el tratamiento con metotrexato con una vigilancia estrecha de la bioquímica sanguínea.
La psoriasis es una enfermedad inflamatoria crónica inmunomediada de la piel, con un componente genético importante en los individuos que la padecen o que están predispuestos a desarrollar la enfermedad. Existen múltiples factores de riesgo descritos en la literatura, tanto extrínsecos como intrínsecos, entre ellos la infección por estreptococos y medicamentos como los corticosteroides. Con respecto a su fisiopatología, existen grupos celulares relacionados con los linfocitos T, entre los cuales se encuentran las células TH1 y TH17 en la fase aguda de la enfermedad, con la primera de estas relacionada con un fenotipo más agresivo de la enfermedad con la liberación de una gran cantidad de citoquinas proinflamatorias1,2.
La infección por SARS-CoV-2 emerge como una enfermedad con una tasa de mortalidad significativa (2,3%), la cual ha logrado expandirse por el planeta gracias a su alta tasa de contagio y a su período de incubación relativamente corto. Los síntomas predominantes son respiratorios, con un porcentaje menor de pacientes que desarrollan síndrome de distrés respiratorio agudo, e incluso un síndrome de disfunción multiorgánica, con compromiso del hígado, el corazón, el riñón e incluso la piel. La explicación a estos fenómenos se encuentra en la llamada «tormenta de citoquinas»3.
La «tormenta de citoquinas» se manifiesta como una respuesta inflamatoria sistémica no controlada que resulta de la liberación de grandes cantidades de citoquinas proinflamatorias (interleucina 1b, 6, 10, 12, IFN-α, IFN-γ, TNF-α, y/o TGF-β, etc.) y quimiocinas como la CCL5 y CXCL10 (CCL2, CCL3, CCL5, CXCL8, y/o CXCL10), entre otras3,4. Se han relacionado en gran proporción a las células de las vías TH1 y TH17, las cuales expresan gran cantidad de TNF-α. Adicionalmente, la vía TH17 se caracteriza por presentar amplios efectos proinflamatorios relacionados con la producción de citoquinas, como el factor estimulante de las colonias de granulocitos (G-CSF), las cuales son las responsables de la granulopoyesis y el reclutamiento de neutrófilos3. Xu et al. encontraron en la sangre periférica de los pacientes con COVID-19 con manifestaciones graves de la enfermedad, gran cantidad de células TH17 y CCR65, al igual que marcadores de la inflamación similares a los encontrados en un síndrome de activación macrofágica (ferritina, dímero D, elevación de reactantes de la fase aguda).
Un factor clave en el desarrollo, tanto de la psoriasis como del COVID-19, es el transductor de la señal y el activador de la transcripción (STAT3), factor que media la señal de la mayoría de las citoquinas involucradas en el desarrollo de la psoriasis, incluidas la IL-23, IL-17, IL-226. STAT3 media las señales para la diferenciación inicial de las células TH17, por lo que también juega un papel importante en la replicación viral y la patogénesis del COVID-197.
Por otro lado, el receptor de la enzima convertidora de la angiotensina ACE2 se ha relacionado directamente con el desarrollo, la gravedad y las complicaciones de la psoriasis8, al igual que está relacionada la disponibilidad de los receptores libres de ACE2 con la respuesta ante la infección por coronavirus9, por lo que la presencia de las formas solubles del mismo influye en la respuesta de la inmunidad innata hacia esta enfermedad y la psoriasis.
Con base en lo comentado, vemos una amplia relación entre los mediadores inmunológicos de la infección por SARS-CoV-2 y de la psoriasis, la cual puede ser la clave en la explicación de la exacerbación de los pacientes con psoriasis al presentar COVID-1910.
En resumen, los pacientes con psoriasis que presentan infección por SARS-CoV-2 pueden presentar exacerbación de su enfermedad, puesto que las 2 entidades comparten mecanismos moleculares y aspectos fisiopatológicos comunes, generando una posible respuesta inflamatoria de proporciones mayores.
FinanciaciónNinguna.
Conflicto de interesesNo hay posibles conflictos de intereses que revelar.