- La celulitis ampollosa en pacientes inmunodeficientes, especialmente cirróticos, se produce preferentemente por bacterias gramnegativas, sobre todo Escherichia coli.
- Pensar en este tipo de agentes bacterianos, en especial después de fracaso del tratamiento con antimicrobianos tradicionales.
- Cultivo de secreción de ampollas es una práctica recomendable en estos pacientes, por su mayor rentabilidad.
- Tratamiento con antibióticos efectivos contra bacterias gramnegativas debería instaurarse precozmente.– Reconocer rápidamente esta complicación de la cirrosis es extremadamente importante debido al curso rápido y fatal.
La piel tiene la función de protegernos de los microorganismos y otras agresiones no microbianas. Las infecciones de piel y partes blandas ocurren generalmente por inoculación externa, pero también pueden producirse desde un foco endógeno del organismo, por contigüidad y, de forma excepcional, por vía hemática.
La celulitis es la infección de la piel con extensión en profundidad a la dermis y los tejidos subcutáneos. Se caracteriza por una zona de piel roja, caliente y dolorosa. Con frecuencia se origina debido a la sobreinfección bacteriana de una herida, úlcera o dermatosis previa.
Los gérmenes más comúnmente implicados en las celulitis de los pacientes inmunocompetentes son estreptococos betahemolíticos del grupo a y Staphylococcus aureus. La implicación de gérmenes gramnegativos es común en pacientes inmunodeficientes. La cirrosis es un estado de depresión inmunitaria multifactorial, en la que se presenta una particular forma de celulitis, por lo que debería tener un enfoque diagnóstico y terapéutico específico.
En la literatura se refieren 16 casos de pacientes con celulitis por gramnegativos y cirrosis. el 56% de ellos presentaron un curso fatal, debido a shock séptico y fallo multiorgánico. debido a este devenir generalmente rápido y fatal, es obvio que reconocer rápidamente esta complicación de la cirrosis es extremadamente importante.
ASPECTOS EPIDEMIOLÓGICOS Y FACTORES DE RIESGOLa incidencia de la celulitis en la población general no ha sido bien determinada. en algunos estudios se obtuvo una incidencia de celulitis en extremidades inferiores de 2 casos/1.000 personas/año1. La fascitis necrosante es mucho más rara.
En un estudio prospectivo en el que se evaluó la incidencia de las infecciones en pacientes con cirrosis, la infección cutánea se dio en el 11% del total, ocupando el cuarto lugar en frecuencia2, si bien en otro estudio se objetivó en un 25% de los pacientes ancianos (> 65 años) con enfermedad hepática avanzada. en ellos se estudió también la frecuencia de las condiciones extrahepáticas (como infecciones), que exacerban la encefalopatía hepática3.
En líneas generales, la bacteriemia en las celulitis no es muy frecuente, del 2 al 4% según las series4,5. Perl et al5 realizaron un estudio retrospectivo de coste-efectividad de los hemocultivos en las celulitis extrahospitalarias en pacientes no hepatópatas. sólo 11 (2%) de 553 pacientes tuvieron aislamientos bacterianos en los hemocultivos, por lo que se concluyó que no es un procedimiento rentable para la mayoría de los pacientes con celulitis.
La incidencia de bacteriemia en pacientes con enfermedades crónicas hepáticas es 5 a 7 veces mayor que en otros pacientes hospitalizados6,7. Este incremento en la susceptibilidad se debe a múltiples defectos en el sistema inmunitario, entre los que se incluyen déficit de complemento, reducida actividad quimiotáctica, disminución en la actividad de los leucocitos polimorfonucleares, alteración de la función bactericida de la igm para ciertas cepas de Escherichia coli y reducción del número de células de Kupffer8. Además, la mucosa gastrointestinal parece ser más permeable en estos pacientes y permite el paso transmural de bacterias entéricas hacia la circulación, proceso denominado translocación bacteriana9.
Los factores de riesgo de aparición de celulitis en pacientes con cirrosis serían los mismos que para otros tipos de enfermos si se considera que los pacientes con cirrosis tienden a presentar estasis venosa con bastante frecuencia, así como episodios repetidos de bacteriemia por gérmenes gramnegativos.
Estudios en diversas cohortes10,11 señalan la alta prevalencia de comorbilidades, especialmente diabetes mellitus y enfermedades hepáticas de etiología alcohólica en adultos, como factores de riesgo de fascitis necrosante. Se han descrito 4 casos de pacientes con cirrosis y celulitis por E. coli y mionecrosis asociada, de los que sólo 1 tuvo un curso no fatal12,13.
MICROBIOLOGÍALos pacientes con cirrosis son extremadamente susceptibles a infecciones bacterianas, sobre todo por microorganismos entéricos, y aunque éstos habitualmente no causan infecciones de piel y tejidos blandos, debería sospecharse su implicación, sobre todo en pacientes con cirrosis y celulitis ampollosa2,14.
En varios estudios de infecciones bacterianas en enfermos con cirrosis, el patógeno más comúnmente identificado fue E. coli2,6,8. Otros organismos aislados fueron Pseudomonas aeruginosa, Klebsiella pneumoniae, Proteus mirabilis y Aeromonas hydrophila14. Otro microorganismo que tener en cuenta es Vibrio vulnificus, que puede causar una infección extremadamente invasiva, con fascitis necrosante y resultado fatal hasta en un 30-40% de los casos15,16. Se puede presentar en personas que realizan actividades acuáticas o consumen ostras15. Los principales factores de riesgo de infección por este germen son situaciones de inmunodeficiencia, especialmente enfermedad hepática crónica y alcoholismo o hepatitis B o c (éstos tienen mayor riesgo de sepsis y muerte). Hasta el 80% de las muertes causadas por V.vulnificus suceden en pacientes con enfermedad hepática16.
SUSCEPTIBILIDAD A INFECCIONES EN PACIENTES CON CIRROSIS HEPÁTICALa mayor susceptibilidad a infecciones en estos enfermos podría deberse a los siguientes aspectos:
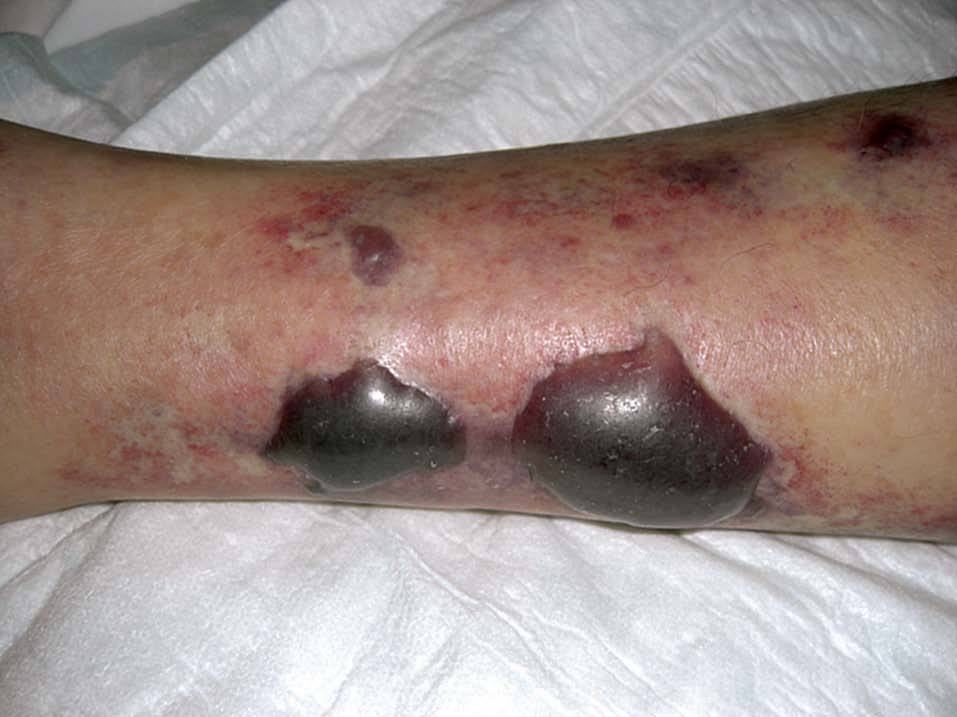
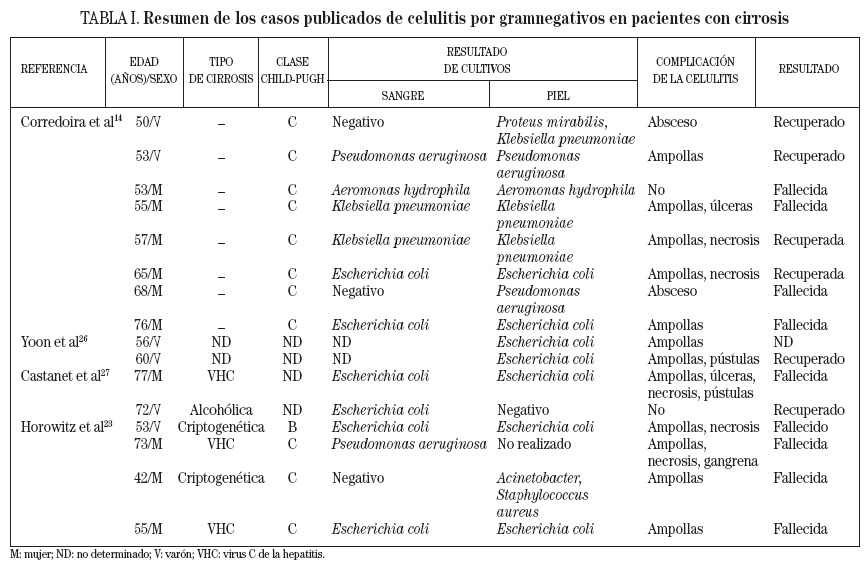
DIAGNÓSTICOEn las celulitis de pacientes inmunocompetentes, el diagnóstico es principalmente clínico, ya que hemocultivos, aspirado de ampollas o biopsias de piel no demuestran patógenos en la mayoría de los casos (sólo hay un 5-12,5% de positividad en aspirado de ampollas y un 20% en cultivo de biopsia de piel). Por el contrario, el cultivo del aspirado de ampollas con aguja (fig. 1) tiene una alta tasa de positividad en pacientes con enfermedades tales como diabetes mellitus, hemopatías malignas o cirrosis, probablemente por la disfunción de los polimorfonucleares y otras alteraciones inmunitarias, en la neutralización bacteriana24,25. Hay un total de 16 casos publicados de celulitis en pacientes con cirrosis14,23,26,27. En todos excepto 1 de los que se realizó cultivo de piel (mediante hisopo, aspiración de ampollas o biopsia), los resultados fueron positivos, con diversos microorganismos implicados. el agente E. coli se determinó en el 50% de los casos, con una tasa de positividad del 93,3% (tabla I).
Figura 1. Celulitis ampollosa en paciente cirrótico: nótense las ampollas de contenido serohemorrágico.
Tabla I. Resumen de los casos publicados de celulitis por gramnegativos en pacientes con cirrosis
Se debe realizar pruebas de imagen con el fin de descartar complicaciones. La radiografía convencional y la tomografía computarizada permiten descartar osteomielitis subyacente y presencia de gas. La resonancia magnética está indicada para objetivar afección de la fascia profunda, colecciones o infección necrosante, pero ante la más mínima sospecha de necrosis se deberá recurrir a la desbridación quirúrgica4. en un estudio de schmid et al28 que incluyó a 17 pacientes no hepatópatas con sospecha de fascitis necrosante, en 11 de ellos se confirmó definitivamente mediante cirugía (en 1 caso mediante autopsia), y en 6 se diagnosticó celulitis en el curso de su evolución. La resonancia magnética confirmó esos mismos 11 casos (el 100% de sensibilidad), pero en 1 de los 6 casos de celulitis se produjo error diagnóstico (especificidad del 86%). Los criterios para identificar fascitis necrosante mediante la imagen de resonancia magnética incluyen: participación de la fascia profunda, evidencia de colección líquida y captación de material de contraste. La ultrasonografía y la tomografía computarizada son menos útiles para diferenciar celulitis de fascitis necrosante, pero la ultrasonografía puede ayudar en la detección de colección subcutánea de pus, como complicación de celulitis, y facilitar la aspiración guiada, y además es una prueba de sencilla realización29.
No se ha publicado ningún estudio que demuestre que la realización sistemática de estas pruebas complementarias disminuya la mortalidad en pacientes hepatópatas, por lo que su uso no está bien establecido. su indicación depende, como en la mayoría de los pacientes, de una orientación clínica. sin embargo, siempre se debe tener presente que se trata de pacientes con una alta incidencia de complicaciones y elevada mortalidad.
PRONÓSTICOcomo se aprecia en la tabla I, de los 16 pacientes con celulitis y cirrosis descritos, 9 fallecieron, lo que significa un 56% de mortalidad. el pronóstico de los pacientes con cirrosis y sepsis por celulitis es extremadamente sombrío, y la tasa de mortalidad se sitúa en prácticamente un 100%23.
TRATAMIENTODebido a la gravedad de las infecciones del tejido celular subcutáneo en pacientes con cirrosis, el correcto tratamiento instaurado de forma precoz será un punto clave en el manejo de estos enfermos. no hay ningún protocolo establecido de forma especial para el tratamiento de este grupo de pacientes. algunos autores lo incluyen dentro del grupo de pacientes con inmunodepresión4, lo cual sería correcto teniendo presente que en apartados anteriores hablábamos de una inmunodeficiencia multifactorial.
El uso de terapia antimicrobiana, sobre todo contra gérmenes gramnegativos, debería iniciarse de forma empírica23 valorando que estos pacientes tienen alterada la función hepática y en numerosas ocasiones complicaciones tales como síndrome hepatorrenal. Por lo tanto, a la hora de valorar qué tratamiento sería el más adecuado hay que tener en cuenta la hepatotoxicidad de los antibióticos y su posible nefrotoxicidad, y realizar los ajustes de dosis pertinentes en caso de deterioro de la función renal. en la tabla II se enumeran algunos antibióticos utilizados en el manejo de infecciones cutáneas y su posible hepatotoxicidad30.
Tabla II. Tratamiento antibiótico/ hepatotoxicidad
Debe tenerse presente, además, que antibióticos efectivos contra gérmenes gramnegativos como las quinolonas no serían especialmente recomendables en estos pacientes, debido al surgimiento de cepas de E. coli resistentes a quinolonas. Quizá se deba a la selección de cepas resistentes, ya que estos pacientes de alto riesgo reciben con frecuencia profilaxis con norfloxacino para la prevención de infecciones. sin em bargo, no se desarrolla resistencia a otros antibióticos usados frecuentemente en estos enfermos, como las cefalosporinas31,32. Una posible medida para disminuir esta eventualidad podría ser la utilización de quinolonas en combinación con otro antibiótico de acción sinérgica durante los primeros 3-5 días, tal como se recomienda en las últimas guías de «sobreviviendo a la sepsis».
Es interesante comentar en este punto algunos aspectos sobre posibles alternativas terapéuticas:
– Piperacilina/tazobactam: no requiere ajuste de dosis en disfunción hepática. combinación indicada para infecciones de piel y tejidos blandos. Requiere ajuste de dosis en insuficiencia renal.
– Carbapenémicos: mejor meropenem que imipenem, por no requerir ajuste de dosis en disfunción hepática y por su indicación precisa para estos casos. Requiere ajuste de dosis en insuficiencia renal.
– Tigeciclina: para organismos multirresistentes. Derivada de la minociclina, de la familia de las tetraciclinas. Hay que disminuir el 50% de la dosis en child c. es activa contra Staphylococcus aureus resistente a meticilina y contra gramnegativos, y no se metaboliza por el CYP450. Indicada en infecciones complicadas de piel y partes blandas. no requiere ajuste en insuficiencia renal.
Aunque poco frecuente, no debemos olvidar a Vibrio vulnificus. Se debe pensar en esta etiología en pacientes con factores de riesgo, debido a la alta tasa de mortalidad. Su tratamiento se realiza con doxiciclina 200 mg vía intravenosa el primer día y después 100 mg vía intravenosa cada día o vía oral dos veces al día. terapias antibióticas alternativas serían: ceftazidima 2 g intravenosa cada 8 h; cefotaxima 2 g intravenosa cada 8 h o quinolonas33.
Por lo tanto, es importante plantearse la necesidad de desarrollar nuevos protocolos de tratamiento en estos pacientes, teniendo en cuenta el espectro antimicrobiano que se debe cubrir y las particularidades mencionadas anteriormente. una propuesta terapéutica podría ser la que se recoge en la tabla III.
Tabla III. Tratamiento recomendado para las celulitis en los pacientes con cirrosis
CONCLUSIONESLa celulitis ampollosa en pacientes inmunodeficientes, especialmente cirróticos, se produce preferentemente por bacterias gramnegativas, sobre todo E. coli. Debemos pensar en este tipo de agentes bacterianos, en especial después de fracaso del tratamiento con antimicrobianos tradicionales.
El cultivo de secreción de ampollas es una práctica recomendable en estos pacientes, por su mayor rentabilidad respecto a la obtenida en pacientes no cirróticos.
El tratamiento con antibióticos efectivos contra bacterias gramnegativas debería de instaurarse precozmente.
Reconocer rápidamente esta complicación de la cirrosis es extremadamente importante debido al curso rápido y fatal. La mortalidad en estos enfermos se puede catalogar como elevada, si bien pueden participar en la morbilidad otras complicaciones como peritonitis espontánea, coagulación intravascular diseminada o síndrome hepatorrenal.
Correspondencia: Dra. I.R. Aguayo Leiva. Riscos de Polanco, 14, 1.o A. 28035 Madrid. España. Correo electrónico: ingridaguayo77@yahoo.com