La aspiración de cuerpos extraños es motivo de consulta urgente en pediatría. El retraso en el diagnóstico puede ocasionar complicaciones.
ObjetivoPresentar nuestra experiencia en el diagnóstico y el tratamiento de cuerpos extraños traqueobronquiales en niños.
MétodosEntre enero de 2012 y mayo de 2016, 52 pacientes fueron admitidos por ingesta o aspiración de cuerpos extraños; 5 necesitaron cirugía para extracción de un cuerpo extraño en la vía aérea. Se analizaron características demográficas, tiempo de evolución, síntomas, hallazgos en la radiografía de tórax, tipo y localización del cuerpo extraño y tratamiento.
ResultadosTres niñas y 2 niños entre 2 y 8 años requirieron un procedimiento quirúrgico por aspiración de cuerpos extraños; 2 pacientes (40%) asistieron a urgencias en las primeras horas después de la aspiración, 1 fue enviado a casa por malinterpretarse los hallazgos radiológicos; 3 pacientes (60%) consultaron entre 3 y 10 días después por fiebre y síntomas respiratorios bajos. Se trató a 1 paciente por neumonía sin que se diagnosticara la aspiración de cuerpo extraño. En 1 paciente el diagnóstico fue clínico. De los cuerpos extraños, 3 (60%) eran metálicos; 1 (20%), plástico y 1 (20%), vegetal. Todos los cuerpos extraños se encontraron en el pulmón derecho, y los alojados en el árbol bronquial se extrajeron mediante broncoscopia. Un paciente necesitó toracoscopia.
ConclusionesLos retrasos en el diagnóstico y la interpretación errónea de la radiografía de tórax pueden conducir a complicaciones y morbilidad en pacientes que han aspirado cuerpos extraños. Es necesario detectar oportunamente los pacientes que requieren valoración por cirugía.
Foreign body aspiration is an emergency in the paediatric population. Delay in diagnosis may lead to complications.
PurposeTo present our experience with the diagnosis and management of foreign body aspiration in children treated in a general hospital.
MethodsA total of 59 patients were admitted between January 2012 and May 2016 due to the ingestion or aspiration of foreign bodies. Five patients had a surgical procedure to remove the foreign body from their airway. A review was made of their medical charts in order to analyse patient characteristics, symptoms, time from aspiration to emergency visit, findings on chest x-ray, type and location of the foreign body, and treatment.
ResultsThree girls and two boys between two and eight years of age had a surgical procedure for foreign body aspiration. Two patients (40%) were seen in the emergency department two hours after the event, and one of them was sent back home due to a wrong interpretation of x-ray findings. Three patients were seen in the emergency department 3-10 days after foreign body aspiration, with fever and lower respiratory symptoms, and one was treated for pneumonia for six days before the diagnosis of foreign body aspiration was made. One patient did not have an x-ray film, and the diagnosis was clinical. Three (60%) foreign bodies were metallic, one (20%) was plastic, and one (20%) was organic. All foreign bodies were found on the right side of the chest, and those located in the upper airways were extracted with rigid bronchoscopy. One patient was subjected to thoracoscopy to retrieve a needle from the lung parenchyma.
ConclusionsDelay in diagnosis and misinterpretation of chest x-ray may lead to complications and morbidity in children with foreign body aspiration. Clinicians must have a high index of suspicion and rely on patient history and symptoms to prompt a timely referral to the paediatric surgeon.
La aspiración de cuerpos extraños (CE) es un motivo de consulta urgente en la edad pediátrica. El retraso en el diagnóstico puede ocasionar complicaciones y morbilidad a largo plazo. La historia clínica es de gran importancia, pues el examen físico y la radiografía de tórax pueden ser normales hasta en un tercio de los pacientes1,2. El tratamiento depende de la localización del cuerpo extraño en el árbol traqueobronquial. La broncoscopia es el método diagnóstico y terapéutico de elección en la mayoría de los casos.
El propósito de este trabajo es caracterizar los síntomas de presentación y los hallazgos radiológicos de los pacientes pediátricos con aspiración de CE, y presentar nuestra experiencia en el diagnóstico y el tratamiento de estos pacientes en un hospital general.
Material y métodosSe presenta una serie de 5 casos. Entre enero de 2012 y mayo de 2016, seregistró a 52 pacientes en la base de datos del Servicio de Cirugía Pediátrica de nuestro hospital por ingesta o aspiración de CE. Se encontraron 47 CE en tracto gastrointestinal, que se extrajeron por endoscopia digestiva. Se identificó a 5 pacientes sometidos a cirugía por presencia de un CE en la vía aérea. Se revisan la historia clínica y las descripciones quirúrgicas de estos pacientes para analizar las características demográficas, el tiempo de evolución en el momento de la consulta, los síntomas, los hallazgos en la radiografía de tórax, el tipo y la localización del CE y el tratamiento aplicado. La información se extrajo de una base de datos y la revisó el investigador principal para evitar sesgos.
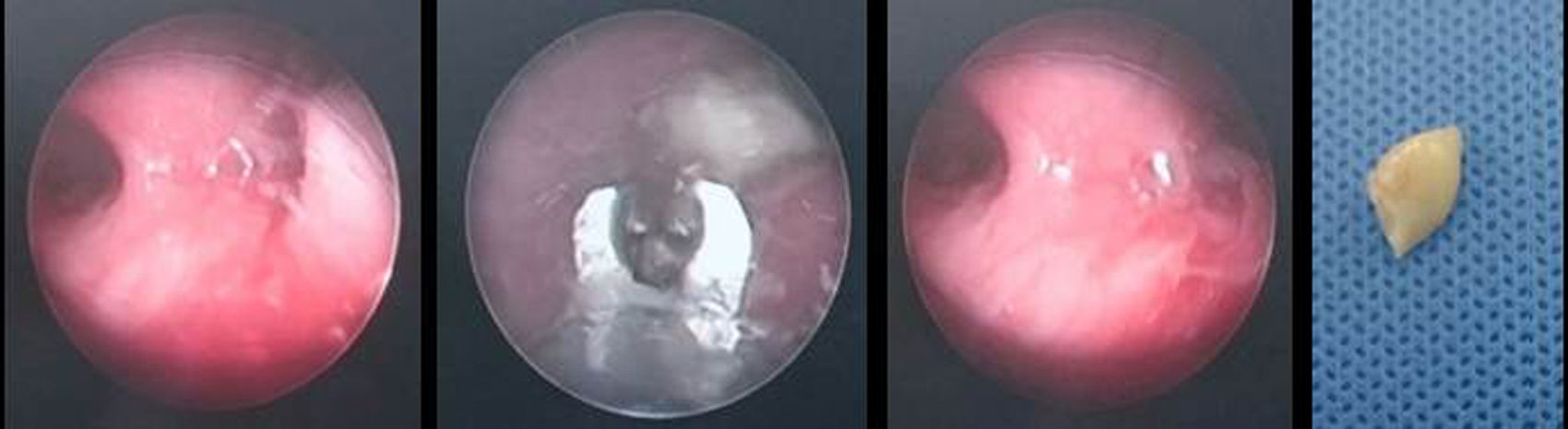
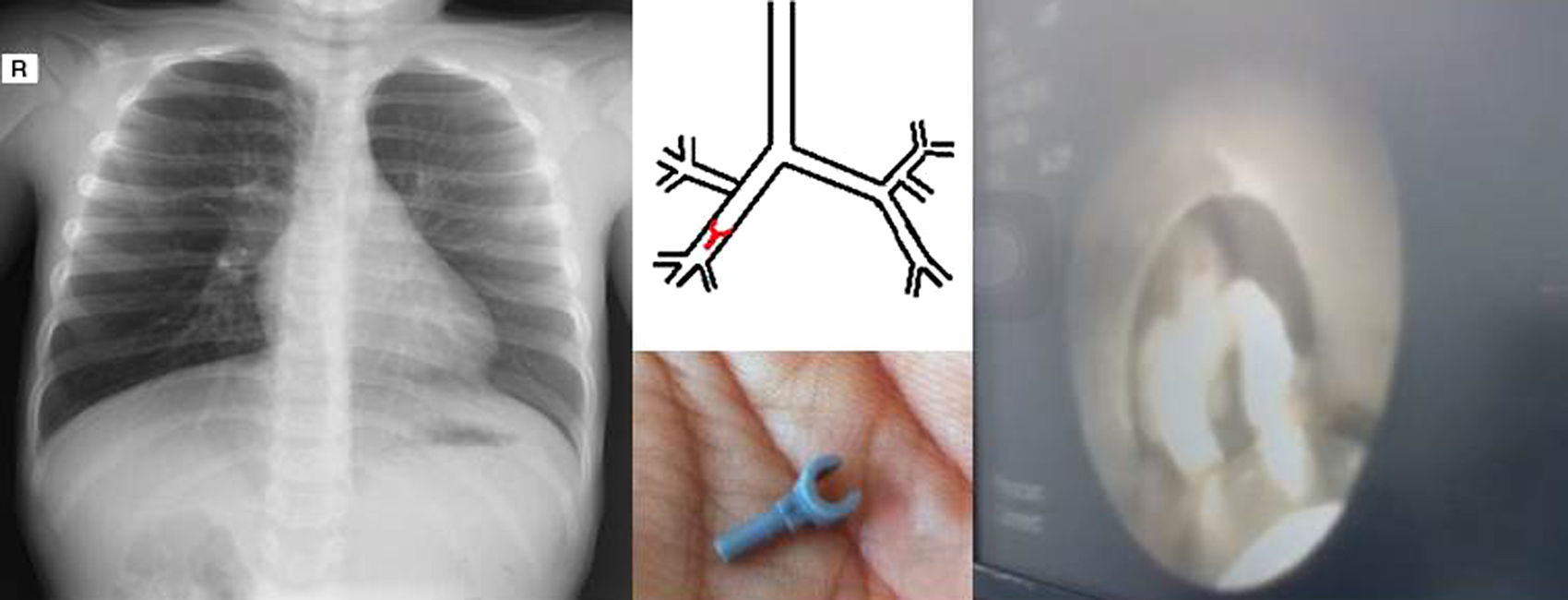
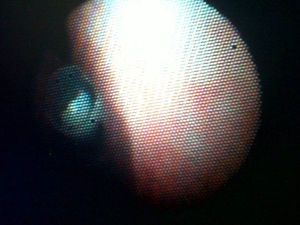
ResultadosEntre enero de 2012 y mayo de 2016, se registró a 52 pacientes en la base de datos del Servicio de Cirugía Pediátrica de nuestro hospital por ingesta o aspiración de CE. De este grupo, se identificó a 3 niñas y 2 niños de 2-8 años que requirieron un procedimiento quirúrgico por aspiración de CE (tabla 1); 2 pacientes (40%) acudieron a urgencias en las primeras 2 h de ocurrido el evento y los otros 3 (60%) consultaron entre 3 y 10 días después. Los pacientes que consultaron tardíamente se presentaron con fiebre y hallazgos clínicos compatibles con neumonía. Para una paciente que consultó precozmente, el diagnóstico fue clínico por silbido espiratorio y no se realizó radiografía de tórax (fig. 1). Un paciente con antecedente de asma y aspiración de CE plástico fue enviado a casa por incorrecta interpretación de los hallazgos radiológicos, que demostraban hiperinsuflación del pulmón derecho. Se detectaron 2 CE metálicos en la radiografía simple de tórax. Se trató a 1 paciente por neumonía y el diagnóstico del CE fue incidental. De los CE, 4 eran no alimentarios: 3 (60%) metálicos y 1 (20%) plástico. Uno (20%) de los CE era alimentario: un cacahuete. Todos los CE se encontraron en el pulmón derecho: 4 en el árbol bronquial y 1 en el parénquima pulmonar basal. Los CE encontrados en el árbol bronquial se extrajeron con broncoscopia rígida. Un paciente necesitó toracoscopia para extracción del CE intraparenquimatoso.
Características de los pacientes tratados por aspiración de un cuerpo extraño, evolución de los síntomas, hallazgos radiológicos, tratamiento, localización y tipo de cuerpo extraño
| Paciente | 1 | 2 | 3 | 4 | 5 |
| Sexo | f | f | m | f | m |
| Edad (años) | 2 | 3 | 4 | 8 | 8 |
| Tiempo de evolución | 6 días | 3 días | 2 horas | 2 horas | 10 días |
| Síntoma inicial | Asfixia, cianosis, tos | ND | Tos, sibilancias, odinofagia | ND | Ninguno |
| Síntoma de consulta | Dificultad respiratoria, fiebre, hipoxemia | Sibilancias espiratorias, fiebre, tos | Dificultad respiratoria, sibilancias, tos, odinofagia | Estridor | Fiebre, dolor pleurítico y en hipocondrio derecho |
| Hallazgos radiográficos | Neumonía basal derecha, atelectasia lóbulo medio | Cuerpo extraño radioopaco en bronquio fuente derecho | Hiperinsuflación en pulmón derecho | No se realizó | Cuerpo extraño radioopaco intraparenquimatoso derecho, atelectasia y derrame pleural |
| Tratamiento | BR | BR | BR | BR | Toracoscopia |
| Localización | Bronquio fuente derecho | Bronquio fuente derecho | Bronquio lobar inferior derecho | Bronquio intermediario | Parénquima pulmonar en base derecha |
| Tipo de cuerpo extraño | Alimentario (cacahuete) | No alimentario (cierre metálico) | No alimentario (ficha plástica de lego) | No alimentario (silbato metálico) | No alimentario (aguja metálica) |
BR: broncoscopia; ND: no hay datos.
La aspiración de CE es un evento que requiere atención médica urgente, especialmente cuando se produce una obstrucción de la vía aérea superior. La mortalidad por aspiración de CE se encuentra entre el 0,7 y el 1,8%, pero varía según la localización y puede llegar al 45% de los casos de obstrucción completa de la vía aérea superior3. La asfixia es una de las principales causas de muerte accidental de niños menores de 5 años en Estados Unidos4, y los menores de 3 años se encuentran en mayor riesgo debido a la exploración oral en su desarrollo psicomotor, la dentición inmadura, la pobre coordinación de la deglución, las distracciones, el llanto o la risa durante la ingestión de alimentos3,5. En nuestra serie, una paciente de 2 años aspiró un cacahuete durante la alimentación y este evento pasó inadvertido hasta que la niña sufrió síntomas respiratorios bajos 1 semana después. Dos pacientes en edad escolar aspiraron CE metálicos que introdujeron en la cavidad oral durante algún juego.
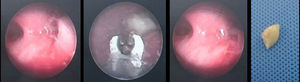
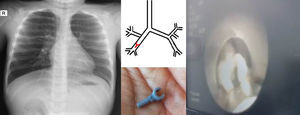
Los niños con aspiración de CE tienen diversas manifestaciones clínicas6. Se describe una tríada de síntomas compuesta por tos, sibilancias y disminución de ruidos respiratorios que se presenta en el 57% de los pacientes7. Tan et al. describen 3 fases características en el cuadro clínico de la aspiración de CE7. La primera ocurre en las 24 h siguientes a la aspiración y se caracteriza por un episodio agudo de atoramiento seguido de tos en el 91% de los pacientes, náuseas y ocasionalmente dificultad respiratoria. La segunda fase es asintomática. En la tercera fase, el paciente sufre complicaciones asociadas a la presencia del CE en la vía aérea, como síntomas asmáticos, neumonías recurrentes, abscesos pulmonares o bronquiectasias. La tercera fase puede ocurrir meses o años después de la fase inicial y ocurre en el 15% de los pacientes por retraso en el diagnóstico7. En esta serie, 2 pacientes presentaron un episodio agudo de atoramiento. En un caso, la paciente consultó 6 días después por fiebre y dificultad respiratoria, sin correlacionar los síntomas con el evento inicial de atoramiento. Esta paciente recibió tratamiento para neumonía, con evolución tórpida por persistencia de la hipoxemia. En un nuevo interrogatorio a la madre, se identificó un evento de atoramiento durante la ingesta de maní en días previos al cuadro respiratorio. La paciente se llevó a broncoscopia diagnóstica, se extrajo el CE, y los síntomas respiratorios se resolvieron inmediatamente (fig. 2). El segundo paciente que sufrió un atoramiento tuvo además la tríada de tos, sibilancias y disminución de ruidos respiratorios. El cuadro se interpretó inicialmente como un episodio asmático. Este paciente había aspirado un CE plástico que no fue visible en la radiografía de tórax, pero se demostró en la radiografía de tórax una hiperinsuflación del pulmón derecho. Los hallazgos radiológicos motivaron la realización de una broncoscopia, en la cual se halló el CE plástico (fig. 3). Se debe mantener un alto índice de sospecha de aspiración de CE ante todo paciente que consulte por tos y sibilancias, especialmente si es menor de 3 años o tiene antecedentes de atoramiento.
La radiografía de tórax es un estudio de bajo costo que debe realizarse ante la sospecha de aspiración de CE. Es importante tener en cuenta que la radiografía de tórax normal no excluye la presencia de un CE en la vía aérea. Se ha reportado un 30-50% de radiografías normales de pacientes con CE alojados en los bronquios8. Otras series reportan un 18% de radiografías normales y un 48% con hallazgos inespecíficos como hiperinsuflación o atrapamiento de aire9. Heyer et al. encontraron radiografías anormales en el 74% de 160 pacientes con aspiración de CE, y la hiperinflación focal fue el hallazgo con mayor significación estadística para el diagnóstico, en comparación con la presencia de atelectasias, infiltrados o engrosamiento de la pared bronquial2. En nuestra serie, 4 pacientes se sometieron a radiografía de tórax, todos con hallazgos anormales: 2 (50%) evidenciaron el CE radioopaco, 1 (25%) mostró hiperinsuflación derecha y 1 (25%), hallazgos compatibles con neumonía. En series más grandes, la visualización de CE radioopacos ocurrió en el 20,9% de los pacientes9.
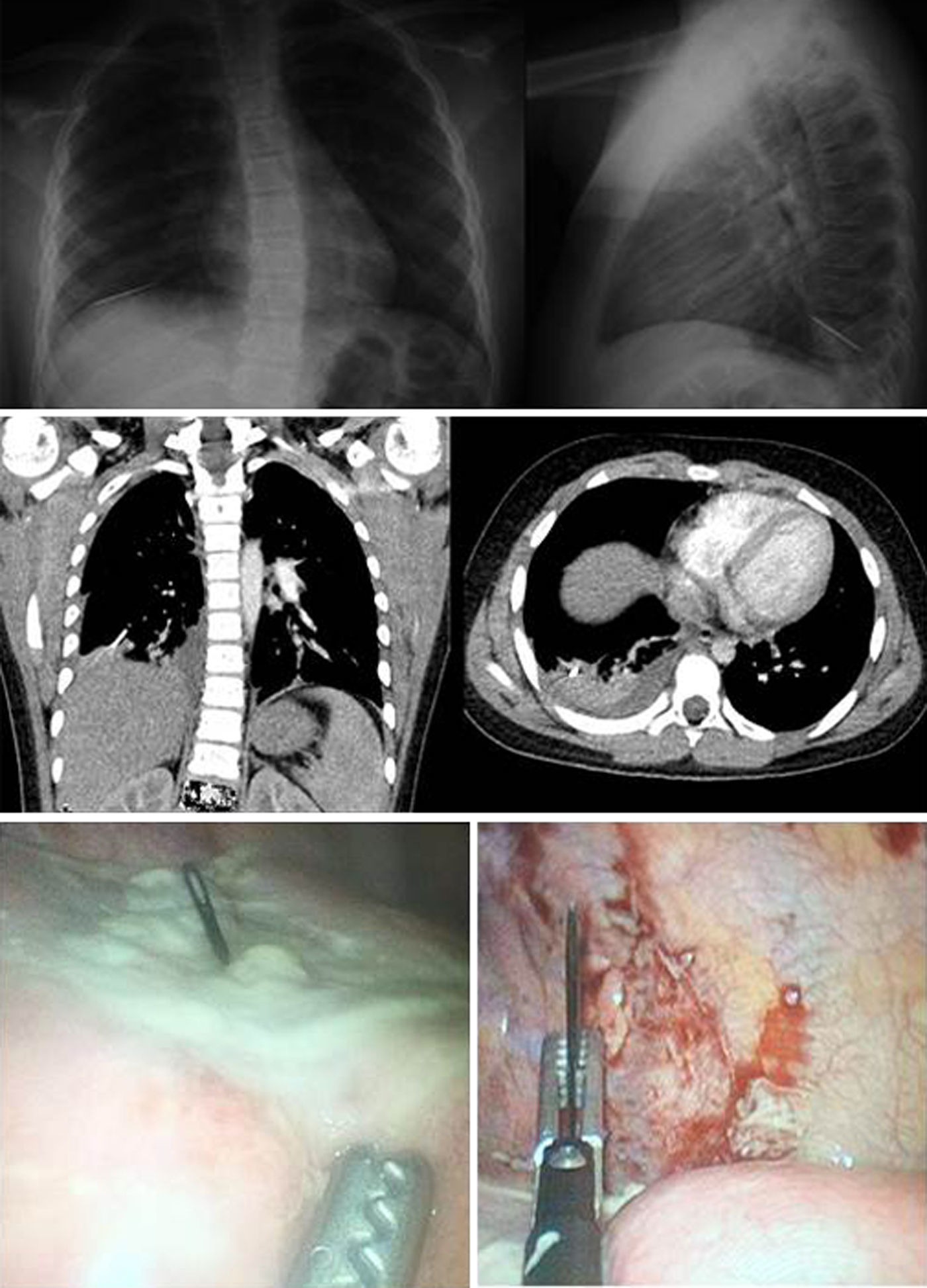
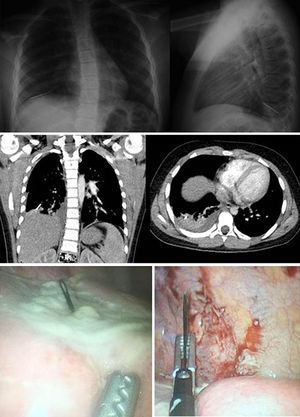
Algunos pacientes con sospecha de aspiración de CE se benefician de realizar una tomografía computarizada (TC) de tórax. Este estudio no invasivo se considera superior a la radiografía de tórax debido a que la presencia de aire provee un medio de contraste en la vía aérea y permite visualizar los objetos intraluminales. Además, la TC puede detectar elementos radiotransparentes o de baja densidad y evaluar signos indirectos de aspiración de CE como: atrapamiento de aire, atelectasias, colapso pulmonar, neumonitis y bronquiectasias8,10. La TC con reconstrucción de imagen en 3D provee más información y permite la localización precisa del CE para un planeamiento quirúrgico10. Uno de nuestros pacientes aspiró una aguja, que se alojó en el parénquima de la base pulmonar derecha. La TC permitió establecer con mayor precisión la localización del CE y planear un abordaje quirúrgico mínimamente invasivo para su extracción (fig. 4).
Los CE aspirados pueden ser de tipo alimentario y no alimentario; los primeros son los más frecuentes en todos los grupos de edad3. En esta serie, 3 pacientes (60%) aspiraron CE metálicos, 1 paciente (20%) aspiró un objeto plástico y 1 (20%) aspiró un cacahuete. En series más grandes, los objetos más comúnmente identificados son de tipo vegetal, en el 87% de los casos1,12. A diferencia de los alimentos, que aspiran con mayor frecuencia los pacientes menores de 3 años, los objetos metálicos o plásticos se aspiran más comúnmente en la edad escolar3,11.
Una vez aspirado, un CE puede alojarse en diferentes lugares del árbol traqueobronquial. El bronquio fuente derecho es el sitio donde se encuentran con mayor frecuencia, hasta el 54% de algunas series12. En menor proporción se pueden encontrar en el bronquio fuente izquierdo (39%), la tráquea (5%) o en ambos lados (0,4%)12. En nuestra serie, todos los CE se encontraron en el lado derecho. Las características anatómicas del bronquio fuente derecho, que tiene trayecto vertical y más longitud y flujo de aire que el izquierdo, favorecen la localización de CE en ese lado del árbol traqueobronquial8.
La broncoscopia se indica para evaluar la vía aérea de pacientes con sospecha de aspiración de CE, y este procedimiento se realiza con fines diagnósticos y terapéuticos3. El broncoscopio rígido permite la manipulación quirúrgica y la extracción de CE de la tráquea y los bronquios principales. La broncoscopia se considera el método de diagnóstico y tratamiento estándar para los pacientes con aspiración de CE1,3. No obstante, existe una limitación para el acceso a las vías aéreas periféricas, que se encuentran fuera del alcance del broncoscopio rígido. En nuestra serie, 1 paciente fue llevado a toracoscopia para extracción de un CE metálico que había migrado hasta el parénquima pulmonar basal derecho. Encontramos un caso similar reportado por Dave et al., aunque en esa ocasión fue necesario completar el procedimiento por toracotomía13.
En un análisis de 1.887 broncoscopias pediátricas por sospecha de aspiración de CE realizadas en un periodo de 30 años, se identificó el CE en el 79,1% de los casos1. Las complicaciones reportadas en ese estudio fueron enfisema subcutáneo y necesidad de traqueostomía, traqueotomía o toracotomía para extracción del CE1. La tasa de identificación de CE es similiar a la reportada por Latifi et al. en una serie de 244 broncoscopias, que hallaron el CE en el 75% de los casos14. En nuestra serie se halló el CE en el 100% de los casos, y no hubo complicaciones ni mortalidad asociadas al procedimiento.
Este estudio tiene limitaciones por tratarse de una serie pequeña. Posiblemente los resultados no sean representativos de la población general. Sin embargo, este trabajo permite identificar datos importantes, como un retraso en el diagnóstico de la mayoría de los pacientes con aspiración de CE y errores en la interpretación de la historia clínica o los hallazgos radiológicos durante la valoración de urgencias. Esto permitirá crear estrategias para mejorar al abordaje diagnóstico estableciendo algoritmos y guías de manejo conducentes a disminuir la morbilidad asociada al retraso diagnóstico. Es importante visibilizar estos casos para mejorar el proceso de atención primaria y solicitar oportunamente la valoración por el cirujano de los pacientes con sospecha o aspiración de CE.
ConclusionesLos niños con aspiración de CE tienen diversas manifestaciones clínicas que pueden presentarse tardíamente como episodios de neumonía. Se debe indagar sobre episodios de atoramiento y mantener un alto índice de sospecha de aspiración de CE ante todo paciente que consulte por tos y sibilancias, especialmente si es menor de 3 años. La radiografía de tórax normal no excluye el diagnóstico, y algunos pacientes con sospecha de aspiración de CE se benefician de realizar una tomografía de tórax. La reconstrucción de imagen en 3D permite la localización precisa del CE para un adecuado planeamiento quirúrgico. La broncoscopia se indica para evaluar la vía aérea de pacientes con sospecha de aspiración de CE, y este procedimiento se realiza con fines diagnósticos y terapéuticos. Algunos CE pueden migrar a la vía aérea distal y su extracción requiere cirugía. Se debe solicitar oportunamente la valoración del cirujano.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno.
Este trabajo no ha sido publicado previamente. Se presentará el resumen en inglés como póster en el Congreso Mundial de Cirugía Pediátrica WOFAPS 2016, que tendrá lugar del 8 al 11 de octubre en Washington, Estados Unidos.