Tipos de lesiones y su tratamiento
Las lesiones del aparato locomotor suelen ser consecuencia de accidentes (casuales, de tráfico, laborales o deportivos), sobrecarga aguda de alguna zona corporal sometida a sobreesfuerzo, sobrecarga crónica en articulaciones (por condicionantes laborales, deportivos, hábitos posturales), o por desgaste articular, como es el caso de la artrosis. Todas estas situaciones producen como resultado, en mayor o menor grado, inflamación, un proceso que cursa con calor, dolor, rubor e impotencia funcional. El objetivo básico del tratamiento de este tipo de lesiones es restablecer, mediante terapias diversas, la normalidad en la zona lesionada.
La estabilidad de cada articulación depende fundamentalmente del hueso y de las estructuras intraarticulares, de los ligamentos y de los tendones y músculos. En el hueso y en las estructuras intraarticulares queda afectado el cartílago y el hueso, con implicación de las estructuras compartidas entre las articulaciones, tales como los meniscos, que actúan a modo de almohadilla protegiendo el roce de las superficies articulares. En otras ocasiones se produce una tenosinovitis o inflamación de la membrana sinovial que envuelve al tendón. La forma aguda tiene una instauración brusca con crepitación articular e inflamación difusa; la forma crónica cursa con engrosamiento local del tendón y crepitación articular al movimiento.
Los ligamentos son las estructuras estáticas que soportan la articulación. Tan sólo resisten estiramientos o elongaciones de pocos milímetros, de ahí que ante cualquier sobrecarga exagerada se pueda producir un esguince (tabla 1) y, en su grado máximo, provocar la rotura tendinosa.
En los músculos y tendones implicados en la movilidad articular, al igual que los ligamentos, tras una sobrecarga se puede producir la rotura de algunas fibras o de un paquete muscular, sobre todo en su unión al músculo tendinoso.
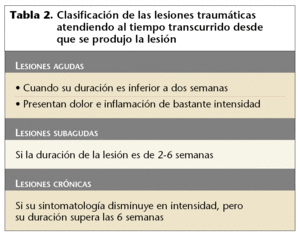
Las lesiones traumáticas se clasifican en función de dos características: el tiempo transcurrido desde que se produjo la lesión (tabla 2) y el tejido lesionado (tabla 3).
Lesiones del hombro
Tendinitis por calcificación del supraespinoso
Es la causa más frecuente de dolor agudo en el hombro. Suele iniciarse de forma brusca y, a su vez, provoca una impotencia funcional con irradiación del dolor al brazo o a la columna cervical. La radiografía confirma el diagnóstico si aparecen las calcificaciones sobre los tendones.
Lesiones del manguito de los rotadores
Suelen presentarse tras esfuerzos violentos y únicos, o microtraumatismos de repetición. La sintomatología clínica más importante es la de la impotencia funcional.
Tendinitis del músculo bicipital
Se producen al sufrir la articulación un abuso en un espacio muy limitado entre el acromión, el ligamento acromio-coracoideo y la parte superior del hueso humeral.
En algunos pacientes no se aprecia la calcificación en la radiografía, pero presentan un gran dolor en el hombro al estar afectados por una tenosinovitis del tendón bicipital. El dolor se acentúa cuando se fuerza la supinación del antebrazo con el codo flexionado a 90º (p. ej., cuando se eleva la extremidad para peinarse o cuando las mujeres intentan abrocharse el sujetador).
Lesiones del codo
Epicondilitis y epitrocleítis
Son dos síndromes de similares características que se identifican por afectar a las inserciones musculares del epicóndilo y la epitróclea humerales. Su origen es siempre una sobrecarga.
Epicondilitis
También denominada enfermedad del tenista, produce dolor localizado en el epicóndilo, que es el lugar de inserción de los músculos extensores de la muñeca. El dolor se irradia del epicóndilo por el antebrazo hasta la apófisis estiloides del radio, y aumenta con la presión, la extensión activa y la flexión pasiva de la articulación del codo. Suele ocurrir con bastante frecuencia en los jugadores de tenis con escasa técnica o cuando la empuñadura de la raqueta o su peso es inadecuado o excesivo, aunque también se produce en otras actividades no relacionadas con este deporte, en las que se sobrecarga la inserción de los músculos extensores del brazo.
La edad más característica de comienzo de la epicondilitis se sitúa entre los 35 y 50 años, sin diferencias de sexo. El dolor puede aparecer por la noche y se hace más intenso cuando se extiende el codo.
El tratamiento dependerá de la fase en que se encuentre la epicondilitis.
Epitrocleítis
También conocida como codo del golfista, se produce en el punto en el que el nervio está más expuesto en el codo a su paso por la epitróclea. Tiene su origen en el apoyo continuado del codo sobre superficies duras, por lo que es una patología muy frecuente en administrativos.
Se manifiesta por presentar dolor en la epitróclea, que se irradia hacia los dedos cuarto y quinto, seguido de atrofia de la eminencia hipotenar y de los músculos epitrocleares. El diagnóstico se lleva a cabo tras la realización de la electromiografía (EMG).
Bursitis olecraniana
En traumatismos intensos se producirá hemorragia intrabursal, con marcados signos inflamatorios. Como tratamiento se realizará drenaje y vendaje compresivo.
Lesiones de muñeca y mano
Tenosinovitis de Quervain
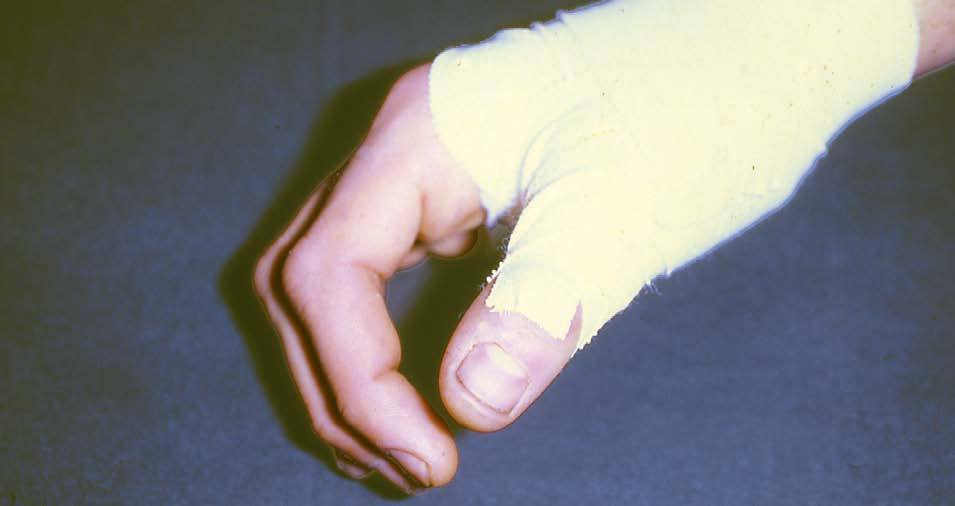
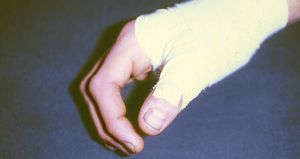
Aparece cuando queda afectado el tendón abductor largo del pulgar y del extensor corto del pulgar que discurren conjuntamente por la primera vaina sinovial. Presenta una clínica de dolor a la presión sobre la estiloides radial, a la abducción resistida del pulgar y a la aducción pasiva. El dolor puede irradiar al dedo pulgar y al borde externo del antebrazo. En ocasiones es perceptible la crepitación en la zona.
Enfermedad de Dupuytren
Se produce tras una esclerosis retráctil de la aponeurosis palmar continua, que llega a producir una flexión permanente de los dedos. Su etiología está en relación con microtraumas de repetición. Desencadena una marcada impotencia funcional y deformación palmar. Es raro que el dolor aparezca, pero cuando lo hace es más frecuente en los varones.
Síndrome del canal de Guyon
Se produce tras la compresión del nervio cubital a su paso por el canal de Guyon, tras microtraumas de repetición y caídas frecuentes con apoyo palmar. A diferencia del síndrome del túnel carpiano, que manifiesta parestesias del nervio mediano y de aparición nocturna, el síndrome del canal de Guyon manifiesta parestesias del nervio cubital. Su aparición no se produce durante las horas nocturnas. Queda afectado el abductor, el flexor corto del pulgar, los músculos interóseos y los lumbricales. Además, provoca que el cuarto y el quinto dedo queden en forma de garra.
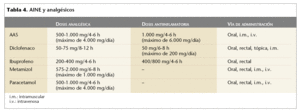
El tratamiento, al igual que el resto de los síndromes, consiste en la administración de AINE (tabla 4), infiltración local con corticoides y, en caso extremo, la intervención quirúrgica.
Síndrome del túnel carpiano
Se produce tras la compresión del nervio mediano por detrás del ligamento anular anterior del carpo, sin un motivo externo especial. Es la lesión más frecuente de los nervios periféricos y se manifiesta con parestesias u hormigueos en los dedos pulgar, índice y mediano, con dolor irradiado a zona proximal o distal, que empeora por la noche y a la presión del ligamento anterior del carpo. La flexión o extensión máxima de la muñeca es dolorosa si se mantiene y produce hormigueos y molestias en los tres primeros dedos. El diagnóstico se realiza por la evolución clínica que presenta el paciente y por la realización de un electromiograma.
El síndrome del tunel carpiano es la lesión más frecuente de los nervios periféricos y se manifiesta con parestesias u hormigueos en los dedos pulgar, índice y mediano, con dolor irradiado a zona proximal o distal, que empeora por la noche y a la presión del ligamento anterior del carpo.
Síndrome de los aductores
Se produce por una distensión aguda que pasa inadvertida y no ha sido tratada con el reposo de 3-4 semanas. En otras ocasiones, se produce por sobrecarga repetida, sobre todo durante la práctica de algún deporte. Presenta dolor en la inserción del músculo aductor en el pubis, con irradiación hacia la zona inguinal.
Bursitis trocantérea
Esta lesión se produce debido al roce repetido del músculo tensor de la fascia lata. Se manifiesta dolor en la zona trocantérea, que irradia por la cara lateral externa del muslo.
Osteítis del pubis
La sínfisis del pubis une los dos huesos del pubis; en la unión está presente un cartílago y un disco cartilaginoso que va a permitir un desplazamiento de unos 2 mm. Cuando el desplazamiento es superior a 2 mm, se produce la lesión. Se manifiesta dolor subagudo y progresivo, que aumenta con la actividad de correr y mejora con el reposo.
Lesiones de rodilla, tobillo y pie
En la rodilla, el tobillo y el pie se presentan unas patologías similares a las que se desarrollan en las extremidades superiores.
En la rodilla se produce bursitis; quiste de Baker, que se desarrolla a partir de alguna de las bolsas articulares que existen en el hueco poplíteo, y tendinitis del cuádriceps e infrapatelar, que son lesiones debidas a sobrecargas. Además, se producen patologías en los meniscos, que se dividen en agudas y crónicas o degenerativas. Las agudas acontecen después de un traumatismo y son bastante frecuentes en los deportistas; las crónicas o degenerativas son menos importantes y generalmente afectan al tercio posterior del menisco.
En la rótula aparecen patologías derivadas generalmente por la mala posición de ésta. No se asocia a traumatismos previos. La luxación rotuliana se presenta cuando la rótula se sitúa por fuera de la tróclea femoral en los movimientos de flexión y la subluxación. Se produce cuando la rótula no tiene congruencia perfecta con la tróclea femoral en los movimientos de flexión.
En el tobillo y el pie son frecuentes los casos de tendinitis que afectan al tendón o tenosinovitis (cuando, además, afectan a la vaina sinovial).
En el retropié aparecen cuadros dolorosos como:
* Talalgia. Puede ser mecánica, inflamatoria o mixta.
* Bursitis retrocalcánea. Está producida por microtraumas y es más frecuente en los deportistas y en reumatismos inflamatorios como la tendinitis del Aquileo. En esta zona también se da la tendinitis del tibial anterior, tibial posterior, peroneo, extensor común de lo dedos y extensor propio del dedo gordo.
* Neuropatías por atropamiento. Es el caso del síndrome del túnel tarsiano, que es similar al del túnel carpiano de la mano, pero con la diferencia de que el primero se produce por sobrecarga mecánica, esguince o fractura del tobillo con atrapamiento del nervio tibial posterior. Otra neuropatía por atrapamiento es el neurinoma de Morton, en el que el nervio queda atrapado bajo el ligamento transverso metatarsiano de los dedos segundo, tercero y cuarto. Generalmente, se produce por llevar calzado estrecho, tacones altos y bipedestación prolongada.
CONSEJOS DESDE LA FARMACIA
Lesiones de pelvis y de la zona proximal del fémur
* Ante la sospecha de una lesión articular, el farmacéutico puede recomendar desde el reposo de la extremidad y la administración de una pomada o gel antiinflamatorio hasta la indicación de un analgésico o un antiinflamatorio
* A continuación, debe derivar al paciente a los servicios de urgencia de un hospital o un centro de salud de la comunidad para la evaluación y posterior control radiológico del traumatismo
* En los casos en los que el traumatismo se ha limitado a un estiramiento o a un esguince leve, el farmacéutico puede recomendar la colocación de un vendaje compresivo (muñequeras, coderas, rodilleras y tobilleras) en las diferentes articulaciones afectadas, para obtener así una correcta inmovilización y conseguir un total restablecimiento de la funcionalidad del hueso, ligamento o articulación
* El farmacéutico diplomado en Ortopedia deberá colaborar con el servicio de traumatología del hospital para la realización de prótesis, plantillas y férulas
Tratamiento de las lesiones
El objetivo principal del tratamiento de los traumatismos y las tendinitis de las articulaciones consiste en restablecer la normalidad a través de la inmovilización de la zona lesionada para conseguir que ésta repose. De ese modo, se recupera la zona para la actividad física normal.
Además del tratamiento farmacológico a base de analgésicos y antiinflamatorios, en ocasiones se indica un tratamiento rehabilitador y fisioterapéutico con crioterapia, termoterapia y todas las medidas físicas encaminadas a la recuperación rápida y cómoda para el paciente.
Inmovilización
En los casos en que el traumatismo se ha limitado a un estiramiento o a un esguince leve, se recomienda la colocación de un vendaje compresivo o férula con celulosa o con una muñequera, tobillera o rodillera elástica en la articulación afectada para conseguir una correcta inmovilización y un total restablecimiento de la funcionalidad del hueso, ligamento o articulación.
Los esguinces de tercer grado precisan de, al menos, 3-4 semanas de inmovilización.
Tratamiento farmacológico
Fundamentalmente, el tratamiento farmacológico de los traumatismos y tendinitis de las articulaciones se basa en el uso de antiinflamatorios no esteroideos (AINE) y analgésicos (tabla 4).
Rehabilitación y fisioterapia
A las tradicionales lesiones articulares hay que añadir las generadas como consecuencia de la actividad deportiva, práctica extendida a todos los ámbitos y edades. Como consecuencia directa, se ha constatado un aumento notable de la patologías traumáticas, que se combaten utilizando los tratamientos farmacológicos tradicionales e introduciendo nuevas formas de tratamiento como la rehabilitación y la fisioterapia a base de crioterapia y termoterapia.
Crioterapia
Al mismo tiempo que se produce una lesión muscular importante, tendinosa u ósea, se produce también un desgarro de los vasos que irrigan a esa zona afectada por el traumatismo, lo que se traduce en una hemorragia que se extiende rápidamente hacia el interior de los tejidos vecinos. El sangrado produce una tumefacción que, a su vez, produce un aumento de la presión en los tejidos circundantes, que se tensan y se vuelven dolorosos.
La crioterapia o enfriamiento de los tejidos produce:
* Efecto local de alivio del dolor. Hace que el lesionado se encuentre mejor y se anime a la práctica de la actividad motora habitual. Una vuelta prematura a la actividad física agravaría la lesión y retardaría o prolongaría el proceso de cicatrización.
* Vasoconstricción. Se produce una menor tumefacción, con lo que la recuperación se hace antes.
Para que la crioterapia sea eficaz, ha de cumplir los siguientes requisitos:
* La penetración en profundidad ha de ser adecuada y en consonancia con el método utilizado.
* El frío local se aplicará durante el tiempo suficiente para que sea eficaz. En general, cuanto mayor es el músculo o articulación lesionada, más tiempo debe mantenerse el enfriamiento. Durante las primeras 2-3 h tras la lesión, se mantiene el enfriamiento de forma continua. La primera aplicación deberá cambiarse en el intervalo de los 30-45 min, momento en el que se debe inspeccionar la piel bajo la bolsa. Durante las siguientes 3-6 h deberá continuarse el enfriamiento durante 30 min/h para conseguir el alivio del dolor.
Existe el riesgo de producir lesión local por frío (congelación) durante el tratamiento, por lo que debe protegerse la piel del área lesionada. Esta protección debe consistir en un vendaje grueso elástico colocado entre la bolsa de hielo y la lesión, o que la bolsa de hielo esté enfundada o cubierta por una bolsa de lona o tela.
Métodos de crioterapia
* Bolsas de hielo desechables. Ejercen su efecto durante 20-40 min aproximadamente tras golpear la bolsa fuertemente.
* Bolsas de hielo reutilizables. Contienen una sustancia viscosa fácilmente moldeable (gel) que es eficaz durante 45-60 min tras haber sido congeladas previamente. La bolsa se puede utilizar repetidamente. La desventaja de este tipo de bolsa es que se debe enfriar en un congelador. El inconveniente de las bolsas de hielo o frío es que no deben colocarse nunca directamente sobre la piel (por el peligro de congelación de la extremidad). Se deben separar de ella mediante un vendaje elástico, un pañuelo o un elemento similar. En el mercado ya existen marcas con la bolsa forrada de tejido textil para su uso más cómodo y sin riesgos.
* Hielo o agua fría. Se utilizan en los casos en los que no se tienen a mano las bolsas de hielo y cuando las lesiones afectan a grandes áreas.
* Masaje con hielo. Esta forma de tratamiento produce la constricción local de los vasos sanguíneos, seguida de un reflejo de dilatación (ensanchamiento) con aumento del flujo sanguíneo.
* Aerosol de frío. Tanto el agua fría como las bolsas de frío no deben utilizarse directamente sobre las heridas abiertas. Puede utilizarse un aerosol de frío cuando el único objetivo es aliviar el dolor. Se aplica en zonas en las que la piel está en contacto con el esqueleto, como la espinilla o los tobillos.
Termoterapia
El calor se ha utilizado durante cientos de años en el tratamiento de los diferentes tipos de dolor. Las lesiones producidas por traumatismo o por sobrecarga de los ligamentos, así como las roturas musculares, suelen tratarse durante la fase aguda con enfriamiento local y vendaje para limitar la hemorragia en el área lesionada. Tras las primeras 48 h iniciales, puede introducirse el tratamiento con calor para ayudar al proceso de cicatrización, que, una vez ha pasado el riesgo de hemorragia, se beneficia del aumento del flujo sanguíneo.
El calor aumenta la elasticidad y la plasticidad, de forma que, tras su aplicación, las fibras de colágeno se hacen más extensibles y más capaces para realizar los ejercicios de rehabilitación. También reduce la rigidez articular y mejora el espasmo muscular, con lo que se reduce el riesgo de lesión.
El calor se puede usar para la prevención y rehabilitación de lesiones por sobrecarga o enfermedades degenerativas del aparato locomotor, así como para combatir los efectos secundarios de la rotura muscular y tendinosa. También puede tener valor en el precalentamiento de sesiones de entrenamiento físico y en las competiciones deportivas que tienen lugar en tiempo frío, ya que aumenta la movilidad de las articulaciones.
Métodos de aplicación de la termoterapia
Existen diversas variedades de transmisión del calor al aparato locomotor, desde directamente mediante una fuente de calor a la transmisión de éste por diferentes ondas. Es conveniente saber que el calor se transmite muy bien y de forma más rápida mediante un medio como es el agua.
Los métodos de aplicación de la termoterapia son:
* Lámparas de calor, paños calientes, baños calientes y sauna. Aumentan el flujo sanguíneo y pueden tener efectos beneficiosos sobre la rigidez tras las actividades físicas con sobrecargas o sesiones de entrenamiento.
* Onda corta. Se utiliza una corriente alterna de alta frecuencia que pasa por el organismo y genera calor en los tejidos profundos.
* Ultrasonido. Las ondas ultrasónicas de frecuencia superior a 20.000 ciclos/seg generan calor por medio de la vibración. El efecto penetra en el interior del área tratada. Este método también se considera analgésico, especialmente del dolor de las inserciones tendinosas o tendinitis. Existe la posibilidad de que el uso indiscriminado del ultrasonido lesione el tejido nervioso.
* Bolsas calientes. Las bolsas calientes contienen un gel que tiene la capacidad de almacenar calor o frío. Si se quiere utilizar el calor como medio terapéutico, se introducen las bolsas en agua caliente antes de aplicarlas en la zona a tratar.