al diagnóstico y tratamiento de las patologías que afectan al hombro, codo, muñeca y mano.
La estabilidad de cada articulación depende fundamentalmente de tres factores: hueso y estructuras intraarticulares, ligamentos, y tendones y músculos.
En el primer factor se produce una afectación del cartílago y del hueso, con afectación de estructuras compartidas entre las articulaciones, como son los meniscos, que actúan a modo de almohadilla protegiendo el roce de las superficies articulares. En otras ocasiones se puede producir una tenosinovitis o inflamación de la membrana sinovial que envuelve al tendón. La forma aguda tiene una instauración brusca con crepitación articular e inflamación difusa, mientras que la forma crónica cursa con engrosamiento local del tendón y crepitación articular al movimiento.
En el segundo factor intervienen los ligamentos, que son las estructuras estáticas que soportan la articulación. Tan sólo resisten estiramientos o elongaciones de pocos milímetros, de ahí que ante cualquier sobrecarga exagerada se pueda producir un esguince y, en su grado máximo, provocar la rotura tendinosa.
En el tercer factor intervienen los músculos y tendones, implicados en la movilidad articular. Al igual que los ligamentos, tras una sobrecarga se puede producir la rotura de algunas fibras o de un paquete muscular, sobre todo en su unión músculo-tendinoso.
Las lesiones traumáticas se clasifican en función de dos características: el tiempo transcurrido desde que se produjo la lesión y el tejido lesionado.
Lesiones traumáticas según el tiempo transcurrido
Se clasifican, a su vez, en:
Lesiones agudas. Cuando su duración es inferior a 2 semanas. Presentan dolor e inflamación de bastante intensidad.
Lesiones subagudas. Si la duración de la lesión oscila entre 2 y 6 semanas.
Lesiones crónicas. Si su sintomatología disminuye en intensidad, pero su duración supera las 6 semanas.
Lesiones traumáticas según el tejido lesionado
Tendinosas
Tenosinovitis. Afecta al paratendón (contenga o no sinovial).
Tendinitis. Lesión o degeneración secundaria, que afecta al tendón propiamente dicho, con una reacción inflamatoria. Puede acompañarse de una tenosinovitis.
Tendinosis. Existe una degeneración intratendinosa. Suele cursar de manera asintomática y probablemente es el estadio final de la tendinitis. Se relaciona con la edad y microtraumas acumulados.
Roturas tendinosas. Suelen aparecer en las zonas de inserción óseas cuando son completas.
Musculares
Contusión muscular. Se produce cuando nos damos un golpe en un músculo.
Rotura o desgarro fibrilar. La contusión ha sido más fuerte y se produce una rotura de algunas fibras musculares.
Hematomas. Si acontece en el interior del músculo se denomina «hematoma intramuscular», en el que se puede producir una pérdida de elasticidad muscular; si no se resuelve rápidamente con la producción de la fibrosis cicatricial de la zona afectada, llega a la calcificación y a una miositis osificante. En otras ocasiones, el hematoma es intermuscular, es decir, se sitúa por fuera de la vaina envolvente, drenando a zonas distantes. No suelen dar problemas y curan sin secuelas por su reabsorción en pocos días.
De la bolsa serosa
Hemobursa. Es la colección hemática en el interior de la bolsa articular. Se suele producir tras traumatismos bruscos e intensos.
Bursitis por fricción. Se produce a causa del roce producido por movimientos repetitivos de los tendones, ligamentos o fascias sobre las bolsas serosas subyacentes o microtraumatismos en bolsas superficiales (prerrotuliana, olecraniana). Puede ocasionar su inflamación y la formación de líquido de características inflamatorias o mecánicas.
Del ligamento (distensión o esguince)
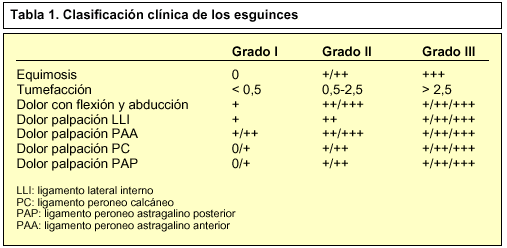
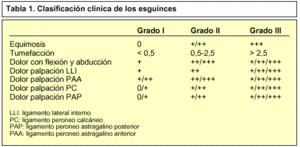
Los esguinces se clasifican en tres grados (tabla 1):
Esguince de primer grado. Se caracteriza por dolor moderado, con una pérdida muy leve de la función articular, poca o nula inflamación y algo de alteración en la sensibilidad local con movilidad normal en la exploración.
Esguince de segundo grado. Hay dolor con pérdida de función, inestabilidad articular e inflamación.
Esguince de tercer grado. Es muy doloroso, con gran inestabilidad e inflamación. El paciente sujeta con la extremidad sana la extremidad lesionada para disminuir el dolor.
Los esguinces repetitivos pueden ocasionar con el tiempo una degeneración o artrosis de dicha articulación. Las articulaciones más frecuentemente afectadas son las de las extremidades inferiores, siendo las de muñecas, codos y hombro las que sufren este tipo de lesiones con menor frecuencia.
Los esguinces son unas de las lesiones más frecuentes que se observan en los servicios de urgencias médicos como consecuencia de la actividad deportiva.
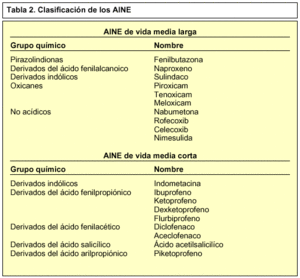
El tratamiento a aplicar dependerá del grado del esguince. Los de primero y segundo grado se suelen resolver con tratamiento funcional de la articulación, reposo e inmovilización con un vendaje o férula. Los esguinces de tercer grado, según algunos autores, requieren siempre tratamiento quirúrgico, aunque lo ideal sería la inmovilización durante 3-4 semanas con vendaje funcional asociado a crioterapia y la administración de AINE (tabla 2).
Del ligamento (roturas parciales o completas del ligamento)
Los ligamentos pueden estar sometidos a un traumatismo muy intenso que provoca su rotura completa o una fractura con arrancamiento de la parte proximal de inserción al hueso. Los ligamentos cicatrizan muy lentamente debido a su disminuido riego sanguíneo. En ocasiones, pueden precisar reparación quirúrgica.
Articulares
Subluxación. Es una dislocación parcial. Se produce cuando las superficies articulares están en contacto pero su alineación no es la correcta. En ocasiones, la subluxación sólo se provoca al realizar ciertos movimientos.
Luxación. Es una dislocación completa. Presenta una separación total de las superficies articulares de los huesos. La mayor incidencia de luxaciones ocurre en las articulaciones de los dedos, seguida de la articulación del hombro.
Condromalacia. Consiste en un reblandecimiento del hueso, con formación de grietas y destrucción con degeneración del cartílago, llegando a la exposición del hueso subcondral.
Osteocondritis disecante. Consiste en un proceso que afecta a una zona delimitada del cartílago y hueso subcondral articular, con necrosis de dicho fragmento, que puede desprenderse en el espacio intraarticular.
Artritis traumática. Suele presentarse por la producción de microtraumatismos de repetición. De forma secundaria se origina una inflamación de la membrana sinovial: en ocasiones, puede incluso provocar la rotura de zonas vascularizadas, formando un hemartros o sangrado intraarticular.
Óseas
Fracturas provocadas por un traumatismo directo.
Fracturas de estrés (fatiga) producidas por la sobrecarga de microtraumatismos repetidos.
El traumatismo puede afectar por compresión a estructuras nerviosas. Produce el llamado síndrome del túnel carpiano cuando afecta a la muñeca, y el síndrome del túnel tarsiano cuando afecta al tobillo.
La neuralgia de Morton y las distrofias simpáticas reflejas consisten, en la mayoría de los casos, en lesiones secundarias a traumatismos leves que no se valoraron, ni a las que se sometió a tratamiento médico y/o fisioterapéutico, produciendo contracturas articulares por la retracción de tendones y fascias articulares.
Traumatismos más frecuentes
En la actualidad, el trabajo pesado que se hacía antaño ha pasado a ser más ligero con la ayuda de la tecnología, por lo que en la mayoría de los casos en que se producen lesiones se deben a problemas posturales o debidos a fatiga muscular secundaria como consecuencia de un abuso o de un deficiente uso de la articulación. A pesar de que la maquinaria ha sustituido muchos puestos de trabajo pesados, aún quedan otros en los que las máquinas no pueden acceder y hay que recurrir al trabajo manual; será este esfuerzo el responsable de la lesión y del consiguiente absentismo laboral.
A esta causa tradicional hay que añadir el hecho de que, a final del siglo xx e inicio del xxi, se ha generalizado la práctica deportiva. Han aumentado todo tipo de actividades: atletismo, fútbol, ciclismo, baloncesto, llegándose incluso a practicar deportes de los considerados de alto riesgo, como el barranquismo y la escalada. Todo esto provoca un aumento de las lesiones y, por consiguiente, de los ingresos en los servicios de urgencias de los hospitales debido a una gran diversidad de traumatismos y contusiones.
En un estudio realizado por el Departament de Sanitat i Seguretat Social de la Generalitat de Catalunya se pone de manifiesto que las enfermedades del aparato locomotor y del tejido conjuntivo ocupan el tercer lugar, después de las enfermedades del aparato respiratorio y de las del aparato circulatorio, en el porcentaje de consultas efectuadas a los centros de atención primaria.
Patologías del hombro
En esta articulación las patologías que se desarrollan son las siguientes:
Tendinitis del músculo supraespinoso por calcificación.
Fractura del manguito de los rotadores.
Tendinitis del músculo bicipital, que se producen por sufrir un abuso la articulación en un espacio muy limitado entre el acromión, ligamento acromio-coracoideo y parte superior del hueso humeral.
Tendinitis por calcificación del supraespinoso
Es la causa más frecuente de dolor agudo en el hombro. Suele iniciarse de forma brusca y provoca una impotencia funcional con irradiación del dolor al brazo o a la columna cervical. La radiografía confirma el diagnóstico si aparecen las calcificaciones sobre los tendones.
El único tratamiento consiste en su inmovilización con el brazo en cabestrillo y la infiltración local de la articulación con corticoides. En el comienzo de los síntomas resulta útil la aplicación de hielo dos veces diarias durante los dos primeros días; después debe cambiarse al tratamiento con calor.
El tratamiento más efectivo y que mejor resultado da es el reposo de la articulación, que ha de durar una semana como mínimo y que producirá una disminución de la inflamación. A continuación se indicarán ejercicios para potenciar la musculatura del hombro. Si el paciente sigue quejándose de dolor, se le indica tratamiento con antiinflamatorios vía oral durante 2-3 semanas; si transcurrido este período persisten las molestias, se indicará la administración de infiltraciones de la articulación con corticoides y anestésicos locales (un máximo de 3 y con un intervalo de una cada semana, procurando no infiltrar el tendón).
Cuando con todo este tipo de terapia no se consigue resolver la sintomatología, estará indicada la realización de una artroscopia, con acción quirúrgica o posterior sutura abierta si estuviese indicado.
Lesiones del manguito de los rotadores
Suelen ocurrir tras esfuerzos violentos y únicos o microtraumatismos de repetición. La sintomatología clínica más importante es la de la impotencia funcional.
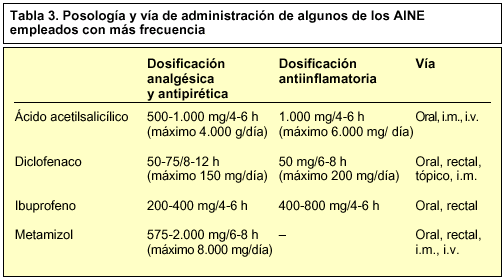
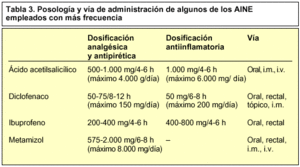
El tratamiento dependerá del grado de rotura, de la edad del paciente y de la intensidad de las molestias. Las roturas menores se resolverán con una inmovilización seguida de una rehabilitación funcional y del uso de AINE (tabla 3), que en caso de dolor e inflamación suele ser suficiente. De no existir mejoría, o si son roturas importantes, tan sólo nos queda el tratamiento quirúrgico.
Tendinitis del músculo bicipital
En algunos pacientes no se aprecia la calcificación en la radiografía, pero aquejan un dolor importante en el hombro y sufren una tenosinovitis del tendón bicipital. El dolor se acentúa cuando forzamos la supinación del antebrazo con el codo flexionado a 90º.
El tratamiento consiste en una infiltración local de corticoides asociado a un anestésico local. En algunas ocasiones es suficiente con medidas físicas como la rehabilitación con ultrasonidos. En casos de que persistan las molestias hay que recurrir a la intervención quirúrgica, seccionando y uniendo de nuevo el tendón bicipital.
Patologías del codo
La epicondilitis y la epitrocleítis son dos síndromes de similares características que se identifican por la afectación de las inserciones musculares en el epicóndilo y la epitróclea humerales. Su origen es siempre una sobrecarga.
Epicondilitis
También denominada «enfermedad del tenista», produce dolor localizado en el epicóndilo, que es el lugar de inserción de los músculos extensores de la muñeca. El dolor se irradia del epicóndilo por el antebrazo hasta la estiloides del radio; el dolor aumenta con la presión, extensión activa y con la flexión pasiva de la articulación del codo. Suele ocurrir con bastante frecuencia en los jugadores de tenis con escasa técnica o cuando la empuñadura de la raqueta o su peso es inadecuado y excesivo. También se produce en otras actividades no relacionadas con el tenis, en las que se sobrecarga la inserción de los músculos extensores del brazo.
La edad más característica de comienzo se sitúa entre los 35 y 50 años, y no suele existir diferencias de sexo. El dolor puede aparecer por la noche y se hace más intenso cuando se extiende el codo.
El tratamiento dependerá de la fase en la que se encuentre; en la fase primera o fase inflamatoria consiste en reposo e inmovilización de la articulación con una codera. Los contrafuertes rígidos palian el dolor, pero a costa de atrofias musculares. La utilización de contrafuertes sólo es recomendable si aquéllos son elásticos. La administración de AINE (tabla 3) controlará la inflamación. En los casos más difíciles se recurre a la cirugía, pero antes de llegar a ésta deben realizarse hasta tres infiltraciones con corticoides en el área lesionada y con un intervalo semanal entre las infiltraciones.
Las lesiones traumáticas se clasifican en función de dos características: el tiempo transcurrido desde que se produjo la lesión y el tejido lesionado
Epitrocleítis
También conocida como «codo del golfista», se produce en el punto en el que el nervio está más expuesto en el codo a su paso por la epitróclea. Tiene su origen en el apoyo continuado del codo sobre superficies duras. Se trata de una patología muy frecuente en administrativos.
Se manifiesta por presentar dolor en la epitróclea que se irradia hacia los dedos cuarto y quinto, seguidos de atrofia de la eminencia hipotenar y de los músculos epitrocleares.
El diagnóstico se lleva a cabo tras la realización de la electromiografía (EMG).
El tratamiento se basa en medidas preventivas. Se recomienda no apoyar el codo, efectuar infiltraciones con corticodes y, en los casos difíciles, recurrir a la cirugía.
Bursitis olecraniana
En traumatismos intensos se producirá hemorragia intrabursal, con marcados signos inflamatorios.
Como tratamiento se realizará drenaje y vendaje compresivo.
Patologías de la muñeca y la mano
Tenosinovitis de Quervain
Es la afectación del tendón abductor largo del pulgar y del extensor corto del pulgar que discurren conjuntamente por la primera vaina sinovial, presentando una clínica de dolor a la presión sobre la estiloides radial, a la abducción resistida del pulgar y a la aducción pasiva. El dolor se puede irradiar al dedo pulgar y al borde externo del antebrazo (en ocasiones es perceptible la crepitación en la zona).
El tratamiento se basa en el reposo e inmovilización de la articulación con una muñequera o una férula, asociado a la administración de AINE (tabla 3) e infiltración local con corticoides. La cirugía se deja para los casos más difíciles, en los que no se han obtenido buenos resultados con los otros tratamientos.
Síndrome del túnel carpiano
Se produce tras la compresión del nervio mediano por detrás del ligamento anular anterior del carpo, sin un motivo externo especial. Es la lesión más frecuente de los nervios periféricos y se manifiesta con parestesias u hormigueos en el dedo pulgar, índice y mediano con dolor irradiado a zona proximal o distal (empeora por la noche) y a la presión del ligamento anterior del carpo. La flexión o extensión máxima de la muñeca es dolorosa si se mantiene y produce hormigueos y molestias en los tres primeros dedos.
El diagnóstico se realiza por la clínica que presenta el paciente y por la realización de un electromiograma.
El tratamiento requiere reposo absoluto de la muñeca, con una férula. En los casos en los que no existe compromiso motor, se utilizan AINE (tabla 3) e infiltraciones locales con corticoides. En los casos en los que no exista una mejoría local o haya un compromiso motor, el único tratamiento eficaz será el quirúrgico mediante la liberación, seccionándolo, del ligamento anular del carpo.
Enfermedad de Dupuytren
Se produce tras una esclerosis retráctil de la aponeurosis palmar continua que llega a producir una flexión permanente de los dedos. Su etiología está en relación con microtraumas de repetición que desencadena una marcada impotencia funcional y deformación palmar. Es raro que aparezca dolor, que suele ser más frecuente en los hombres.
El único tratamiento efectivo al iniciarse el cuadro es la prevención de los traumas y, en su última fase, la intervención quirúrgica.
Síndrome del canal de Guyon
Se produce tras la compresión del nervio cubital a su paso por el canal de Guyon, tras microtraumas de repetición y caídas frecuentes con apoyo palmar. A diferencia del síndrome del túnel carpiano, que manifiesta parestesias del nervio mediano y de aparición nocturna, el síndrome del canal de Guyon manifiesta parestesias del nervio cubital, no siendo la aparición del dolor nocturna. Se afecta el abductor y flexor corto del pulgar, músculos interóseos y músculos lumbricales, produciendo además cuarto y quinto dedo en garra.
El tratamiento, al igual que en el resto de los síndromes, consiste en la administración de AINE (tabla 3), infiltración local con corticoides y, en caso extremo, la intervención quirúrgica.
Consideraciones sobre el tratamiento
El tratamiento de los traumatismos y tendinitis se basa en la rehabilitación con un programa de ejercicios pasivos y/o activos, con o sin asistencia. En cualquier caso, cada patología, e incluso cada paciente, puede presentar distintos requerimientos en este campo, por lo que los programas de ejercicios deberían ser, en la medida de lo posible, individualizados.
El objetivo del tratamiento fisioterapéutico es reducir el edema, anular o aminorar el dolor y prevenir adherencias con los tejidos subayacentes y suprayacentes. El tratamiento nunca debe iniciarse antes de las 48-72 horas posteriores al accidente. Durante este período se recomienda una crioterapia con baños de contraste: 3 minutos en agua caliente a 38-42 ºC y un minuto en agua fría a 15-25 ºC, repitiéndolo 3-4 veces. Se debe realizar un tratamiento postural antiedema. De presentar edema se aconseja un masaje deplectivo con ayuda de un gel de heparina e incluso un drenaje linfático en casos de edema severo. Si la lesión coexiste con hematoma está indicado el uso de ultrasonidos durante 3-5 minutos. En ocasiones, con el paciente en sedestación se realizan ejercicios activos para la musculatura intrínseca; una vez colocado el vendaje funcional se realizan movimientos libres de flexión-extensión, lo que se conoce como cinesiterapia activa.
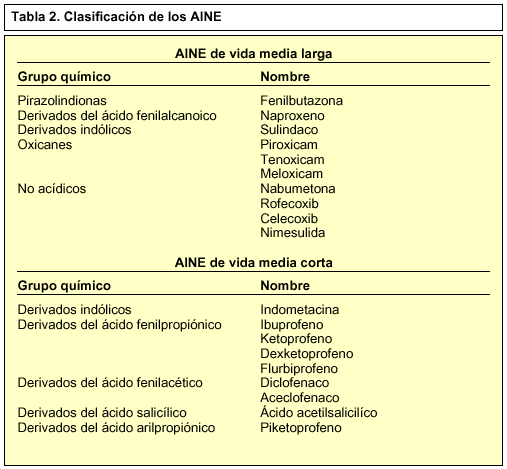
El tratamiento farmacológico se basa en el uso de los AINE, tanto tópico como orales (tabla 3) del siguiente modo (tablas 2 y 3):
Con AINE de vida media larga. Se administran 1-2 veces al día.
Con AINE de vida media corta. Se administran 3-4 veces al día.
Normalmente, se recurre al empleo de AINE por vía tópica en aquellos casos en que las lesiones están situadas muy cerca de la piel: musculoligamentosas y tendinosas, traumáticas o microtraumáticas, codo del tenista, zonas distales de las extremidades, esguinces, luxaciones, lumbago y contusiones en general. Después de la aplicación, es recomendable un ligero masaje y se aconseja lavarse las manos.
La analgesia se consigue gracias a:
La inhibición parcial de la estimulación de las terminales amielínicas nociceptivas dérmicas y subdérmicas.
El drenaje linfático y venoso de las sustancias proinflamatorias como resultado del masaje.
Papel del farmacéutico
En las tendinitis y traumatismos el papel del farmacéutico es fundamental, ya que éste es uno de los primeros agentes de salud de la comunidad al que se le pide ayuda. En la mayoría de los casos es el farmacéutico quien primero atiende al accidentado, siendo de gran importancia su valoración inicial, ya que puede recomendar desde el reposo de la extremidad y la administración de una pomada o gel antiinflamatorio hasta la indicación de cualquier analgésico, antiinflamatorio y/o derivación posterior del paciente a los servicios de urgencia del hospital o centro de salud de la comunidad para evaluación y posterior control radiológico del traumatismo. Además, en muchos de los casos en los que el traumatismo se ha limitado a tan sólo un estiramiento o a un esguince leve, el farmacéutico puede recomendar la colocación de un vendaje compresivo (muñequeras, coderas, rodilleras y tobilleras) en las diferentes articulaciones afectadas, para obtener así una correcta inmovilización y conseguir un total restablecimiento de la funcionalidad del hueso, ligamento o articulación.
En ocasiones, el farmacéutico posee la titulación de diplomado en Ortopedia, por lo que colaborará con el servicio de traumatología del hospital para la realización de prótesis, plantillas y férulas.
Podemos concluir diciendo que cuando el traumatismo sea de carácter leve, el farmacéutico indicará un tratamiento conservador basado en la aplicación tópica de pomadas antiinflamatorias y/o inmovilización con una férula. En los casos más graves se indicará la derivación a un servicio de urgencias hospitalarias donde, tras la realización de pruebas complementarias (radiografías, electromiografías), se confirmará el diagnóstico y se efectuará el tratamiento médico adecuado. Éste consistirá en la administración de antiinflamatorios o en la aplicación de alguna infiltración en la articulación afectada; en los casos más graves se recurrirá al tratamiento quirúrgico reparador de la lesión traumática. *