Existen datos que nos confirman que para cuando se detecta la diabetes tipo 2 muchas personas han permanecido hiperglucémicas durante 5 a 10 años, y que en ese momento ya tienen datos de complicaciones micro y macroangiopáticas. Por ejemplo, un estudio realizado por Harris y colaboradores reveló que la retinopatía está presente durante varios años antes del diagnóstico de diabetes. Los investigadores buscaron la prevalencia de retinopatía en relación con la duración de la diabetes en dos poblaciones independientes de Estados Unidos y de Australia. La prevalencia de retinopatía en el momento del diagnóstico de diabetes era del 20,8% en el grupo de Estados Unidos y del 9,9% en el grupo australiano. Dada la relación lineal entre la prevalencia de retinopatía y la duración de la diabetes, los investigadores extrapolaron los datos hasta el momento de incidencia cero de retinopatía en el eje de abscisas. Basándose en este análisis, se calculó que la diabetes había estado presente durante 6,5 años en el grupo estadounidense y 4,2 años en el grupo australiano antes del diagnóstico.
Antecedentes históricos
Los síntomas de la diabetes se conocen desde hace casi 3.500 años, aunque sólo en el último siglo se ha tenido un conocimiento preciso de la enfermedad y se han establecido tratamientos clínicos adecuados. En 1921 se aisló la insulina, tratamiento vital para la diabetes tipo 1 y utilizada en la diabetes tipo 2 cuando no se consigue un control adecuado de la enfermedad con fármacos orales.
El descubrimiento de la insulina condujo al reconocimiento de dos formas de diabetes: la diabetes de tipo 1, una enfermedad autoinmune en la que la mayoría de las células beta han sido destruidas y la persona es insulinodependiente desde el momento del diagnóstico; y la diabetes tipo 2, en la que existe un aumento de resistencia a la insulina y las células beta pancreáticas no son capaces de producir suficiente insulina para compensarla.
En 1956 se utilizó el primer hipoglucemiante oral, tolbutamida, una sulfonilurea para el control de la diabetes tipo 2 y posteriormente se comercializaron las sulfonilureas de acción prolongada: glibenclamida y la biguanidinas como la metformina. Pero con el paso del tiempo, se evidenció la pérdida de control glucémico en un porcentaje importante de pacientes tratados con estos fármacos.
Prevalencia
En muchos países en vías de desarrollo y recientemente industrializados, la diabetes ha alcanzado proporciones epidémicas. En 1995 se diagnosticaron en todo el mundo 118 millones de adultos con diabetes y se espera un aumento para el año 2010 hasta 220 millones de pacientes. Este dramático incremento será debido a la diabetes tipo 2 por causas asociadas al aumento de la longevidad y a los niveles de obesidad y de inactividad física previstos para la sociedad del futuro. Aunque el diagnóstico de la diabetes tipo 2 se produce generalmente en etapas tardías de la vida, los informes recientes demuestran que cada vez afecta a edades más tempranas.
La diabetes tipo 2 es un problema grave y frecuente que afecta a 2 millones de personas en España, de las cuales sólo la mitad está diagnosticada.
Se estima que la prevalencia total de diabéticos es del 5,5%, de los cuales el 46% son hombres y el 51% son mujeres. La diabetes tipo 2 es más frecuente en personas ancianas y se calcula un porcentaje de entre 15 y 30 pacientes por cada 10.000 habitantes y por año.
Etiología y diagnóstico
La diabetes tipo 2 se caracteriza por dos defectos metabólicos clave: la resistencia a la insulina de los tejidos diana y la función anómala de la célula beta pancreática que conduce a su disfunción progresiva y a la hiperglucemia y provoca a largo plazo costosas complicaciones micro y macrovasculares.
Para reducir la sobrecarga personal y económica producida por la diabetes tipo 2 debe realizarse un control glucémico sostenido y retrasar la progresión de la enfermedad para prevenir sus complicaciones.
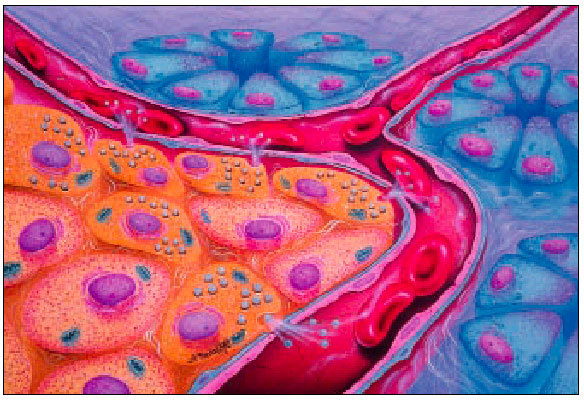
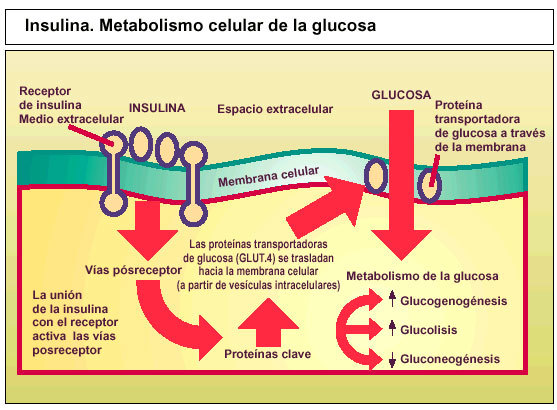
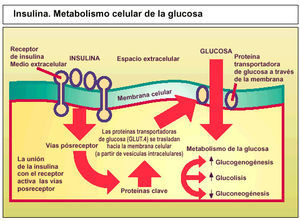
Por lo general, la diabetes tipo 2 se diagnostica después de los 40 años y es un trastorno metabólico progresivo con un inicio lento e insidioso. En una persona no diabética, las concentraciones sanguíneas normales de glucosa se mantienen debido a la interacción entre hormonas metabólicas circulantes implicadas en el metabolismo glucídico como la insulina y las proteínas celulares implicadas en la traducción de la señal de la insulina y en la captación y eliminación de la glucosa. Los órganos diana en este proceso son el hígado, el músculo esquelético y el tejido adiposo, todos ellos de crucial importancia para el mantenimiento de las concentraciones sanguíneas de glucosa en valores relativamente constantes. La insulina endógena es secretada por la célula beta pancreática y actúa mediante receptores celulares específicos localizados en el interior de la membrana plasmática. Los cambios en la configuración de los receptores de la insulina activan vías posreceptor que dan lugar a una cadena de acontecimientos que regulan el metabolismo intracelular de la glucosa, los ácidos grasos y aminoácidos.
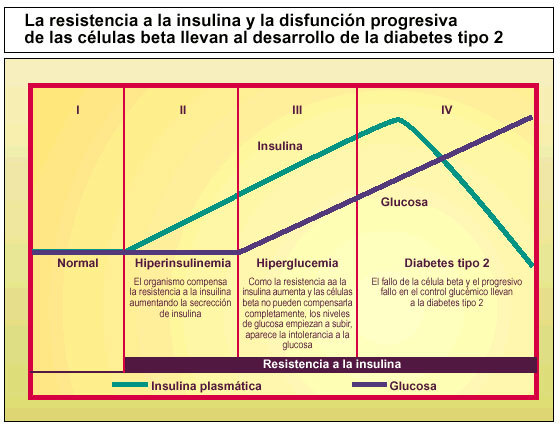
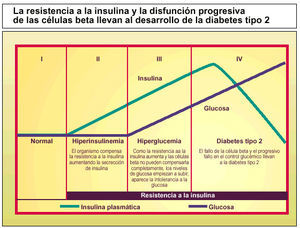
La diabetes tipo 2 se caracteriza por la combinación de dos defectos fisiopatológicos subyacentes: un aumento de la resistencia a la insulina y una disfunción progresiva de las células beta.
En la diabetes tipo 2, los lugares importantes de utilización de la glucosa (tejido adiposo, hígado y músculo esquelético) muestran un deterioro de su respuesta biológica a las concentraciones circulantes normales de insulina. Esta resistencia a la insulina es un defecto que puede proceder al inicio de la hiperglucemia y de la diabetes tipo 2. Para superar esta resistencia a la insulina, las células beta pancreáticas responden con un incremento compensador en la secreción de insulina (hiperinsulinemia), permaneciendo estables las concentraciones sanguíneas de la glucosa. Pero, en individuos genéticamente predispuestos, las células beta pancreáticas no pueden mantener de forma indefinida una producción suficiente de insulina para compensar el empeoramiento de la resistencia a la insulina, por lo que aparece un déficit relativo de insulina que da lugar a un aumento de la glucosa y a una alteración de la tolerancia a la glucosa. El mantenimiento de la resistencia a la insulina combinada con una disfunción de la célula beta pancreática causa una mayor deficiencia de insulina y empeora la hiperglucemia, lo que conduce a un desarrollo progresivo de la diabetes tipo 2.
Control glucémico
La resistencia a la insulina es una de las mayores amenazas a la salud con la que nos enfrentamos en el tercer milenio.
Se ha confirmado que un estricto control glucémico se asocia a una reducción en el riesgo de las complicaciones microvasculares. Así lo demuestran los resultados a largo plazo del estudio Diabetes Control and Complications Trial (DCCT) en diabetes tipo 1; el estudio United Kingdom Prospective Diabetes (UKPDS), y el estudio Japanese Kumamoto en diabetes tipo 2. El objetivo terapéutico debe apuntar a conseguir las concentraciones más bajas posibles de glucosa en sangre sin hipoglucemias ni otros efectos adversos.
La reciente aparición de antidiabéticos orales y de análogos de insulina supone un importante avance para obtener un mejor control glucémico global, así como los avances en la tecnología de la monitorización de glucemia, que han permitido a los pacientes un mejor autoseguimiento, al tiempo que los sistemas de liberación de insulina han facilitado un mejor cumplimiento del tratamiento.
Se cree, erróneamente, que la diabetes tipo 2 es una enfermedad «leve» debido a que no existen síntomas aparentes, pero a causa de las complicaciones que puede ocasionar esta enfermedad se calcula que el 75% de los pacientes pueden tener una muerte prematura.
Las principales complicaciones debidas a la enfermedad son: accidente cerebrovascular, neuropatía, enfermedad vascular-periférica, retinopatía, enfermedad cardiovascular y nefropatía.
El tratamiento ideal para la diabetes tipo 2 debe proporcionar una importante contribución al control de la enfermedad, dirigida contra las causas fundamentales del trastorno: la resistencia insulínica y la disfunción de las células beta. Un tratamiento ideal debe proporcionar una control glucémico mantenido y una disminución de las complicaciones microvasculares mediante la reducción de la resistencia a la insulina y la preservación de la función de las células beta. Dicho tratamiento también podría retrasar la progresión de la diabetes tipo 2 y reducir así su impacto sobre el paciente y el sistema sanitario.
Opciones terapéuticas
El objetivo general del tratamiento de los pacientes con diabetes es alcanzar niveles de glucosa en sangre tan bajos como sea posible sin aumentar el riesgo de hipoglucemia.
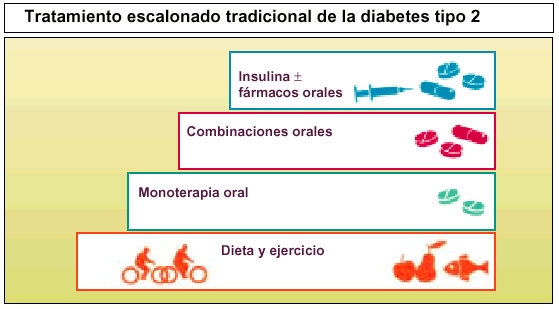
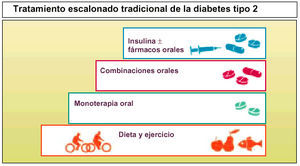
El tratamiento inicial de la diabetes tipo 2, por lo general, se basa en un control dietético, disminución de peso y la práctica de ejercicio físico, aunque a la larga todo ello no basta.
El planteamiento para controlar a un paciente con diabetes tipo 2 consiste en una estrategia escalonada, empezando por tratamiento farmacológico oral utilizando normalmente metformina o sulfonilureas para los pacientes no obesos.
Si no basta con monoterapia oral, debe pasarse a combinaciones orales, y si estos agentes no se toleran, entonces se iniciará el tratamiento parenteral con insulina.
Sulfonilureas
Son los antidiabéticos orales más prescritos en España. Actúan estimulando la secreción de insulina por las células beta del páncreas, proporcionando así insulina adicional para facilitar la captación de glucosa por las células diana.
Las sulfonilureas sólo tratan el déficit de insulina, pero no pueden mantener indefinidamente la estimulación, ya que el deterioro de la célula beta forma parte de la progresión natural de la enfermedad. El 50-60% de los pacientes tienen una positiva respuesta inicial a las sulfonilureas, pero, a pesar de ello, el fracaso secundario en el control de la enfermedad se produce con una frecuencia del 7%. Se acepta que la causa del fracaso de las sulfonilureas es la disminución de la función de la célula beta, observándose que incluso pueden acelerar su deterioro, por lo que este fármaco no es adecuado en pacientes con una función celular beta muy disminuida y tampoco son adecuadas en pacientes obesos.
Se ha comprobado que el 20-30% de los pacientes tratados con sulfonilureas padecen algún episodio de hipoglucemia.
Metformina
Pertenece a la clase de las biguanidinas. Actúa reduciendo la producción hepática de glucosa, aunque también puede actuar a nivel periférico para mejorar la sensibilidad a la insulina, pero de una manera mínima.
Este fármaco se administra generalmente a pacientes obesos, ya que se asocia a un menor aumento de peso respecto a otros agentes.
La metformina ocasiona efectos indeseables gastrointestinales en un 20-30% de los pacientes, y está contraindicada en caso de disfunción renal, insuficiencia cardíaca, infarto de miocardio o insuficiencia respiratoria o hepática.
Acarbosa
Es un inhibidor de la alfaglucosidasa y actúa retardando la hidrólisis de los hidratos de carbono complejos en el intestino, retrasando así su absorción. No posee un efecto directo sobre la secreción de insulina ni sobre la resistencia a ésta. La acarbosa posee una eficacia limitada con respecto a otros antidiabéticos orales.
Tratamiento oral combinado
El tratamiento combinado debe iniciarse tan pronto como se requiera un mayor control. En España es poco frecuente la utilización de antidiabéticos orales combinados, siendo la más utilizada la combinación de sulfonilureas con inhibidores de la alfaglucosidasa, seguida de sulfonilureas con metformina.
Rosiglitazona
Es un nuevo fármaco que mejora la resistencia a la insulina y preserva la función de la célula betapancreática, obteniendo un mejor control glucémico de forma mantenida. Este fármaco puede retrasar la progresión de la diabetes tipo 2 y, finalmente, disminuir las complicaciones asociadas a la diabetes. Además, posee un buen perfil de seguridad, es bien tolerado y posee escasas interacciones medicamentosas.
Se administra una vez al día, por lo que contribuye al cumplimiento del tratamiento. La rosiglitazona cubre, en suma, las necesidades fundamentales para el tratamiento de la diabetes tipo 2.