Las técnicas que implican la manipulación del ADN son actualmente una revolución en el mundo de la biología y la medicina, y aunque se encuentran en un estado incipiente han desencadenado un gran debate público. La terapia génica pertenece al conjunto de estas novedosas técnicas moleculares para el tratamiento de enfermedades hereditarias, adquiridas e incluso infecciosas que son actualmente incurables. Pero como todos los avances científicos, la terapia génica también presenta su lado oscuro.
La mayoría de los científicos, así como la mayoría de nuestra sociedad, respaldan la terapia en células somáticas
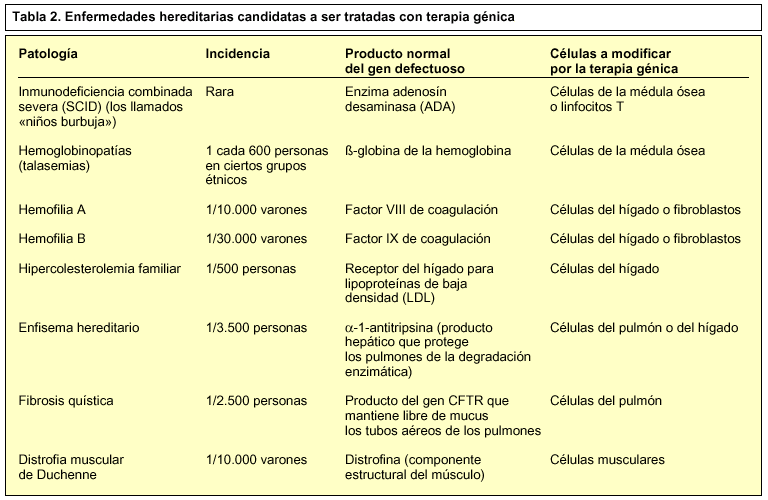
La finalidad inicial de la terapia génica era el tratamiento de enfermedades genéticas causadas por la deficiencia de un único gen, es decir, sustituir el gen alterado por la versión normal. Las enfermedades monogénicas candidatas a este tratamiento eran, entre otras, la fibrosis quística, la distrofia muscular de Duchene, las talasemias, y la fenilcetonuria. Pero enseguida se vio que también se podría aplicar a otras enfermedades muy distintas, como el cáncer, algunos trastornos endocrinos, e incluso a infecciones virales como el sida, siempre que la relación entre el beneficio de la aplicación de la técnica fuese mayor al riesgo que comporta.
Los fines teóricos de la terapia génica son actualmente tres: corregir un defecto genético hereditario, modificar un defecto genético adquirido, o añadir una función nueva a un grupo de células.
Actualmente estas técnicas están en un estado incipiente y existen aún importantes limitaciones, como encontrar un vector eficiente (la molécula que transporta el gen a la célula diana) y conocer las células del cuerpo más susceptibles a este tratamiento.
La terapia génica se puede llevar a cabo en células somáticas (terapia génica somática)1, mientras que si se realiza en células germinales (espermatozoides, óvulos) hablamos de terapia germinal2.
A igual que todas las técnicas que implican una modificación genética, se ha abierto un debate social sobre sus finalidades. Parece que la mayoría de los científicos, así como la mayoría de nuestra sociedad, respaldan la terapia en células somáticas, pero en cambio la terapia germinal ya es más discutida, puesto que no solamente afectaría al propio individuo, sino que se transferiría a la descendencia, afectando a largo plazo a la variabilidad genética de nuestra especie.
Introducir ADN foráneo en las células
El conocimiento de aquellas proteínas humanas cuya ausencia o alteración son desencadenantes de una determinada enfermedad y que su administración en su forma normal podría paliar los síntomas o el desarrollo de determinadas patologías son el fundamento de la terapia génica; es decir, como las proteínas están codificadas por un gen, la terapia génica se basa en introducir o transferir el gen que codifique para la función normal de dicha proteína.
Es importante distinguir, tal como hemos comentado anteriormente, dos grandes grupos en las técnicas de terapia génica en función de las células tratadas: la germinal y la somática. Actualmente sólo se acepta la terapia génica en células somáticas, puesto que solamente afecta al propio individuo, mientras que la terapia en las células germinales se transmite a la descendencia. Además, muchos estudios realizados en ratones demuestran que la terapia génica germinal dan como resultado alteraciones no controladas en muchos de los embriones. Por ello, la mayoría de los científicos opinan que mientras que las técnicas no estén lo suficientemente desarrolladas no se deben llevar acabo en este tipo de células.
Las estrategias moleculares teóricas para la terapia génicas son básicamente tres: por «inserción génica», que implica la inserción de la versión normal del gen defectuoso sin modificar el gen alterado; por «modificación génica», en la que el gen alterado es modificado por mutagénesis dirigida, y la «cirugía génica», que implica la substitución del gen defectuoso por el gen normal. Estas son las estrategias teóricas, puesto que actualmente los métodos utilizados sólo contemplan la primera posibilidad, la inserción génica, en el que el gen alterado permanece en la célula y su disfunción es superada por la inserción de una copia del gen normal.
Terapia génica in vivo o ex vivo
Los métodos que se experimentan actualmente se pueden realizar in vivo o ex vivo. La transferencia de los genes in vivo consiste en introducir el vector con el gen terapéutico directamente al paciente, vía sistémica por infusión, o por inyección directa en el tejido afectado. El problema de la transferencia in vivo es que no se pueden distinguir las células que adquieren el gen terapéutico de las que no lo adquieren; además, en el caso de la transferencia por vía sistémica, se requiere un vector dirigido que sea capaz de reconocer el tejido diana para evitar que las células sanas sean también transferidas con el gen terapéutico, incluyendo las células germinales.
En el caso de la administración ex vivo, se trata de aislar las células afectadas, cultivarlas in vitro en el laboratorio y someterlas al proceso de transfección génica; una vez transformadas las células, se vuelven a reimplantar al individuo donante. Este método tiene la ventaja de que solamente se exponen a la transferencia del gen terapéutico las células afectadas; además, la eficiencia de transformación es mucho más alta, puesto que las células pueden ser expuestas a una elevada concentración del vector, optimizando el proceso.
Vectores para la transferencia de genes
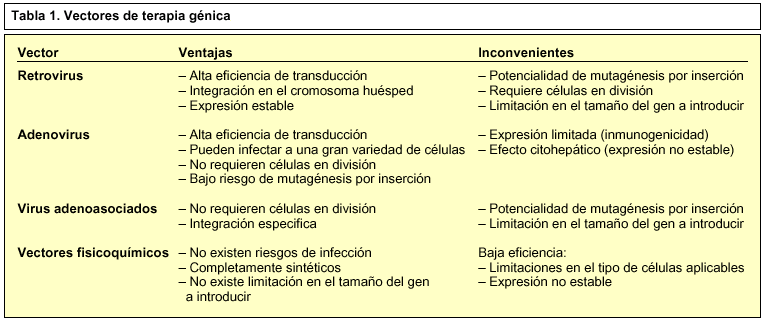
Para introducir un gen dentro de una célula, ya hemos dicho que se requiere un vector, un vehículo que facilite la entrada del ADN dentro del tejido afectado. Debido al estado incipiente de estas técnicas, los investigadores no escatiman esfuerzos para encontrar el vector ideal. Los vectores que se conocen actualmente se pueden dividir en dos grandes grupos: fisicoquímicos y virales.
La entrada de ADN o ARN en la célula huésped es un mecanismo común en el ciclo vital de los virus. Éstos han sido seleccionados evolutivamente por su eficacia en introducir genes foráneos dentro de la célula y evitar los sistemas de defensa naturales del huésped. Por ello, los virus son muy buenos candidatos para ser utilizados como vectores. Los más destacados son los retrovirus, los adenovirus y los virus adenoasociados.
Dentro de los vectores fisicoquímicos encontramos varios métodos, como la microinyección, la electroporación, los microproyectiles, el fosfato cálcico, los policationes, los lípidos, los liposomas y las membranas derivadas de eritrocitos (tabla 1).
Los vectores retrovíricos3 son virus de RNA modificados genéticamente para que puedan infectar a la célula, pero no son patógenos puesto que no tienen los genes de virulencia. La característica más importante es, posiblemente, que son los únicos que permiten la integración del gen en el cromosoma de la célula huésped, asegurando una expresión estable del gen terapéutico. Alrededor del 86% de los ensayos clínicos aprobados utilizan como vector los retrovirus, que fueron los primeros vectores utilizados en estudios de terapia génica (1990) para tratar a los pacientes afectados por la deficiencia de la enzima adenosín desaminasa4 causante de una inmunodeficiencia combinada severa (SCID), los llamados «niños burbuja».
La vía más común de administración de estos virus es la que hemos denominado anteriormente como ex vivo, que consiste en aislar las células afectadas del paciente, cultivarlas in vitro junto con el retrovirus que contiene el gen terapéutico y, finalmente, administrarlas al paciente. Esta técnica se está utilizando en diferentes ensayos clínicos para transducir células hepáticas5, fibroblastos6 y células hematopoyéticas7. Sin embargo, la utilización de este método tiene sus limitaciones, puesto que el tamaño de ADN que puede contener un retrovirus es limitado (las células deben estar en división), ya que el virus utiliza la maquinaria de división celular del huésped para replicarse. Además, se integran de forma aleatoria en el genoma de la célula huésped, con el riesgo de inducir mutaciones en la célula y dar origen a un cáncer.
Otra estrategia viral es la utilización de los adenovirus, que son deficientes en su replicación y poseen una seguridad biológica más alta que los retrovirus, ya que se han utilizado para la obtención de vacunas y nunca se los ha relacionado con la generación de tumores. Por otro lado, pueden infectar a un gran número de células eucariotas, como las del sistema nervioso8, las epiteliales9 y las pancreáticas10. Asimismo, pueden infectar tanto a células quiescentes como a células en replicación. También presentan sus limitaciones, como la mayor dificultad en la construcción del vector y el pequeño tamaño de ADN que puede transducir. Pero el principal inconveniente que presentan es que la transferencia in vivo con estos vectores provoca una respuesta inmunológica significativa, generando limfocitos T citotóxicos que acaban destruyendo las células modificadas genéticamente.
Los virus adenoasociados son virus de ADN de la familia de los parvovirus, que presentan unas características potenciales muy interesante. Sin embargo, la construcción de este vector es dificultosa y los resultados son, actualmente, poco satisfactorios.
Debido a los riesgos que implican los vectores virales, se han desarrollado otras estrategias. Los métodos fisicoquímicos, como aquellos en los que intervienen liposomas, no tienen limitación en el tamaño del transgen y no presentan ningún riesgo biológico, aunque son menos eficientes. Aun así, es el vector no viral más utilizado para desarrollar nuevas estrategias terapéuticas. El microbombardeo se basa en la aceleración a grandes velocidades de partículas que incluyen el ADN y que impactan y penetran en la célula, pero este método causa un cierto grado de lesión celular.
Así pues, el vector idóneo para ser utilizado en terapia génica aún no existe y se están realizando numerosos estudios para encontrarlo11.
Tejidos y terapia génica
No todos los tejidos del cuerpo humano presentan la misma susceptibilidad para ser tratados con terapia génica. A continuación realizaremos una pequeña revisión de aquellas células que por sus características intrínsecas son más susceptibles a ser tratadas por esta novedosa técnica.
Células hematopoyéticas
La característica principal de esta población celular es que todas proceden de una misma célula: la célula madre. La modificación de dicha célula implica la modificación de todos los tipos celulares que derivan de ella. Las células pluripotenciales de la médula ósea han sido las más estudiadas. Recientemente, también se están estudiando las células progenitoras que se encuentran en sangre o en el cordón umbilical de los recién nacidos.
El método para transferir genes en este tipo de células es la terapia génica ex vivo, utilizando vectores retrovirales. De este modo, cualquier enfermedad que sea curable por transplante de medula ósea puede ser tratada por la introducción del gen terapéutico. Un buen ejemplo es la inmunodeficiencia severa combinada (ADA). Esta enfermedad es debida a una deficiencia de la enzima adenosina desaminasa (ADA). La inserción de la versión normal del gen en las células de la medula ósea debería solucionar las manifestaciones clínicas.
Aunque la teoría está muy clara, en la práctica aún queda un largo camino por recorrer, puesto que se debe mejorar la transferencia 4-7, es decir, a optimizar el vector retroviral y el sistema de cultivo celular en el laboratorio, así como la capacidad de implantar las células en el paciente una vez modificadas.
Células hepáticas
Son varias las enfermedades que afectan al tejido hepático. En el caso de aquellas enfermedades que son debidas a una pérdida de una función determinada, sería interesante poder restablecerla, como en el caso de la hipercolesterolemia familiar, que se debe a la falta de los receptores L46L; la fenilcetonuria deficiente, causada por la enzima fenilalanina-hidroxilasa; las hemofilias por carencia de los factores VIII o IX de coagulación, o la deficiencia de la enzima ornitina transcarbamilas.
Las células hepáticas parece que pueden ser transducidas con gran eficiencia mediante adenovirus in vivo, puesto que éstos presentan un gran tropismo para el tejido hepático. También se han realizado estudios con retrovirus, pero ello implica que las células deben estar en replicación, por lo que se debe realizar in vitro o mediante hepatectomía parcial previa in vivo.
Células musculares
Las enfermedades musculares susceptibles a ser tratadas por terapia génica son la distrofia muscular de Duchenne o la distrofia muscular de Becker, que son producidas por una deficiencia de la proteína distrofina del citosqueleto.
Para la modificación genética de las células musculares se han estudiado dos estrategias: la modificación ex vivo de mioblastos y, posteriormente, la reimplantación de las células al paciente. Esta técnica implica mucho tiempo y es cara; además, las células musculares presentan poca eficiencia en el transplante. También se ha estudiado una técnica in vivo como es la administración directa al tejido por inyección intramuscular o por infusión en el sistema muscular. Para ello se utilizan los adenovirus o la inyección directa del gen desnudo en forma de ADN plasmídico.
Células endoteliales
La enfermedad más estudiada que afecta a estas células es la fibrosis quística12 originada por una deficiencia en el canal de cloruro de las células del epitelio pulmonar. Se han desarrollado dos estrategias: la transferencia in vitro, que implica la transferencia del ADN de la proteína deficiente a las células afectadas cultivadas, y la transferencia in vivo, que parece ser el método más sencillo, ya que solamente se debe administrar el vector con el gen terapéutico mediante aerosoles. Principalmente se han realizado distintos ensayos utilizando liposomas o adenovirus, pero su eficiencia es aún muy baja y los resultados han sido poco satisfactorios.
Células nerviosas
Una de las principales enfermedades degenerativas es el Parkinson, que tiene su origen en la degeneración de las neuronas dopaminérgicas. La principal estrategia que se está desarrollando consiste en la transferencia in situ de fibroblastos transducidos por retrovirus que contienen el gen de la enzima tirosina hidroxilasa y que son productores del precursor de la dopamina.
Otra patología neurodegenerativa que también se está estudiando es la enfermedad de Alzheimer, producida por una pérdida progresiva de las neuronas colinérgicas. Para ello, se han desarrollado estrategias de transformación in situ mediante la administración de factores de crecimiento neuronal.
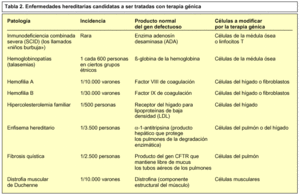
Todas las técnicas que hemos explicado anteriormente aún se encuentran en estudio, por lo que las primeras aproximaciones clínicas que se han realizado han sido poco exitosas. Hemos visto que son muchas las enfermedades susceptibles de ser tratadas por terapia génica (tabla 2) y tenemos la esperanza de que el rápido progreso de éstas técnicas, junto con los nuevos conocimientos del genoma humano y la bioquímica molecular, lleve próximamente a la curación de estas enfermedades, y no solamente podamos tratarlas, sino que también se abran nuevas perspectivas para la curación de otras dolencias como el cáncer o el sida.
Es importante tener presente que las decisiones éticas que se tomen ahora pueden afectar de forma determinante a las generaciones futuras
Aspectos éticos
La terapia génica, junto con otras tecnologías del ADN recombinante, es una gran alternativa para desarrollar nuevas estrategias en el tratamiento de enfermedades actualmente incurables, pero son muchas las implicaciones éticas que esta nueva tecnología puede presentar a la sociedad en un futuro próximo. A diferencia de otras nuevas tecnologías, es importante tener presente que las decisiones éticas que se tomen ahora pueden afectar de forma determinante a las generaciones futuras.
En la prestigiosa revista estadounidense Scientific American13, algunos investigadores apuntan que las finalidades terapéuticas de la genética también pueden ser utilizadas para «arreglar defectos o como ingeniería perfectiva», es decir, manipular por interés propio o con finalidades no terapéuticas nuestro genoma, o lo que es más importante, manipular con finalidades eugenésicas las células germinales.
Puesto que la terapia génica se encuentra en etapas muy tempranas de investigación, actualmente las regulaciones del código ético que se aplican son las propias de la investigación clínica establecidas en la Declaración de Helsinki14, como el consentimiento informado del paciente, la privacidad de los datos, el análisis del riesgo y beneficio del ensayo, basados en las buenas prácticas clínicas (BPC), todo ello revisado por un conjunto de comités éticos integrados por investigadores y expertos en ética.
Los comités éticos como el Working Group on Human Gene Therapy del National Institute of Health (NIH) de Estados Unidos, el Comité Internacional de Bioética de la UNESCO, o el convenio relativo a los derechos humanos y la biomedicina (Convenio Europeo de Bioética) tienen un papel muy relevante. Estas organizaciones participan en la aprobación y regularización de los proyectos para desarrollar estudios de terapia génica. Los comités están realizando un gran esfuerzo para regular internacionalmente la utilización de esta técnica, ya que la terapia génica puede afectar potencialmente a muchas generaciones. *
Bibliografía general
Gelehrter TD, Collins FS, Ginsburg D. Principles of medical genetics. Maryland (EE.UU.): Williams & Wilkins, 1998; 311-324.
González Sastre F, Ginovart JJ. Lliçons de patologia molecular. Barcelona: Springer-Verlag Ibérica 2000; 625-648.
Larrick SW, Bruck KL. Gene therapy. Application of molecular Biology. Amsterdam: Elsevier, 1991.