La edad en la que se inicia la pubertad es extremadamente variable, ya que en ella influyen factores tales como el sexo, condicionantes genéticos, metabólicos y ambientales. En el presente artículo se analizan las alteraciones en la aparición de la pubertad, alteraciones que pueden constituir simples variaciones de la normalidad o ser el reflejo de las numerosas patologías que pueden condicionar su aparición.
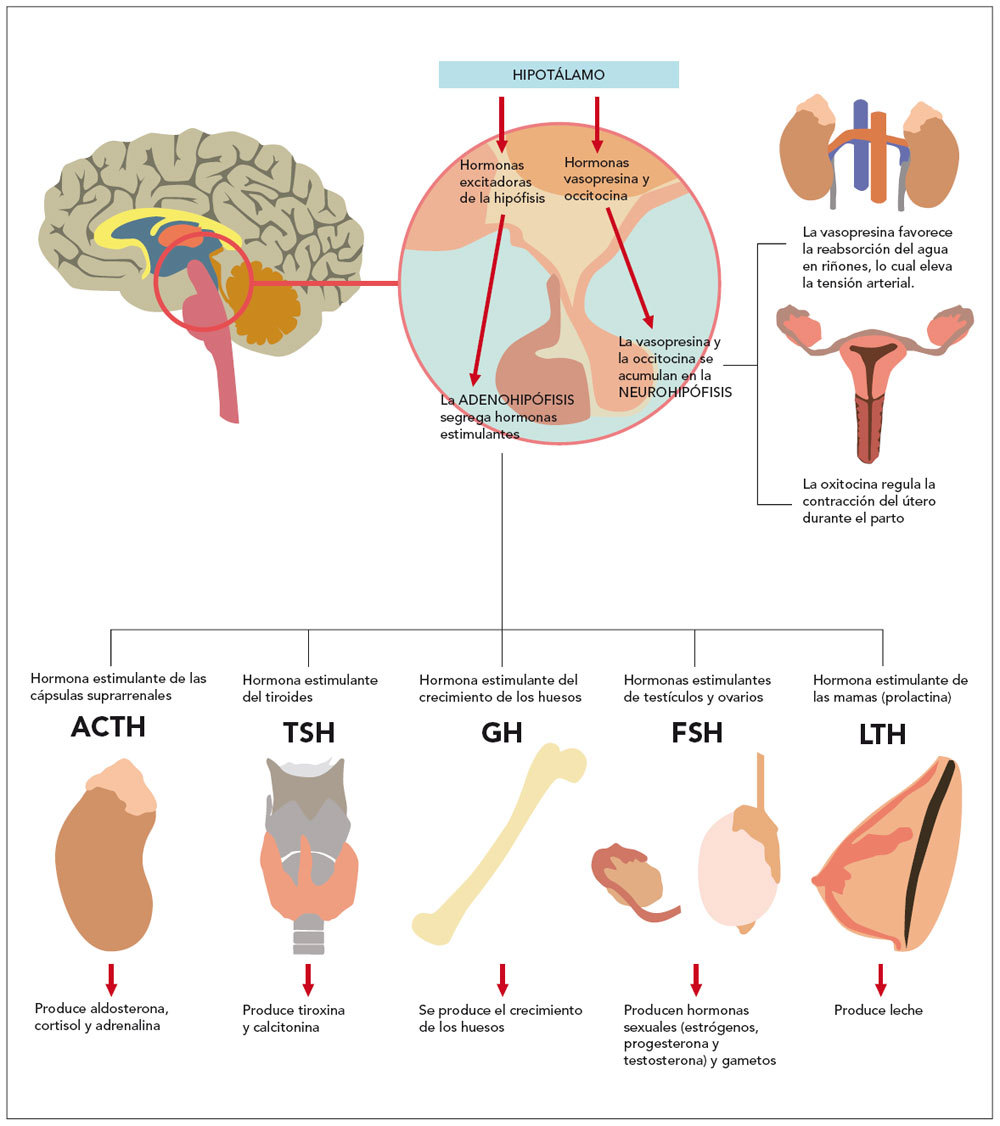
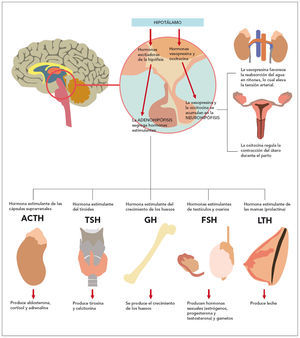
La pubertad se define como el período de transición entre la infancia y la edad adulta en el cual tiene lugar el proceso que completa el crecimiento y la maduración hasta conseguir la fertilidad. En este período tiene lugar un complejo proceso que implica la activación y maduración del eje hipotálamo-hipófiso-gonadal (fig. 1).
Fig. 1. Consecuencias de la activación del eje hipotálano-hipofisario.
Durante la pubertad se producen importantes cambios que afectan a las distintas esferas de la vida del sujeto:
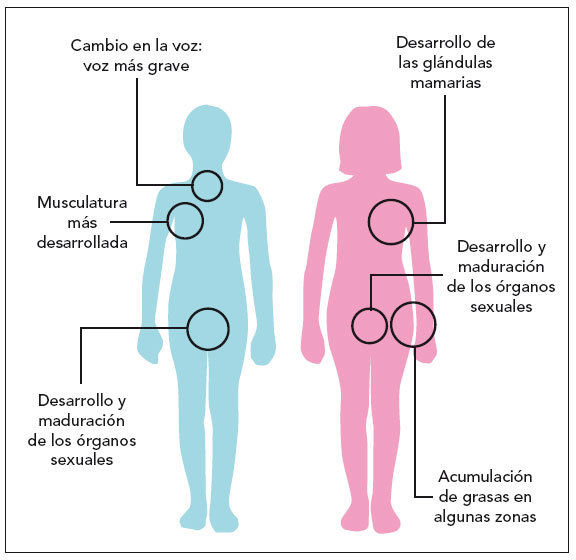
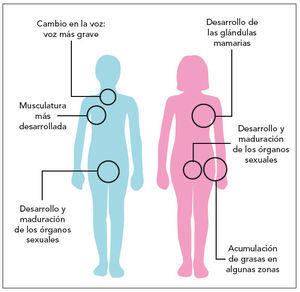
- Físicos: desarrollo de los caracteres sexuales secundarios, aparición de la menarquia en niñas y emisión de espermatozoides en niños, consecución de la talla adulta… (fig. 2).
- Psicológicos: cambios que conforman la personalidad del sujeto.
- Psicosociales.
Fig. 2. Cambios físicos que acontecen en la pubertad.
La aparición de la pubertad depende de la coordinación e integración de los componentes endocrinos del sistema reproductor: hipotálamo, hipófisis y gónadas, cada uno de los cuales genera diferentes hormonas.
En este sentido, inicialmente se induce la secreción pulsátil de hormona luteinizante durante el sueño, incrementándose posteriormente su amplitud y extendiéndose a lo largo de las 24 h. Estos cambios generan un incremento en la secreción de esteroides sexuales: estrógenos y andrógenos. Los primeros intervienen en la maduración de la mama y del sistema reproductor en la niña. Los segundos estimulan los cambios puberales en el niño. Tanto en un sexo como en el otro, ambos esteroides estimulan el crecimiento somático, siendo el estradiol la hormona que favorece la maduración osteomuscular en los dos sexos.
La edad de inicio de la pubertad es variable, habiéndose demostrado que guarda relación con la raza, la etnia, las condiciones ambientales y geográficas, y el estado nutricional. No obstante, su comienzo y evolución sigue un patrón familiar, según el cual un 74% de las variaciones involucran factores genéticos y el 26% restante, factores ambientales.
EN EL RETRASO CONSTITUCIONAL DE LA PUBERTAD, EL CORTEJO SINTOMÁTICO INCLUYE HIPOCRECIMIENTO, RETRASO EN LA MADURACIÓN ÓSEA Y EN EL INICIO DE LA PUBERTAD UNA MEDIA DE 2,5 AÑOS EN NIÑAS Y DE 3 AÑOS EN NIÑOS
Desde hace aproximadamente un siglo, el desarrollo sexual se inicia a una edad cada vez más temprana, algo que ha sido atribuido, en parte, a las mejoras en las condiciones de vida, especialmente en lo que respecta a nutrición y salud. Otra teoría más reciente atribuye dicho adelanto a una mayor prevalencia de la obesidad, habiéndose propuesto la existencia de un peso crítico que actuaría como determinante del desarrollo y el mantenimiento de la pubertad.
SIGNOS DE DESARROLLO PUBERALSiguiendo el sistema de Tanner, los cambios en los caracteres sexuales secundarios se dividen en cinco etapas, que van desde la 0 o impúber hasta la 5 o pubertad finalizada. Esta clasificación toma en consideración los siguientes factores: crecimiento del vello pubiano en ambos sexos, desarrollo de las mamas en la niña y cambios en los genitales externos en el niño.
Junto con los cambios en los caracteres sexuales secundarios, también es característico de esta etapa de la vida el incremento en la velocidad de crecimiento, que supone el 18% de la estatura del adulto. Este «estirón puberal» es fruto de la acción sinérgica de la hormona de crecimiento, del factor de crecimiento semejante a la insulina y de los esteroides sexuales.
En condiciones normales, el primer signo de desarrollo puberal en el varón es el incremento del tamaño testicular (superior a 4 ml o 2,5 cm de longitud), que tiene lugar a una edad media de 12-12,5 años, con un rango comprendido entre los 9 y los 14 años. Uno o dos años después (alrededor de los 13 años) se evidencia espermaturia, que coincide con un volumen testicular medio de 11,5 ml. El estirón puberal tiene lugar aproximadamente un año después de iniciado el aumento del volumen testicular.
En lo que respecta al desarrollo puberal normal en la niña, su primer signo lo constituye la aparición del botón mamario, más conocido como telarquia, el cual puede aparecer inicialmente de modo unilateral; la media de edad para este proceso son los 10 años, aunque existe un rango que oscila entre 8 y 13 años. El estirón puberal ocurre de modo simultáneo con la telarquia. Unos meses después empieza a aparecer el vello pubiano, apareciendo la menarquia generalmente dos años después de la telarquia. La duración media de la pubertad oscila entre 3 y 4 años.
PUBERTAD TEMPRANASe define la pubertad temprana (PTe) como la aparición de los caracteres sexuales secundarios antes de los 8 años en la niña y antes de los 9 años en el niño.
Otras importantes definiciones incluyen:
- Telarquia temprana, la cual corresponde al desarrollo aislado del tejido mamario antes de los 8 años de edad en la niña. No se asocia con aceleración del crecimiento, ni avance de la edad ósea.
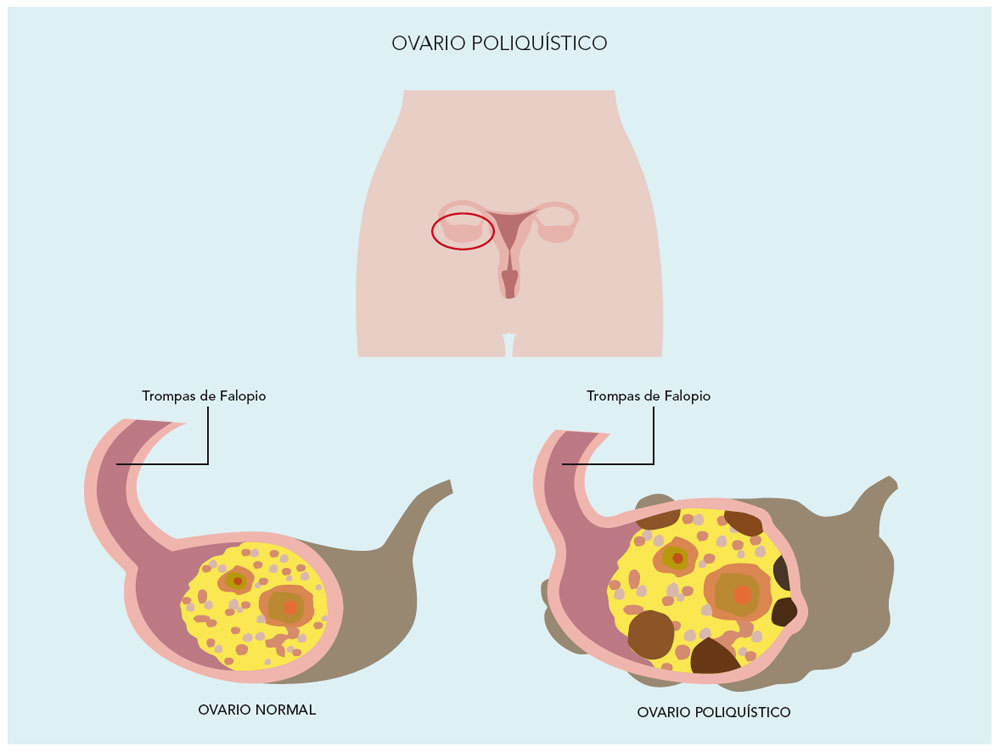
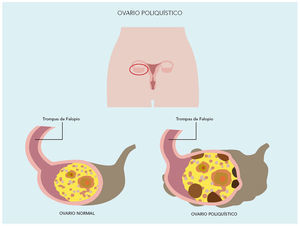
- La pubarquia temprana es el desarrollo aislado de vello pubiano o axilar, u olor apocrino, antes de los 8 años en la niña o antes de los 9 años en el niño. Al igual que la anterior, no se asocia con aceleración del crecimiento, ni avance de la edad ósea. Puede constituir una manifestación inicial del síndrome del ovario poliquístico (fig. 3), especialmente en niñas pequeñas para la edad gestacional.
Fig. 3. Síndrome del ovario poliquístico.
Se habla de pubertad adelantada cuando ésta se inicia entre los 8 y los 9 años en la niña y entre los 9 y los 10 años en el niño. Esta entidad no se considera patológica, sino como uno de los extremos dentro del rango normal del desarrollo puberal.
La denominada aceleración secular del crecimiento y el desarrollo ha cuestionado el límite de edad que establece la PTe. En este sentido, entre la segunda mitad del siglo XIX y la segunda mitad del siglo XX, el momento de la menarquia ha retrocedido desde los 17 hasta los 14 años, tanto en Estados Unidos como en Europa occidental. Según los datos procedentes de los estudios más recientes, un porcentaje nada desdeñable de niñas clasificadas en el grupo de PTe representan en realidad variantes normales de la pubertad.
EPIDEMIOLOGÍAComo se ha comentado anteriormente, en algunas ocasiones la PTe es un fenómeno de aparición familiar. En España, se estima que su incidencia oscila entre 1/5.000 y 1/10.000 neonatos vivos, siendo más frecuente en niñas que en niños, con variaciones que van desde una proporción 3:1 a 23:1, según diferentes estudios. En las niñas es más frecuente la PTe idiopática, mientras que en los niños, en más del 40% de los casos, la etiología es secundaria a un proceso orgánico.
CLASIFICACIÓN Y ETIOLOGÍALa PTe puede clasificarse en tres grandes grupos que se describen a continuación:
PUBERTAD TEMPRANA CENTRALLa PTe central (PTeC), también conocida con otras denominaciones tales como PTe completa, verdadera o dependiente de hormona liberadora de gonadotropinas, sigue la misma cronología de desencadenamiento y aparición de los hitos puberales que la pubertad normal. A su vez, este grupo puede subdividirse en:
- PTeC idiopática, esporádica o familiar, más frecuente en niñas. En casi el 50% de los casos, se inicia hacia los 6-7 años y comienza con los signos habituales de la pubertad normal.
- PTeC secundaria, debida a tumores del sistema nervioso central en la mitad de los casos. Debe hacerse diagnóstico diferencial con procesos tales como el hamartoma hipotalámico, la encefalitis, los abscesos cerebrales, los granulomas del sistema nervioso central, las lesiones vasculares, los traumatismos, la parálisis cerebral, la hidrocefalia, el quiste aracnoideo, el mielomeningocele y la radioterapia craneal.
- PTeC asociada a PTe periférica inicial, que puede aparecer indistintamente en uno u otro sexo cuando el sujeto ha estado expuesto a andrógenos o a estrógenos durante largos períodos en la niñez temprana.
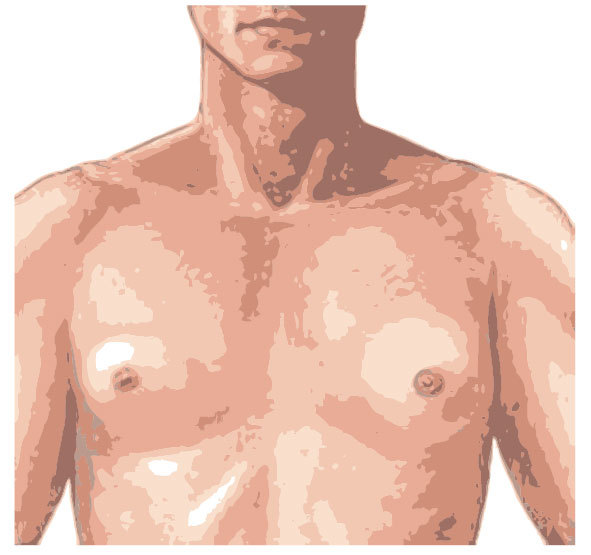
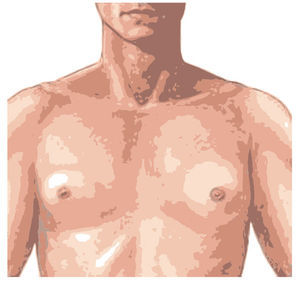
La PTe periférica (PTeP) es también llamada incompleta, pseudopubertad temprana o independiente de la hormona liberadora de gonadotropinas. En este subtipo el incremento de los esteroides sexuales no es debido a una activación prematura del eje hipotálamo-hipófiso-gonadal, de ahí que no pueda considerarse una verdadera pubertad (por eso se denomina también pseudopubertad temprana). Además, los caracteres sexuales secundarios pueden, no sólo perder su secuencia de aparición habitual, sino, en algunos casos, ser contrarios al sexo del paciente. En este sentido, la PTe heterosexual produce en los niños una feminización antes de la edad puberal caracterizada por ginecomastia (fig. 4), mientras que en las niñas aparece una virilización que implica enfermedad orgánica, que puede deberse a hiperplasia suprarrenal congénita, tumores suprarrenales productores de andrógenos, déficit de aromatasa, síndrome de Cushing de origen suprarrenal, etc.
Fig. 4. Ginecomastia.
PUBERTAD TEMPRANA MIXTALa PTe mixta o combinada corresponde a una PTeP mantenida durante un tiempo. Como consecuencia de esta última se produce una impregnación tiroidea hipotalámica que pone en marcha la liberación pulsátil de hormona liberadora de gonadotropinas que dará lugar a una pubertad precoz central.
CLÍNICAAl abordar la sintomatología de la PTe, conviene distinguir si se trata de una PTeC o de una PTeP, pues el cortejo sintomático varía bastante de una entidad a otra.
CLÍNICA DE LA PTECLa PTeC se caracteriza por la aparición de los caracteres sexuales secundarios siguiendo una secuencia fisiológica: en las niñas es típica la aparición de un desarrollo mamario progresivo antes de los 8 años, mientras que en los niños tiene lugar un aumento del volumen testicular superior a 4 ml antes de los 9 años. Seguidamente en ambos casos aparece pubarquia y axilarquia, con velocidad de crecimiento mayor de 1 DE (desviación estándar) y avance madurativo, en general, por encima de 2 DE, con cierre temprano de la epífisis. La única diferencia radica en que el pico de velocidad de crecimiento en el varón tiene lugar antes que en la pubertad normal.
En algunos casos, el desarrollo de los caracteres sexuales secundarios ocurre rápidamente, mientras que en otros, la evolución es insidiosa, lo que supone que no toda PTeC, aunque haya comenzado a los 5-6 años, evolucionará con rapidez, tendrá un gran avance de edad ósea y culminará en la menarquia a corto plazo.
A nivel psicológico y conductual, las consecuencias más importantes para los afectados son la conciencia de su diferencia física y psíquica, la tendencia a la inseguridad, la introversión, la preocupación por la talla, la menor concentración en las tareas, las alteraciones conductuales, etc.
CLÍNICA DE LA PTEPLa principal característica que, a nivel clínico, distingue la PTeP de la PTeC es el hecho de que el desarrollo de los caracteres sexuales secundarios se presenta en una secuencia no fisiológica. Así pues, las niñas afectadas pueden tener una menarquia inicial, y transcurrido un tiempo, puede aparecer el desarrollo mamario.Las dos entidades clínicas más características y típicas productoras de PTeP son el síndrome de McCune-Albright y la testotoxicosis.
El síndrome de McCune-Albright se caracteriza por la presencia de la tríada clínica de máculas hiperpigmentadas en la piel, displasia fibrosa y PTe. Las lesiones cutáneas presentes son habitualmente grandes, con bordes irregulares, pudiendo estar presentes en el nacimiento o desarrollarse posteriormente. La displasia fibrosa puede afectar a cualquier hueso, aunque es más frecuente su presentación en fémur, tibia, pelvis, falange, muñecas y húmero. Este síndrome puede manifestarse junto con otras patologías: hipertiroidismo, gigantismo o hipofosfatemia. Es más frecuente en niñas, aunque puede encontrarse en ambos sexos.
LA EDAD DE INICIO DE LA PUBERTAD ES VARIABLE, HABIÉNDOSE DEMOSTRADO QUE GUARDA RELACIÓN CON LA RAZA, LA ETNIA, LAS CONDICIONES AMBIENTALES Y GEOGRÁFICAS, ASÍ COMO CON EL ESTADO NUTRICIONAL
La testotoxicosis, también conocida como PTe familiar del varón, afecta únicamente a este sexo y se caracteriza por una activación continua de las células de Leyding, con signos de PTe en el niño entre los 2 y los 4 años de edad (aumento bilateral de los testículos y aceleración del crecimiento).
PUBERTAD TARDÍAComo indica su propio nombre, la pubertad tardía (PTa) es aquella pubertad que no se inicia a su tiempo; no obstante, conviene aclarar tres conceptos que se engloban bajo la misma denominación:
- PTa propiamente dicha. Es aquella en la que el desarrollo de los caracteres sexuales secundarios no se inicia antes de los 13 años en la mujer y antes de los 14 años en el varón.
- Pubertad detenida, que se corresponde con una situación en la que una vez iniciados los cambios puberales (tardíamente o no), transcurren más de 5 años sin que estos se hayan completado, lo que equivale a hablar de desarrollo gonadal completo en el varón o aparición de la menarquia en la mujer.
- Infantilismo sexual o ausencia de pubertad, que se corresponde con la persistencia indefinida de los caracteres sexuales infantiles.
La incidencia de este trastorno es variable, aunque de un modo general puede considerarse que afecta aproximadamente al 3% de la población. Es más frecuente en varones, si bien en ambos sexos la variedad más habitual es la pubertad retrasada de tipo simple, que suele ser de origen familiar o idiopática.
ETIOLOGÍA Y CLASIFICACIÓNLa PTa es secundaria a una inadecuada secreción de los esteroides gonadales, en la mayoría de casos, debido a un defecto en la secreción de la hormona liberadora de gonadotropinas que origina una disminución de estas últimas. Puede ser por una alteración funcional, como las ligadas a retraso constitucional, malnutrición o enfermedades crónicas, o secundarias a alteraciones genéticas, orgánicas hipotálamo-hipofisarias o idiopáticas. El denominado hipogonadismo primario aparece cuando existe una alteración gonadal primaria como causa de retraso puberal; en esta situación las concentraciones de hormona luteinizante y hormona folículoestimulante permanecen elevadas.
Básicamente, y teniendo en cuenta su etiología, la PTa se divide en dos grandes grupos:
PTA PROPIAMENTE DICHAA su vez puede ser:
- Primaria, simple o constitucional: es una variante en el ritmo de maduración, caracterizada por una desaceleración del crecimiento en los dos primeros años de vida, junto con retraso madurativo, estatura baja durante la infancia con velocidad de crecimiento normal, pubertad retrasada con estirón puberal tardío y atenuado y talla final habitualmente de acuerdo con su talla diana genética, aunque en su nivel más bajo. Afecta habitualmente a los niños, con una proporción varón/mujer de 9/1. Habitualmente se encuentran antecedentes familiares.
- Secundaria a enfermedades crónicas, entre las que destaca como causa más prevalente la desnutrición. Las principales patologías crónicas generadoras de retraso puberal incluyen, además de la ya citada desnutrición, las siguientes: infecciones recurrentes e infestaciones crónicas, enfermedades respiratorias (asma, fibrosis quística), inmunodeficiencia (congénitas, sida), enfermedades renales (neuropatías glomerulares, tubulopatías congénitas, neuropatías intersticiales, síndrome nefrótico, insuficiencia renal crónica), endocrinopatías (deficiencia de hormona de crecimiento, hipo o hipertiroidismo, diabetes tipo 1 mal controlada, hiperprolactinemia, hipercortisolismo), enfermedades gastrointestinales (malabsorción, enfermedad inflamatoria intestinal, hepatopatías crónicas), enfermedades hematológicas (anemias crónicas, histiocitosis, hemocromatosis), trastornos de la conducta alimentaria (anorexia, bulimia), amenorrea atlética debida a ejercicio físico extremo y otras patologías (enfermedades neurológicas, estrés psicológico, cardiopatías crónicas, enfermedad de Gaucher…). Cuando la enfermedad aparece durante la pubertad, ésta se enlentece y los cambios puberales se detienen o regresan; si la causa desaparece, aumenta la velocidad de crecimiento, poniéndose en marcha los cambios puberales.
Esta entidad incluye:
- Hipogonadismo hipogonadotropo, caracterizado por unos niveles muy disminuidos o ausentes de gonadotropinas circulantes, hormona folículoestimulante y hormona luteinizante. Puede ser congénito (debido a patologías que alteran el desarrollo de la unidad hipotálamo-hipofisaria o la síntesis-acción de las gonadotropinas) o secundario (craneofaringiomas, tumores hipotalámicos, lesiones postquirúrgicas posteriores a irradiación craneal y quimioterapia del sistema nervioso central…).
- Hipogonadismo hipergonadotropo, el cual es debido a una insuficiencia gonadal primaria, con disminución de esteroides sexuales, falta de retroalimentación negativa en la hipófisis y aumento en la producción de gonadotropinas. Los principales causantes de este tipo de hipogonadismo son dos cromosomopatías congénitas: el síndrome de Turner en la mujer y el síndrome de Klinefelter en el varón.
Al abordar la sintomatología de la PTa, hay que tener en cuenta su etiología, ya que ésta influye en la presentación clínica.
En el denominado retraso constitucional del crecimiento y de la pubertad, el cortejo sintomático típico incluye hipocrecimiento, retraso en la maduración ósea y en el inicio de la pubertad una media de 2,5 años en niñas y de 3 años en niños. Usualmente estos niños en el momento del nacimiento tienen unos parámetros antropométricos normales, y es a partir de los 6 o los 12 meses cuando empieza a enlentecerse su crecimiento, de modo que a partir de los 3 años se sitúan por debajo del percentil 10 para la talla; a partir de este momento la velocidad de crecimiento se mantiene dentro de la normalidad hasta el período puberal. Puede ocurrir que la edad ósea se retrase hasta 2,5 años respecto a la edad cronológica del niño. En general, la talla final se alcanza de modo tardío, aunque suele ser normal y adecuada al contexto familiar.
SE HABLA DE PUBERTAD ADELANTADA CUANDO ÉSTA SE INICIA ENTRE LOS 8 Y LOS 9 AÑOS EN LA NIÑA Y ENTRE LOS 9 Y LOS 10 AÑOS EN EL NIÑO
En el retraso puberal secundario a patología crónica, dicho retraso es un síntoma menor dentro de su cuadro clínico. Si la patología crónica aparece antes de la pubertad, la clínica incluye hipocrecimiento con retraso de la maduración ósea y de la pubertad. Cuando la citada patología crónica surge en el curso de la pubertad, aparece la llamada «pubertad detenida», típica de trastornos tales como la anorexia. La desaparición o el control de la patología subyacente hace que se acelere el crecimiento y que los cambios puberales retomen su curso habitual.
En lo que respecta a la clínica que acompaña a los diferentes cuadros de fracaso del desarrollo puberal, por su complejidad queda fuera de los objetivos del presente artículo.
EL FARMACÉUTICO Y LAS ALTERACIONES PUBERALESTal y como se ha señalado en el presente artículo, el inicio de la pubertad está condicionado por numerosos factores, algunos de los cuales tienen carácter patológico y otros no. En este sentido, factores de tipo étnico, geográfico o incluso socioeconómico pueden condicionar la aparición de este proceso, que si aparece antes o después de la edad considerada como habitual, puede constituir un motivo de estrés y preocupación, tanto para el afectado como para su familia.En una sociedad como la nuestra donde la diversidad étnica y geográfica es cada vez mayor, estas alteraciones pueden darse con cierta frecuencia.
El farmacéutico comunitario, como profesional de la salud que es, con la ventaja añadida de su cercanía a la población, puede aconsejar sobre este tema, quitándole importancia a aquellos casos que constituyen variantes de la normalidad, o aconsejando la visita al especialista en casos complejos o dudosos, para descartar alteraciones o patologías. Of