Causas y tratamiento de la diarrea y el estreñimiento
Casi todas las personas presentan en un momento u otro de su vida problemas intestinales, como la diarrea y el estreñimiento, que habitualmente se solucionan con medidas higiénicas y tratamiento farmacológico. La medicación es segura y eficaz, pero debe utilizarse de forma correcta y para ello es muy útil el consejo de los farmacéuticos. Algunas veces pueden ser síntomas de enfermedades graves, como es el caso de la diarrea cuando está asociada al cáncer de colon.
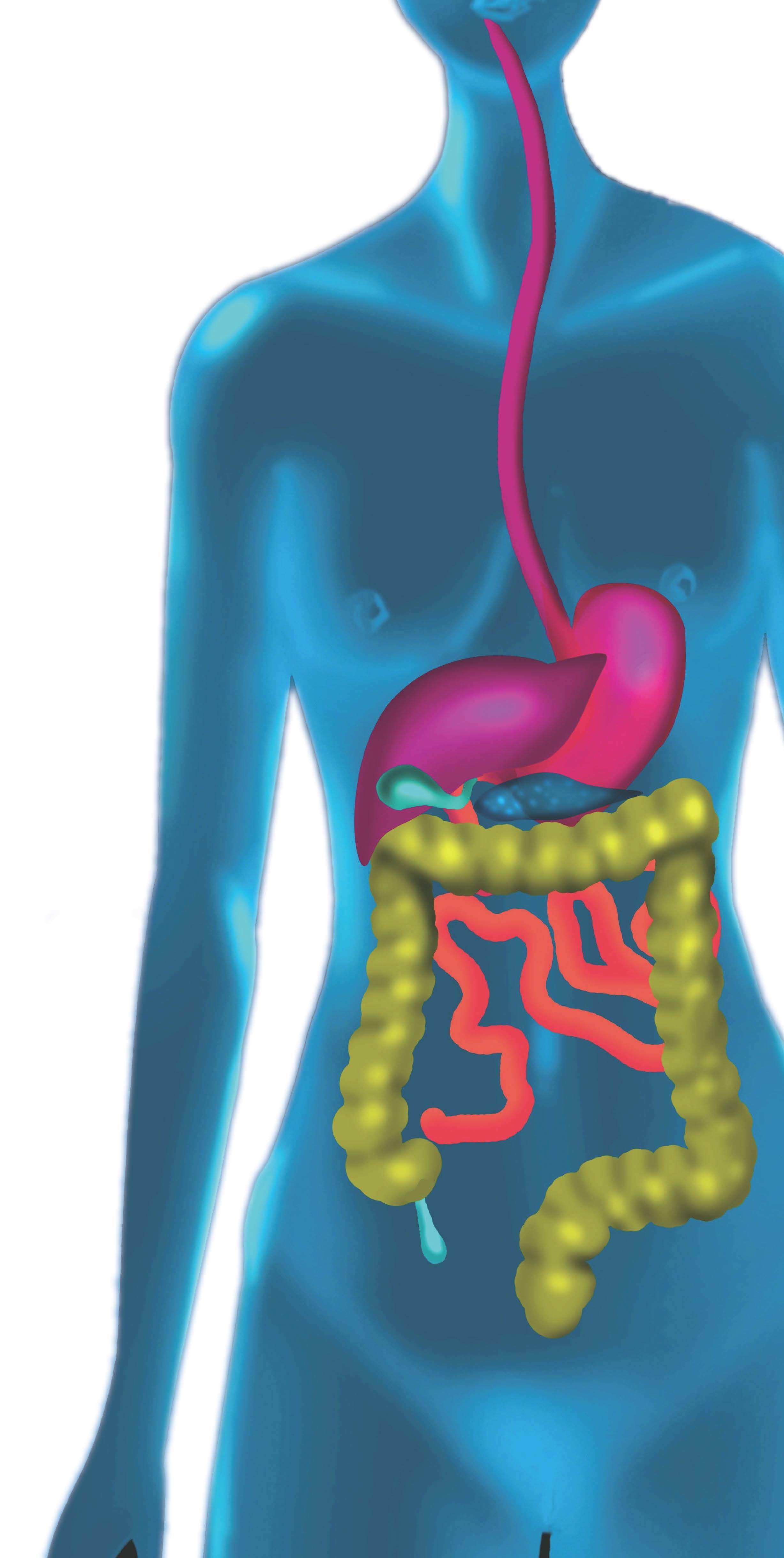
El aparato digestivo permite que los alimentos se conviertan en nutrientes y provean al organismo de las calorías y de los elementos fundamentales para la vida, al mismo tiempo que se expulsan y eliminan los productos residuales de forma adecuada. Como el cuerpo no está en condiciones de absorber los alimentos en el estado en que se ingieren, las sustancias nutritivas han de ser transformadas en sustancias químicas susceptibles de ser absorbidas y transportadas a los distintos tejidos del organismo.
La motilidad gastrointestinal es muy importante para conseguir el tránsito intestinal e incluye la deglución, la digestión mecánica, el vaciamiento del estómago, la absorción adecuada de los nutrientes y del agua en el intestino delgado y la defecación. La motilidad gastrointestinal experimenta alteraciones como consecuencia de factores de varios tipos: patógenos, farmacológicos, neurohumorales, alimentarios o emocionales y se generan trastornos que es necesario prevenir o tratar de la forma adecuada.
La actividad contráctil se debe a las células musculares lisas. Hay dos tipos de contracciones, de corta y larga duración; ambas están en relación con las cargas eléctricas que tienen las células musculares lisas encargadas de la actividad contráctil. Las neuronas del SNE controlan la coordinación de contracciones y relajaciones de los músculos circulares y longitudinales.
El ideal es conseguir el flujo adecuado de los nutrientes, elementos de desecho, electrolitos y agua a través del intestino, pero que ello sea posible depende del equilibrio entre la absorción y la secreción de agua y de los electrolitos a través del epitelio intestinal. Si no hay trastornos, se produce una absorción neta de agua en el intestino, pero las disfunciones pueden alterar los procesos de captación y secreción, con lo que se produce una absorción excesiva o una secreción neta de agua y surgen el estreñimiento o la diarrea.
En el mercado hay medicamentos que estimulan o inhiben la motilidad intestinal, que consiguen alterar el tiempo de tránsito de los compuestos a través del intestino. Como el grado de absorción está en función del tiempo de tránsito, los trastornos de la motilidad contribuyen a la aparición de la diarrea o del estreñimiento. En condiciones normales, en el intestino delgado penetran 9 l diarios de fluido, 2 l por ingestión y el resto por secreciones intestinales. El intestino delgado sólo absorbe el 80% de esta cantidad. La osmolaridad del líquido que atraviesa el yeyuno alto se ajusta con la del plasma y el fluido que ingresa en la región media del intestino delgado lo hace como solución salina isotónica. La totalidad del fluido se absorbe en el íleon, a excepción de 1 l; casi todo el resto lo absorbe el colon y cerca de 0,1 l de agua pasa a las heces. En consecuencia, el intestino delgado absorbe 8 l diarios, el 50% de su capacidad. Las reducciones en la absorción del intestino delgado se añaden al contenido del colon, que puede absorber 4-5 l de agua cada día. La entrada en el colon de una cantidad excesiva de líquidos incrementa el paso de fluido isosmótico a través del esfínter anal.
Diarrea
La diarrea se caracteriza por la presencia de heces acuosas, poco compactas y frecuentes. En los adultos suele ser leve y se resuelve fácilmente y sin secuelas, pero hay que prestar especial atención a los niños, pues en los menores de 3 años la diarrea ocasiona riesgo de deshidratación.
La causa más común de diarrea es una infección viral leve que se resuelve de forma espontánea en pocos días. Se la denomina gastroenteritis viral. La intoxicación por alimentos y la diarrea del viajero son dos causas comunes de diarrea que surgen por el consumo de alimentos (o agua) contaminados.
Algunas enfermedades intestinales suelen estar asociadas a la aparición de diarrea:
* Enfermedad intestinal inflamatoria. La enfermedad de Crohn y la colitis ulcerativa suelen conducir a síntomas con diarrea, sangre en las heces y dolor abdominal.
* Síndromes de malabsorción. Intolerancia a la lactosa, la enfermedad celíaca ( mala absorción del gluten), fibrosis quística o intolerancia a la proteína de la leche de vaca.
* Síndrome del intestino irritable. Forma crónica de molestia estomacal que empeora con el estrés y en la que suelen alternarse el estreñimiento y la diarrea.
* Inmunodeficiencia. Medicamentos que causen diarrea (tabla 1), especialmente los antibióticos, los laxantes que contengan magnesio y la quimioterapia para el tratamiento del cáncer.
La diarrea no es una enfermedad, sino el síntoma de un trastorno que puede ser leve o grave y que es preciso determinar antes de elegir el tratamiento. A veces va acompañada de dolor, debilidad, náuseas, vómitos, espasmos abdominales, fiebre o pérdida de apetito. Puede ser aguda o crónica.
La aguda suele durar uno o dos días. La diarrea crónica puede prolongarse durante bastante tiempo y en ocasiones es síntoma de un trastorno importante.
Para corregir la diarrea es imprescindible reponer urgentemente los líquidos y electrolitos eliminados por las heces mediante una rehidratación a base de agua, glucosa y electrolitos.
La dieta desempeña un papel muy importante en la prevención y la resolución de los cuadros diarreicos. Puede iniciarse con unas horas de ayuno y rehidratación por vía oral, incorporando paulatinamente arroz, zanahorias y sémola en poca cantidad. Luego se añaden pollo o pescado hervido y pan blando tostado y a continuación carne o pescado a la plancha, yogur y verduras hervidas. Hay que prescindir de fibra vegetal, leche, guisos, fritos, embutidos, grasas, café y zumos de frutas carbonatados.
Los viajes favorecen la aparición de diarreas, por los cambios de hábitos y las modificaciones alimentarias, así como por la posibilidad de que el agua o los alimentos estén contaminados por alguna bacteria o virus que pueden generar descomposición. Suele ir acompañada de dolor abdominal, náuseas, vómitos y sensación de urgencia defecatoria. Es muy frecuente y, según el destino del viaje, es casi segura en personas de países desarrollados que visitan países en vías de desarrollo, y suele aparecer durante la primera o segunda semana de estancia. Para prevenirla es conveniente seguir los siguientes consejos:
* No consumir frutas sin pelar, verduras crudas, carnes o pescados crudos o poco cocinados.
* En los países calurosos, beber abundantes líquidos para evitar la deshidratación.
* El agua debe ser embotellada o potabilizada.
* Evitar las bebidas con hielo, ya que éste puede contener gérmenes, bacterias o virus.
Diarrea y cáncer de colon
Aunque la diarrea no es una enfermedad y ni siquiera un trastorno grave, hay que tener en cuenta que puede ser un síntoma de enfermedades importantes, como el cáncer de colon, que representa la segunda causa importante de muerte por cáncer. Casi todos los cánceres de colon comienzan como pólipos benignos, que progresan a cánceres en un período de muchos años. Los factores que aumentan el riesgo en el cáncer de colon son los pólipos colorrectales, un cáncer en otro lugar del organismo, antecedentes familiares de cáncer de colon y colitis ulcerativa. Las pacientes con cáncer de mama presentan un riesgo levemente mayor de desarrollar cáncer de colon y ciertos síndromes genéticos predisponen al desarrollo de cáncer de colon en las familias afectadas.
El cáncer se debe detectar a través de los exámenes adecuados antes de que se desarrollen los síntomas, cuando es más curable. La mayoría de los cánceres de colon no presentan síntomas. Sin embargo, los siguientes síntomas pueden ser indicios de un cáncer de colon:
* Diarrea, estreñimiento u otros cambios en los hábitos de evacuación que no mejoran a pesar de una alimentación ademada y de la medicación.
* Sangre en las heces.
* Anemia sin causa aparente.
* Sensibilidad y dolor abdominal en la parte baja del abdomen.
* Obstrucción intestinal.
* Pérdida de peso sin razón conocida.
* Heces más delgadas de lo normal.
Farmacéutica.
Consejos desde la farmácia
Recomendaciones básicas
Sobre las diarreas
* Instaurar una dieta adecuada, con ayuno y rehidratación por vía oral y, más tarde, incorporar de forma progresiva los alimentos.
* No debe instaurarse un tratamiento sintomático sin consultar con un profesional sanitario.
* Los antibióticos no suelen estar indicados para el tratamiento de la diarrea.
* A veces son útiles los antiespasmódicos intestinales.
* En caso de diarrea crónica es imprescindible realizar un tratamiento etiológico.
Sobre el estreñimiento
* Beber muchos líquidos.
* Realizar ejercicio de forma moderada y regular.
* Ingerir diariamente alimentos ricos en fibra.
* Comer lentamente, con tiempo suficiente y masticando bien los alimentos.
* No retrasar la defecación y acudir al baño a una hora fija.
Estreñimiento
El estreñimiento consiste en la dificultad en evacuar las heces. Es un proceso habitual, que sólo se considera pernicioso si se prolonga durante más de tres días consecutivos o si el número de evacuaciones semanales es inferior a 3.
Los hábitos alimentarios y sociales influyen en la defecación y la alteración del ritmo de vida suele repercutir en cambios en la evacuación de las heces. Se trata de modificaciones ocasionales, consecuencia de viajes, dietas, medicación, estrés o trastornos emocionales. Los cambios remiten cuando se recuperan los hábitos a lo que el cuerpo está acostumbrado.
El estreñimiento puede deberse a una dieta inadecuada con poca cantidad de fibra, escasa ingesta de líquidos, sedentarismo, abuso de laxantes, embarazo, edad avanzada o a una enfermedad.
Las recomendaciones más habituales para prevenir y combatir el estreñimiento son las siguientes:
* Realizar ejercicio físico de forma moderada.
* Ingerir alimentos ricos en fibra: pan integral, verduras y frutas.
* Limitar la ingesta de alimentos que no contienen fibra: azúcar, caramelos, quesos curados.
* Beber muchos líquidos, sobre todo agua.
* Comer despacio y masticar bien.
* No reprimir la necesidad de evacuar y hacerlo regularmente, sin prisas.
* Prescindir de laxantes irritantes.
El estreñimiento puede deberse a una dieta inadecuada con poca cantidad de fibra, escasa ingesta de líquidos, sedentarismo, abuso de laxantes, embarazo, edad avanzada o a una enfermedad
Los viajes favorecen la aparición de diarreas, por los cambios de hábitos y las modificaciones alimentarias, así como por la posibilidad de que el agua o los alimentos estén contaminados por alguna bacteria o virus que pueden generar descomposición
Tratamiento farmacológico
Antidiarreicos
El tratamiento de la diarrea suele ser inespecífico y está dirigido a reducir el malestar causado por las frecuentes deposiciones.
Inhibidores de la motilidad intestinal
Se utilizan los antagonistas de los receptores muscarínicos y los opiáceos (codeína, difenoxilato y loperamida). En la actualidad, los más utilizados son los opioides sintéticos, como el difenoxilato o la loperamida.
Los opioides son efectivos en el tratamiento de la diarrea moderada a grave, pero no deben utilizarse en pacientes con colitis ulcerosa crónica o disentería aguda bacilar o amebiana, ya que podrían potenciar los efectos ulcerativos en el colon y pueden causar el desarrollo de megacolon tóxico.
El difenoxilato es una piperidina opioide que se relaciona estructuralmente con la meperidina. El compuesto se absorbe con rapidez tras su administración oral y puede producir efectos sistémicos si se usan dosis mayores que las recomendadas para la diarrea. Tras la absorción, el difenoxilato se convierte con rapidez en ácido difenoxílico, un metabolito activo que es eliminado en un tiempo medio de 12 h.
La loperamida es una piperidina opioide que se absorbe con lentitud y de forma incompleta tras su administración oral y una gran proporción del fármaco se excreta por las heces. La loperamida afecta al sistema nervioso central con relativa lentitud, por lo que, en dosis altas, sólo produce efectos muy leves.
El subsalicilato de bismuto produce el alivio de los síntomas de la diarrea leve. No se conoce su mecanismo de acción, pero se cree que hay una implicación principal de la acción antiinflamatoria local del salicilato.
Adsorbentes intestinales
Son productos seguros, muy utilizados y biológicamente inertes. Los adsorbentes intestinales deben usarse sólo hasta que las heces adquieran una cierta consistencia.
Su uso continuado disminuye o impide la absorción de minerales, vitaminas y otros nutrientes. Si se emplea carbón activo, las heces pueden teñirse de negro.
Fermentos lácticos
Ayudan a regenerar la flora intestinal normal. Su eficacia es discutible, aunque pueden ser útiles en alteraciones de la flora intestinal causadas por antibióticos.
Productos rehidratantes
Es el tratamiento de primera elección y muchas veces es el único necesario. Para evitar la deshidratación y la pérdida de electrolitos se administran soluciones que contengan glucosa, cloruro sódico, cloruro potásico y bicarbonato sódico.
Laxantes
El tamaño, la consistencia y la frecuencia normales del volumen fecal son difíc iles de cuantificar y están sujetos a variaciones personales. El término medio puede situarse en una vez al día, pero se consideran normales los límites comprendidos entre tres deposiciones diarias y tres semanales. El volumen, consistencia e hidratación de las heces dependen en gran manera del contenido de fibra y de agua de la dieta. Los laxantes se clasifican según su mecanismo de acción.
Formadores de volumen
Una dieta rica en fibras es la mejor garantía para prevenir el estreñimiento. Hay varios agentes formadores de volumen que pueden utilizarse como suplemento de la fibra de la dieta: polisacáridos naturales y semisintéticos, celulosas derivadas de grano, cáscaras de semillas o algas, salvado, psilio, metilcelulosa, carboximetilcelulosa y resina sintética policarbófila.
Las fibras de la dieta pueden tener un efecto laxante a través de diversos mecanismos: pueden unirse al agua y los iones en la luz del colon, ablandando así las heces y aumentando su volumen. Algunos de sus componentes son digeridos por las bacterias colónicas a metabolitos que contribuyen a la acción laxante al sumarse a la actividad osmótica del líquido luminal. También pueden contribuir al crecimiento de las bacerias colónicas, aumentando de este modo la masa fecal. Es posible también que la fermentación bacteriana de las fibras produzca metabolitos, que influyen en los mecanismos de transporte de líquidos y electrolitos. Para conseguir una acción laxante se consideran suficientes 20-60 g diarios de fibras dietéticas.
Los efectos de la fibra se manifiestan dentro de las 24 h después de la ingesta y con la administración repetida alcanzan su máximo al cabo de varios días.
Los laxantes formadores de volumen tienen pocos efectos colaterales y mínimos efectos sistémicos. En ocasiones pueden dar lugar a flatulencias.
Salinos y osmóticos
Producen un estímulo en la salida de líquidos hacia la luz del intestino, por lo que aumentan el volumen fecal y causan un aumento del peristaltismo intestinal.
Estos agentes incluyen sulfatos, sales de magnesio, lactulosa, glicerina y sorbitol. Las dosis catárticas de estos laxantes producen una evacuación total, semilíquida o acuosa en 3 h o menos. Dosis menores producen un efecto laxante con una latencia de 6-8 h. Estos agentes son útiles para vaciar el intestino previamente a una intervención quirúrgica, radiológica o una colonoscopia.
Este tipo de laxantes tiene efectos adversos, debido a que se produce cierta absorción de los iones que los componen, por lo que pueden causar toxicidad sistémica.
Laxantes estimulantes
Aumentan la motilidad de la pared intestinal al ejercer una acción directa sobre las terminaciones nerviosas del intestino, especialmente en el colon. Su efecto aparece al cabo de 6-12 h. Son muy eficaces, pero causan dependencia, por lo que no se recomienda su uso continuado.
En este grupo se incluyen los senósidos, sen, ruibarbo, picosulfato sódico, fenolftaleína, bisacodilo y las antraquinonas.
Emolientes
Producen una disolución de los residuos grasos con el agua intestinal y hacen que las heces se ablanden y se eliminen con facilidad. Entre ellos se encuentra el docusato sódico y la parafina.
Por vía rectal
Se utilizan con frecuencia en forma de supositorios de glicerina, lactulosa o lactitol, y estimulan en el recto los reflejos nerviosos de la defecación.
Las fibras de la dieta pueden tener un efecto laxante a través de diversos mecanismos: pueden unirse al agua y los iones en la luz del colon, ablandando así las heces y aumentando su volumen