En las últimas décadas han aumentado espectacularmente las comunicaciones internacionales. Los ciudadanos de todo el mundo, unos por placer y otros por necesidad, atraviesan cada vez con mayor asiduidad las fronteras de los países e incluso de los continentes, lo que ha llevado a una redistribución geográfica de muchas enfermedades endémicas como las tropicales. Hasta hace poco, la malaria o el dengue eran enfermedades desconocidas en muchos países, pero debido
a los actuales flujos migratorios su incidencia se ha visto incrementada.
En términos médicos entendemos por países tropicales el conjunto de naciones que se encuentran dentro y fuera del trópico geográfico, pero que tienen las mismas características socioeconómicas, sanitarias y, en general, de subdesarrollo. Asimismo, se entiende por enfermedades tropicales el conjunto de enfermedades endémicas de estos países.
La mayoría de las enfermedades tropicales se transmiten por la picadura de un insecto, ya que en las zonas tropicales el clima es caliente y húmedo, creándose las condiciones más apropiadas para la vida de estos insectos, que actúan como vectores transmitiendo de un hombre infectado a un hombre sano los parásitos, bacterias o virus que son los causantes reales de las enfermedades.
La malaria, el dengue, la amebiasis, la esquistosomiasis, el cólera y la filariosis son las enfermedades tropicales más comunes. Pero además de las enfermedades tropicales propiamente dichas, existen un grupo de enfermedades de distribución cosmopolita, pero que son muy frecuentes en los países denominados tropicales, como la tuberculosis, el tétanos, las hepatitis virales, la salmonelosis y la fiebre tifoidea, entre otras.
Aunque las enfermedades tropicales son típicas de las zonas tropicales, las grandes migraciones dentro del Trópico y fuera de él han producido una redistribución de estas enfermedades. A este fenómeno ha contribuido también el incremento del flujo viajero por motivos profesionales, familiares o turísticos, lo que a su vez ha aumentado la posibilidad de padecer estas enfermedades y de introducirlas en otros países. Por ello, es muy importante conocer cuáles son las enfermedades que afectan a estos países en el caso de que quisiéramos viajar a alguno de ellos, y tomar todas las precauciones necesarias para evitar una posible infección.
El calentamiento global del planeta en las últimas décadas también ha favorecido la redistribución de estas enfermedades. Este aumento de temperaturas da lugar a que estos insectos que actúan como vectores tengan nuevas áreas, más allá de los trópicos, donde vivir y propagarse.
Pero uno de los mayores problemas a que nos enfrentamos ante estas enfermedades es la falta de tratamientos. No existe un interés comercial por parte de la industria farmacéutica en investigar fármacos contra las enfermedades tropicales, y la mayoría de los que se utilizan actualmente fueron descubiertos hace unos 40 años. Además, la eficacia de estos medicamentos se ve disminuida debido a las resistencias que están desarrollando muchos de los microorganismos patógenos. La mayoría de los programas de estudio de estas enfermedades han sido respaldados por la OMS, ya que afectan principalmente a países subdesarrollados con un potencial económico muy bajo y con condiciones sociosanitarias lamentables.
Principales enfermedades tropicales
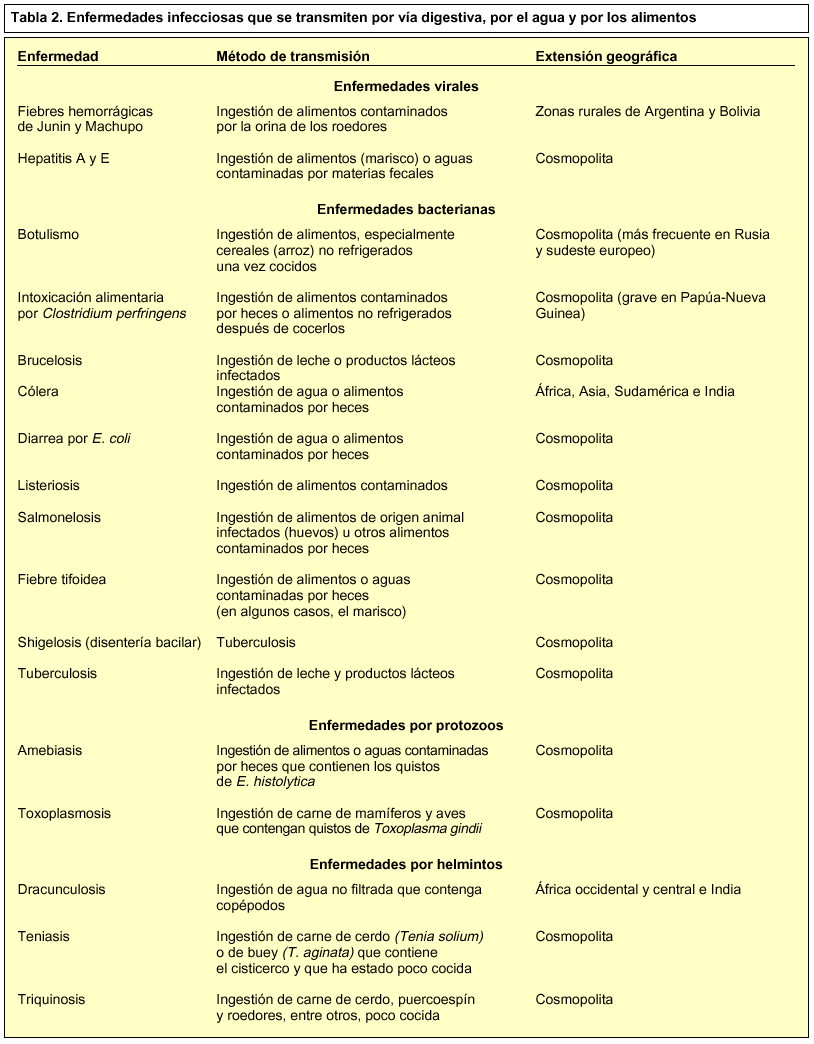
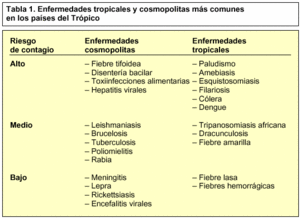
En los países tropicales, debido a sus características climáticas y a su subdesarrollo económico y sanitario, existen un gran número de enfermedades infecciosas que presentan un alto riesgo de contagio entre la población y, sobre todo, entre los visitantes de estos países, ya que no poseen «inmunización natural». Algunas de estas enfermedades son endémicas, como el paludismo y el cólera, pero también existe una alta prevalencia de enfermedades que tienen una distribución mundial, como las hepatitis virales, la rabia o las toxiinfecciones alimentarias (tabla 1).
A continuación se describen brevemente algunas de las enfermedades tropicales con más alto riesgo de contagio, haciendo referencia a su distribución geográfica, la vía de transmisión, el agente etiológico, la sintomatología y el tratamiento.
Paludismo o malaria
Es la enfermedad tropical más conocida ya que, según la OMS, produce más de 2 millones de muertes al año. Su distribución geográfica comprende África, Asia, América tropical y el Pacífico.
Se transmite por la picadura del mosquito Anopheles y el agente etiológico puede ser Plasmodium vivax, P. malariae, P. ovale o P. falciparum. Tiene un período de incubación de 12-30 días. Produce fiebres recurrentes, y dependiendo de la cepa puede producir complicaciones neurológicas, cardiovasculares o renales.
Su diagnóstico es la demostración del plasmodio en sangre. El tratamiento dependerá del plasmodio y del estado del paciente, entre otros. Actualmente los principales principios activos utilizados contra el paludismo son la cloroquina, la primaquina, la sulfadoxina, la mefloquina, la halofantrina y la doxicilina.
Amebiasis
Su distribución es cosmopolita, pero sobre todo se encuentra en los trópicos. Se transmite por vía oral, por la ingestión de agua o alimentos contaminados con los quistos del parásito Entamoeba histolytica. El período de incubación puede ser muy variable, desde pocos días hasta meses o años. Puede ocasionar infecciones asintomáticas y complicarse provocando disentería y problemas renales.
Su diagnóstico es la identificación de quistos o trofozoitos en las heces.
Para su tratamiento se utiliza metrodinazol, tinidazol, emetina, tetraciclina y quinoleínas.
Esquistosomiasis
Se distribuye principalmente en los países de África, Asia, América tropical y el Extremo Oriente. Se transmite a través de la piel por contacto con aguas con diferentes especies de caracoles que son los huéspedes intermediarios de los esquistosomas, como Schistosoma haematobium, S. mansoni, S. japonicum, S. intercalatum, S. mekongi. El período de incubación es de 4-6 semanas aproximadamente. La sintomatología se caracteriza por la aparición de esquistosomiasis vesical, síndrome miccional, hematuria e insuficiencia renal, esquistosomiasis intestinal, síndrome disentérico e hipertensión portal, además de problemas neurológicos y pulmonares. En un enfermo podemos encontrar esquistosomas en la orina, y en las heces.
El tratamiento se realiza mediante pracicantel, metrifonato e hicantona.
Filariosis
Se distribuye por áreas de África, América tropical y el Océano Pacífico. Se transmite por la picadura de algunos mosquitos y moscas. Existen diferentes agentes etiológicos causantes de la enfermedad, como Wuchereria brancofti, Brugia malayi, Loa loa, Onchocerca volvulus y Mansonella perstans. Dependiendo del agente etiológico, puede producir filariosis linfática, fiebre, linfangitis, adenitis, elefantiasis, loiasis (edemas migratorios y eosinofília) y oncocercosis (dermatitis, síntomas oculares, cegera).
El tratamiento puede hacerse administrando dietilcarbamacina, antihistamínicos y corticosteroides. En el caso de que el paciente padezca oncocercosis, se utiliza la suramina.
Cólera
Su área endémica era la India, pero desde 1961 se ha extendido por Asia, África, Europa y Sudamérica. Se transmite por vía oral a través del agua y los alimentos. Es una infección bacteriana por Vibrio cholerae. El período de incubación puede ser desde unas horas hasta 2-5 días.
Produce diarreas profundas, con signos de deshidratación y colapso circulatorio. En el caso de que no sea tratado, el cólera provoca una elevada mortalidad.
El tratamiento es a base de tetraciclina, administración de líquidos y electrólitos.
Dengue
Se encuentra principalmente en Asia tropical, América Central y Sudamérica. Se transmite por la picadura de los mosquitos Aedes, principalmente de Aedes aegypti. La enfermedad es producida por el virus dengue por los serotipos 1, 2, 3, 4 (familia Togaviridae). El período de incubación es de 3 a 15 días, produciendo fiebre con dolores generalizados, erupciones cutáneas y, especialmente en los niños, fiebres hemorrágicas.
Puesto que se trata de un virus, el tratamiento es sintomático.
Fiebre amarilla
Es la única enfermedad que la OMS obliga a vacunarse dependiendo si se desea viajar a África tropical, la América Central y Sudamérica. Se transmite por la picadura del mosquito Aedes. El virus de la fiebre amarilla pertenece a la familia Togaviridae. El período de incubación de la enfermedad es de 3-6 días y se caracteriza por ser una enfermedad infecciosa aguda con un cuadro febril característico y dolores agudos generalizados. Pude producir insuficiencia hepática y renal con un grado de mortalidad elevado.
Tripanosomiasis africana
Conocida también como «enfermedad del sueño», se distribuye principalmente en África tropical. Se transmite por la picadura de la mosca tse-tse (Glossina sp.) y producida por Tripanosoma gambiense o T. rhodesiense. El período de incubación es largo de 2 a 3 semanas hasta varios meses e incluso años. La sintomatología es muy amplia: fiebre, erupciones cutáneas, manifestaciones neurológicas como cambios de temperamento, síntomas sicóticos, parálisis, y coma. En el caso de T. rhodesiense, el enfermo muere antes de las manifestaciones neurológicas.
El tratamiento es a base de suramina, arsenicales y efornitina.
No existe un interés comercial por parte de la industria farmacéutica en investigar fármacos contra las enfermedades tropicales, y la mayoría de los que se utilizan actualmente fueron descubiertos hace
unos 40 años
Dracunculosis
Su distribución geográfica es en África, Oriente Medio, la India y Paquistán. El método de transmisión es por el agua de bebida contaminada por minúsculos copépodos (Cylops) portadores de las larvas infectantes del helminto Dracunculus medinensis. El período de incubación es de 12 meses. Aparecen pequeñas lesiones en la piel por donde apunta el gusano adulto, pueden aparecer síntomas generales de fiebre y broncospasmos.
El tratamiento se realiza con niridazol, tiabendazol y metronidazol, también se debe extraer el gusano.
Vías de transmisión
Anteriormente se ha explicado que muchas de las enfermedades tropicales, como la fiebre amarilla, el dengue o la malaria, se transmiten mediante un vector, generalmente un insecto, puesto que los países tropicales propiamente dichos, se caracterizan por un clima húmedo y cálido donde los vectores de estas enfermedades encuentran el clima ideal para reproducirse. Pero existen otras vías de transmisión no menos despreciables, como la transmisión por los alimentos y bebidas (conocida como «diarrea del viajero»), la hepatitis A o el cólera. En estos países encontramos generalmente malas condiciones higiénicas que ayudan al contagio de estas enfermedades que en otras circunstancias serían fácilmente evitables.
La vacunación de la fiebre amarilla es la única que requiere un certificado internacional de vacunación, pero, independientemente de su obligatoriedad, se recomienda a todo los individuos que quieran viajar en zonas endémicas
Otras vías de transmisión pueden ser la sexual o sanguínea, como las hepatitis B y C, la sífilis o el sida; por contacto directo con la piel, como algunos hongos o parásitos como la esquistosomiasis, y por el aire, como la poliomielitis o la tuberculosis.
En el caso de aquellas enfermedades que se transmiten por la picadura de insectos, es muy importante evitar la exposición a sus picaduras. Para ello, hay que procurar llevar ropa que cubra todo el cuerpo y evitar ciertos colores (los mosquitos tienen predilección por los colores claros, mientras que las moscas en general prefieren los colores oscuros). También es muy importante la utilización de mosquiteras y productos repelentes.
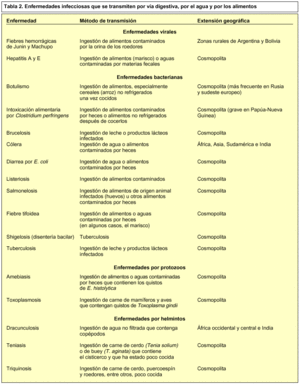
En el caso de las enfermedades que se transmiten por los alimentos o bebidas (tabla 2), la mejor prevención es una buena higiene personal, como lavarse las manos antes de las comidas, lavarse los dientes con agua mineral si se duda de la del grifo, evitar las ensaladas crudas, las macedonias, las frutas no peladas, el marisco crudo y los productos lácteos no envasados. También es importante beber bebidas envasadas y que siempre sean abiertas en nuestra presencia.
El problema de salud más frecuente entre los viajeros y que se transmite por la ingesta de alimentos o agua de bebida contaminados es la diarrea del viajero. Ésta se caracteriza por deposiciones líquidas o pastosas acompañadas de dolores abdominales, fiebre, vómitos o sangre en las heces. La etiología es muy variable. Alrededor de un 70% de las diarreas de causa conocida son de origen bacteriano como E. coli y Salmonella sp. Menos frecuentes son las diarreas producidas por protozoos como Entamoeba histolytica o los virus.
Métodos de prevención
Existen varios métodos para la prevención de estas enfermedades, como la vacunación, la quimioprofilaxis y, sobre todo, las conductas de evitación expuestas anteriormente.
La quimioprofilaxis es una manera de evitar aquellas enfermedades infecciosas para las cuales aún no existe una vacuna. El uso de fármacos profilácticos antiinfecciosos requiere un control médico y un seguimiento muy estricto, y debe realizarse de forma correcta y regular; pero sobre todo no se debe abandonar el tratamiento antes de tiempo. Actualmente sólo se aconseja tomar medidas profilácticas contra la malaria y, solamente en algunos casos, dependerá de la zona geográfica a visitar, de la duración del viaje y del historial médico del viajero, ya que no ofrece una protección del 100%. La mayoría de los tratamientos tienen contraindicaciones y pueden provocar efectos secundarios.
Un buen método para prevenir algunas enfermedades es la vacunación. Actualmente sólo es obligatoria en algunos países de África, Sudamérica y Asia la vacunación frente la fiebre amarilla. Para ello se exige el llamado «certificado internacional de vacunación» expedido por la OMS. Se les exige principalmente a aquellos individuos que proceden de zonas infectadas y quieren viajar a países libres de fiebre amarilla, pero donde existen insectos o artrópodos vectores que podrían propagarla.
Además de las exigencias legales ante la vacunación, es recomendable la inmunización ante otras enfermedades como el cólera, la fiebre tifoidea, el tétanos, la poliomielitis y, en casos excepcionales, la rabia, la peste, la tuberculosis, la hepatitis o la encefalitis japonesa.
La inmunización y su obligatoriedad dependerá de los países a los que se viaje, el itinerario previsto (no es lo mismo viajar por las grandes ciudades que adentrarse a las zonas rurales), el tiempo de permanencia y la situación epidemiológica del momento. Además, la inmunización también dependerá del estado de salud del individuo, la edad, el sexo, las posibles alergias que padezca, la medicación que tome y, en el caso de las mujeres, el embrazo.
Así pues, antes de realizar un viaje a alguno de los países tropicales, se debe visitar un centro especializado en medicina tropical, donde se aconseja al viajero sobre el cuadro de inmunización más adecuado a cada paciente.
Seguidamente se describen algunas de las principales vacunas de interés para los viajeros.
Vacunación de la fiebre amarilla
Como hemos explicado anteriormente, la vacunación de la fiebre amarilla es la única que requiere un certificado internacional de vacunación, pero, independientemente de su obligatoriedad, se recomienda a todo los individuos que quieran viajar en zonas endémicas.
La vacuna actual que recomienda la OMS es una del tipo viva atenuada, preparada a partir de la cepa 17 D. Se administra por vía subcutánea en la región deltoidea. Una única dosis confiere inmunidad durante 10 años. En algunos casos será necesaria administrar una dosis de recuerdo.
La vacunación está contraindicada para aquellas personas con alteraciones de la inmunidad, como enfermos de sida, de leucemia, con linfomas, o que estén en tratamiento con corticosteroides o inmunodepresores.
La vacuna está indicada en las personas mayores de 9 meses de edad que viajen a zonas endémicas. Del 2-5% de las personas vacunadas tiene síntomas leves o moderados de cefaleas y fiebre, pero existen muy pocos casos de hipersensibilidad retardada.
La vacuna del tétanos es especialmente importante cuando se realicen largos viajes por zonas rurales
y alejadas de los centros sanitarios
Vacuna del cólera
La mejor manera de evitar el cólera es manteniendo buenas condiciones higiénicas respecto al consumo de agua y alimentos, puesto que la vacuna solamente es eficaz en un 50% y su duración es de 3 a 6 meses.
La vacuna anticolérica está constituida por una suspensión de V. cholerae inactivado del serotipo Ogawa e Inaba. Se administra por vía subcutánea o intramuscular, con 2 dosis separadas por un intervalo de 1-4 semanas, aunque a nivel internacional solamente se exige una dosis. Actualmente se está trabajando para mejorar la vacuna y se están realizando estudios de eficacia de la subunidad B de la toxina para ser administrada por vía oral.
Se recomienda la vacunación a aquellas personas que viajen a países donde la enfermedad tiene una alta prevalencia y que considere que las condiciones de higiene no serán buenas o difíciles de controlar.
Vacuna de la fiebre tifoidea
Aunque su distribución también es mundial, afecta principalmente en comunidades donde las infraestructuras sanitarias son deficientes. Se propaga por vía digestiva, fundamentalmente a través del agua y los alimentos contaminados. Las zonas de más riesgo son el subcontinente Indio, África y algunas zonas de Sudamérica. La vacunación es altamente recomendable.
Existen dos tipos de vacunas: vacunas orales atenuadas de S. typhi Ty21, presentada en forma de cápsulas entéricas liofilizadas. Se debe administrar 3 dosis a los 0, 2 y 4 días por vía oral. La segunda modalidad es la vacuna Vi del polisacárido de la cápsula del virus. Se administra una dosis por vía intramuscular o subcutánea.
Está contraindicada para las personas inmunodeficientes. No debe ser administrada simultáneamente con antibióticos ni antipalúdicos.
Vacuna del tétanos
Esta vacuna es especialmente importante cuando se realicen largos viajes por zonas rurales y alejadas de los centros sanitarios.
La vacuna se prepara con el toxoide anatoxina titánica, administrándose por vía subcutánea. Si la persona ha sido vacunada correctamente durante la infancia, solamente será necesaria una dosis de recuerdo cada 10 años o antes del viaje. De lo contrario se deben administrar 2 dosis con el intervalo de un mes y repetir una dosis de recuerdo al cabo de 1 año.
Vacuna de la poliomielitis
Es recomendable a aquellas personas que desean viajar a los países tropicales, puesto que el riesgo de padecer una poliomielitis paralítica es mayor en los países del Trópico.
Si la persona ha sido vacunada correctamente anteriormente, se debe administrar una dosis de recuerdo de la vacuna oral trivalente atenuada. En caso contrario, es mejor administrar 3 dosis de vacuna inactivada a intervalos de 2 meses, seguida de una dosis menor.
Recomendaciones generales
La efectividad de los diferentes métodos de prevención contra las enfermedades tropicales es muy diversa. La vacunación es una buena garantía de protección, pero la mejor manera de evitar la mayoría de las enfermedades expuestas anteriormente dependerá del viajero. Ser precavido y utilizar el sentido común evitará el riesgo de padecer muchas de estas enfermedades. Es importante mantener una buena higiene personal, evitar alimentos crudos, beber bebidas embotelladas, evitar las picaduras de insectos o mordeduras de otros animales y no bañarse en aguas estancadas. También es aconsejable llevar un botiquín que incluya algodón, gasas, esparadrapo, antiséptico yodado, termómetro, etc. Los médicos especialistas en medicina tropical también aconsejan llevar productos repelentes, colirios, antidiarreicos, antipalúdicos, antimicóticos, cremas fotoprotectoras, bolsas de rehidratación oral, antibióticos de uso general, antihistamínicos y paracetamol.
Por último, es aconsejable visitar un centro de medicina tropical antes de realizar un viaje a estos países. Allí se aconseja al viajero y se realizan los planes de inmunización adaptados al viaje que se desea realizar. *
Bibliografía general
Bayas JM, Biarnés C, Corachán M, Fumdó V, Gascón J, Mejías T et al. Consejos a viajeros. Manual práctico para médicos. Química Farmacéutica Bayer. Barcelona: Glosar Ediciones, 2000
Boda JL. Atlas mèdic de les malalties tropicals. Bellaterra: Publicacions de la Universitat Autónoma de Barcelona, 1991.
Cook GC. Manson's tropical disease. Londres: WB Saunders, 1996.
Peters W, Gilles HM. Colour atlas of tropical medicine and parasitology. Londres: Mosby-Wolfe, 1995.
Recomendaciones generales para los viajes al Trópico. Barcelona: Servicio de Enfermedades Tropicales, 2001.