La denominación de miopía se debe a la costumbre de los individuos miopes de entrecerrar los párpados cuando miran a objetos lejanos. De este modo, la miopía es la forma de error de refracción en la que los rayos de luz paralelos llegan a un foco por delante de la retina, es decir, el foco imagen está situado delante de la retina y no directamente sobre ella cuando el ojo está en reposo; el ojo, pues, es relativamente demasiado largo.
Debido a este problema visual los objetos cercanos se ven nítidamente, pero los lejanos se ven borrosos.
Etiología
Miopía axial. Se debe a un aumento del diámetro anteroposterior del ojo. Acostumbra a ser de tipo congénito.
Miopía de curvatura. Puede ir acompañada de un aumento de la curvatura de la córnea o de una o ambas caras del cristalino. Se relaciona con una miopía adquirida tardía.
Miopía de índice. Provocada por una alteración del índice de refracción de los humores acuoso o vítreo. Suele tratarse de una miopía adquirida senil.
En la gran mayoría de los casos, y principalmente en las formas más intensas, la miopía es de tipo axial.
La miopía clínicamente se clasifica en miopía benigna o simple y miopía patológica o degenerativa.
La miopía simple es un estado de progresión limitada, en la que el defecto refractivo no sobrepasa las 6 dioptrías (D) y no origina problemas en el fondo de ojo (retina).
En cambio, en la miopía patológica, el proceso es claramente de naturaleza más grave, ya que existe una alteración del fondo de ojo. En este caso, el defecto refractivo sobrepasa las 6 dioptrías y la patología puede aumentar rápidamente hasta un grado en que merece consideración como entidad clínica individual. La etiología de la miopía patológica no es del todo clara. Por lo general, se consideraba a la debilidad de la esclerótica y a su consiguiente incapacidad para soportar la presión intraocular sin ceder y expandirse. Se aceptaba que las alteraciones del fondo se debían a esta distensión, pero parece más probable que se deban por lo general a un defecto genético del desarrollo que afecta a todo el segmento posterior del ojo.
Cualquiera que sea la causa, es probable que el defecto primario de la miopía sea una alteración del desarrollo. Así, parece indicarlo el hecho de que el proceso, aunque rara vez congénito, puede presentarse precozmente y sea típicamente hereditario.
Se puede decir que la miopía sólo se desarrolla durante el período de crecimiento activo del individuo, ya que es muy rara la elongación de un ojo que ha permanecido hasta los 25 años con dimensiones normales. El ojo comparte con el cerebro la peculiaridad de poseer un crecimiento más precoz que el resto del organismo y hacia los 20 años de edad el ojo y el cerebro ya han alcanzado sus dimensiones adultas. Se ha sugerido que la miopía es el resultado de una continuidad de esta precocidad, debida a la inexistencia de una influencia frenadora.
Antiguamente, se consideraba que la clave del problema radicaba en la esclerótica. Hoy día, se cree que se debe a la retina, ya que la retina se desarrolla de una manera considerable en la vida posnatal, duplicando casi su área y es bastante comprensible que la longitud del eje axial del ojo se acomode a este tejido. Por ello, cuando la retina crece de forma más rápida y extensa de lo normal, la esclerótica se distiende y aparece la miopía.
Sin embargo, además existen factores que tienen cierta influencia en su progresión. Tal sería el caso de la importancia del trabajo de cerca en la etiología.
En conjunto, parecería cierto que la influencia del trabajo visual cercano es secundaria en la etiología de un proceso que es en esencia predeterminado y constitucional, y no ambiental. Este último será capaz de incidir sólo cuando se asocia a una higiene ocular deficiente y a una falta de instalaciones adecuadas para un desarrollo visual normal y saludable.
Progresión de la miopía
Es muy raro que existan casos de miopes recién nacidos, aunque en algunos casos la miopía es congénita y en algunos de estos casos el proceso permanece estático.
El proceso habitual en la niñez es una alteración de la refracción en forma de hipermetropía que disminuirá con el paso del tiempo, y en algunos casos terminará en miopía simple. Esta alteración no provocará síntomas de error en la visión hasta la adolescencia, aunque puede adelantarse en algunas personas. A partir de este momento, estos casos progresarán generalmente en los años siguientes hasta las 5 o 6 dioptrías, estabilizándose finalmente alrededor de los 21 años, o algo antes en las mujeres.
Es muy raro, pero no imposible, que la miopía comience una vez pasada la adolescencia. En este caso hay que tener mucho cuidado en eliminar otras causas del proceso miópico, como la diabetes precoz y, desde luego, la presentación de un estado miópico en esta etapa de la vida puede no indicar en modo alguno su origen en este momento: puede haber comenzado anteriormente y haber pasado inadvertido hasta entonces. Si el error progresa rápidamente en la primera juventud, es menos probable que se estabilice, y puede llegarse hasta las 20, 25 o incluso 30 dioptrías; en estos casos, el período de progresión más rápido se sitúa por lo general entre los 15 y los 20 años. Posteriormente, el proceso suele retardarse, pero en los casos de gran intensidad aparecen por lo general alteraciones degenerativas en décadas posteriores, de manera que la visión puede deteriorarse de modo muy acusado hasta que alrededor de los 60 años aparece la ceguera. En grados menores, la tendencia a la hipermetropía propia de las alteraciones del cristalino que tienen lugar en la edad avanzada (presbicia o vista cansada) disminuye la miopía.
Tipos clínicos
Desde el punto de vista clínico existen diferencias entre los dos tipos de miopía en los primeros años de vida. En general, puede afirmarse que en la miopía simple no son evidentes alteraciones patológicas, mientras que en la miopía patológica aparecen cambios característicos.
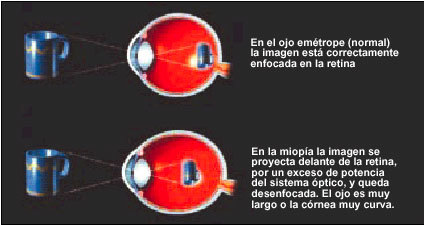
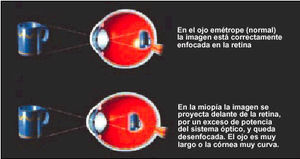
Fig. 1. Diferencias de enfoque entre el ojo emétrope y el ojo miope.
En la primera, la gran mayoría de los ojos permanece saludable y es posible la corrección de la agudeza visual con las lentes adecuadas. En la segunda, los signos pueden ser una pérdida inexplicable de agudeza visual y alteraciones degenerativas ligeras en el humor vítreo, seguidas de vez en cuando por las alteraciones retinianas características. Pero debe recordarse que éstas no son concordantes necesariamente con el grado de miopía, ya que pueden ser intensas cuando la miopía es relativamente ligera y no existe cuando es importante.
Clínica
Los síntomas más importantes de la clínica de la miopía son:
Entornamiento de los párpados.
Disminución de la agudeza visual en visión lejana.
Buena agudeza visual en visión próxima.
La presbicia aparece tardíamente.
Alteraciones de la visión binocular. Mala convergencia. (p. ej., exoforias y estrabismos divergentes).
Como signos a destacar se establecen los siguientes:
El alargamiento del ojo, limitado casi enteramente al polo posterior, ya que la mitad anterior del globo ocular es relativamente normal. Todo el ojo, sin embargo, es claramente grande y prominente.
La cámara anterior del ojo es más profunda.
La pupila por lo general es amplia y algo perezosa. Suele sufrir midriasis (pupila dilatada).
Adelgazamiento de la esclerótica en el segmento posterior, en grados extremos puede reducirse a una cuarta parte o menos de su grosor normal.
Desde el punto de vista oftalmológico, las principales alteraciones de la retina y la coroides son degenerativas y no inflamatorias, la media luna miópica en la papila (zona ciega), los trastornos de la mácula (zona de máxima agudeza visual), la aparición de un estafiloma posterior, el aspecto casi invariable de degeneración quística en la ora serrata y la presencia de la raya refleja de Weiss (reflejo luminoso arciforme).
Complicaciones de la miopía
Puede producirse desprendimiento de la retina, por miopías elevadas de 15-18 dioptrías o por traumatismos (accidentes o deportes).
Puede suceder que por desprendimientos, desgarros o hemorragias del humor vítreo se arrastre también la retina. Además, las alteraciones degenerativas del vítreo también pueden determinar cierta pérdida de visión (p. ej., el vítreo degenerado y licuado se traduce en moscas volantes y opacidades flotantes, y como éstas proyectan sobre la retina imágenes anormalmente grandes, producen en el paciente grandes molestias y ansiedad). Los procesos degenerativos del cristalino pueden conducir a la formación de opacidades (cataratas). Puede complicarse con casos de glaucoma. Generalmente, puede padecer un miope de alta graduación glaucoma simple.
Miopía nocturna
Se trata de la miopía producida por bajas condiciones de iluminación. Tanto los miopes como los emétropes en condiciones de baja iluminación presentan este fenómeno. En el caso de los emétropes, se convierten en miopes y, en el caso de los miopes, éstos aumentan su graduación miópica. En ambos casos, puede existir una oscilación de 0,50 a 1,50 dioptrías de incremento dióptrico.
La miopía nocturna afecta sobre todo a los conductores de vehículos que tienen turno de noche.
Estado óptico
En el ojo miópico, los rayos paralelos de la luz llegan a un foco delante de la retina. Así pues, la imagen que se forma sobre ésta está constituida por círculos de difusión producidos por el haz divergente.
Se deduce que los objetos lejanos no pueden verse claramente; sólo los rayos divergentes encontrarán la retina. Por tanto, para ver con claridad el objeto ha de llevarse cerca del ojo, de forma que los rayos que llegan desde él se hagan lo bastante divergentes. Este punto, más lejano en el que los objetos se ven con nitidez, se llama punto remoto. En el ojo emétrope está situado en el infinito; en el miópico está a una distancia finita, y cuanto mayor sea la miopía más corta será la distancia (fig. 1).
Para ser enfocados, los rayos paralelos que llegan de los objetos distantes tienen que hacerse más divergentes, lo que se logra con una lente divergente. Por ejemplo, si el punto remoto está a 1 metro, una lente de -1 D de potencia convertirá en divergentes los rayos paralelos como si vinieran de este punto; por tanto, la lente cóncava más débil con la que se logre visión normal es la medida del grado de miopía.
Análisis y test
Un examen general oftalmológico del ojo incluye:
Prueba de agudeza visual.
Prueba de la refracción.
Prueba de visión del color.
Pruebas de los músculos oculares.
Examen con lámpara de hendidura.
Examen de la retina.
Pronóstico
El pronóstico de la miopía depende en gran parte de la edad del paciente. Si la miopía no se detecta y corrige pronto, ésta puede provocar consecuencias sociales, emocionales y educacionales para el niño.
Cualquiera que sea su intensidad, si aparece antes de los 4 años debe contemplarse como potencialmente grave y requiere observación. Por encima de esta edad, y sin duda con más de 8 o 10 años, los grados ligeros hasta 6 D son menos problemáticos. Sin embargo, debe tenerse cuidado especialmente alrededor de la pubertad, y si se pasan los 21 años sin progresión marcada, el proceso acostumbrará a permanecer estacionario y el pronóstico será bueno. En los grados más elevados de miopía, será reservado; tiene que basarse en el aspecto del fondo de ojo y en la agudeza visual después de la corrección. En cualquier caso, siempre debe tenerse en cuenta la posibilidad de una hemorragia súbita o un desprendimiento de retina.
Profilaxis
Dada la naturaleza hereditaria tanto de la miopía como de los procesos degenerativos que la acompañan, no existe prevención ninguna. Pero el seguimiento de las normas de higiene visual y la consideración del problema, mediante el tratamiento optométrico adecuado, podrán mejorar su evolución.
Tratamiento
Es muy importante que la miopía se detecte y corrija a tiempo, ya que puede originar consecuencias sociales, emocionales y educacionales para el niño.
La miopía puede tratarse mediante medidas higiénicas, médicas, opticorrefractivas y quirúrgicas.
Tratamiento higiénico
El tratamiento higiénico general no es menos importante que la prescripción óptica, sobre todo en los niños. Debe mantenerse un buen estado general, con mucha vida al aire libre, ejercicio y alimentación completa. Años atrás, se tomaban choques masivos de vitaminas A y E. La vitamina E se recetaba por su acción protectora del colágeno presente en la esclerótica. Hoy día, su empleo está en desuso, ya que la alimentación suele ser equilibrada.
La higiene visual también es muy importante. Durante el trabajo de cerca, la iluminación debe ser buena, preferiblemente natural, y debe estar situada adecuadamente, la postura debe ser cómoda y natural, se recomienda realizar descansos utilizando la visión lejana durante el trabajo en visión próxima, hay que vigilar el tipo de letra y debe evitarse la fatiga ocular excesiva. En los niños con miopía progresiva debe tenerse un cuidado especial a este respecto.
Parece razonable sugerir que mientras la agudeza visual corregida sea suficiente, se mantenga un cuidado adecuado de la higiene visual y la salud sea buena, ya será suficiente. Es necesario recordar que la cantidad de trabajo debe ajustarse al desarrollo físico y mental general del niño más que al grado de miopía.
Tratamiento óptico
Como se ha comentado anteriormente, la neutralización óptica de la miopía se realiza con lentes negativas o divergentes. Estas lentes pueden estar montadas en gafas o directamente sobre el ojo (lentes de contacto).
Las gafas y las lentes de contacto se usarán dependiendo de cada caso y problema de refracción. Ambas se emplearán atendiendo a las ventajas e inconvenientes que su uso presenta.
En cuanto a las gafas, su ventaja es que no tienen ningún efecto sobre el ojo, pero tienen el inconveniente de que ocasionan problemas de estética, de uso en la práctica de deportes, de su incompatibilidad con la natación, etc.
Por su parte, las lentes de contacto tienen la ventaja de su mejor corrección visual, de mejorar la estética y consecuentemente la autoestima y de permitir la práctica de actividades deportivas; sus inconvenientes son una posible intolerancia a las mismas y que pueden producir úlceras corneales e infecciones a veces graves, ya que es imprescindible una higiene adecuada de la lentes de contacto.
Se toma como el valor de miopía el de la lente que la compensa, anotándose su potencia en dioptrías, con el signo negativo delante, indicativo de la lente divergente.
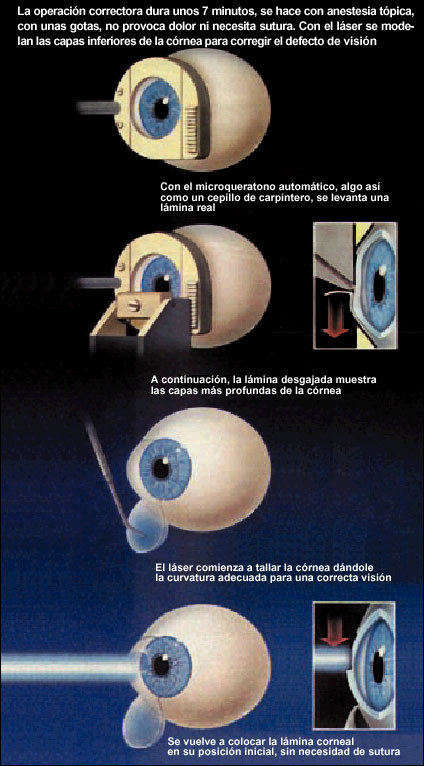
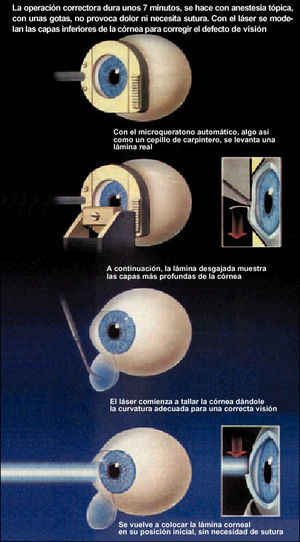
Fig. 2. Técnica quirúrgica correctora de la miopía.
Tratamiento quirúrgico
La córnea es la responsable del 80% del poder dióptrico del ojo. Es una lente biológica que, junto con el cristalino, focaliza las imágenes percibidas en la retina. Cambiando la curvatura de la córnea, se modifica el poder dióptrico del ojo. Este fenómeno es la base de la cirugía refractiva con láser excimer.
Existen diversos procedimientos quirúrgicos que modifican la refracción del ojo. Actualmente se emplea el láser excimer en sus dos variantes: la PRK (photorefractive keraatectomy) y el LASIK (láser in situ keratomileusis).
El láser excimer actúa remodelando la córnea, cambiando su curvatura mediante la ablación de una parte de su espesor. Simplificándolo, sería como si con una lima puliera parte de la córnea central para hacerla más plana y modificar así su poder refractivo (fig. 2).
En la PRK, el láser actúa en las capas más superficiales corneales (bajo el epitelio corneal). Esta técnica está indicada en miopías bajas y es dolorosa durante las primeras 24-48 horas. El ojo debe ser tapado y puede originar alguna secuela como una cierta opacidad corneal residual que ocasiona algunas molestias como el deslumbramiento y los halos nocturnos.
Para solucionar estos inconvenientes se ideó la técnica LASIK. La fotoablación con el láser tiene lugar en las capas profundas de la córnea, no produce dolor, se pueden operar ambos ojos en el mismo acto quirúrgico y no deben ser tapados. Además, se pueden corregir miopías más elevadas de hasta 15 dioptrías y normalmente no originan opacidades residuales molestas.
Cirugía LASIK
Esta técnica es la más utilizada en la actualidad por su seguridad y eficacia, pues provoca las mínimas molestias para el paciente y su recuperación es muy rápida.
La técnica consiste en la modificación de la forma de la córnea mediante la aplicación del láser excimer. Éste emite una energía muy precisa e inocua para los tejidos corneales, que está programada por un ordenador al que previamente se le han introducido los datos del paciente. Su actuación es tan precisa que su nivel de seguridad se sitúa en 0,25 micras. Una vez cambiada la curvatura de la córnea según las dioptrías a corregir la capa de tejido corneal debido a su natural adherencia, se reincorpora en su posición inicial sin necesidad de puntos.
La intervención dura unos pocos minutos. La operación en sí dura segundos, dependiendo de las dioptrías. El resto del tiempo es empleado para preparar el ojo para la aplicación del láser. Es decir, previamente se instilan unas gotas de colirio anestésico, para disminuir las molestias, y antibiótico, para prevenir infecciones al paciente.
Anteriormente a la operación se realiza una exploración del paciente que incluye la refracción ocular, la tensión y el estudio retiniano. Existen dos pruebas imprescindibles antes de la cirugía: la topografía corneal y la paquimetría.
La topografía corneal diseña un verdadero «mapa» de la córnea e informa sobre la existencia de áreas de debilidad corneal que contraindiquen la operación. En cambio, la paquimetría muestra el espesor corneal en las diferentes zonas corneales. Se debe recordar que el láser excimer remodela la curvatura de la córnea mediante la fotoablación de parte de su grosor, por lo tanto debe de existir un mínimo grosor que garantice la estabilidad corneal poscirugía. Por ejemplo, para corregir una dioptría de defecto se deben ablacionar unas 10 micras de tejido corneal y el espesor medio corneal es de unas 500 micras.
Como tratamiento posquirúrgico el paciente se medicará con colirios antibióticos y antiinflamatorios durante aproximadamente los 15 días siguientes a la intervención.
Las ventajas de la cirugía LASIK son las siguientes:
Debido a que el cambio de curvatura se realiza en el interior del tejido corneal, la cicatrización y por consiguiente la recuperación del paciente es mucho más rápida.
Esta técnica no es dolorosa ni durante ni después de la intervención.
Normalmente se operan ambos ojos en la misma sesión quirúrgica. Así, el paciente presenta la ventaja de recuperarse de ambos ojos a la vez y no se repite el estrés de una nueva intervención.
Los factores que hay que sopesar antes de la operación son los siguientes:
La edad ideal para la operación se sitúa entre los 20 y los 40 años, pero se pueden operar pacientes a partir de los 18 años si fuera necesario por motivos profesionales (pilotos, policías, bomberos).
Los pacientes portadores de lentes de contacto deben interrumpir su uso previamente a la exploración preoperatoria durante siete días si es una lente de contacto blanda y durante 15 días si es una lente de contacto rígida.
Esta técnica es recomendable para miopes que oscilen entre 1 y 15 dioptrías.
Es importante que la graduación no haya variado significativamente durante el último año. Si bien esta técnica corrige el defecto refractivo, no detiene su evolución.
La córnea debe tener un espesor mínimo para que sea posible la operación. Su espesor total al finalizar la cirugía no debe ser menor de 380-400 micras.
Las embarazadas no son buenas candidatas, ya que durante la gestación puede modificarse su graduación.
Está contraindicada en pacientes con enfermedades oculares previas como cataratas, uveítis, glaucoma, patologías retinianas y corneales severas y en enfermedades del colágeno (lupus eritematoso, artritis reumatoide) y enfermedades autoinmunes.
Las complicaciones a valorar son las siguientes:
En el 99% de los casos la operación es un éxito y no presenta complicaciones.
El riesgo de infección es poco frecuente. Si ocurre, hay que limpiar la córnea y administrar antibióticos.
El deslumbramiento nocturno puede mantenerse durante algunas semanas. Es más frecuente en ojos con pupilas grandes.
Los resultados son mejores cuanto menor es el defecto refractivo a corregir. *