Tratamiento con inhibidores del proteasoma
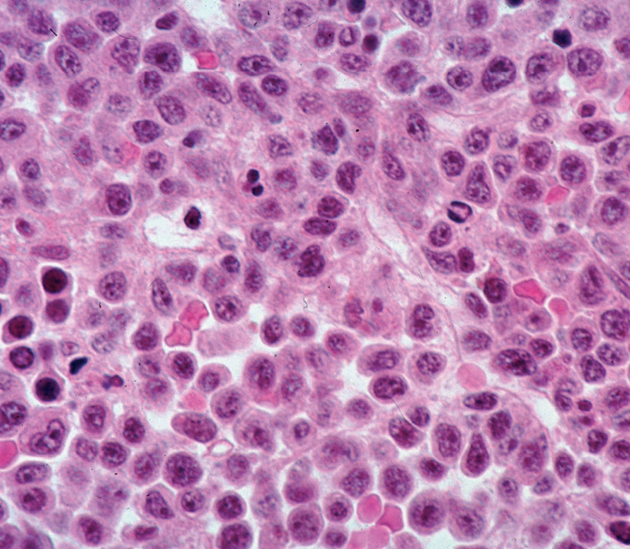
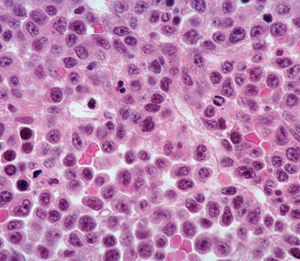
El mieloma múltiple es el causante del 10% de los cánceres hematológicos, y produce el fallecimiento de más de 10.000 estadounidenses cada año. Sus causas se desconocen, y su extensión, complicaciones, sensibilidad a los medicamentos y evolución clínica varían significativamente según el paciente. Se trata de una enfermedad muy grave, más común en los ancianos y en determinadas etnias, y ninguno de los medicamentos disponibles hasta la fecha ha conseguido curarla de forma definitiva. Bortezomib pertenece a un nuevo grupo de medicamentos contra el mieloma múltiple; los inhibidores del proteasoma.
En aproximadamente el 20% de los pacientes, el mieloma múltiple se diagnostica por casualidad en ausencia de síntomas, normalmente después de realizar exámenes de laboratorio donde se revela un aumento de las concentraciones séricas de proteína. La mayoría de estos pacientes tiene un número bajo de células malignas, pero en los que presentan una o más lesiones óseas líticas el mieloma progresa un año después del primer diagnóstico. Por otro lado, es habitual que la enfermedad se mantenga estable durante más de 5 años en los pacientes que no presentan lesiones óseas ni proteinuria de Bence-Jones, o en los que tienen bajas concentraciones séricas de la proteína mielomatosa (< 3 g/dl). Si se comparan grupos de pacientes que recibieron el tratamiento sistémico en el momento del diagnóstico con otros que lo hicieron meses más tarde, no se aprecian diferencias en cuanto a la efectividad, lo que indica que el aplazamiento del tratamiento no conlleva el crecimiento de células tumorales resistentes a los medicamentos.
Melfalán y prednisona
El tratamiento intermitente con melfalán y prednisona ha sido la quimioterapia estándar para los pacientes con mieloma múltiple durante muchos años. Ambos medicamentos se administran en dosis orales diarias durante 4 días. Si el mieloma no responde y no existe mielosupresión, se aumenta la dosis un 20%. El tratamiento se debe repetir durante 3 ciclos a intervalos de 4 a 6 semanas antes de que se pueda confirmar la remisión o presencia de resistencia.
En aproximadamente el 40% de los pacientes con mieloma de diagnóstico reciente, el tratamiento intermitente de melfalán y prednisona consigue una remisión de la enfermedad. Se considera que existe remisión cuando se produce una reducción de al menos el 75% en la producción de proteína mielomatosa en suero, el 95% en la proteinuria de Bence-Jones, y al menos el 5% en los plasmocitos en la médula. Menos del 10% de los afectados vive más de 10 años, y todavía no hay evidencias de cura para ningún subgrupo de pacientes. Por tanto, el problema principal es la resistencia al medicamento, con una baja frecuencia de remisión completa y la recidiva inevitable a menos que se produzca el fallecimiento del paciente por otra enfermedad no relacionada o por una leucemia secundaria.
Se han evaluado otras formas de tratamiento, como la combinación de diferentes agentes alquilantes o las medicaciones con vincristina, doxorrubicina y nitrosourea, sin que se haya demostrado que den mejores resultados que el melfalán y la prednisona. Otros estudios se han centrado en la combinación de vincristina, doxorrubicina y dexametasona (VAD) en pacientes con mieloma diagnosticado recientemente.
La dexametasona administrada en dosis elevadas es el agente más eficaz para el tratamiento del mieloma, y es útil cuando se requiere radioterapia para las fracturas patológicas de la columna o por compresión medular, y cuando hay que evitar la grave mielosupresión con quimioterapia. Es necesario realizar estudios para comparar el tratamiento estándar con melfalán y prednisona, el tratamiento intermitente con una dosis alta de dexametasona y el melfalán combinado con una alta dosis intermitente de dexametasona.
El interferón * inhibe el crecimiento de los plasmocitos in vitro, y puede conseguir una remisión en aproximadamente el 20% de los pacientes sin tratamiento previo. Aunque un estudio mostró una mejor respuesta, la combinación de interferón con un régimen estándar de un agente alquilante y un glucocorticoide no parece ser más eficaz que el melfalán combinado con la prednisona, ya que la tasa de supervivencia no mejoró.
Tratamiento de mantenimiento
En los pacientes que responden positivamente al tratamiento, el objetivo principal es prolongar la duración de la remisión con el menor número posible de efectos secundarios. En un estudio con pacientes que habían mejorado con el melfalán y la prednisona, la tasa de supervivencia fue similar a la de los grupos que dejaron de ser medicados con esos fármacos. Muchos de los pacientes que no recibieron más tratamiento presentaron una recaída más temprana y luego mostraron una respuesta positiva al reanudar el tratamiento con melfalán y prednisona, pero la tasa general de supervivencia no se prolongó.
En los pacientes que respondieron al tratamiento convencional no se ha aclarado si el tratamiento de mantenimiento con interferón (aproximadamente 3 millones de unidades administradas subcutáneamente 3 veces por semana) prolonga la remisión, en comparación con los pacientes que no reciben ningún tratamiento de mantenimiento. El interferón no prolonga la supervivencia, pero ofrece una alternativa al régimen con melfalán y prednisona, que causa mielodisplasia secundaria y leucemia aguda en el 2% de los casos. El tratamiento a largo plazo con interferón es costoso y presenta efectos secundarios; fatiga, depresión mental y anorexia, especialmente en los pacientes de edad avanzada. Es necesario realizar una comparación del interferón con el melfalán y la prednisona como tratamiento de mantenimiento, y evaluar la calidad de vida, la incidencia de leucemia y el costo del tratamiento.
Mieloma recurrente
Los pacientes con mieloma múltiple pueden no responder al tratamiento primario con un agente alquilante combinado con un glucocorticoide, o presentar recidiva después de la remisión a pesar del tratamiento continuado. En caso de enfermedad recurrente, la combinación VAD es el tratamiento de elección y consigue la remisión en aproximadamente el 40% de los pacientes. Tanto la combinación VAD como la dexametasona en altas dosis consiguieron una remisión de aproximadamente el 25% en los pacientes con mieloma múltiple resistente al tratamiento primario, y lograron que la supervivencia se prolongase un año. En este caso, la adición de interferón no mejoró los resultados.
Mieloma resistente a la combinación de vincristina, doxorrubicina y dexametasona
Para los pacientes con mieloma resistente a la combinación VAD, las opciones de tratamiento eficaz son limitadas. La resistencia a esta combinación se atribuye al perfeccionamiento del gen de resistencia a la multidroga, cuyo producto es una glucoproteína de membrana celular de 170 kd que aumenta el escape de doxorrubicina y vincristina de las células neoplásicas. El verapamil es un bloqueador de los canales del calcio que cambia o invierte la expresión del gen resistente a la multidroga in vitro. La combinación del verapamil y VAD propició respuestas cortas en 5 de los 22 pacientes con mieloma resistente a la combinación VAD. La ciclosporina combinada con VAD también ha resultado eficaz en bastantes enfermos.
Otro tipo de tratamiento para los pacientes con mieloma resistente a la combinación VAD es la administración de dosis altas de agentes alquilantes. La administración intravenosa de melfalán en una dosis aproximadamente 5 veces más alta que la dosis estándar consiguió una remisión que duró como promedio 4 meses en casi un tercio de estos pacientes.
Otra opción es la administración de una combinación de una dosis alta de ciclofosfamida (3 g/m2 de superficie corporal), etoposida (900 mg/m2 de superficie corporal) y factor estimulante de las colonias de granulocitos y macrófagos. En 65 pacientes con mieloma resistente a la combinación VAD produjo los siguientes resultados: la tasa de mortalidad precoz fue del 6%, la tasa de respuesta del 35% y la duración media de la remisión de 8 meses. Una supervivencia más larga era más probable en pacientes que presentaran una concentración baja de lactatodeshidrogenasa en suero (< 300 U/l) o que recibieran tratamiento mieloablativo subsiguiente.
Inhibidores del proteasoma
Bortezomib es un inhibidor del proteasoma, diseñado específicamente para inhibir la actividad quimotripsina del proteasoma 26S en células de mamífero. El proteasoma 26S es un complejo proteínico de gran tamaño que degrada las proteínas ubiquitinadas. La vía ubiquitina-proteasoma desempeña un papel esencial en la secuencia del recambio de determinadas proteínas, y mantiene así la homeostasia en el interior de las células. La inhibición del proteasoma 26S evita la proteólisis dirigida y afecta a múltiples cascadas de señalización intracelulares, lo que produce, en última instancia, la muerte de la célula neoplásica.
Bortezomib es muy selectivo para el proteasoma. La cinética de inhibición del proteasoma se ha evaluado in vitro, y se ha demostrado que bortezomib se disocia del proteasoma con una t1/2 de 20 min, lo que demuestra que la inhibición del proteasoma por bortezomib es reversible.
Esta inhibición afecta de varias maneras a las células neoplásicas, entre ellas mediante la alteración de las proteínas reguladoras que controlan la progresión del ciclo celular y la activación nuclear del factor nuclear kappa B (NF-kB). La inhibición del proteasoma causa la detención del ciclo celular y de la apoptosis. El NF-kB es un factor de transcripción cuya activación es necesaria para muchos aspectos de la tumorogénia, incluido el crecimiento y la supervivencia de la célula, la angiogénia, las interacciones intercelulares y las de metástasis.