Las micosis suponen el mayor número de visitas en la consulta dermatológica, pero con una trascendencia diferente atendiendo al tipo de hongo que las provoca. Ocasionan problemas estéticos y dermatológicos como ocurre con la pitiriasis versicolor. En otras ocasiones, los hongos producen infecciones que llegan a producir la muerte del paciente, como sucede con ciertas infecciones tropicales.
La micología es la ciencia que estudia los hongos y representa un gran reto no sólo para los especialistas en dermatología, sino para todos los profesionales sanitarios en general, dado que el gran número de visitas médicas con afectación de la piel pone en evidencia otro tipo de enfermedades sistémicas importantes como diabetes, cáncer o psiconeurosis, motivos suficientes por los que resulta de vital importancia no sólo su conocimiento e identificación, sino también su posterior tratamiento.
Hoy día se considera a los hongos como un grupo independiente del reino vegetal. Los hongos poseen una gran capacidad de adaptación al medio terrestre, precisan para su crecimiento y multiplicación sustancia orgánica y humedad, y soportan temperaturas extremas tanto de frío como de calor. Viven como organismos saprofitos y/o parásitos del hombre y animales.
Se estima que existen más de 100.000 tipos de hongos. Algunos incluso son de uso habitual y muy variado, llegando a ser utilizados como alimento muy apreciado. Además, son un medio que tras diversos procesos fisicoquímicos de fermentación dan lugar a la elaboración de bebidas y medicamentos.
Los hongos tienen capacidad de reproducción tanto de forma sexuada como asexuada. La reproducción sexuada se produce por unión de dos esporas de distinto signo y que en muchas ocasiones proceden del mismo hongo; son los llamados «hongos homotálicos», pero también pueden derivar de dos hongos diferentes, a los que se llama «hongos heterotálicos». La mayor parte de las ocasiones utilizan la vía asexuada para su multiplicación, favoreciendo la diseminación de esporas.
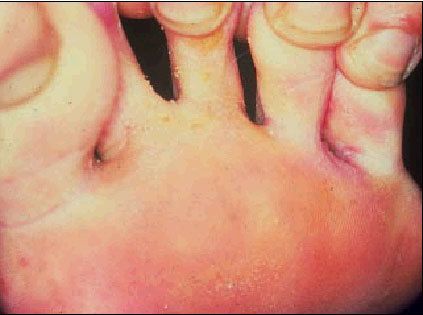
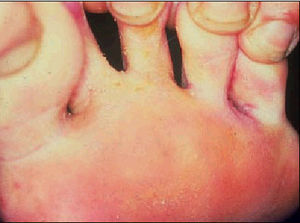
Pie de atleta.
La continua aparición de nuevas moléculas para el tratamiento de las micosis es el mejor argumento para demostrar que las micosis están de plena actualidad
Tipos de micosis
Las micosis se clasifica en cuatro grupos, en función de su capacidad de invasión o de colonización:
Micosis superficiales. Afectan a la piel, mucosas y anejos (pelos, uñas) y están representadas por los hongos saprofíceos que parasitan la capa externa de la piel.
Micosis intermedias. Están representadas por las candidiasis, que afectan a la piel de las mucosas, grandes pliegues y anejos.
Micosis profundas. Afectan primariamente a órganos internos y con posterioridad también afectan a la piel.
Las micosis superficiales se presentan cuando la piel se infecta por un hongo patógeno con capacidad de afectar tanto al hombre como a los animales; poseen una gran capacidad de resistencia al medio y tienen especial afinidad para parasitar los tejidos queratinizados (pelo, uñas, plumas). Las micosis superficiales se clasifican en:
No dermatofíticas.
Dermatofíticas.
Micosis superficiales no dermatofíticas
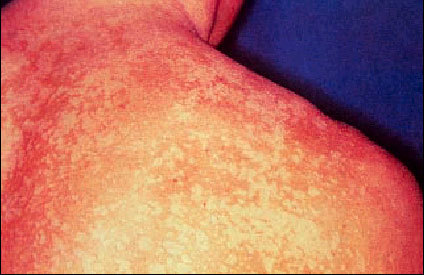
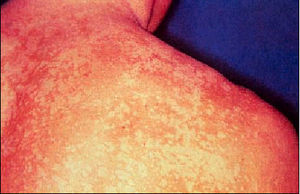
Dentro de las micosis superficiales no dermatofíticas podemos señalar como la de mayor importancia por su cronicidad y evolución a la pitiriasis versicolor. Se trata de una micosis epidérmica de carácter crónico y recidivante que se caracteriza por presentar manchas hiper o hipopigmentadas que al final de su evolución producen descamación de la epidermis y están causadas por Pytirosporum orbiculare o Malassezia furfur. Es una micosis banal, pero de una incidencia muy elevada, que afecta aproximadamente al 60% de la población en zonas de clima tropical y suele aparecer sobre todo en el verano.
Se manifiesta clínicamente por la aparición de unas lesiones maculares de bordes redondeados que pueden llegar a confluir y formar placas de bordes algo irregulares y bien delimitados. Las manchas cambian de color (parduzco en invierno y claro en verano). Se localizan principalmente en tórax, dorso del cuello y brazos.
El diagnóstico es fundamentalmente clínico. Se observa el signo de la uñada, ya que al raspar con la uña de la mácula se desprenden escamas furfuráceas. Se ha de realizar un diagnóstico diferencial con el vitíligo, pitiriasis alba, pitiriasis rosada y dermatitis seborreica.
Micosis superficiales dermatofíticas
Estas micosis se pueden clasificar, atendiendo a las características de las conidias, en tres tipos de géneros:
Microsporum. Es la responsable de las tiñas microspóricas. Afecta a la piel lampiña y cabellos. Se observan filamentos en el interior y esporas en el exterior.
Trichopyton. Afecta a piel, uñas y cabellos. A diferencia de Microsporum, estos hongos poseen pocas macroconidias y muchas microconidias.
Epydermopyton. Este hongo es el responsable de la parasitación de la piel lampiña y uñas, pero no de los cabellos.
Otro tipo de clasificación de los hongos dermatofitos se realiza atendiendo al lugar donde se encuentran. De esta forma, se denominan «hongos antropofílicos» cuando se hallan habitualmente en el hombre; «hongos zoofílicos» cuando se encuentran en animales, y «hongos geofílicos» cuando se encuentran en el suelo.
Los hongos antropofílicos integran un grupo cuyo único huésped y reservorio es el hombre. Se transmiten de persona a persona, son poco inflamatorios y afectan sobre todo a cuero cabelludo, pies y zona inguinal. En ocasiones tienden a la cronicidad y coexisten con portadores asintomáticos que facilitan la transmisión. En el caso de que se asocie una dermatofitosis con una enfermedad intercurrente (inmunodeficiencia, diabetes, neoplasia), la infección que se produzca será más severa.
Las especies zoofílicas se encuentran más diseminadas en ambientes rurales, parasitan a los animales y en ocasiones son formas asintomáticas. El hombre se puede contagiar por contacto directo con el animal o de forma indirecta a través de los pelos, establos o graneros de los animales. La enfermedad desarrolla cuadros muy inflamatorios, con supuración. La fuente de contagio más habitual en el medio rural son los conejos, caballos y vacas, mientras que en las zonas urbanas los animales transmisores son los gatos, perros y otros animales de compañía.
La especie geofílicas se encuentran habitualmente en el suelo, desde donde por contacto infecta al hombre y le ocasiona reacciones inflamatorias.
Pitiriasis versicolor.
Los preparados imidazólicos se usan en la vía tópica y son los más recomendados para el tratamiento
de las micosis
Por último, las micosis superficiales dermatofíticas también se clasifican, atendiendo a la afectación topográfica o clínica, en: Tinea capitis, Tinea barbae,Tinea corporis, Tinea cruris, Tinea pedis y Tinea unguium.
Tinea capitis
Es la infección del pelo del cuero cabelludo, cejas y pestañas producida por los dermatofitos del género Microsporum y Trichophyton. Existen tres tipos esenciales:
Tiñas tonsurantes o no inflamatorias. Más frecuentes en los niños, en los que aparecen varias placas escamosas y alopécicas en cuero cabelludo. No se afecta el folículo y curan espontáneamente al llegar a la pubertad sin alopecia cicatricial. Suelen producir prurito.
Tiñas inflamatorias (querión de Celso). Producido por dermatofitos zoofílicos, las lesiones adquieren relieve, se elevan y supuran material purulento a tensión. Pueden curar dejando una alopecia cicatricial.
Tiñas fávicas. Son poco frecuentes en la actualidad. Se trata de una dermatofitosis crónica del cuero cabelludo y puede afectar a otras zonas pilosas, piel lampiña y uñas. Se da en el medio rural coincidiendo con malnutrición y enfermedades crónicas como la tuberculosis.
El clotrimazol es de los antimicóticos más potentes que existen en el mercado y su uso queda restringido a la vía tópica en forma de cremas, comprimidos vaginales y polvos
Tinea barbae
Es la parasitación zoofílica generalmente de la barba y bigote, con doble afectación: la inflamatoria tipo querión y la caracterizada por numerosas pústulas y abscesos foliculares supurativos, también llamada «sicosis tricofítica».
Tinea corporis
También conocida como herpes circinado, afecta a la piel lampiña de la cara, tronco y extremidades. Se produce una erupción pruriginosa con un borde externo activo que crece de forma excéntrica, mientras que el centro lesional tiende a la curación. En ocasiones confluyen varias placas.
Tinea cruris
Es una dermatofitosis con afectación del pliegue inguinocrural, que se extiende a zonas vecinales: el denominado «eccema marginal de hebra». Suele afectar más a los hombres y el contagio se realiza a partir de otras infecciones micóticas del propio paciente, presentando mayor incidencia en el verano.
Tinea pedis
También denominada «erosio interdigitalis» o «pie de atleta». Es muy contagiosa y está considerada la más extendida de las dermatofitosis. Afecta a los pliegues interdigitales, principalmente al cuarto espacio interdigital, y se pueden extender a planta y dorso del pie. Las duchas y piscinas suelen ser los reservorios y transmisores de la enfermedad. El paciente acude con una descamación y posterior maceración de epidermis con fisuras muy dolorosas y con mal olor. Cuando afecta a las manos se denomina Tinea manuum.
Las infecciones de la piel producidas por hongos son un problema sociosanitario de gran envergadura que afecta a todo tipo de población, independientemente de raza, sexo o estatus socioeconómico
Tinea unguium
Es una dermatofitosis que afecta a las uñas y se asocia con bastante frecuencia a Tinea pedis y Tinea manuum. Coexisten tres tipos de posibilidades de invasión:
Dermatofitosis subungueal distal. En la que se produce una hiperqueratosis en el borde libre del lecho con posterioridad se afecta la uña, manchándola (blanca, verdosa, grisácea). La lesión avanza durante meses o años hacia la matriz.
Dermatofitosis subungueal próximal. La dirección del crecimiento es a la inversa y va desde la matriz al borde libre, con fenómenos de onicolisis asociados.
Leuconiquia. Es producida por T. mentagrophytes, variedad interdigital que produce estrías y manchas blanquecinas. Afecta fundamentalmente a las uñas de los pies.
Micosis intermedias
Las micosis intermedias están representadas por la candidiasis. Las cándidas son levaduras, generalmente saprofitas, de nuestra piel. La más frecuente es Candida albicans.
Las cándidas afectan a las mucosas y producen un exudado blanquecino que es depositado sobre la pared de la cavidad afectada, principalmente boca, formando el llamado «muguet». También puede afectar a la piel, uñas, folículos y mucosa genital, que es una vía de entrada de contagio sexual que provoca:
Vulvovaginitis. Con frecuencia es crónica y recurrente. Se manifiesta por un intenso picor de vulva y secreción cremosa más o menos intensa. La vaginitis candidiásica se caracteriza por presentar exudado blanquecino y de aspecto grumoso. Se da con mayor frecuencia en embarazadas y diabéticas. El picor aumenta en la cama, después de la ducha y con la micción.
Balanopostitis (en el hombre). Favorecida por la fimosis congénita, se presenta con prurito y lesiones eritematoerosivas del glande, cubiertas por una capa blanquecina.
Las candidiasis también pueden afectar a la piel (son las denominadas candidiasis cutáneas). Se presentan en los pliegues cutáneos de personas mayores, obesas y diabéticos en los que existen una hipersudación que transforma la piel y origina una placa eritematosa y con pústulas. Suelen afectar los pliegues y se produce el intértrigo (axilar, inguinal y submamario). Son lesiones vesiculopostulosas en su inicio, que presentan prurito y son de color rojizas. Coexiste en su interior una fisura que es dolorosa. En la barba produce afectación del folículo (Foliculitis candidiasica).
Otro tipo de candidiasis es la candidiasis bucal. Aparece más en niños y en personas inmunodeprimidas. Presentan placas blancas que se desprenden fácilmente tras rascarlas con el depresor y dejan una zona erosiva y sangrante, que en ocasiones produce una variante de la candidiasis bucal que es la queilitis angular o boquera, muy frecuente en lactantes por la acción del chupete.
Micosis profundas
A las micosis profundas también se las denomina «micosis sistémicas». Principalmente se desarrollan en los pulmones, desde donde se inicia la infección con un pronóstico grave por diseminación hemática, ya que pueden quedar afectados todo tipo de órganos. Se clasifican en dos grupos:
En el primero se encuentran los hongos patógenos verdaderos, que producen la histoplasmosis (Histoplasma capsulatum). La enfermedad se adquiere por vía inhalatoria, llegan al parénquima pulmonar y originan una lesión similar a la de la tuberculosis. La mayoría de los casos evolucionan favorablemente, pero pueden quedar focos calcificados y adenopatías. Suelen manifestarse coccidiomicosis (Coccidioides immitis) de manera benigna y se resuelve de forma espontánea. La blastomicosis (Blastomyces dermatitidis) suele afectar primariamente al pulmón de manera fulminante y existe una diseminación a otros órganos como la piel de evolución más lenta. La paracoccidioidomicosis producida por Paracoccidioides brasilensis es una micosis granulomatosa adquirida tras la infección pulmonar y suele ser asintomática.
El segundo grupo está formado por las infecciones oportunis tas, aprovechando una disminución de las defensas inmunitarias. Entre ellas tenemos Aspergillus, Rhizopus y Candida, agentes de escasa virulencia pero que, al asociarse al déficit inmunitario, van a producir patología.
Diagnóstico
En el caso de dermatomicosis, la piel se encuentra expuesta a cambios como enrojecimiento, picor, quemazón, ampollas, excoriación y descamación, pero todo este complejo sintomático debe confirmarse con el diagnóstico del agente causal.
Existen varios medios de diagnóstico, el más directo de los cuales consiste en la visualización a través del microscopio óptico de la muestra obtenida mediante raspado de uñas o descamación de la piel con el borde de un portaobjetos, depositando el producto del raspado en otro portaobjetos que se coloca horizontalmente y al que se le añade una solución al 10% de hidróxido potásico (KOH).
También se pueden diagnosticar mediante el cultivo de una muestra en un medio Saboraud (pH 5,6 y a 37 ºC de temperatura) que facilita su crecimiento y así pueden apreciarse sus características morfológicas.
Algunos tipos de hongos permiten su visualización con la luz de Wood, que produce fluorescencia con una luz ultravioleta filtrada.
Por último, se puede llegar a la identificación y diagnóstico del hongo tras la realización de un análisis histopatológico de los tejidos enfermos.
Tratamiento
La continua aparición de nuevas moléculas para el tratamiento de las micosis es el mejor argumento para demostrar que las micosis están de plena actualidad. Con los nuevos avances se han ido mejorando las características de los fármacos, que son más eficaces y provocan menos efectos secundarios.
Es de vital importancia instaurar un tratamiento lo antes posible para evitar el agravamiento de la infección micótica y/o la propagación a otros lugares de la infección. Al hablar de tratamiento hemos de considerar dos tipos de terapias: la sistémica (infecciones más graves y profundas) y la tópica (infecciones micóticas superficiales).
Terapéutica
Atendiendo a la estructura química de los compuestos utilizados en el tratamiento de las micosis, los podemos clasificar en:
Derivados no poliénicos, como la griseofulvina.
Derivados poliénicos, como la anfotericina y la nistatina.
Derivados imidazólicos.
Derivados triazólicos.
Griseofulvina
Es de los primeros tratamientos antidermatofíticos que se usó por vía oral. Se trata de un antibiótico obtenido de varias especies de Penicillium, útil para el tratamiento de las tiñas en dosis de 500-1.000 mg en adultos, y 10 mg por kg de peso y día en el caso de los niños. Se comporta como fungistático y se fija selectivamente en la queratina epidérmica. No se le conocen resistencias.
Se recomienda el uso de formas micronizadas que requieren una dosificación inferior y administrarlo después de las comidas.
Entre los efectos secundarios reconocidos se encuentra la cefalea, fenómenos de fotosensibilidad, hepatitis y lupus eritematoso. En el aparato digestivo origina sequedad de boca, náuseas y/o vómitos. No se debe tomar alcohol conjuntamente a su administración. Aumenta su absorción con anticoagulantes. Por el contrario, su administración con sedantes produce una disminución de su absorción.
Anfotericina B
Es un antibiótico producido por Estreptomices nodosus indicado para el tratamiento de las candidiasis cutaneomucosas, utilizado por vía tópica y oral. Cuando se requiere su uso sistémico se precisan dosis muy elevadas y se utiliza para ello la vía intravenosa junto a una solución de dextrosa al 5% o 1 mg disuelto en 200 ml de suero. Se ha de ir aumentando progresivamente la dosis dado que presenta frecuentes efectos secundarios.
Sus efectos secundarios son bastantes importantes (más acentuados en el uso de la vía parenteral). Pueden producir fiebre, sudación, náuseas, vómitos, mareos y anemia, que remiten tras la supresión del tratamiento.
Nistatina
También forma parte de los antibióticos poliénicos. Debido a su gran toxicidad su uso está restringido a la vía tópica. Se extrae de Streptomices noursei. Actúa como fungistático, aunque en ocasiones puede actuar también como fungicida. Su aplicación ha de ser continuada, de 2 a 4 veces al día hasta la curación de la mucosa.
Puede producir náuseas y vómitos, con irritación de la piel cuando se usa la vía tópica. Está disponible en forma de crema, ungüento y suspensión oral, efectiva contra las levaduras.
Derivados imidazólicos
En la terapia tópica de las infecciones micóticas se usan derivados imidazólicos que inhiben la síntesis de ergosterol y actúan como fungistáticos. Entre ellos se encuentran ketoconazol, fluconazol, miconazol, clotrimazol, econazol, bifonazol, tioconazol, terconazol.
Los preparados imidazólicos se usan por vía tópica, aunque algunos principios activos también pueden administrarse por vía oral. Son los más recomendados para el tratamiento de las micosis. Se consideran que son de primera elección antes de iniciar la vía sistémica y se recomienda iniciar el tratamiento lo antes posible para obtener un resultado óptimo. En ocasiones, cuando se tarda en iniciar el tratamiento adecuado de una infección banal del pie, puede ocasionar otra infección por proximidad, como es el caso de la onicomicosis, que es una infección más difícil de tratar y de resolver, por lo que el paciente ha de estar en tratamiento al menos durante 6 meses.
Los principales derivados imidazólicos son:
Ketoconazol. Su introducción supuso uno de los avances más efectivos en la terapia antimicótica. Se utiliza por via oral para el tratamiento de micosis profundas y superficiales; es hidrosoluble y se absorbe bien en el tracto gastrointestinal. Se aplica mayoritariamente por vía tópica debido a su potencial hepatotóxico cuando se usa a dosis elevadas. Es efectivo contra dermatofitos, levaduras, Mallassezia furfur y M. ovale. La crema de ketoconazol al 2% está indicada en el tratamiento tópico de la Tinea corporis, Tinea cruris, Tinea versicolor, así como en la candidiasis cutánea. En la dermatitis seborreica y la Pitiriasis capitis (caspa) el gel de ketoconazol obtiene muy buenos resultados. Su modo de acción es similar al de otros imidazoles: inhibe la síntesis de ergosterol en las membranas celulares del hongo, lo que determina acumulación de lanosterol.
Fluconazol. En la actualidad se presenta en forma oral e intravenosa. Posee reacciones cruzadas con los anticoagulantes orales, por lo que hay que tener un control más exhaustivo de las analíticas sanguíneas y un control de la dosificación de los anticoagulantes. Actúa inhibiendo el citocromo P450. Se utiliza con frecuencia en las candidiasis vaginales a una dosis de 50-100 mg. Es el antimicótico de primera elección en las micosis del tracto digestivo alto de los pacientes VIH positivos. Presenta como efectos secundarios molestias gastrointestinales y cefaleas, con elevación de las transaminasas.
Miconazol. Es un fungistático puro, de uso tópico en una preparación al 2% y con una pauta cada 12 horas. Es eficaz para tratar pitiriasis versicolor, candidiasis y tiñas. No es efectivo en el tratamiento de las onicomicosis ni en las infecciones crónicas.
Clotrimazol. Es de los antimicóticos más potentes que existen en el mercado y su uso queda restringido a la vía tópica en forma de cremas, comprimidos vaginales y polvos. Es útil en el tratamiento de la pitiriasis y las candidiasis cutáneas, provocando en ocasiones irritación local de la piel.
Econazol, tioconazol, sertaconazol, bifonazol y flutrimazol también son derivados imidazólicos de gran potencia utilizados por vía tópica.
Derivados triazólicos
Son fármacos utilizados en el tratamiento oral de las dermatomicosis y que, a diferencia de los derivados imidazólicos, no son hepatotóxicos y no alteran la formación de los esteroides, presentando una acción fungicida.
Como principal representante de este grupo se encuentra el itraconazol, muy eficaz en las micosis superficiales y profundas, como en el caso de la esporotricosis.
Derivados de las alilaminas
Inhiben la síntesis de lanosterol y disminuyen el ergosterol. Son fungicidas no hepatotóxicos y con buena absorción oral. Los representantes del grupo son la terbinafina y la naftifina, que se presentan en crema y solución. Se aplican cada 12 horas durante 4 semanas, y son muy eficaces contra las tiñas. Se han descrito efectos secundarios irritativos de la piel.
La terbinafina, además, es un antifúngico que administrado por vía oral es activo frente a los der matofitos. Su actividad es fungicida, incluyendo el tratamiento de la tiña ungueal por T. rubrum. Carece de poder frente a cándida y malassezia. No es un imidazol, por lo que las reacciones hepáticas no son tan frecuentes, aunque en algunos casos se ha tenido que abandonar su uso por elevación de las transaminasas, que se recuperan al dejar la medicación.
Las concentraciones plasmáticas perduran durante 4-8 semanas después del tratamiento y se suele recomendar una dosis de 250 mg al día durante 3 meses para infecciones de las manos y 6 meses para las uñas de los pies.
Puede producir reacciones cutáneas alérgicas, cefaleas o trastornos gastrointestinales unidos a perdida de apetito.
Morfolinas
Por último, en el tratamiento tópico de las dermatomicosis tenemos el grupo de las morfolinas. La amorolfina es un derivado fenil morfolino, cuya acción interfiere en la síntesis de ergosterol. Actúa como fungistático, aunque se le ha observado también acción fungicida. Sólo se utiliza en micosis superficiales como la onicomicosis. Se presenta en forma de laca ungueal.
En resumen, la amorolfina, ofrece ventajas en el tratamiento de la onicomicosis por su eficacia a concentraciones bajas y, sobre todo, por su presencia en la lámina y lecho ungueal a concentraciones suficientes para alcanzar niveles fungistáticos y funguicidas. Las concentraciones plasmáticas, al igual que con la terbinafina, persisten después de la última dosis durante 7 días, por lo que estaría justificada la administración espaciada 1-2 veces por semana.
Consideraciones finales
Las infecciones de la piel producidas por hongos son un problema sociosanitario de gran envergadura que afecta a todo tipo de población, independientemente de raza, sexo o estatus socioeconómico, empeorando el diagnóstico en los pacientes adictos a drogas por vía parenteral, en los que se aprecian infecciones micóticas sistémicas que pueden producirles la muerte, al igual que en los pacientes portadores del VIH.
La espectacular carrera de investigación y desarrollo de nuevas moléculas y fármacos antifúngicos es el mejor argumento para indicar que las enfermedades producidas por hongos están de máxima actualidad.
Los antimicóticos de primera generación no eran muy eficaces, además de presentar como inconveniente la gran cantidad de efectos secundarios que poseían. En la actualidad existen antimicóticos de gran efectividad y con pocos efectos secundarios, que suelen desaparecer al retirar el fármaco.
Por último, para que el tratamiento sea efectivo se ha de conseguir por parte del paciente un correcto uso de la medicación y disminuir los reservorios micóticos para evitar la transmisión y reinfección por hongos. *