Vías de transmisión, diagnóstico, clínica y tratamiento
La infección por el virus de la hepatitis C se ha convertido en una enfermedad de gran importancia en nuestro medio por su elevada prevalencia y morbilidad. Su pronóstico está marcado por su alta tasa de cronicidad y su preocupante evolución a cirrosis y a hepatocarcinoma.
Durante la última década, la hepatitis C ha devenido una de las infecciones virales crónicas de mayor prevalencia en todo el mundo. En Estados Unidos se estima que 2,7 millones de personas son portadores del virus. En Francia, el número de portadores se sitúa en alrededor de 600.000, mientras que en España habría entre 300.000 y 800.000 personas infectadas crónicamente por el virus de la hepatitis C. En todo el mundo, el número de personas infectadas alcanzaría los 170 millones. Se estima que el 20-40% de estos individuos progresarán hacia la cirrosis descompensada y el carcinoma primario de hígado, después de un período de varias décadas de infección asintomática u oligosintomática. Ese período de latencia tan prolongado, junto al hecho de que la epidemia por el virus de la hepatitis C (VHC) parece ser relativamente reciente, induce a pensar que el momento de mayor impacto sanitario de la hepatitis C está aún por llegar. En la actualidad, la enfermedad hepática terminal secundaria a VHC constituye ya la principal indicación para el trasplante de hígado en España, y la cirrosis hepática se sitúa entre las primeras causas de mortalidad prematura. Además, en varios países europeos se ha percibido un incremento reciente de la incidencia de carcinoma primario de hígado, cáncer para el que la infección crónica por el VHC constituye uno de los principales factores de riesgo.
La infección crónica por el VHC, que casi siempre se acompaña de lesiones inflamatorias en el hígado, es altamente prevalente en todo el mundo y también en nuestro país, en el que varios estudios epidemiológicos han mostrado que un 2-3% de la población general presenta evidencias serológicas de infección por este agente.
En la mayoría de los pacientes, la hepatitis C cursa de forma silente durante muchos años. La tendencia de la infección crónica por VHC a remitir por completo de forma espontánea es muy escasa. Sin embargo, el resultado final de la evolución de la enfermedad hepática y las complicaciones que ocasiona es muy variable. En muchos casos las lesiones hepáticas no empeoran, o no empeoran lo suficiente como para ocasionar trastornos clínicamente aparentes. Por el contrario, en muchos otros pacientes dan lugar a enfermedades hepáticas graves, como cirrosis hepática y carcinoma hepatocelular, que son fuente de complicaciones graves y mortales.
Hasta el momento, no ha sido posible identificar, en los estadios iniciales, factores que permitan predecir con claridad cuál será la evolución final de la enfermedad. La indefinición del pronóstico a largo plazo hace difícil decidir, en muchos casos, si es o no necesario administrar tratamiento.
El virus
El virus de la hepatitis C, anteriormente denominado virus de la hepatitis no-A, no-B, es de transmisión parenteral. Fue identificado en 1988 como un virus ARN responsable de la mayoría de las hepatitis postransfusionales. Las partículas virales circulan por la sangre a concentraciones muy bajas, por lo que todavía no se han podido visualizar. El genoma del VHC está formado por un ARN lineal, de una única hebra de polaridad positiva, compuesta por unos 9.400 nucleótidos. Se han identificado 6 serotipos distintos y se clasifica dentro del genero flavivirus.
Vías de transmisión
Las vías de transmisión de VHC pueden ser parenterales y no parenterales. Son factores demostrados de riesgo de adquisición parenteral del VHC.
Transfusiones
El VHC es el virus de las hepatitis postransfusionales. La determinación del anti-VHC en las donaciones sanguíneas disminuyó el riesgo de hepatitis postransfusional del 10% antes de 1990 al 1% en la actualidad.
Hemodiálisis
La prevalencia de VHC en hemodializados es del 20%. El número de transfusiones y el tiempo de hemodiálisis son factores directamente relacionados con la probabilidad de adquirir la infección.
Adicción a drogas parenterales (ADVP)
Este colectivo muestra prevalencias de anti-VHC de hasta el 90%, y es la primera causa de infección en adultos jóvenes. Ésta se adquiere al compartir jeringuillas, habitualmente en los primeros 6 meses de adicción. La vía intranasal, asociada al consumo de cocaína, es también una posible vía de infección.
Trasplante de órganos
Se han encontrado prevalencias de anti-VHC en el 96% de receptores de órganos de donantes anti-VHC positivos, quienes desarrollan mayoritariamente enfermedad hepática sin que se haya demostrado que ello influya en la supervivencia de estos pacientes ni en la tasa de rechazo.
Personal sanitario
Enfermería es el colectivo de mayor riesgo, sobre todo en las unidades de hemodiálisis. En estudios españoles, tras una punción accidental con material contaminado por VHC positivo, el riesgo de transmisión es del 1%.
Hospitalización
A pesar de estar controladas las transfusiones y utilizar material desechable, se siguen comunicando casos de hepatitis C tras hospitalización, y brotes tras estancia en una sala común. Estos casos se relacionan con la utilización de viales multidosis, o con transmisión paciente a paciente, si no se aplican estrictas medidas de asepsia. Se han documentado algunos casos tras endoscopia digestiva.
Otras vías parenterales
Tatuajes, acupuntura, pendientes, piercing y otras punciones percutáneas son posibles vías de infección de la hepatitis C.
Vías de transmisión no parenteral
* Intrafamiliar. La mayoría de estudios en familiares de pacientes anti-VHC positivos muestran prevalencias de anti-VHC similares a la población general.
* Vertical. La transmisión vertical es aquella que acontece de madre a hijo durante el parto. La coinfección por el VIH y la carga viral C elevada son factores que se relacionan de forma directa con la posibilidad de transmisión vertical. Se estima que es de un 5% en madres VIH negativas y de un 20% en madres VIH positivas o con una carga viral elevada. Si bien se ha detectado ARN-VHC en la leche de madres VHC positivas, no se han detectado casos en los que la vía de transmisión pueda ser atribuida a la lactancia materna.
* Sexual. Las relaciones sexuales no se consideran una vía efectiva de transmisión de la hepatitis C en parejas heterosexuales estables.
Las hepatitis C en las que no se reconoce un contagio parenteral se denominan hepatitis C esporádicas o adquiridas en la comunidad.
El papel del farmacéutico en la hepatitis C crónica
El manejo del paciente con hepatitis C crónica que recibe tratamiento con interferón solo, o con interferón y ribavirina, es relativamente complejo. Exige instruir al paciente acerca de su enfermedad y de su tratamiento.
El farmacéutico tiene una labor de educación sanitaria con estos pacientes, que se puede resumir en los siguientes puntos:
* La hepatitis C es una infección común con un curso variable que puede conducir a la hepatitis crónica, cirrosis y carcinoma hepatocelular. El curso de la enfermedad puede ser afectado adversamente por varios factores, especialmente el consumo de alcohol, por lo que se recomendará abstinencia alcohólica
* Puede ser recomendable la vacunación contra VHA y VHB en todos los positivos de VHC
* Los individuos VHC positivos deben abstenerse de donar sangre, órganos, tejidos o semen
* Se recomendará prácticas de sexo seguro e incluir el uso de preservativo, en las personas con múltiples parejas sexuales
* En familias con un miembro VHC positivo debe evitarse compartir la maquinilla de afeitar y los cepillos de dientes. Se recomienda cubrir las heridas abiertas. No es necesario evitar el estrecho contacto con los miembros de la familia o evitar compartir las comidas u otros utensilios
* En caso de aparición de síntomas respiratorios, se ha de hacer un estudio radiológico
* Si se presentan alteraciones del campo visual o disminución de agudeza visual, está indicada una exploración oftalmológica para descartar afección retiniana. En pacientes diabéticos o hipertensos, esta exploración es recomendable hacerla antes de iniciar el tratamiento
* La mayoría de los pacientes que estaban asintomáticos y se encontraban bien antes de iniciar el tratamiento se sorprenderán cuando al iniciar el tratamiento experimenten molestias (algo parecido a una gripe), por lo que es preciso advertirles
* Es frecuente la astenia, la dificultad para concentrarse, el insomnio y la tendencia a la depresión. Estos síntomas pueden ser causa de dificultad para el desarrollo de las actividades habituales del paciente
* Las alteraciones de la función tiroidea son relativamente frecuentes, en forma de hiper o, más comúnmente, hipotiroidismo, que puede ser permanente y cuya detección puede obligar a considerar la interrupción del tratamiento
* También se ha de advertir que el control virológico es imprescindible para valorar la respuesta al tratamiento
* Se recomienda mantener una hidratación adecuada y tener precaución en pacientes con historia de cardiopatía
Diagnóstico
El diagnóstico de la infección por VHC es fundamentalmente virológico. Se basa en la detección de anticuerpos anti-VHC mediante un test ELISA (inmunoanálisis). Actualmente, se puede determinar, de forma cuantitativa y cualitativa, la presencia de ARN del VHC mediante técnicas de PCR (Polymerase Chains Reaction).
La cuantificación (carga viral) y la determinación del genotipo del VHC son útiles con miras al tratamiento.
La biopsia hepática permite precisar un diagnóstico, establecer un pronóstico y, en ocasiones, puede influir en el planteamiento terapéutico.
Manifestaciones clínicas
Las manifestaciones clínicas de la hepatitis crónica son comunes en las distintas variedades histológicas y en las diferentes etiologías. Los pacientes suelen estar asintomáticos y exhibir mínimas alteraciones en las analíticas detectadas en exámenes rutinarios. Más raramente, y en fase de cirrosis, pueden verse incapacitados por complicaciones secundarias a la enfermedad hepática, como ascitis, hemorragia digestiva o encefalopatía. En general, la mayoría de los pacientes afectados de hepatitis crónica están asintomáticos y la enfermedad hepática se identifica al explorarlo por otro motivo, como puede ser una revisión de rutina, una enfermedad intercurrente o una donación voluntaria de sangre.
En la historia clínica pueden recogerse datos que orienten etiológicamente, como son los antecedentes de transfusión sanguínea o un cuadro de hepatitis aguda previa. Asimismo, la ingestión enólica, o la adicción a drogas por vía parenteral, son más frecuentes en los pacientes con hepatitis crónica. La exploración física suele ser normal, aunque puede hallarse una hepatomegalia moderada. En fases de evolución a cirrosis pueden observarse arañas vasculares, eritema palmar y ginecomastia.
La presencia de ictericia, hepatomegalia y esplenomegalia sugieren una enfermedad hepática evolucionada. En la mayoría de los casos, el motivo de consulta es una alteración en la bioquímica hepática detectada en un análisis de rutina. La alteración de laboratorio más constante es la elevación moderada de las transaminasas, que, en pocas ocasiones, supera 10 veces los valores normales y sigue un curso fluctuante durante la enfermedad. Las demás pruebas hepáticas suelen ser normales, con excepción de la GGT y las gammaglobulinas, que pueden estar elevadas en algunos pacientes.
En las fases evolucionadas de la enfermedad pueden observarse aumentos de la bilirrubina y alargamiento del tiempo de Quick.
La ecografía abdominal y la TC no aportan datos significativos, pero pueden ayudar a excluir otras enfermedades. La gammagrafía hepática con 99Tc puede mostrar alteraciones sugestivas de hepatopatía crónica, pero su valor específico es escaso.
CONSEJOS DESDE LA FARMACIA
Tratamiento
El tratamiento de la hepatitis C crónica ha experimentado sucesivas modificaciones durante los años, gracias a la introducción de nuevos fármacos y también al reconocimiento de que diversas circunstancias pueden modificar sustancialmente el manejo terapéutico de la hepatitis C crónica.
Monoterapia con interferón
Los primeros estudios terapéuticos de la hepatitis C se hicieron incluso antes del descubrimiento del interferón. En 1986 se comunicó que la administración de interferón podría inducir cambios sustanciales en la evolución de la hepatitis crónica no-A, no-B, que, más tarde, se relacionó con la infección VHC. Los aparentemente buenos resultados iniciales, el gran interés por la enfermedad recientemente descubierta y la creciente disponibilidad de interferón abrieron paso a su utilización intensiva en el tratamiento de la hepatitis C, en el contexto de ensayos clínicos y en la práctica clínica habitual. Sin embargo, los resultados de la monoterapia con interferón, administrado en dosis de 3-5 MU 3 veces por semana durante 6 o 12 meses, fueron decepcionantes. Aunque, aproximadamente, el 50% de los pacientes respondían, la respuesta sólo se mantenía en una minoría, alrededor del 15-20% de los enfermos que habían recibido tratamiento. En la actualidad, la monoterapia con interferón ha sido abandonada, excepto en pacientes con contraindicaciones para recibir ribavirina. No obstante, la utilización de interferón en monoterapia proporcionó información acerca de los tipos de respuesta al tratamiento, de los factores predictivos de la respuesta a éste (tabla 1), de los efectos secundarios y de las posibles contraindicaciones del interferón. Estos datos han sido útiles para el diseño de nuevas formas de tratamiento y para el manejo de los pacientes con hepatitis C en los últimos años.
Terapia combinada con interferón y ribavirina
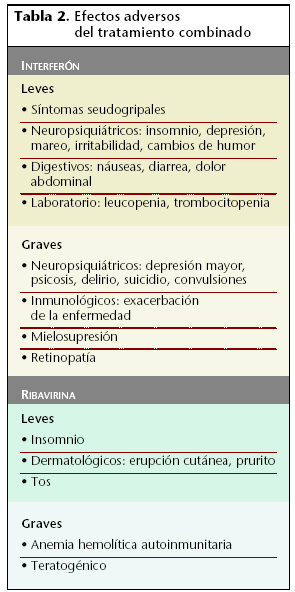
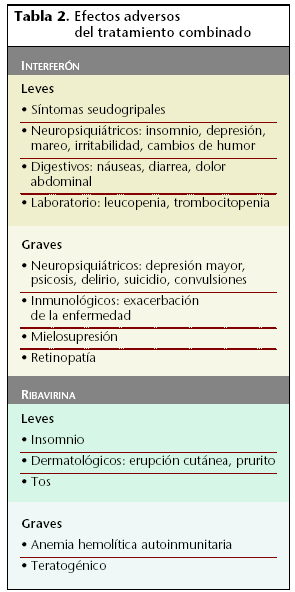
Ribavirina es un nucleósido sintético, hidrosoluble, con aceptable biodisponibilidad por vía oral, con actividad antiviral y, probablemente, inmunomoduladora. Es poco tóxico, aunque casi siempre ocasiona hemólisis, que puede tener repercusiones clínicas (especialmente en pacientes cardiópatas) y puede ser teratógeno.
Desde hace años, se sabe que la administración de ribavirina determina un descenso significativo, aunque transitorio, de las transaminasas en muchos casos de hepatitis C crónica. Sin embargo, por sí solo, este fármaco no modifica significativamente las concentraciones de ARN-VHC en el suero, ni determina una mejoría significativa de la histología, lo que sugiere que la monoterapia con ribavirina no es útil en la hepatitis C crónica.
La observación de que ribavirina es capaz de inducir algún efecto favorable en la hepatitis C crónica, junto con la escasa eficacia de la monoterapia con interferón, indujo a explorar la posible utilidad de la administración simultánea de interferón y ribavirina. Tras algunos estudios preliminares, que sugerían claramente una mayor efectividad del tratamiento combinado, se llevaron a cabo dos ensayos clínicos controlados. Teniendo en cuenta los datos aportados en los ensayos, junto con la respuesta virológica observada en las fases iniciales del tratamiento, se ha sugerido que es posible diseñar estrategias terapéuticas, basadas en las características de cada paciente, que permitirían individualizar el tratamiento y obtener una máxima eficacia.
Interferón pegilado
La escasa eficacia de la monoterapia con interferón, en su forma clásica de 3 inyecciones por semana, podría ser debida, al menos en parte, al hecho de que esta pauta de administración no permite el mantenimiento de la concentración sérica del fármaco en un nivel suficiente como para suprimir la réplica del virus C de forma sostenida. Tras su administración subcutánea, el interferón se absorbe rápidamente, pero la eliminación renal es rápida y la concentración efectiva en suero no se mantiene más de 8-10 horas, lo que ocasiona amplios períodos «ventana» en los que casi no existe interferón en el suero y el virus C podría replicarse libremente. Los intentos de superar este inconveniente mediante la administración diaria de interferón, que obliga al paciente a inyectarse muchas más veces, no han tenido éxito.
El interferón pegilado (interferón-PEG) es una presentación farmacológica que se obtiene mediante la unión fisicoquímica de una molécula de interferón alfa recombinante a una o varias moléculas de polietilenglicol. La conjugación de proteínas con polietilenglicol es un método bien conocido para retrasar su aclaración, prolongar y mantener su actividad y, en consecuencia, mejorar su eficacia. Por otra parte, las proteínas pegiladas son menos inmunológicas y están protegidas contra las proteasas del huésped. El compuesto resultante es muy estable y, tras su administración por vía subcutánea, se produce una liberación rápida de interferón, pero su eliminación es lenta, de manera que se consiguen concentraciones prolongadas, de entre 140 y 170 horas (alrededor de una semana), con una fase ulterior de eliminación gradual durante varios días.
Los interferones pegilados son fármacos seguros. En pacientes de edad avanzada, debido a un proceso de aclaración más lento, se puede detectar concentraciones de interferón en el suero, durante más tiempo que en pacientes más jóvenes. Los efectos secundarios son similares a los observados con interferón no pegilado, con excepción de un mayor grado de neutropenia y plaquetopenia. Las reacciones cutáneas son también más intensas con el uso de interferón pegilado.
En la tabla 2 se relacionan los efectos adversos más destacables.
Terapia combinada con interferón pegilado y ribavirina
El conocimiento de que la adición de ribavirina mejoraba sustancialmente la eficacia del interferón estándar, junto con los mejores resultados obtenidos con interferón pegilado, sugería claramente la posibilidad de optimizar el tratamiento con la combinación de interferón pegilado y ribavirina.
Los datos indican que el tratamiento combinado con ribavirina e interferón pegilado proporciona mejores resultados, puesto que la diferencia, aunque no espectacular, fue estadísticamente significativa.
Indicaciones de tratamiento
Las indicaciones de tratamiento no están perfectamente delimitadas y son objeto de un continuo debate en foros nacionales e internacionales. La Conferencia de Consenso promovida por la Asociación Europea para el Estudio del Hígado, que se desarrolló en París en 1999, propuso que todos los pacientes con hepatitis C crónica con transaminasas elevadas fueran candidatos a recibir tratamiento, particularmente en los casos con fibrosis hepática y en ausencia de contraindicaciones mayores. La presencia de cirrosis, clínicamente compensada, no contraindica el tratamiento, aunque las probabilidades de respuesta virológica sean menores. En términos parecidos se pronunciaron en la reciente Conferencia de Consenso, promovida por el NIH de Estados Unidos (junio 2002), en la que se propuso que, aunque todos los pacientes fueran candidatos en potencia, el tratamiento está recomendado en aquellos con mayor riesgo de progresar a cirrosis. En el resto, la existencia de una relación favorable entre riesgo y beneficio del tratamiento está menos claramente demostrada, por lo que la decisión de tratar o no debe ser individual en cada caso. Los pacientes alcohólicos, los coinfectados por el VIH y los drogadictos por vía intravenosa deben ser valorados como candidatos potenciales a recibir tratamiento.
Bibliografía general
Guía per a la prevenció i el control de l'hepatitis C. Quaderns de Salut Pública 1999;13.
Tractament de l'hepatitis C crónica. Butlletí d'Informació Terapéutica 2001;13(9).
López R, San Miguel A. Diagnóstico del virus de la hepatitis C. Offarm 1998;17(6):86-92.
Martínez MA. Estudio epidemiológico del virus de la hepatitis C en nuestra población y cobertura vacunal. Aten Primaria 2003;31(7):428-32.
Pacho B. Hepatitis C y su diagnóstico en el laboratorio. Análisis Clínicos 1994;77(1):154-62.
Panadero FJ. Actualización en Hepatitis C. Panorama Actual del Medicamento 1994;18(175):296-9.
Sánchez JM. Tratamiento farmacológico de las hepatitis crónicas virales. Parte 2: hepatitis crónica por virus C. El farmacéutico Hospitales 2002;(137):30-44.
Sánchez JM. Tratamiento antiviral en la hepatopatía crónica por virus C. Situación actual. Jano 1999;56(1285):55-60.
Sebastián JJ. Hepatitis C crónica: prevención y tratamiento. Farmacia Profesional 2002;16(11):58-62.