El uso terapéutico del interferón pegilado
La hepatitis C es una infección vírica del hígado que puede producir inflamación o tumefacción, hepatopatía, insuficiencia hepática, cirrosis o cáncer hepático y que es potencialmente mortal. La causa el virus de la hepatitis C (VHC), que se transmite principalmente por la sangre y productos sanguíneos infectados. El VHC es uno de los miembros de la familia de los virus de la hepatitis, entre los que se encuentran los virus de la hepatitis A, B, C, D, E y G.
Actualmente no se dispone de vacuna contra el virus de la hepatitis C. Se aconseja una prueba para la detección del virus a toda persona que haya podido estar expuesta a la infección, como es el caso de una transfusión de sangre. La prueba consiste en una extracción de sangre para la detección de anticuerpos.
El hígado es un órgano vital para el buen funcionamiento de nuestro cuerpo y realiza diversas funciones: elaborar y almacenar la bilis que se utiliza para la descomposición de las grasas durante la digestión, almacenar el azúcar y controlar su valor en sangre, producir proteínas y otras sustancias, y eliminar toxinas, drogas y hormonas de la sangre. Si el hígado no funciona correctamente o lo hace con un número de células insuficiente, el organismo se ve afectado.
La hepatitis C se califica a menudo como «epidemia silenciosa», ya que la persona infectada no tiene síntomas en la mayoría de los casos, se siente perfectamente sana y puede permanecer asintomática durante más de 20 años. Se calcula que la hepatitis C se diagnostica sólo en el 25% de los casos.
El período de incubación es de 5-12 semanas y en este intervalo los valores de virus en plasma y sangre se elevan de forma notable hasta que el sistema inmunitario del organismo empieza a elaborar una respuesta.
Sólo un 25-30% de las personas infectadas presenta síntomas leves, que pueden consistir en letargo, pérdida del apetito, náuseas, vómitos, dolor en el cuadrante superior derecho del abdomen, fiebre y dolores articulares.
Tras la infección, el VHC invade el organismo para residir sobre todo en las células hepáticas y produce una elevación de la concentración de alanina-aminotransferasa (ALT), enzima que aumenta cuando hay lesiones en las células hepáticas o cardíacas y cuyas concentraciones normales oscilan entre 10-32 U/l. El material genético del virus, el ARN, se puede detectar en sangre antes del inicio de los síntomas. El ARN del VHC se puede detectar en la sangre o en las células a la semana siguiente de la exposición al virus, mientras que los anticuerpos contra el virus pueden tardar meses en aparecer.
En todo el mundo hay más de 170 millones de personas (el 3% de la población) infectadas por el VHC, lo que significa que este virus es más frecuente e infeccioso que el virus de la inmunodeficiencia humana (VIH). Se estima que cada año se producen 180.000 nuevos casos. La mayoría de las personas infectadas (un 80%) presenta hepatitis C crónica. Un 20% de estas personas acaba por presentar cirrosis y un 5% insuficiencia hepática o cáncer hepático.
La insuficiencia hepática por hepatitis C crónica es la principal causa de trasplante hepático. Estimaciones realizadas muestran que el 50% de los pacientes en espera de trasplante presenta enfermedades relacionadas con la hepatitis C.
En Europa, el número total de personas infectadas por la hepatitis C es de alrededor de 4 millones de personas. En España, la cifra se calcula en 400.000 personas.
Las personas con mayor riesgo de infección son los consumidores de drogas intravenosas, los receptores de transfusiones sanguíneas antes de 1990, el personal sanitario, los excombatientes y los hemofílicos. Otros factores de riesgo son los tatuajes, perforaciones de oreja o acupuntura en condiciones sanitarias deficientes.
Hepatitis C aguda
Es la infección aguda por VHC con inicio rápido de la enfermedad y corta duración y representa un 20% de los casos de hepatitis C. El ARN del VHC se vuelve indetectable pocas semanas después de la infección y la concentración de ALT retorna a la normalidad.
El período de incubación es de 5-12 semanas. Los síntomas son inexistentes en la mayoría de los casos. En algunas y raras ocasiones se tiene la impresión de tener gripe, con mucha fatiga, náuseas y dolor abdominal. Los síntomas de más gravedad son ictericia hepática de la piel o del blanco de los ojos, que desaparece en pocas semanas.
En más del 75% de los casos, el VHC permanece en el organismo y la hepatitis aguda se transforma en crónica incluso cuando no hay ningún síntoma aparente. Cuando se presenta una hepatitis aguda es aconsejable tratamiento para reducir el riesgo de evolucionar hacia una hepatitis crónica.
Hepatitis C crónica
La hepatitis C se vuelve crónica cuando el virus permanece en el organismo durante más de 6 meses. La concentración de ALT permanece a menudo elevada y persiste el ARN del VHC. Se considera que la hepatitis es crónica y persistente cuando los síntomas son moderados y las consecuencias sobre el hígado son poco importantes. El mayor riesgo consiste en la transmisión del virus a otras personas. Se habla de hepatitis crónica activa cuando el virus continúa destruyendo el hígado. El riesgo principal se basa en la evolución hacia la cirrosis hepática al cabo de 20-30 años.
La cirrosis hepática está asociada a la desaparición de un número importante de células del hígado, que se sustituyen por células menos eficaces y por tejido fibroso. Cuando la cirrosis avanza, el hígado no puede cumplir su función correctamente y la siguiente fase suele ser la evolución hacia un cáncer de hígado.
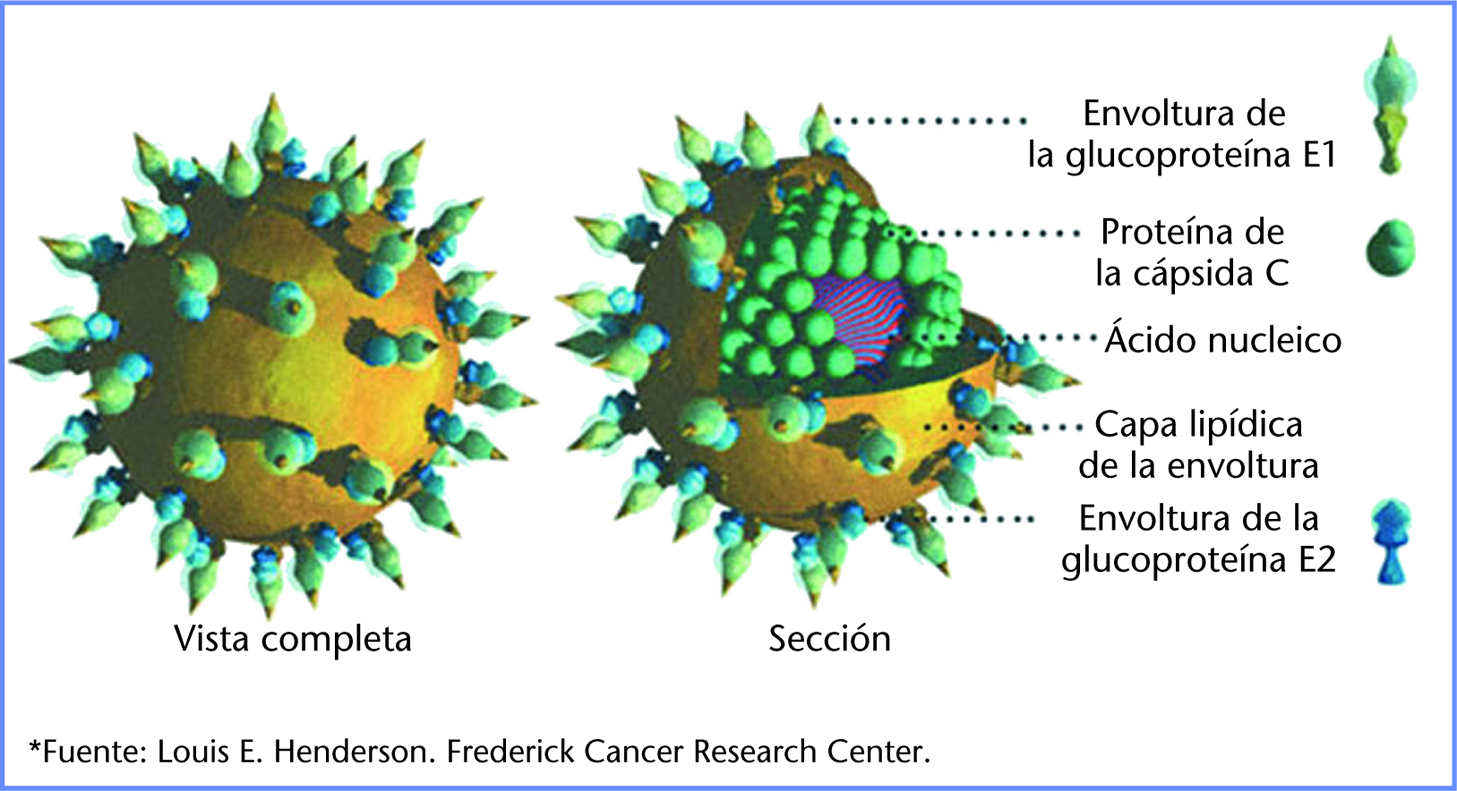
Modelo del virus humano de la hepatitis C*
Transmisión de la hepatitis C
• Vía sexual: el riesgo es muy débil, a no ser que haya un contacto sanguíneo a través de heridas o relaciones durante el período menstrual.
• Vía sanguínea: el virus se transmite con facilidad a través de la sangre. No se deben compartir cuchillas de afeitar, cortaúñas, material para tatuajes o piercing ni cepillos de dientes.
La vía más común de contagio es a través del material inyectable compartido por los usuarios de drogas. En cuanto a las transfusiones sanguíneas, los bancos de sangre controlan desde 1990 la posible presencia del VHC. El riesgo actual es prácticamente nulo.
• Transmisión vertical: de madres con hepatitis C a hijos, lo que ocurre en un 10 % de los casos.
Prevención y tratamiento de la hepatitis C
Se recomienda vacunarse contra la hepatitis A y B, limitar el consumo de alcohol (perjudicial para un hígado frágil), evitar medicamentos hepatotóxicos y las situaciones de riesgo de contagio.
Hasta el momento no se ha encontrado ningún medicamento totalmente eficaz para prevenir o curar la infección. Los hasta ahora existentes poseen una eficacia reducida y producen graves efectos secundarios, por lo que sigue siendo necesario progresar en la investigación de nuevos fármacos. Los objetivos del tratamiento de la hepatitis C consisten en normalizar la concentración de alanina-aminotransferasa y eliminar el VHC de la sangre.
En el curso del tratamiento se determinan las tasas de dos respuestas clave:
• La tasa de respuesta al final del tratamiento, que se mide una vez completado el tratamiento, cuya duración habitual es de 48 semanas.
• La tasa de respuesta sostenida, que se mide 24 semanas después de finalizar el tratamiento. Se considera que el paciente está curado en el caso de que no se detecten virus.
El tratamiento principal consiste en la administración de interferón-α, una sustancia segregada en forma natural en la sangre para combatir los virus. Los interferones constituyen una familia de pequeñas proteínas y glucoproteínas naturales que intervienen en la reproducción de los virus.
El interferón-α inhibe la replicación vírica en algunos pacientes, pero la tasa de respuesta es pobre y los efectos secundarios son importantes, similares a una fuerte gripe con pérdida de peso y apetito, irritabilidad, ansiedad, jaqueca, cansancio y, en algunos casos, depresión. En las mujeres puede causar alteraciones hormonales que pueden provocar irregularidades en los períodos menstruales e interferencias con la píldora anticonceptiva.
Los investigadores han planteado la hipótesis de elevar la eficacia del interferón aumentando su permanencia en la circulación, con lo que ejercería su efecto antivírico durante más tiempo o incrementaría su concentración sanguínea
En la respuesta al tratamiento influyen varios factores: el genotipo, ya que el VHC muta con gran facilidad, el volumen de la carga viral, la edad, el peso, el sexo y el tener fibrosis avanzada.
Otra alternativa de tratamiento consiste en la administración conjunta de interferón y ribavarina. La ribavarina es un análogo sintético de los nucleósidos sin actividad antivírica demostrada contra el VHC cuando se administra sola pero que, añadida al tratamiento con interferón, incrementa la respuesta sostenida y reduce las recidivas.
Nuevas perspectivas farmacológicas
El problema farmacológico principal consiste en saber cómo tratar los casos en que la hepatitis rebrota durante los 6 meses siguientes al final del tratamiento o en caso de inmunodepresión. Cuando existe una inmunodepresión, la eficacia del tratamiento con interferón-α disminuye, ya que el VHC es más virulento. La investigación se centra en la biterapia con ribavarina, que parece tolerarse bien.
Los investigadores han planteado la hipótesis de elevar la eficacia del interferón aumentando su permanencia en la circulación, con lo que ejercería su efecto antivírico durante más tiempo o incrementaría su concentración sanguínea.
Las investigaciones más recientes se centran en aumentar la vida del interferón protegiéndolo del sistema metabólico humano mediante la adición de polietilenglicol (PEG) a las moléculas de interferón. El PEG añadido es largo, filiforme y se mueve rápidamente, lo que le permite envolver al interferón y protegerlo.
El comportamiento de un interferón pegilado en el organismo depende del tamaño y de la estructura del PEG y de la fuerza de los enlaces entre él y la molécula de interferón. Las investigaciones han demostrado que el tamaño de la hebra de PEG está directamente relacionado con el aumento de la vida media del compuesto: cuanto mayor es el PEG, mayor es la vida media. Los de mayor tamaño son más eficaces para suprimir la carga vírica: se ha comprobado que un PEG ramificado de 40 kd aumenta 10 veces la vida media del interferón, con lo que pasa de 7-10 a 70-100 h.
VÍAS DE CONTAGIO DE LA HEPATITIS C
Transfusiones sanguíneas
Hay muchos pacientes que contrajeron la enfermedad mediante esta vía cuando no se había descubierto el virus ni había forma de detectarlo, es decir, antes de 1990.
Compartir jeringuillas
Los pacientes drogodependientes por vía parenteral y las personas que fueron tratadas con inyecciones en la época en la que se usaban jeringuillas no desechables pueden contagiarse de la hepatitis C.
Tatuajes y piercing
Pueden ser causa de infección si no se usan materiales desechables o no se tienen las medidas higiénicas adecuadas.
Vía sexual
Mantener relaciones sexuales no suele ser una causa frecuente de contagio, pero hay algunas relaciones de más riesgo. También aumenta el riesgo de contagio si la persona afectada o su pareja tienen una enfermedad de transmisión sexual concomitante.
Vía materno-fetal
Este riesgo es aproximadamente de un 25% si no están en tratamiento y de menos del 2% en el caso de que se traten. Depende, en parte, de que haya otras infecciones asociadas o de lo traumático del parto.
Hábitos higiénicos
Compartir cepillos de dientes o maquinillas de afeitar puede poner en contacto la sangre de un paciente infectado con la de uno no infectado, por lo que éste podría ser un teórico vehículo de contagio.
No se contagia
La hepatitis C no se contagia por la leche materna, los abrazos, la tos, estornudos, comida o agua, contacto casual, ni por el uso compartido de utensilios de comida o vasos.