La fibromialgia es un síndrome que se manifiesta a través de un estado doloroso crónico generalizado no articular, con afección de los músculos y que presenta una exagerada sensibilidad en múltiples puntos definidos, sin alteraciones orgánicas demostrables. El presente trabajo analiza la prevalencia, fisiopatología y tratamiento farmacológico de la fibromialgia, así como su abordaje desde la atención primaria y otras técnicas utilizadas para paliar sus efectos.
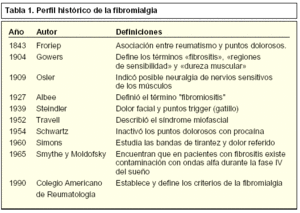
Los criterios que definen la fibromialgia son consecuencia de un proceso aún no definido y que viene determinado por una evolución en el tiempo. El perfil histórico de la fibromialgia se muestra en la tabla 1.
En 1904, Gowers acuñó el término «fibrositis» para describir un cuadro de dolor generalizado, de carácter difuso y cambiante que afectaba a las vainas tendinosas, músculos y articulaciones para el que asumió en aquel tiempo una base inflamatoria, aun a pesar de que los pacientes no manifestaran signos de flogosis.
En 1927, Albee varió la definición de miofibrositis o fibromiositis y no sólo se asume la ignorancia de su etiología sino que dejaba abierta la posibilidad de incluir con clínica semejante distintas patologías.
Ya en 1939 se denomina con el término de dolor miofascial y se definen la existencia de puntos dolorosos.
A partir de 1950, con base inmunológica objetable, se define como una entidad de origen incierto que cursa con dolores difusos, fatiga, rigidez matutina y trastornos del sueño.
En la década de los años sesenta se define esta patología como síndrome miofascial.
En 1990, el Colegio Americano de Reumatología organiza una comisión de expertos que, tras clasificar y definir el proceso doloroso, publica las conclusiones que hoy día constituyen el diagnóstico de fibromialgia.
Aún hoy el problema persiste. Las dudas etiológicas, que durante años han dificultado el camino para llegar a un acuerdo, siguen aún sin resolverse a pesar de que en la década de los noventa se produce un importante aumento de publicaciones e investigaciones sobre la fibromialgia.
Características
En 1992, la fibromialgia fue reconocida por la OMS y clasificada en el Manual de Clasificación Internacional de Enfermedades (ICD-10) con el código M79.0. También ha sido reconocida en 1994 por la Asociación Internacional para el Estudio del Dolor (IASP) y clasificada con el código x33x8a.
La fibromialgia es una enfermedad crónica caracterizada por dolor de la musculatura esquelética generalizada y fatiga. La palabra fibromialgia significa «dolor en los músculos, ligamentos y tendones» (partes fibrosas del cuerpo). Las personas que presentan fibromialgia tienen una mala tolerancia al esfuerzo físico. Se encuentran como si se les hubiera agotado la energía. Este hecho condiciona que cualquier ejercicio de intensidad moderada produzca dolor, lo que hace que se evite. La consecuencia es que cada vez se hacen menos esfuerzos, la masa muscular se empobrece y el valor de tolerancia al ejercicio desciende aún más.
Aunque la gravedad de los síntomas varía en cada persona, la fibromialgia se parece a un estado posviral.
En las consultas de reumatología se diagnostican hasta un 20% de pacientes con fibromialgia.
Es más frecuente en mujeres (73-88%) con una media de edad que varía entre 34 y 57 años, dependiendo de la población estudiada.
En la tabla 2 se concretan las características de los enfermos de presentan fibromialgia.
Prevalencia
La fibromialgia es un trastorno muy común, y su edad de presentación suele ser por norma general entre los 15 y los 45 años. La distribución de la fibromialgia es mundial, aunque parece ser que afecta más a individuos con raíces europeas.
En cuanto a su historia natural se sabe que tiene una evolución crónica, con pronóstico a largo plazo todavía poco claro. Según un estudio prospectivo realizado por Maura y Felson en 1995, la media de duración de los síntomas es de 18,8 años. También indican que, a pesar de que se trata de un proceso crónico con persistencia de síntomas significativos, la percepción global de la enfermedad, por parte del paciente, es de mejoría significativa al cabo de este tiempo.
Según el estudio EPOISER 2000, se calcula que hay como mínimo 700.000 personas mayores de 20 años con fibromialgia en España. El pico se alcanza entre los 40 y 49 años (en esta franja de edad hay un 5% de mujeres afectadas).
Según los criterios del ACR (Colegio Americano de Reumatología) la fibromialgia se define por un dolor musculoesquelético generalizado durante más de 3 meses en los 4 cuadrantes del cuerpo (por encima y debajo de la cintura y a ambos lados). Este dolor es inducido por palpación en al menos 11 de los puntos sensibles con una presión digital de unos 4 kg. Los síntomas frecuentes son:
Fatiga.
Trastorno del sueño.
Depresión.
Ansiedad.
Pérdida de memoria.
Mareos.
Bursitis.
Rigidez matutina de articulaciones.
Alteraciones en la coordinación motora.
Tendinitis.
La fibromialgia y el síndrome de fatiga crónica son procesos muy similares, aunque el síndrome de fatiga crónica (SFC) no es un cuadro eminentemente doloroso, sino que se caracteriza por debilidad grave en ausencia de causa orgánica. El síntoma clave del SFC es, pues, cansancio crónico debilitante que no se soluciona con el reposo. Hay una serie de procesos asociados que son:
Dismenorrea.
Endometriosis.
Cistitis intersticial.
Dolor uretral.
Síndrome de intestino irritable.
Prolapso mitral.
Hipersensibilidad a productos químicos.
Anxietas tibiarum.
Dolor temporomandibular.
La causa de la fibromialgia es desconocida pero se conocen algunos desencadenantes, como por ejemplo infecciones virales o bacterianas, algún accidente u otra enfermedad simultánea como artritis reumatoide, lupus o hipotiroidismo. Estos desencadenantes probablemente no causan la fibromialgia sino que parecen estimular alguna anomalía existente en el organismo.
Algunas teorías en investigación implican alteraciones de la regulación de neurotrasmisores (serotonina), de la función del sistema inmunitario, de la fisiología del sueño o del control hormonal. Se está ensayando técnicas de imagen para el estudio de funciones cerebrales y análisis virológicos para determinar el papel de las infecciones víricas en la fibromialgia. Es probable que una respuesta anormal a los factores que producen estrés desempeñen un papel importante en esta enfermedad.
La fibromialgia puede ser clasificada como regional, primaria y secundaria. La fibromialgia regional se denomina también fibromialgia localizada o, más frecuentemente, síndrome miofascial. En este caso el dolor está localizado en una zona y, por tanto, limitado a puntos contiguos. La fibromialgia primaria se caracteriza por dolor difuso y puntos dolorosos a la presión en múltiples localizaciones en ausencia de una condición concomitante o subyacente y si el paciente no tiene ninguna alteración articular y secundaria cuando la presenta.
Fisiopatología
En la actualidad se cree que el síndrome de fibromialgia es un trastorno de los mecanismos de percepción del dolor, que condiciona una hiperalgesia a estímulos mecánicos.
Los puntos dolorosos evidentes a la exploración se corresponden con zonas fisiológicamente más sensibles a la presión, tales como inserciones tendinosas en las que la mayor percepción del estímulo mecánico a la presión se transforma en dolor. Las causas por las que esto ocurre son desconocidas, siendo probable que coincida la interacción de múltiples factores.
Hay investigadores que entienden que los mecanismos actuantes son periféricos, otros creen que están instalados a escala central. En este caso, los factores psicológicos, trastornos del sueño y el dolor crónico serían la raíz del problema.
Se han realizado innumerables investigaciones para encontrar la causa desencadenante de esta enfermedad, pero se ha tropezado con diversas dificultades que pasamos a comentar a continuación.
La causa de la fibromialgia es desconocida pero se conocen algunos desencadenantes, como por ejemplo infecciones virales o bacterianas, algún accidente u otra enfermedad simultánea como artritis reumatoide, lupus o hipotiroidismo
Resultados dispares
Se han encontrado resultados dispares cuando se administra en el espacio epidural suero salino, fentanilo y lidocaína.
Mediadores
No hay resultados concluyentes cuando se ha evaluado el papel de la bradiquinina, histamina, potasio, prostaglandinas y sustancia P como mediadores en la fibromialgia.
Cambios patológicos
Se ha sugerido la presencia de cambios patológicos en músculos sin poderse comprobar.
Relajación muscular
Un hallazgo frecuente es la dificultad de los enfermos de fibromialgia en la relajación muscular, pero la determinación de valores sanguíneos de enzimas musculares y los estudios electrofisiológicos han sido rigurosamente normales.
Cambios microcirculatorios
Se ha prestado atención a los procesos microvasculares. En cualquier caso, las alteraciones no son suficientes para producir cambios microcirculatorios capaces de desencadenar problemas isquémicos musculares sintomáticos.
Implicación muscular
Parece descartado que existan factores periféricos locales o generalizados capaces de explicar la implicación del músculo en la patogenia de esta enfermedad, debido al desuso o a alteraciones en la microcirculación, más que a una miopatía primaria, pues las enzimas musculares, así como los estudios electrofisiológicos realizados en pacientes con fibromialgia, son normales o al menos no diferentes de personas sedentarias.
Espectroscopia y ejercicio
No hay diferencias significativas en estudios realizados en fibromialgia con espectroscopia RM en reposo y tras ejercicio.
Triptófano
A pesar de que en pacientes con fibromialgia se han encontrado concentraciones inferiores de ácido 5-OH-indol acético en el líquido cefalorraquídeo que señala la posible implicación de la afección de la formación de la serotonina a escala central en la patogenia de la fibromialgia, y teniendo en cuenta que la serotonina es un producto metabólico del aminoácido esencial triptófano, la administración de dietas ricas en triptófano o su administración oral no mejoran la enfermedad, como tampoco lo hacen los fármacos inhibidores preferenciales de la recaptación de serotonina.
Incidencia de la sustancia P
Las concentraciones séricas de sustancia P son normales en la fibromialgia. La anomalía más llamativa encontrada hasta la fecha en esta enfermedad es un incremento marcado en el líquido cefalorraquídeo. No se ha encontrado correlación entre las concentraciones de sustancia P y la intensidad del dolor.
Gen de la serotonina
Se han descrito alteraciones en el genotipo de la región reguladora del gen de la serotonina. Los pacientes con fibromialgia tienen un significativo aumento del tipo S/S del gen transportador de 5-HT en comparación con sujetos sanos. Se han encontrado cambios cíclicos en la intensidad de dolor provocado por la presión en los TP, en coincidencia con los ciclos menstruales de la mujer. Se han encontrado anticuerpos antiserotonina en el 75% de los pacientes con fibromialgia. También se han encontrado concentraciones altas de anticuerpos para gangliósidos y fosfolípidos. La presencia de estos anticuerpos es de difícil explicación y esto permite especular con el concepto de estar ante una enfermedad autoinmune ligada al sistema neurovegetativo. En cualquier caso, el significado de la presencia de estos anticuerpos aún está en estudio, aunque es probable que su presencia esté relacionada con el trastorno de recaptación de 5-HT. La presencia de anticuerpos frente a 5-HT explicaría la asociación entre los bajos valores sanguíneos y las altas dosis que se aprecian en el músculo en la fibromialgia y la clara influencia que han demostrado en la hiperalgesia y el dolor local. Esto, de todos modos, no sirve para explicar los síntomas de la fibromialgia en su totalidad.
Hiperactividad y otras alteraciones
Muchos de los síntomas que se describen en la fibromialgia indican una hiperactividad del sistema nervioso simpático. Se ha demostrado un incremento de noradrenalina. También se ha descrito una sensibilidad demostrada al vasoespasmo inducida por frío que se correlaciona con concentraciones elevadas de receptores alfa-2-adrenérgicos en pacientes con fibromialgia. También se ha descrito un descenso en la saturación de oxígeno a escala distal durante la noche, de manera que los pacientes con fibromialgia pasan más tiempo con saturaciones por debajo del 90% que un grupo control. Esta alteración podría estar determinada a escala vascular y podría tener implicaciones evidentes.
Factores precipitantes
Se han descrito factores precipitantes de la fibromialgia tales como enfermedades virales, infección por HIV, virus de la hepatitis C, enfermedad de Lyme, traumatismos físicos, choques emocionales o suspensión esteroide y mujeres que han sufrido violaciones o partos no deseados.
Trastornos del sueño
Los trastornos del sueño han sido involucrados en la patogenia del síndrome fibromiálgico. La posible explicación ofrecida para la conexión entre trastornos del sueño y dolor ha sido la implicación de modificaciones en la tasa o función de determinados neurotransmisores con acción común sobre el sueño y la percepción del dolor.
Tratamiento antiestrés
Las expectativas terapéuticas respecto al tratamiento antiestrés para enfermos de fibromialgia no han resultado de especial utilidad.
DHEA
La deficiencia de dehidroepiandrosterona (DHEA) es otro potencial mediador en la patogenia de la enfermedad. Se han encontrado deficiencias de DHEA y testosterona en mujeres portadoras de fibromialgia. La DHEA es deficitaria tanto en mujeres pre como posmenopáusicas, mientras que la testosterona sólo en mujeres premenopáusicas. Las concentraciones de DHEA en sangre son un buen indicador de la función adrenocortical, señalando que la producción androgénica está muy disminuida en mujeres con fibromialgia. Esto se correlaciona con la presencia de dolor y nivel de masa ósea, siendo el principal causante de osteoporosis en mujeres con fibromialgia. El déficit es mayor en mujeres obesas.
TRH
Se han realizado otros estudios endocrinológicos en fibromialgia que han demostrado concentraciones basales diurnas normales en prolactina, pero con aumento en respuesta a la hormona liberadora de tirotropina (TRH).
Hormona del crecimiento
Se ha estudiado la relación de la fibromialgia con la hormona del crecimiento (GH) pues se sabe que más del 80% de la producción total diaria de hormona se secreta durante la fase 4NREM del sueño, que como se sabe está alterada en los pacientes con fibromialgia. La GH tiene una función crítica en la homeostasis y reparación del músculo, deficiente en la fibromialgia. Se han encontrado concentraciones séricas bajas en GH basal. Como consecuencia, está disminuida la acción anabólica y trófica de recuperación y reparación del músculo, generando fatiga fácil tras el ejercicio, percepción de disminución de fuerza muscular y sensación permanente de abatimiento.
Umbral del dolor
De forma indirecta, la disminución de GH puede tener influencia en la calidad del sueño y, por tanto, en la percepción dolorosa. Está demostrado que hay relación entre el sueño y el umbral doloroso pues la hiperalgesia se acompaña de un sueño poco eficaz y de mala calidad, con fuertes alteraciones de inducción y conciliación.
Por todo lo anterior se puede deducir que la fibromialgia es la respuesta a un concepto multifactorial que genera un déficit en cascada de diferentes sistemas y sustancias, con trastornos en la esfera afectiva y vegetativa y con posible implicación genética.
Psicopatología
De todo lo expuesto anteriormente, se concluye que la fibromialgia no es una enfermedad del músculo. Tampoco es una enfermedad psiquiátrica, puesto que un 40% de los pacientes no tienen depresión ni otros síntomas psíquicos y en los pacientes que tienen depresión ha de ser considerada como una consecuencia de su fibromialgia y no su causa.
La psicopatología en los pacientes con fibromialgia es fundamental debido a que todos los autores consultados están de acuerdo en la existencia de factores psicológicos y psicosociales en el proceso.
La relación de la fibromialgia con diversos trastornos psiquiátricos es indudable. Es incuestionable que los pacientes de fibromialgia muestran depresión, ansiedad, fatiga, insomnio, irritabilidad, falta de concentración, desinterés, apatía, hipocondría, cefaleas, dispepsia y preocupación por la normalidad de las funciones fisiológicas. La presencia simultánea de muchos síntomas (incluso todos a la vez) parece abogar que estemos ante un cuadro psiquiátrico, hecho que se revalida en los pacientes que muestran altas escalas de depresión, hipocondrías y somatización.
La psicopatología presente en la fibromialgia, como en otras enfermedades crónicas, está ligada en su aparición y en su curso a factores que dependen tanto de la intensidad del dolor y de la evolución del proceso como de factores sociodemográficos, psicosociales y de actitud.
La propia sintomatología dolorosa y sus características explican parte de las alteraciones psicopatológicas, en especial la depresiva, en la fibromialgia. La intensidad del dolor actual puede estar ligada directamente con el grado depresivo.
La psicopatología en los pacientes con fibromialgia es fundamental debido a que todos los autores consultados están de acuerdo en la existencia de factores psicológicos y psicosociales en el proceso
El comportamiento patológico consiste esencialmente en: sensación de mala salud, pesimismo, catastrofismo, apatía, desánimo, desinterés con ausencia de incentivos vitales, relación psicosocial y familiar deficitaria, trastornos de relación sexual, irritabilidad y alto grado de incapacidad.
Es evidente que los aspectos psicosociales van a influir en la evolución del proceso. Otros factores influyentes son el estado mental, el nivel cultural, el apoyo familiar y la influencia de medios económicos o todos a la vez.
Junto a estas variables aisladas y reconocibles procedentes del entorno social y familiar se debe tener en cuenta las que dependen del propio sujeto, de la propia persona. Va a ser la adaptación a cada situación, el cómo percibe, el cómo siente y qué significado tiene cada variable externa para cada individuo lo que determinará la respuesta al dolor, su expresión psicopatológica.
Tratamiento farmacológico
El tratamiento farmacológico de la fibromialgia está dirigido a mejorar la calidad del sueño y a reducir el dolor.
El paciente con fibromialgia ha de ser incluido en un programa multidisciplinario en el que se deben tener en cuenta una serie de preceptos básicos y realizar un planteamiento integral y particular según cada caso, teniendo en cuenta la gravedad y las consecuencias de los síntomas de cada paciente. Es necesario descartar la posible influencia de enfermedad psíquica.
Para el tratamiento de la fibromialgia se prescriben una gran variedad de analgésicos y antiinflamatorios. Existen enfermos que precisan de otros tratamientos como la infiltración local con un anestésico (procaína al 1%) o una mezcla de anestésico y corticoide en los puntos dolorosos, fisioterapia, ejercicios, calor o masajes.
Potenciadores de las concentraciones de serotonina
Se cree que las alteraciones del sueño tan habituales en sujetos con fibromialgia son un factor importante en los síntomas de la enfermedad. Por eso, a veces se prescriben medicamentos que potencian las concentraciones de serotonina, que es un neurotransmisor modulador del sueño, dolor y respuesta inmunológica.
Antidepresivos tricíclicos
Una de las consecuencias del desconocimiento de la etiopatogenia de esta entidad patológica es el enorme número de fármacos estudiados, de los que sólo una minoría ha mostrado cierta efectividad, aunque no completa.
Varios medicamentos han sido utilizados para mejorar la calidad del sueño profundo en la fibromialgia, pero los que han obtenido mejores resultados hasta el momento son los antidepresivos tricíclicos. Éstos actúan inhibiendo la recaptación de serotonina a escala central, además de tener un efecto analgésico intrínseco que puede estar relacionado con una potenciación de los efectos analgésicos de las betaendorfinas a escala hipotalámica. Los más utilizados son la amitriptilina asociada a un relajante muscular de acción central, la ciclobenzaprina. Ambos han sido hasta el momento los fármacos que han obtenido mejores resultados en el tratamiento de la fibromialgia.
La amitriptilina, en dosis única nocturna de 25-50 mg, una dosificación muy inferior a la utilizada habitualmente en los cuadros depresivos, ha demostrado ser capaz de mejorar el dolor, la rigidez matutina, el sueño y la fatiga, sin disminuir de forma significativa el número de puntos dolorosos. Interfiere en la recaptación de serotonina, tiene una acción directa sobre la fase IV del sueño y posee una acción analgésica central que podría estar relacionada con los opioides endógenos, habiéndose postulado como posibles mecanismos de acción del fármaco en el síndrome fibromiálgico.
El tratamiento se inicia con dosis bajas para intentar minimizar los efectos indeseables (sequedad de boca, estreñimiento, aumento de peso). Si los antidepresivos tricíclicos no han sido eficaces en pocas semanas, no debe insistirse en su administración.
La ciclobenzaprina en dosis de 10-30 mg por la noche o dividido durante el día en dosis es un fármaco similar a la amitriptilina, con propiedades relajantes musculares. Mejora el dolor, la fatiga y el sueño y disminuye los puntos dolorosos. Alcanza su máximo efecto en unas 2 semanas después de haberse iniciado su administración. Parece eficaz en la fibromialgia infantil a una dosis media de 12,75 mg al día.
La doxepina se administra a dosis de 10 a 75 mg y tiene acción sedante similar a la amitriptilina, destacando su acción antihistamínica.
Las benzodiazepinas también pueden ser útiles. Un riesgo del tratamiento con estos fármacos es la dependencia, por lo que requieren un control riguroso. El alprazolam se utiliza en dosis de 0,25 a 1,5 mg por la noche, teniendo marcada acción ansiolítica.
Los antidepresivos inhibidores de la recaptación de la serotonina, como fluoxetina o paroxetina, a dosis de 20 mg diarios, pueden tener efectos beneficiosos en algunos pacientes. Los resultados de los estudios son contradictorios, por lo que suele aconsejarse su utilización cuando existe trastorno depresivo asociado.
El tetrazepam es un derivado benzodiazepínico, de acción miorrelajante específica, que se considera alternativa válida siempre y cuando se emplee en períodos breves de tiempo.
AINE
No han demostrado su eficacia en la reducción del dolor de la fibromialgia primaria empleados aisladamente. Mejora su uso cuando se combinan con amitriptilina y alprazolam.
Corticoides
Están contraindicados por su acción miopática y porque provocan una reducción del umbral del dolor.
Analgésicos
Puede ser de utilidad puntual la administración de analgésicos como el paracetamol con o sin codeína, el ketorolaco, tramadol (se une a los receptores opioides del cerebro, de manera similar a la codeína, eleva la concentración de neurotransmisores, serotonina y norepinefrina e inhibe su recaptación de forma parecida a la amitriptilina).
Debe ser evitada la administración prolongada de codeína y sustancias similares, pues utilizadas durante períodos de tiempo prolongados disminuyen las endorfinas que el propio organismo produce.
Los analgésicos se han mostrado más eficaces que los AINE en el tratamiento del dolor.
Combinaciones
En general, el tratamiento farmacológico a largo plazo es poco efectivo, aunque es posible que el uso combinado de dos o más fármacos pueda producir mejores resultados de los que se consiguen con un fármaco exclusivamente.
Tolerancia al dolor
Suele ser útil explicar al paciente que la fibromialgia consiste en un estado de menor tolerancia al dolor. Además, se debe informar al paciente de cuáles de sus síntomas son debidos a la fibromialgia y cuáles no.
Fisioterapia
Debe incluirse tratamiento físico y rehabilitador. Esta modalidad de tratamiento varía en función del tipo e intensidad de la clínica de cada paciente. Clínicamente los aspectos son el dolor, la disfunción tisular y la discapacidad secundaria al dolor.
Es importante la relajación del paciente; cualquier procedimiento sirve, pero lo más habitual es el ejercicio aeróbico o la natación, entre otros. La práctica de este ejercicio tiene que resultar satisfactoria y que permita al paciente desconectar del círculo vicioso que es el dolor. Se debe hacer hincapié en que cada enfermo de fibromialgia es diferente, por lo que cada tipo de ejercicio debe ser estudiado para él.
No hace falta realizar ejercicios sofisticados. Andar a buen paso, trotar, pedalear, nadar, bailar, esquiar, caminar por el campo, practicar los deportes a los que se tenga afición o hacer gimnasia o pesas ligeras, pueden mejorar la capacidad de tolerancia al dolor, el humor y facilitar el sueño reparador. En cualquier caso, debe empezarse poco a poco, tanteando la capacidad de la persona y su tolerancia al ejercicio. Cada sesión debe precederse de ejercicios más lentos y suaves, de calentamiento de baja intensidad a realizar durante 5 minutos. Después se practica la actividad principal durante 20 minutos y se finaliza aminorando el ritmo en los últimos 3 minutos. Siempre es importante planificar el tiempo, pues los pacientes con fibromialgia no tienen la misma capacidad y pueden cansarse unos más rápidamente que otros.
El tratamiento debe ser individualizado y adaptado al paciente, siendo imprescindible su participación activa y contar con un entorno adecuado. El tratamiento mediante ejercicios aeróbicos en los pacientes con fibromialgia mejora algunos de los parámetros de su cuadro clínico mientras están siendo sometidos a una terapia física de entrenamiento. Cuando cesa esta etapa, los pacientes empeoran en los parámetros clínicos aunque sigan manteniendo un nivel de forma física significativamente superior al que tenían antes de comenzar con el tratamiento, incluso durante períodos de un año.
Los masajes suelen ser muy apreciados por los pacientes. Son más eficaces realizados consecutivamente con calor, pues estos procedimientos incrementan el flujo sanguíneo al músculo proporcionando relajación y mejorando la flexibilidad. La cura termal balnearia proporciona estos efectos a través del descanso físico y psicológico más la aplicación del calor y/o ejercicio.
Psicoterapia
Los factores psicológicos desempeñan un papel importante tanto en el inicio como en el mantenimiento de la fibromialgia. No existe ninguna terapia psicológica que haya demostrado una clara eficacia en el tratamiento de la fibromialgia, sino que la mejoría se observa cuando se llevan aparejados tratamientos clínico y afectivo de los pacientes.
Hay todo un grupo de terapia de tipo natural que se está probando pero aún no ha demostrado óptimos resultados.
Fitoterapia
Se han dado casos en los que se emplea la fitoterapia para aliviar los síntomas de la fibromialgia, empleando plantas como el arcaocito, la ornaria, el fresno, el batoll, el enebro y el aciano.
Recomendaciones generales
Hay que hacer énfasis en la naturaleza benigna del proceso. En la actualidad se cree que la ansiedad y la depresión pueden no ser la causa sino la consecuencia de un padecimiento doloroso crónico. Sin embargo, aunque estas alteraciones no son la causa del dolor, sí es cierto que cuando existen, si no se tratan, será más difícil el tratamiento de los síntomas de fibromialgia. Se debe explicar el tratamiento y los efectos secundarios que éste puede generar, ya que algunos pacientes no entienden que se les prescriba un antidepresivo para el tratamiento del sueño.
Las correcciones posturales suelen ser eficaces. También se han demostrado eficaces algunas técnicas de relajación como las utilizadas en el yoga.
Se han dado casos en los que se emplea la fitoterapia para aliviar los síntomas de la fibromialgia, empleando plantas como el arcaocito, la ornaria, el fresno, el batoll, el enebro y el aciano
Apoyo emocional
El papel de las asociaciones de enfermos de fibromialgia es incuestionable. En España ya están creadas en casi todas las provincias con excelentes resultados, ya que agrupar a los enfermos y a sus familiares significa tanto una fuente de aliento como una opción para ganar claridad en su enfermedad y un motivo para intercambiar experiencias y crecer emocionalmente. En la fibromialgia este papel es importante gracias a la ayuda humana de contacto y de información que pueden obtener: evitar el aislamiento, expresarse y manifestarse en un entorno común, poder intercambiar opiniones y puntos de vista, y hacerse oír por la sociedad.
Papel de la atención primaria
El paciente fibromiálgico es un paciente que mayoritariamente debe ser tratado en el ámbito de la atención primaria por varios motivos: la patología que presenta es benigna y no requiere pruebas complementarias sofisticadas para su diagnóstico, es un enfermo que requiere un médico de referencia accesible y que pueda establecer una relación longitudinal a largo plazo y porque nadie como el médico de familia tendrá un conocimiento integral del paciente en su entorno que permita entender y evaluar su problemática. Es cierto que el abordaje del fibromiálgico es multidisciplinario y que especialistas como el reumatólogo, el psiquiatra, el rehabilitador y otros puedan tener un papel en el manejo de estos casos, pero la piedra angular alrededor de la cual debe girar la atención del enfermo con fibromialgia es el médico de atención primaria.
Conclusiones
La fibromialgia es una enfermedad que se manifiesta como un proceso doloroso crónico generalizado no articular, con afección predominante de los músculos y que presenta una exagerada sensibilidad en múltiples puntos predefinidos, sin alteraciones orgánicas demostrables. Aún no se ha encontrado ninguna alteración anatomopatológica o bioquímica suficientemente clara que permita validarla como entidad clínica propia.
En la actualidad se cree que el síndrome de fibromialgia es un trastorno de los mecanismos de percepción del dolor que condicionan a una hiperalgesia a estímulos mecánicos. Los criterios diagnósticos incluyen la existencia de 11 o más de 18 puntos sensibles (definidos como dolor moderado o grave) en presencia de un dolor generalizado de más de 3 meses de evolución.
La psicopatología en los pacientes de fibromialgia es fundamental debido a que está comprobada la existencia de factores psicológicos y psicosociales en el proceso, siendo una condición asociada y no la causa del proceso.
No se conoce un tratamiento real y efectivo. El uso de amitriptilina, asociado en ocasiones a ciclobenzaprina, puede ofrecer mejoría del cuadro clínico. El concepto de fibromialgia deberá ir evolucionando con el tiempo, y se supone que dentro de unos años no se ajustará a lo que se conoce en la actualidad. Tal vez en el futuro forme parte de un cuadro sindrómico más amplio o, por el contrario, tal vez se identifiquen subgrupos de enfermos más específicos, todo depende de lo que la ciencia pueda avanzar para garantizar su identificación y curación. *
Bibliografía general
Alarcón GS, Bradley LA. Advance in the treatment of fibromyalgia: current status and future directions. Am J Med Sci 1998;48;213-8.
Bordas JM. Abordaje del síndrome fibromiálgico. Fibromialgia 1996;3(9).
Conferencia de Camino A, De Madre M, Ruiz M, Altarriba E, Monfort J. Comisión Organizadora de la Fundación de Fibromialgia, Fibrobaix. Viladecans (Barcelona): 11 de mayo de 2002.
Conferencia Internacional sobre Fibromialgia. Fame 2000. Los Angeles (California, EE.UU.).
Conferencia-Coloquio a cargo de Rodríguez Arboleya L, Tranche S, Llames R, Blasi A. Jornadas de Fibromialgia. Asociación de Asturias de Afectados de Fibromialgia. Oviedo: 18 de mayo de 2002.
Datos obtenidos de la Asociación de Fibromialgia de la Comunidad de Madrid (AFIBROM).
Diario de Sesiones del Congreso de Diputados de España. Comisión de Sanidad y Consumo, 2000,50,1051-54. N.º de Expediente: 161/000018.
Doherty M, Jones A. ABC of rheumatology: fibromyalgia sindrome. BMJ 1995;310:86-9.
Fibromialgia. Reunión de Expertos. Cátedra Extraordinaria del Dolor. Fundación Grünenthal. Universidad de Salamanca. Junio de 2001.
Fitter J. Fibromialgia: diagnóstico y tratamiento. Jano 1999;1291.
Frederick W, et al. Criteria for the classification of fibromyalgia: report of a multicenter criteria. The American College of Rheumatology 1990. Committee Arthritis & Rheumatism 1990;33(2)160-72.
Hong CZ. Current research on myofascial trigger points-pathophysiological studies. J Muskuloeskeletal Pain 1999;7(1-2):121-9.
http://www.fibromialgia.org.
Molina JJ. Tratamiento de la fibromialgia. Salud Rural 1997;14(11).
Paulino J, Mulero J, Peña A. Fibromialgia. Guía de Información. AFIBROM.
Rossy LA, Buckelew SP, Dorr N. Ameta-analysis of fibromyalgia treatment interventions. Ann. Behav Med 1999;21(2):180-91.
Ruiz R, Muñoz M. Dolor crónico musculosquelético generalizado. ¿Fibromialgia, además? Fibromialgia 1996;3(9).
Simons DG. Diagnostic criteria of myofascial pain caused by trigger points. J Musculoeskeletal Pain 1999;7(1-2):111-20.
Usón J. Fibromialgia. Jano 1996;1158.
Wolfe F, Ross K, Anderson J, Jon Russell I, Herbert L. The prevalence and characteristics of fibromyalgia in the general population. Arthritis Rheum 1995;38:19-28.