Un síndrome de dolor osteomuscular generalizado
La fibromialgia es un síndrome que se caracteriza por lapresencia de dolor osteomusculargeneralizado, fatiga e insomnio,sin alteraciones orgánicasdemostrables. En el presentetrabajo se abordan lascaracterísticas, clasificación,clínica, diagnóstico y tratamientode la fibromialgia, unaenfermedad cuyo reconocimientotardío ha dificultado su abordaje.
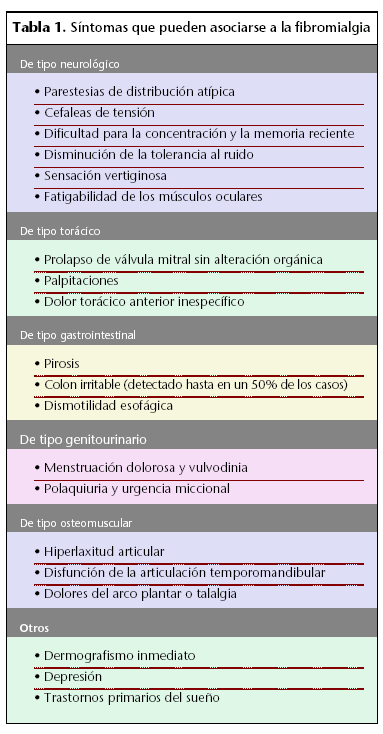
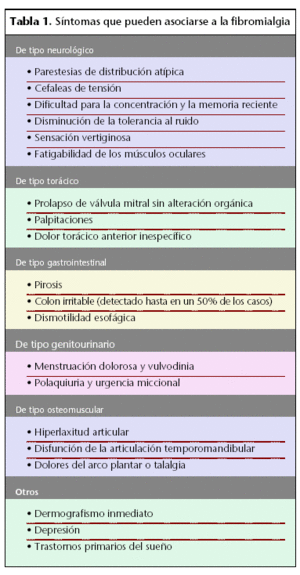
En 1992 la fibromialgia fue definida como un estado doloroso no articular, que afectaba predominantemente a los músculos. Estas características principales fueron enunciadas como dolor generalizado y una exagerada sensibilidad en múltiples puntos predefinidos. Típicamente se asocia con fatiga persistente, sueño no reparador, rigidez generalizada que, frecuentemente, se acompaña de otros síntomas corporales (tabla 1). Se diagnostica a través de unos criterios clínicos establecidos. Su etiología aún es desconocida, si bien se postulan causas relacionadas con la modulación del dolor, los trastornos del sueño, neuroendocrinos y psicológicos, entre otros. Según el estudio EPISER, recientemente publicado, la prevalencia estimada en la población española mayor de 20 años es del 2,3% (predomina en una relación de 21 a 1 en el sexo femenino), en la que se encuentra un pico de prevalencia entre los 40 y los 49 años de edad. Según estudios longitudinales, el proceso tiende a la cronicidad y provoca un grado importante de discapacidad y alteración de la calidad de vida. Múltiples tratamientos han sido ensayados sin que ninguno haya demostrado una clara eficacia a largo plazo. Utilizando una aproximación biopsicosocial, varios autores han considerado que la discapacidad provocada por el dolor está determinada no sólo por la enfermedad de base, sino que intervienen también factores emocionales, cognitivos y ambientales. Un tratamiento multidisciplinario, donde se combina la atención reumatológica clásica con la psicoterapia cognitivo-conductual y la rehabilitación física, junto con el seguimiento farmacoterapéutico y la comprensión desde la farmacia, puede redundar en una mayor eficacia terapéutica. Se han descrito diversos factores desencadenantes: enfermedades virales, traumatismos, conflictos personales, situaciones estresantes o crisis sociofamiliares (embarazo, nacimiento de los hijos) que tampoco presentan una clara relación causal con el síndrome. Persiste aún la controversia sobre la relación entre el síndrome fibromiálgico y las alteraciones psicosociales asociadas, especialmente la depresión, y cobran importancia las complejas implicaciones de factores psicológicos, sociales y familiares, que participan en el desarrollo y modulación del dolor crónico.
Clasificación
Clásicamente, la fibromialgia se ha subdividido en tres subgrupos:
Fibromialgia primaria
Este subgrupo lo forman los pacientes que presentan dolor osteomuscular generalizado y múltiples puntos sensibles (tender points) en ausencia de otra afección que permita explicar sus síntomas.
Fibromialgia concomitante
Es la asociada a otra afección que puede explicar sólo parcialmente los síntomas. Así, en un paciente con artrosis se puede explicar su dolor localizado, pero no el dolor difuso. Se ha demostrado que estos pacientes no difieren de los que presentan una fibromialgia primaria.
Fibromialgia secundaria
Es la fibromialgia que tiene lugar junto a otra afección subyacente y que, probablemente, es su causa. Se suele observar que cuando la enfermedad subyacente mejora, los síntomas de la fibromialgia también mejoran e incluso pueden llegar a desaparecer. Existen casos bien documentados de fibromialgia asociada con hipotiroidismo, polimialgia reumática, polimiositis, mieloma, brucelosis o adenoma tiroideo.
En 1992, Grenfield propuso añadir a esta clasificación el término de fibromialgia reactiva en aquellos pacientes en quienes se puede identificar un episodio específico (traumatismo, cirugía, infecciones) anterior al inicio de la enfermedad. Sin embargo, y a pesar de estos intentos de subclasificar a los pacientes con fibromialgia, desde el estudio multicéntrico del Colegio Americano de Reumatología para la definición de los criterios de clasificación de la fibromialgia, se considera que estos subtipos son indistinguibles en sus características clínicas, por lo que se sugirió que se abandone, en el diagnóstico, la distinción entre los distintos tipos de fibromialgia. De esta forma, el diagnóstico de la enfermedad será válido con independencia de otros diagnósticos asociados.
Clínica
El motivo principal de consulta es el dolor. Las personas con fibromialgia no se encuentran bien y consultan por dolor generalizado y mialgias de localización imprecisa. El problema suele instaurarse de una forma progresiva. Generalmente, el paciente no recuerda el momento de inicio de las molestias y, al preguntar por la duración de los síntomas, la respuesta suele ser que este problema lo presenta «desde hace años». A menudo utiliza expresiones estereotipadas como «me duele todo» o «desde la cabeza a los pies». El dolor es difuso, intenso, profundo, de características difíciles de definir y se acentúa en la región cervidorsal y supraclavicular. Suele agravarse con el ejercicio físico intenso, con el frío y con las situaciones de estrés emocional. El paciente se queja de astenia, fatiga y malestar general. Es frecuente que estas personas refieran también otras molestias, caso de sensación de tumefacción y rigidez matinal de las manos, parestesias y disestesias en las manos, dificultad para conciliar el sueño y sueño no reparador. A pesar de todo este cortejo de síntomas, llama la atención la conservación del apetito y el buen estado general.
Otros rasgos que suelen presentar son colon irritable, cefalea tensional, precordialgia, palpitaciones, sensación de inestabilidad, dismenorrea, pérdida de memoria, síndrome seco, fenómeno de Raynaud. Para algunos autores, todos estos síntomas formarían parte, con la fibromialgia, de un grupo de trastornos de base afectiva o disfuncional con unos rasgos fisiopatológicos comunes.
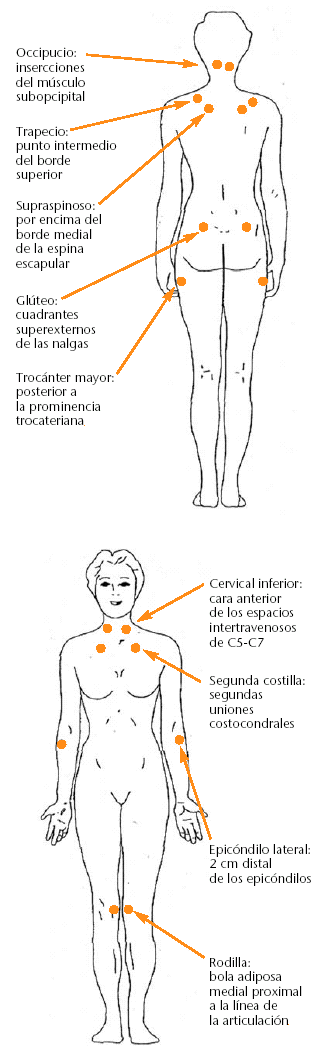
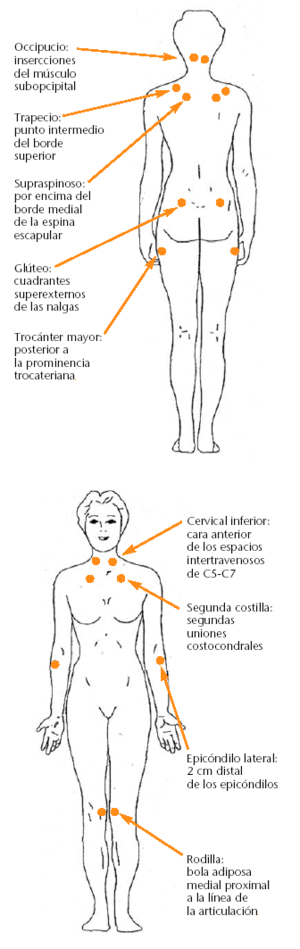
Durante la exploración física, el paciente suele estar en tensión y preocupado. La movilidad articular, el equilibrio muscular y la exploración neurológica son normales en todas las zonas exploradas. Tampoco se aprecian signos de inflamación articular. Existe una hiperalgesia generalizada que se acentúa con la presión sobre las prominencias óseas y zonas de unión musculotendinosas. Son zonas especialmente sensibles las regiones cervical y supraclavicular. Hay 18 puntos o zonas típicas, que se conocen como puntos fibromiálgicos, en los que se puede provocar una respuesta exagerada a la presión profunda (fig. 1). En estos pacientes los resultados en las pruebas de laboratorio son normales, y se incluyen los diferentes reactantes de fase aguda. La existencia en las radiografías de signos degenerativos leves no justifica ni los síntomas ni la incapacidad funcional que refieren. El resto de exploraciones complementarias son normales, o bien sus hallazgos son del todo inespecíficos. Es habitual que las personas con fibromialgia hayan sido sometidas a múltiples pruebas complementarias, muchas veces innecesarias.
Fig. 1. Puntos dolorosos para el diagnóstico de la fibromialgia.
Diagnóstico
El diagnóstico es eminentemente clínico. El cuadro clínico característico, la exploración física compatible y la ausencia o inespecificidad de alteraciones en el estudio analítico y/o radiológico son el fundamento para el diagnóstico (tabla 2). No se dispone de pruebas objetivas de configuración de la fibromialgia.
En la actualidad, los criterios diagnósticos del síndrome fibromiálgico, ampliamente aceptados, son los establecidos en 1990 por un comité del American College of Rheumatology, basados en un estudio de casos y controles realizados en EE.UU. y Canadá. Se fundamentan en la constatación de dos criterios: la presencia de dolor generalizado y la palpación dolorosa en 11 puntos gatillo de 18 posibles (9 pares). La combinación de ambos criterios de esta definición presenta una sensibilidad del 88,4% y una especificidad del 81,1% en el diagnóstico de la fibromialgia.
La exploración de los factores psicológicos, familiares, sociales y laborales del paciente fibromiálgico, realizando una aproximación integral e integradora de éste bajo un modelo biopsicosocial de la enfermedad y no sólo biomédico, nos permitirá una mejor comprensión del paciente fibromiálgico y la posibilidad de ensayar no sólo los tratamientos habituales, sino también otras formas de intervención familiar, social o de relación médico/paciente/enfermedad, que mejoren los cuidados facilitados a estos pacientes.
Diagnóstico diferencial
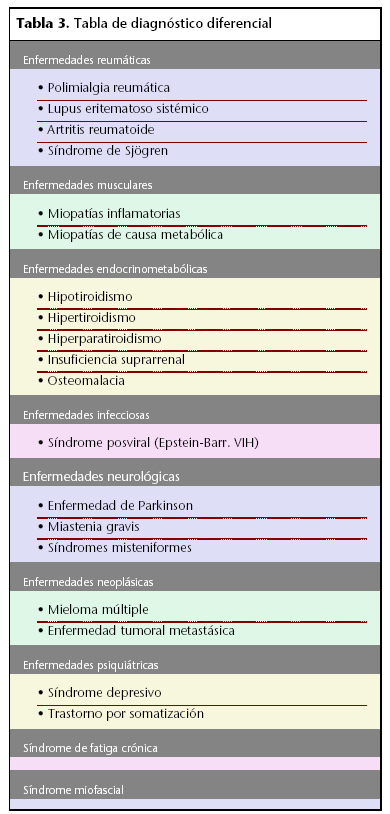
El diagnóstico diferencial (tabla 3) se plantea con diversas enfermedades, generalmente sistémicas, que pueden cursar con dolor crónico y rigidez más o menos generalizada.
La ausencia de datos clínicos sugestivos aportados por una anamnesis cuidadosa, una exploración física detallada y un estudio analítico y radiológico básico permitirá, en la mayoría de los casos, descartar otras entidades reumáticas específicas.
Es frecuente la observación de cambios degenerativos en el estudio radiológico, sin embargo, la falta de correlación entre los síntomas expresados y los datos de exploración física con los hallazgos radiológicos permitirán realizar el diagnóstico del síndrome fibromiálgico asociado al de la artrosis.
Por otra parte, procesos reumáticos específicos incluidos en el diagnóstico diferencial pueden también preceder o acompañar a la fibromialgia (fibromialgia concomitante).
En algunos casos, el diagnóstico diferencial con algunas entidades como el síndrome de fatiga crónica (en pacientes concretos, ambos procesos se encuentran entremezclados, lo que sugiere un mecanismo patogénico común), el síndrome doloroso miofascial regional o el dolor somatoforme se hace difícil, ya que los límites conceptuales de la fibromialgia con estos cuadros no están del todo definidos y, en determinados pacientes, puede superponerse la sintomatología, de forma que el paciente puede ser diagnosticado, en diferentes momentos, de uno u otro cuadro.
La depresión puede preceder o acompañar a la fibromialgia. Debe valorarse como una condición asociada y no como causa del síndrome. Los antecedentes de depresión se encuentran entre el 50-70% de los pacientes fibromiálgicos, sin embargo, sólo un 20% de los pacientes presentan criterios de depresión mayor en el momento del diagnóstico. La presencia de depresión asociada en el paciente fibromiálgico parece contribuir a la decisión de solicitar asistencia médica y una mayor medicalización (estudio especializado) del proceso.
Tratamiento
Un aspecto muy importante en el planteamiento terapéutico de los enfermos con fibromialgia es informar, desde un principio, de forma correcta al paciente sobre el diagnóstico, pronóstico y posibilidades terapéuticas de la enfermedad que presenta. La información debe ser directa, objetiva y acorde con el grado de conocimiento científico que se posee de la enfermedad. El desconocimiento de la etiológica y, por ende, del tratamiento específico no debe ser excusa, en modo alguno, para minimizar el trastorno. De este modo, el paciente puede adaptarse y tener una expectativa adecuada a la enfermedad crónica que presenta. No hay que olvidar que la mayoría de estos enfermos ha recorrido previamente las consultas de numerosos médicos y recibido con demasiada frecuencia respuestas desconcertantes como «esto no es nada» o «son nervios».
En la tabla 4 se muestra, a modo de resumen, los diferentes tratamientos que se aplican y que pasamos a detallar seguidamente.
Tratamiento farmacológico
El desconocimiento sobre la etiología de la fibromialgia imposibilita, por el momento, disponer de un tratamiento farmacológico totalmente efectivo. Se han probado múltiples fármacos, aunque una minoría ha demostrado tener cierta efectividad.
Los antidepresivos tricíclicos clásicos, especialmente la amitriptilina a dosis de 10 hasta 50 mg/día, tomados en dosis única una hora antes de acostarse puede ser eficaz en la mejoría del dolor y del descanso nocturno. En algunos casos resistentes o con sintomatología depresiva asociada, puede ser efectiva la asociación con un inhibidor selectivo de la recaptación de serotonina (ISRS) del tipo fluoxetina, paroxetina o citalopram, a dosis de 20-40 mg/día.
En pacientes con ansiedad manifiesta o con un trastorno de angustia (pánico) asociado puede ser útil asociar alprazolam a dosis de 0,25-0,50 mg cada 8 horas. Estos pacientes con un trastorno de ansiedad también pueden ser tratados con la misma pauta de ISRS, teniendo en cuenta que, en este subgrupo de pacientes, el inicio del tratamiento debe realizarse con dosis menores: 10 mg/día con aumentos cada 3 días hasta dosis efectiva, para evitar un aumento del cuadro de ansiedad o la aparición de crisis de angustia que no favorecería el cumplimiento correcto del tratamiento. Si el insomnio es un síntoma relevante, la administración de 10 mg de zolpidem al acostarse puede resolver el problema.
El uso aislado de analgésicos y antiinflamatorios no esteroideos (AINE) no suele ser demasiado efectivo en el tratamiento del dolor. Puede iniciarse con una pauta fija de 1 g de paracetamol de 3 a 4 veces al día, o con AINE tipo ibuprofeno 400-600 mg/8 horas. El analgésico que parece ser más efectivo es el tramadol, a dosis variables entre 100-400 mg/día. La ciclobenzaprina, en dosis única nocturna o, mejor, en dosis fraccionadas cada 8 h, puede ser un buen complemento para paliar la contractura muscular.
Los analgésicos opioides mayores no suelen ser efectivos en el control del dolor en pacientes con fibromialgia. El resto de fármacos probados, en estos pacientes, no han podido demostrar eficacia.
Tratamiento rehabilitador y físico
Esta modalidad de tratamiento varía en función del tipo y la intensidad de la clínica de cada paciente. Clínicamente, los aspectos de priorización terapéutica son el dolor, la disfunción muscular y la impotencia funcional secundaria al dolor. El tratamiento sintomático de estos enfermos se basa, fundamentalmente, en procedimientos cuyo objetivo es disminuir la hipertonía muscular y conseguir una situación de relajación para paliar el dolor miotendinoso. Interesa actuar de forma concomitante sobre factores conductuales de sobrecarga, y eliminar la aparición de factores exógenos, como el frío, la humedad, la sobrecarga posicional y el estrés. Aunque diversos métodos, como los citados en la tabla 5, se utilizan habitualmente, la técnica física con mayor evidencia de efectividad es la práctica de ejercicio. Se han probado diversos métodos de cinesiterapia y se ha concluido que los pacientes sometidos a ejercicios de fortalecimiento y tonificación, realizados en condiciones aeróbicas, tienen una mejoría del dolor y la fatiga superior a los pacientes controles o a aquellos que realizan ejercicios de estiramiento.
Diversos autores apuntan la posibilidad de que los factores psicológicos puedan desempeñar algún papel, tanto en el inicio como en el mantenimiento de la fibromialgia. El tratamiento psicológico del dolor persigue la modificación del estado emocional y de la conducta con la frivolidad de aumentar la funcionalidad del paciente y mantener sus interacciones sociales. Los tres grandes grupos de intervención en el ámbito psicológico se derivan de la teoría cognitiva de la emoción, que postula la interacción del trinomio cognición/emoción/conducta. Una intervención psicológica completa debe incluir los tres aspectos:
• Programas de modificación del comportamiento. Están dirigidos a aumentar el grado funcional de las tareas cotidianas y están basados en los principios del condicionamiento operante. Su finalidad es el control de los estímulos ambientales y la supresión de los reforzadores del dolor.
• Entrenamiento en técnicas de biofeedback. Se recomienda el entrenamiento en relajación muscular y la utilización de la señal electromiográfica en el entrenamiento con biofeedback, como parte integrante de un abordaje terapéutico más amplio.
• Terapia conductual/cognitiva. Añade, a las técnicas operantes, estrategias cognitivas basadas en la distracción y en la transformación imaginativas del dolor y del contexto.
Programas educacionales
Los programas educacionales tienen como objetivo la mejoría en el afrontamiento de la enfermedad crónica. Mejoran la autoeficacia, salud.
Al igual que en otras enfermedades crónicas, en la fibromialgia se han aplicado conjuntamente con ejercicio físico supervisado, con beneficios sobre la función física, la gravedad del dolor, la función social, el distrés psicológico y la calidad de vida. Estos programas, utilizados en diversos países, han sido variables, oscilando entre 1 y 2 h semanales, durante 6-12 semanas. Se han realizado interactivamente en pequeños grupos de pacientes e incluían aspectos como: dolor (definición y mecanismos fisiopatológicos), información sobre la fibromialgia, tratamiento farmacológico del dolor, estrés, dolor y depresión, estrategias de afrontamiento, entrenamiento, asertividad, estrategias de relajación, importancia del entrenamiento físico, principios ergonómicos en las actividades diarias, entre otros. El ejercicio físico combinado se realiza en sesiones de 30 minutos a 1 hora, con la misma cadencia del programa educacional y se desarrolla de forma aeróbica, dentro de agua o fuera, con aplicación en grupo y ajustando la progresión de forma individual.
Programas terapéuticos multidisciplinarios
El tratamiento de la fibromialgia es más efectivo cuando se asocian varias de las modalidades terapéuticas anteriormente comentadas, especialmente cuando el paciente esté afectado de un síndrome de dolor crónico incapacitante, situación en la que el sufrimiento y la dificultad para realizar el trabajo diario son significativos. Las primeras experiencias abiertas en España, dirigidas al tratamiento multidisciplinar del dolor crónico incapacitante relacionado con fibromialgia, que incluye tratamiento médico, físico, psicológico y ocupacional, parecen aportar resultados muy positivos en pacientes seleccionados.
CONSEJOS DESDE LA FARMACIA
Una atención farmacéutica compleja
El farmacéutico, ante un paciente que se queja de dolor generalizado y que acuda a la oficina de farmacia regularmente sin que mejore su dolor, debería remitirlo al médico para que valorara si se trata de fibromialgia.
Vigilar que, de la medicación que toma el paciente, no haya interacciones entre fármacos. Aconsejar el seguimiento farmacoterapéutico y el SPD si se trata de un paciente polimedicado.
Tranquilizar al paciente, puesto que el futuro respecto al tratamiento de la fibromialgia es esperanzador, ya que las investigaciones sobre la enfermedad están progresando con rapidez.
Conviene hacer ver al paciente que el protagonista de su posible mejoría radica mucho en sí mismo. En la mayoría de ocasiones, el reconocimiento de la enfermedad por sí sola, evitando negarla o atribuir los síntomas «a los nervios», ya es una forma de terapia.
Recordar al paciente que la terapia con ejercicio de relajación produce mejoría global, sobre todo aumentando la tolerancia del dolor.
Es muy importante transmitir al paciente la comprensión de su enfermedad y crear la empatía necesaria para que se sienta atendido, tanto médica como farmacéuticamente. Hay que enfatizar la cronicidad y benignidad del cuadro. Se ha de tener en cuenta que la pieza clave de la terapia no farmacológica es la educación sanitaria del paciente, junto con las terapias cognitivo/conductuales.
Bibliografía general
Bosch E, Sáenz N, Valls M, Viñolas S. Estudio de la calidad de vida en pacientes con fibromialgia: impacto de un programa de educación sanitaria. Aten Primaria 2002;30(1):16-21.
Collado A, Alijotas J, et al. Documento de consenso sobre el diagnóstico y tratamiento de fibromialgia en Cataluña. Med Clin (Barc) 2002;118(19):745-9.
Fiter J. Fibromialgia: diagnóstico y tratamiento. Jano 1999;56(1291);48-54.
Galgo A, Sánchez-Montero M, Cabrera R. Diagnóstico de la fibromialgia. Jano 2002;62(1422);63-6.
Gelmans SM, Lera S. Caballero F, López MJ. Tratamiento multidisciplinario de la fibromialgia. Estudio piloto prospectivo controlado. Rev Esp Reumatol 2002;29(7):323-9.
Salcedo I, Carretero MB, Mascías CA, Herrero M, Sánchez AB, Panadero FJ. Fibromialgia. Panorama Actual Me 1999;23(228): 760-5.
Sedó R, Anconchea J. Una reflexión sobre la fibromialgia. Aten Primaria 2002;29(9):562-4.
Soriano E, Gelado MJ, Girona MR. Fibromialgia: un diagnóstico cenicienta. Aten Primaria 2000;26(6):415-8.
Uceda J, González MI, Fernández C, Hernández R. Fibromialgia. Revista de Reumatología 2000;27(10):414-6.