Tipos, diagnóstico y tratamiento
Todas las enfermedades de transmisión sexual (ETS) han presentado un incremento importante en el mundo, debido principalmente a la liberalización de las costumbres que los métodos anticonceptivos eficaces han propiciado. En el presente trabajo se abordan las características de los diferentes tipos de ETS, su diagnóstico y su tratamiento.
Dentro de las ETS se encuentran la sífilis, gonococia, chancro blando, linfogranuloma venéreo, uretritis inespecífica, herpes genital tipo 2, uretritis y vaginitis por tricomonas y condilomas. Sin embargo, también hay que incluir otras enfermedades en las que la vía sexual puede constituir el mecanismo de transmisión, aunque se puede propagar por otras vías como es el caso de candidiasis, herpes genital tipo 1, hepatitis B, infección por Citomegalovirus y virus de la inmunodeficiencia humana. Deben considerarse como ETS las infecciones transmitidas por prácticas sexuales orales y anales como hepatitis A, salmonelosis, shigelosis, amebiasis, giardiasis, criptosporidiasis y otras, y las que pueden canalizarse a través de contacto sexual, como es el caso de la infección por Streptococcus agalactiae, Gardenella vaginalis, Mobiluncus spp., pediculosis y sarna.
El diagnóstico etiológico de las ETS se basa en la sintomatología o en la conducta sexual del paciente. Conviene abarcar el máximo número de posibilidades en el análisis microbiológico, sin olvidar la importancia de instruir al paciente sobre la necesidad de tratar a su pareja para que los resultados del tratamiento sean efectivos.
La mayoría de las ETS se localizan en los genitales o zonas adyacentes y se pueden diagnosticar a partir del exudado uretral, vaginal o endocervical.
Tipos de ETS
Gonococia
La gonococia o gonorrea es una infección causada por Neisseria gonorrhoeae, diplococo gramnegativo con morfología de grano de café, que se transmite por vía sexual. El microorganismo coloniza las superficies de las mucosas tales como: uretra, cérvix, ano, faringe y conjuntiva. El espectro clínico va desde una infección leve, hasta septicemia.
En el varón es frecuente la uretritis anterior aguda, caracterizada por una inflamación de la uretra bastante dolorosa y con supuración abundante. El cuadro clínico remite sin tratamiento a los 2 meses, pero también puede propagarse por vía ascendente y ocasionar prostatitis, vesiculitis, linfangitis y epididimitis.
En la mujer, las manifestaciones suelen ser inespecíficas. La sintomatología que podemos encontrar comprende leucorrea, disuria y prurito.
Las localizaciones extragenitales tienen relación con prácticas sexuales específicas. La forma anorrectal presenta una clínica asintomática o se manifiesta por dolor en la defecación, secreción y hemorragia. La forma orofaríngea, sólo en casos contados, aparecen molestias locales o amigdalitis febril. La forma conjuntival es propia de los recién nacidos contaminados en el canal del parto (oftalmia neonatorum), aunque también se produce en adultos, con enrojecimiento de la conjuntiva, supuración y queratitis. La infección diseminada afecta al 1-3% de los pacientes, en forma de exantema maculopapular, fiebre, dolor articular, iritis y mialgias.
Sífilis
Es una enfermedad crónica evolutiva con varias fases, causada por Treponema palidum. Se transmite por prácticas sexuales, aunque también se puede adquirir por contacto directo con lesiones localizadas en los genitales. La fase temprana de la enfermedad comprende la forma primaria, secundaria y latente; la fase tardía se corresponde con las complicaciones graves.
La sífilis primaria se caracteriza por la presencia de una lesión inflamatoria denominada chancro, que se transforma en pápula y se ulcera. Los treponemas atraviesan las mucosas fácilmente, pero sólo pueden penetrar la piel a través de pequeñas escoriaciones. El chancro se localiza, sobre todo, en el área anogenital y, algunas veces, en los labios y la cavidad oral. Aparece hacia las 3 semanas después del contacto, pero solamente se hace visible cuando la concentración de treponemas es elevada. Desaparece de forma espontánea a los 15-30 días de su aparición y deja una pequeña cicatriz. Los treponemas alcanzan la circulación sanguínea y originan una infección generalizada.
La sífilis secundaria o período florido se desarrolla a las 6-8 semanas después de la aparición del chancro y corresponde a una importante septicemia treponémica. Sus manifestaciones pueden ser inespecíficas. El signo más característico es un exantema maculopapular generalizado o roseola, que desaparece espontáneamente sin dejar cicatrices. La linfadenitis inguinal, cervical o axilar, los condilomas planos en las zonas genitales húmedas, en las axilas y debajo de las mamas, y las placas mucosas son otras de las manifestaciones frecuentes, estas últimas muy contagiosas.
La sífilis latente, fase asintomática que sucede a la secundaria, tiene una duración variable.
La sífilis tardía aparece a los 8-10 años, o nunca. Es la que presenta graves complicaciones: manifestaciones cutáneas, óseas, viscerales, vasculares, oculares y neurológicas. Las lesiones suelen ser muy pobres en treponemas, lo que puede ser causado por una hipersensibilidad retardada. Esta fase se mantiene hasta la muerte del enfermo.
UNG
Con la denominación de uretritis inespecífica (UNG) o uretritis no gonocócica se encuentran aquellos procesos primarios causados por Chlamydia trachomatis, Ureaplasma urealyticum, Trichomonas vaginalis, Candida albicans, Haemophilus spp.
Las UNG son las ETS diagnosticadas con mayor frecuencia. Tienen una mayor incidencia en el varón. Asemejan a una uretritis poco llamativa, con exudado moderado o leve, acuoso, turbio o purulento y, a veces, disuria y prurito. En algunos casos, el proceso es asintomático, sobre todo en la mujer, que puede transmitir la infección al feto durante su paso por el canal cervical.
Chlamydia trachomatis es el agente etiológico más frecuente y normalmente la uretritis gonocócica está complicada con infección por este microorganismo. Muchas de estas uretritis suelen ser recidivantes, pueden tender a la cronicidad y dar lugar a complicaciones. En el feto, puede dar lugar a conjuntivitis de inclusión y afección pulmonar por contagio al pasar a través del canal del parto. Alrededor de un 1% de los pacientes con UNG pueden desarrollar el síndrome de Reiter, en el que la uretritis se complica con artritis, sacroileitis, conjuntivitis o iritis y, con balinitis seca y queratosis de las plantas de los pies y palmas de las manos.
Vaginitis inespecífica
Cuando existe secreción vaginal y se han excluido los patógenos comunes como Neisseria gonorrhoeae, Candida albicans, Trichomonas vaginalis, se habla de vaginitis inespecífica o vaginosis bacteriana.
Se caracteriza por la presencia de flujo fino, moderado, homogéneo, grisáceo y maloliente, con pH superior a 4,5, que huele a pescado cuando se añade KOH debido a la presencia de putresceína y cadaverina. Al examen microscópico se observan unos pocos leucocitos polimorfonucleares y acumulación de bacilos pequeños y móviles adheridos a la superficie de células epiteliales a las que confiere u aspecto de «células rebozadas». Suponen de un 30 a 40% de las leucorreas en mujeres de vida sexual activa. Se relaciona con la presencia de algunas especies de Bacteroides, de Gardnerella vaginalis y de especies del género Mobiluncus.
Candidiasis genital
Se debe a Candida albicans, pero también es frecuente Torulopsis glabrata y otros hongos levaduriformes. Estas infecciones no siempre son transmitidas por contacto sexual y afectan más a la mujer. Las formas clínicas más comunes son: la vulvovaginitis en la mujer, la balanitis en el varón y la uretritis en ambos.
En la vulvovaginitis, la paciente se suele quejar de prurito, escozor y dispareunia. Se va a producir abundante leucorrea blanquecina, cremosa y maloliente. La vulvovaginitis candidiásica es relativamente frecuente y supone de un 25-30% de las infecciones vaginales.
La balanitis está relacionada con la existencia en la pareja sexual de vaginitis, y suele ser frecuente en varones no circuncidados. El glande y el prepucio muestran unas lesiones rojas, vesiculosas, dolorosas, rodeadas de un pequeño halo inflamatorio y cubiertas por un depósito blanco-cremoso. El paciente tiene sensación de quemazón y prurito. El proceso se puede complicar con uretritis y cistitis, aguda y crónica.
Trichomoniasis
Trichomonas vaginalis produce en la mujer vulvovaginitis, que se caracteriza por leucorrea abundante, amarillo-grisácea o verdosa, acuosa, fétida y espumosa, prurito intenso, inflamación vaginal con fácil sangrado y escoriación cutánea alrededor de la vulva, aunque puede ser asintomática. Suele presentar exacerbaciones menstruales y posmenstruales. En el varón, da lugar a uretritis subaguda con exudado mucopurulento de aparición intermitente, o bien episodios de balanitis después del coito, con inflamación del glande y del prepucio en individuos con fimosis. Las complicaciones que pueden dar lugar son: prostatitis, bartolonitis y exocervicitis. La infección también puede ser adquirida a partir de fómites recientemente contaminados, tales como toallas o retretes.
Chancro blando
Se denomina también chancroide y es una infección producida por Haemophilus ducreyi. Se caracteriza por la aparición de uno o varios chancros (localizados en el glande y los labios vulvares femeninos) blandos, dolorosos y sangrantes, de color rojizo en los bordes, cubiertos por un exudado sucio, blanco-grisáceo. La infección puede extenderse a muslos, escroto y abdomen inferior. Se asocia a linfadenopatía inguinal, que se suele resolver de forma espontánea, pero en el 50% de los casos evoluciona hasta supuración. La falta de higiene y las deficiencias en las condiciones socioeconómicas facilitan su presencia.
Infecciones virales
Representa un problema por los efectos que pueden tener en el feto y recién nacido o por su posible asociación con neoplasias urogenitales. Son difíciles de diagnosticar y prevenir, y mucho más difíciles de tratar, debido a la falta de agentes antivirales específicos que sean efectivos.
El virus herpes simple (VHS), tanto el tipo 1 labial como el tipo 2 genital, se localiza en pene, uretra, vejiga, testículos y próstata del varón, y en la vulva, vagina, uretra y vejiga de la mujer. Desarrolla unas vesículas en el lugar de la infección que posteriormente se transforman en úlceras y, si no se infectan, cicatrizan. Las adenopatías inguinales bilaterales son frecuentes. Se ha descrito la afección meníngea del feto en el canal del parto.
Las lesiones provocadas por el poxvirus Molluscum contagiosum son pápulas cupuliformes lisas, brillantes, cuyo aspecto varía de perlado a carnoso, semejantes a pequeñas verrugas. Se localizan en pene, vulva y vagina.
Los condilomas acuminados, originados por el papovavirus conocido como virus del papiloma humano (VPH) o de las verrugas genitales, se localizan en pene, vulva y vagina. Se diagnostican por sus manifestaciones clínicas, ya que no es posible el aislamiento del virus por los métodos normales. Aparecen como pápulas eritematosas, agrupadas, con aspecto de coliflor.
ETS por artrópodos
Se manifiestan por irritación cutánea, con intenso prurito nocturno, exantema y, a veces, ulceración de los genitales o zonas adyacentes.
La sarna o escabiosis, originada por el ácaro Sarcoptes scabiei, no siempre se adquiere por transmisión sexual. Se manifiesta por lesiones en el escroto y pene y, excepcionalmente, en los genitales femeninos.
La pediculosis del pubis es una enfermedad producida por el piojo Phthirus pubis, conocido vulgarmente por «ladilla», que deposita sus huevos en el vello púbico. Puede extenderse a otras áreas capilares del cuerpo incluidos los pelos del abdomen, muslos, axilas, barba, bigote, cejas y pestañas. Se transmite de persona a persona mediante contacto directo, especialmente por vello púbico.
Otras ETS
Calymmatobacterium granulomatis produce el granuloma inguinal, enfermedad crónica poco contagiosa que afecta a los genitales y piel de alrededor y origina una pápula blanda, indolora y plana, que crece hasta formar un nódulo semiesférico de color rojo intenso. Es propia de los climas cálidos.
Chlamydia trachomatis ocasiona el linfogranuloma venéreo, que consiste en una vesiculopápula indolora, evanescente, que cura espontáneamente y da lugar, algunas semanas después, a adenopatía inguinal unilateral, a veces bilateral, que fistuliza y supura de forma crónica. La localización puede ser anorrectal.
Streptococcus agalactiae causa uretritis en el varón y complicaciones de infección del tracto urinario en la mujer. Con frecuencia, se aísla en embarazadas, en las que constituye un riesgo durante el parto por la posible contaminación del feto.
La salmonela entérica, Shigella spp. y Campylobacter spp. son capaces de causar diarrea durante las relaciones sexuales que implican prácticas anales. Se da con frecuencia en homosexuales.
En el caso de infecciones causadas por virus tales como los citomegalovirus (CMV), el virus de Epstein-Barr (VEB), el de la hepatitis A (VHA), el de la hepatitis B (VHB) y el de la inmunodeficiencia humana (VIH), el papel patógeno en el curso de las relaciones sexuales es cuestionable y no puede relacionarse con ellas. El principal problema es la posible transmisión maternofetal que puede suponer un riesgo grave para el recién nacido, sobre todo la transmisión del VIH.
Los condilomas acuminados, originados por el papovavirus conocido como virus del papiloma humano (VPH) o de las verrugas genitales, se localizan en pene, vulva y vagina
Diagnóstico microbiológico. Toma de muestras
Exudado vaginal
* No debe practicarse una higiene genital previa.
* La toma se efectúa mediante espéculo bivalvo estéril utilizándose una solución salina.
* Se toma la secreción, mediante escobillón estéril de alginato o de un tipo de algodón que no sea tóxico para gonococos, y se introduce uno de los escobillones en solución salina para observación en fresco de Trichomonas.
* Se deben tomar muestras de endocérvix para obtener mejores resultados.
* Si el cultivo se va a demorar, habrá que utilizar medios de transporte para la preservación de gonococos.
* Las muestras para cultivo de micoplasmas se transportan en medios especiales con cisteína y suero.
Exudado uretral
* Debe tomarse por la mañana o después de 1-3 horas sin vaciar la vejiga.
* Debe limpiarse la zona externa para evitar contaminaciones.
* Si existe secreción abundante se desecha la primera gota y se toma el resto con escobillón introducido 2 cm en el meato uretral. Si no existe secreción, se introduce el escobillón en la uretra después de llevar a cabo un masaje uretral.
* Se toman 2-3 muestras para investigar los posibles patógenos.
* Cuando la muestra no se procese de forma inmediata, se deberá utilizar medios de transporte.
Otras muestras
Se tomarán muestras de recto, faringe, conjuntiva, semen, secreción prostática, orina, escamas o pelos, cuando se sospeche alguna localización específica o se busquen determinados patógenos.
Diagnóstico microbiológico. Examen microscópico
Microscopia directa
Por observación directa del material procedente de las lesiones ulceradas, escamas y pelos se puede detectar la presencia de artrópodos. Esto se realiza con lupa o con objetivo de 10x y condensador bajo.
Sarcoptes scabiei se extrae con una aguja de los surcos o por raspado, y se examina con gota de parafina líquida.
Los huevos o liendres de Phthirus pubis se observan en forma de saco, adheridos a los pelos por uno de sus lados.
Montaje húmedo
A partir del exudado suspendido en solución salina se dispone una preparación en fresco para investigar la presencia de Trichomonas y levaduras. Trichomonas se presenta como organismos piriformes, de tamaño semejante a un leucocito, con acentuada movilidad que se inhiben por la desecación o el frío; las levaduras muestran su típica forma ovoide.
Esta preparación es muy útil para visualizar las denominadas células claves, muy típicas de la vaginitis inespecíficas. Son células epiteliales escamosas con citoplasma de aspecto granular, que aparecen rodeadas de bacilos en su superficie. La adición de lugol va a permitir la identificación de protozoos en las muestras fecales.
La observación mediante campo oscuro o contraste de fases, facilita la detección de treponemas vivos a partir de un chancro sifilítico o de lesiones húmedas de sífilis secundarias.
Tinciones
La tinción de gram es la más usual, aunque en los frotis coloreados por esta tinción suelen observarse gran cantidad de flora saprofita.
La presencia de diplococos gramnegativos intracelulares en un exudado vaginal sugiere una infección gonococica, pero no se utiliza como prueba diagnóstica. El exudado endocervical es más específico. La presencia de diplococos gramnegativos en el exudado uretral del varón, se utiliza como diagnóstico presuntivo en el 95% de los casos. Cuando se investigan gonococos, se aconseja hacer la fijación mediante la utilización de fijadores químicos.
La presencia de numerosos leucocitos polimorfonucleares en ausencia de patógenos bacterianos puede sugerir una uretritis inespecífica por Chlamydia trachomatis.
Las levaduras se observan bien con la tinción de gram, como grampositivas. La visualización de células clave recubiertas de bacilos pequeños y pleomórficos variables es indicativa de vaginitis inespecífica por Gardnerella y Moviluncus.
Calymmatobacerium granulomatis aparece en las biopsias de las lesiones como bacilos gramnegativos con fuerte tinción bipolar; también se tiñe con giemsa.
Trichomonas vaginalis se tiñe con giemsa y, sobre todo, con naranja de acridina.
La inmunofluorescencia directa, con anticuerpos conjugados con isotiocianato de fluoresceína, es un método más sensible que la tinción de gram para la detección de gonococos, pero no se aconsejan por falta de conjugados fluorescentes de más sensibilidad. Es muy útil cuando se utilizan anticuerpos monoclonales, para el diagnóstico de Chlamydia a partir del exudado uretral y de infecciones herpéticas en el líquido procedente de vesículas.
Técnicas serológicas
Para la investigación de Chlamydia y la mayoría de los virus se recurre a técnicas indirectas, que determinan anticuerpos en el suero. Así, se han empleado técnicas de inmunofluorescencia indirecta (IFI), de radioinmunoanálisis (RIA) y de enzimoinmunoanálisis (ELISA), que permite detectar IgG e IgM.
En la sífilis, se utilizan técnicas no treponémicas o inespecíficas que detectan reaginas (VDRL, RPR), y técnicas específicas treponémicas, de hemoaglutinación (TPHA), de inmunofluorescencia (FTA) y de inmovilización de treponemas vivos (TPI o test de Nelson), para establecer el diagnóstico. Actualmente, se emplea con éxito una técnica inmunoenzimática.
Tratamiento
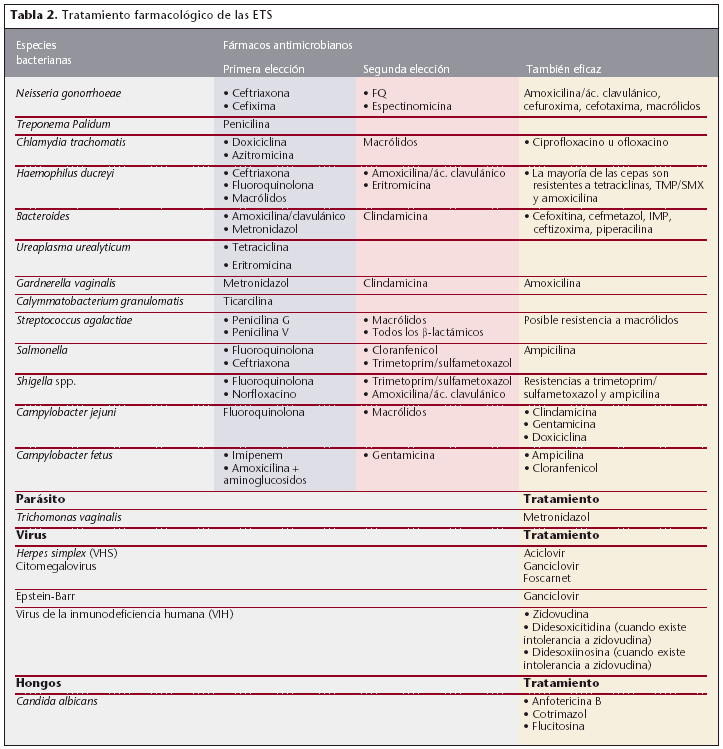
El espectro de los antibióticos, generalmente, es amplio. Se prefieren los bactericidas a los bacteriostáticos y hay que evitar la resistencia cruzada, por lo que es muy conveniente la determinación por el laboratorio de la CMI y la CM. En la tabla 2 se muestra el tratamiento farmacológico de la ETS causadas por especies bacterianas, parásitos, virus y hongos.
Flora normal de la vagina, uretra y cérvix
Vagina
En recién nacidas, la vagina es estéril. A partir de las 24 horas y hasta los 3 días, se coloniza por flora proveniente de la piel o de las heces: micrococos, estafilococos, enterococos, corinebacterias y Mycobacterium smegmatis; pocas semanas después, aparece Lactobacillus acidophilus. En la edad prepuberal cambia la flora debido al cambio de pH, y entran a formar parte microorganismos tales como enterobacterias, género Bacillus y las neisserias de la piel. En la edad adulta, la flora predominante está constituida por: Lactobacillus acidophilus, Staphylococcus epidermidis, estreptococos, Escherichia coli y otras enterobacterias, corinebacterias, neisserias, levaduras, estreptococos anaerobios, Listeria, Bacteroides, Clostridium y Gardnerella vaginalis.
Uretra
En la parte anterior o distal de la uretra del varón se pueden encontrar microorganismos de la piel, tales como: micrococos, estafilococos, enterococos, corinebacterias y algunos micoplasmas. En la uretra de la mujer predominan los cocos grampositivos y micoplasmas.
Cérvix
La región cervical es estéril, aunque en ella se pueden hallar microorganismos procedentes de la zona posterior de la vagina.
Síntomas de las ETS
En muchos casos, las ETS apenas presentan síntomas, aunque existe una serie de indicaciones ante las que hay que acudir lo antes posible a un especialista. Estas son:
* Variación de la cantidad, color u olor del flujo vaginal, sin relación con el ciclo menstrual.
* Quemazón al orinar.
* Sentir picores, ardores o enrojecimiento de la zona genital, que aparecen y reaparecen con cierta frecuencia.
* Inflamaciones de los ganglios de las axilas.
* Dolores y molestias al mantener relaciones sexuales.
* Aparición de granos rojos, úlceras, llagas, pústulas en los órganos genitales.
* Dolores pélvicos fuera de la menstruación.
* Inflamación de uno o varios ganglios de la ingle.
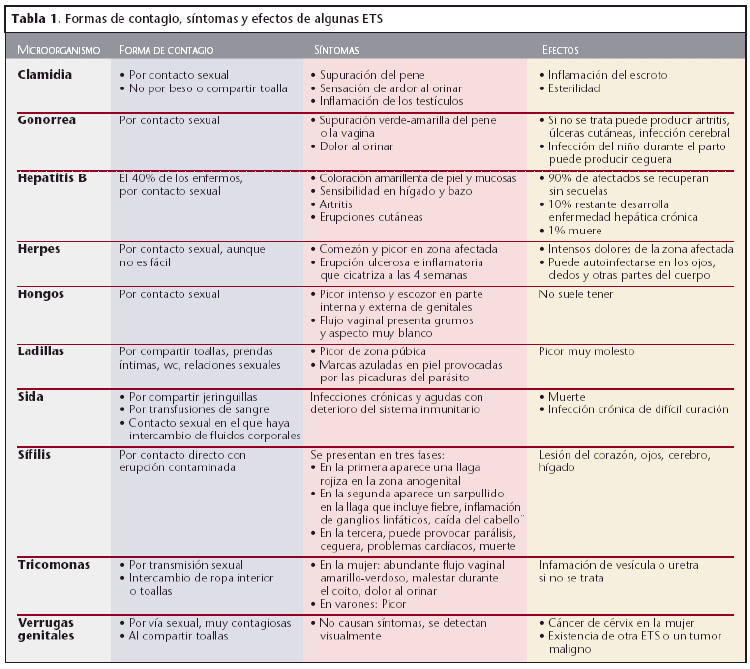
Las formas de contagio, los síntomas y los efectos de algunas ETS se muestran en la tabla 1.
Bibliografía general
Echevarría C, Echevarría JM, Anda P, Rodríguez M, Pérez-Breña P, de Carlos S, de Ory F, et al. Infecciones congénitas y perinatales por agentes virales, Toxoplasma gondii y Treponema palidum.
Med Clin 1987;88:129-34.
García Pérez A, Perea EJ. Enfermedades de transmisión sexual. Sevilla: Universidad de Sevilla, 1980.
Tuyet J, Coll J. Sífilis. Enfermedades Infecciosas y Microbiología Clínica 1987;5:177-81.