Según diferentes estudios, las mujeres que son más introvertidas y con más rasgos neuróticos presentan un mayor riesgo de desarrollar depresión posparto en el primer año tras el alumbramiento. En el presente artículo, se analizan los diferentes trastornos afectivos que pueden acontecer a la mujer durante el embarazo y en el posparto, con especial atención al tratamiento psicofarmacológico y a las recomendaciones básicas que puede ofrecer el farmacéutico comunitario sobre este tipo de trastornos.
REBECA LUCIANI
En las enfermedades psiquiátricas se observan, entre el hombre y la mujer, prevalencias, expresiones y respuestas al tratamiento distintas. Estas diferencias se relacionan con factores neurobiológicos y psicosociales.
Efectivamente, hay un dimorfismo cerebral, anatómico y, sobre todo, funcional, entre ambos sexos, que parece estar determinado por los esteroides sexuales: estrógenos, andrógenos y progesterona.
Fisiología
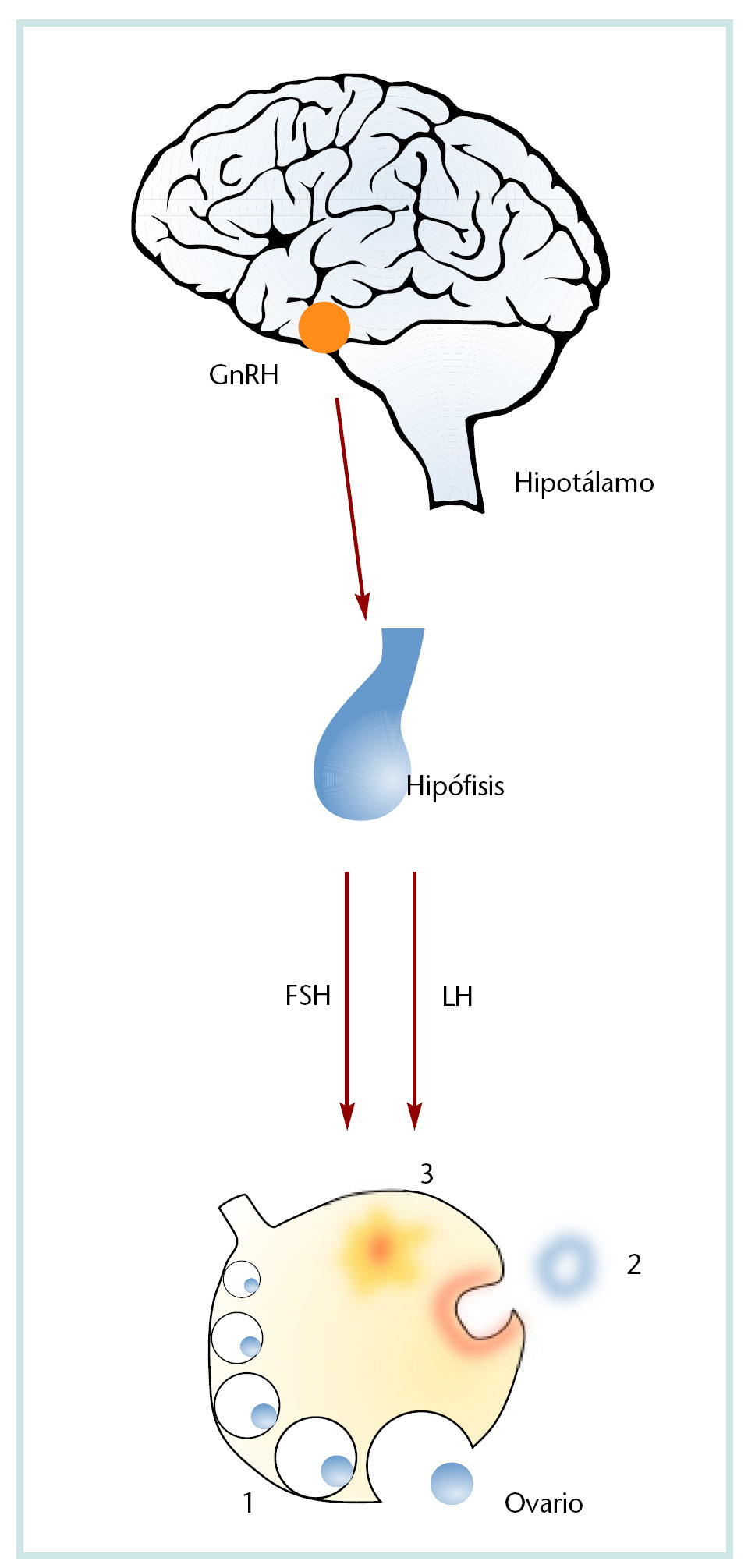
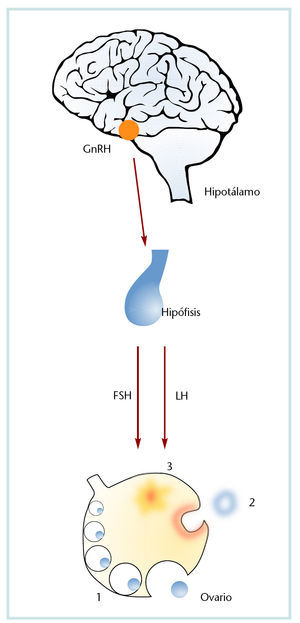
Las relaciones entre la fisiología del ciclo reproductor femenino y la psicología y psicopatología femenina son complejas. El hipotálamo y la hipófisis intervienen en la regulación de la función reproductora (fig. 1) a través del sistema circulatorio portal, por el que se vierten las neurohormonas hipotalámicas, denominadas hormonas liberadoras de gonadotropinas (GnRH), que actúan sobre la adenohipófisis, además de ejercer funciones autocrinas/paracrinas en todo el organismo, ya que hay receptores en tejidos extrahipofisarios, lo que explicaría su influencia sobre el comportamiento, incluida, obviamente, la actividad sexual.
Fig. 1. Relación hipotálamo, hipófisis y sistema reproductor.
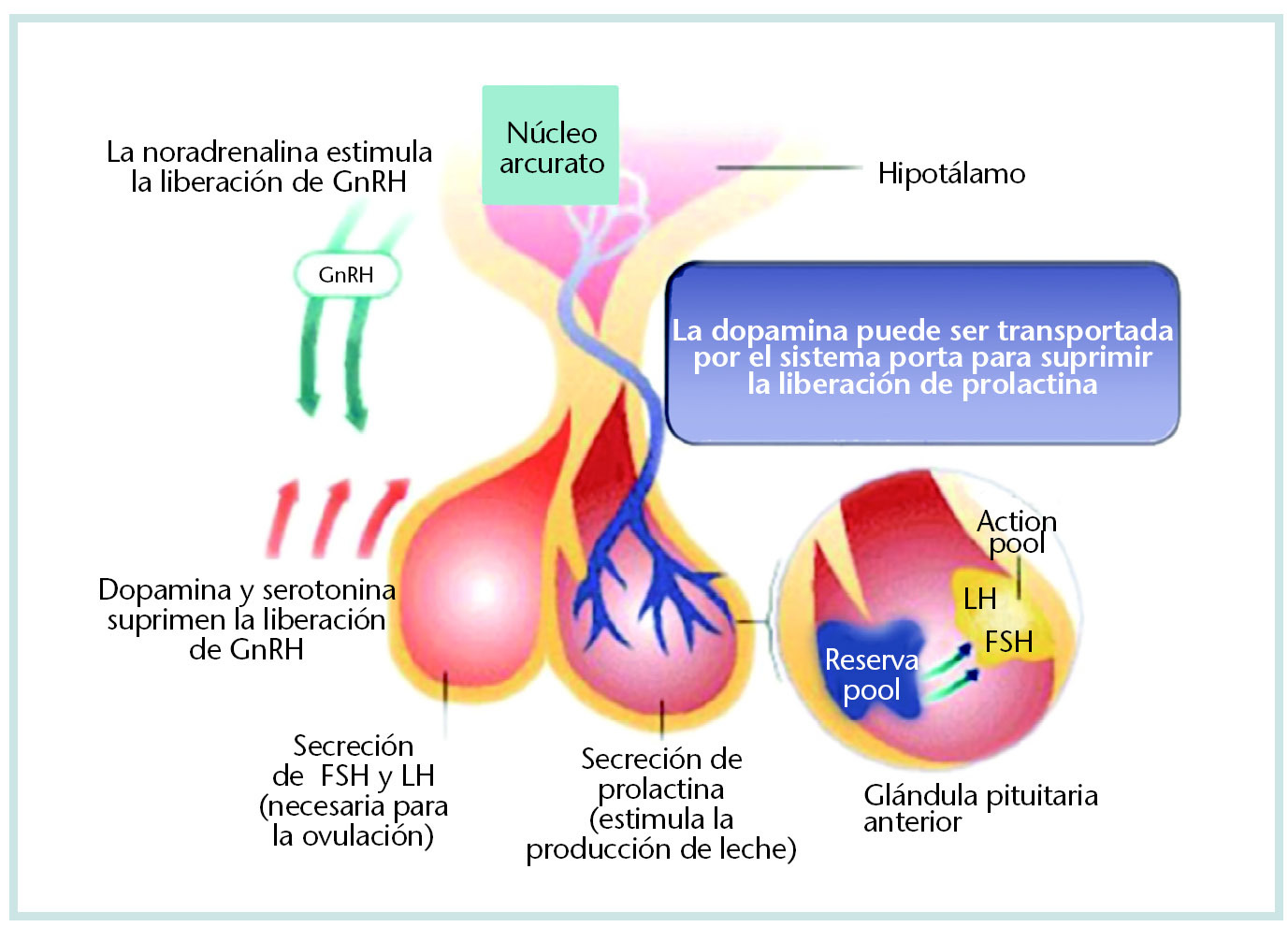
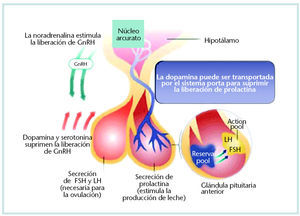
Al no existir receptores para esteroides gonadales en neuronas liberadoras de GnRH, su secreción estará determinada por señales periféricas y de centros superiores del sistema nervioso central a través de neurotransmisores, como dopamina y noradrenalina, endorfina, serotonina y melatonina. La frecuencia de descarga de GnRH estará estimulada por la noradrenalina, mientras que la dopamina y la serotonina la inhiben, de ahí que los factores psicológicos que afecten a la función hipofisaria alteren la síntesis de catecolaminas y, en consecuencia, la liberación de GnRH (fig. 2).
Fig. 2. Los neurotransmisores y la liberación de GnRH.
Epidemiología
Los períodos en los que la mujer se muestra más vulnerable psicológicamente son aquellos en los que se producen cambios en su estado reproductivo. Son etapas en las que se produce una elevación o una caída rápida de esteroides ováricos: última fase luteica, fases perimenstruales, primer trimestre del embarazo, posparto y menopausia. Estas fluctuaciones son fisiológicas y es muy probable que la susceptibilidad a éstas dependa de factores genéticos y ambientales. Son períodos marcados por cambios hormonales en los que también se modifican, en parte, las conductas psicosociales, medioambientales y ciertos factores psicológicos.
Diversas teorías acerca de la personalidad indican que en la mujer destacan tendencias, condicionadas quizás por factores culturales, que pueden favorecer el desarrollo de trastornos depresivos crónicos:
* Basa más su autoestima en la relación que establece con los demás.
* Es menos asertiva y muestra menos confianza en poder controlar los acontecimientos de su vida.
La mujer tiende a basar su satisfacción personal en sus relaciones interpersonales, lo que supone un alto riesgo cuando estas relaciones resultan conflictivas.
Los trastornos unipolares son el doble de frecuentes en las mujeres con relación a los hombres y evolucionan de manera menos favorable, mientras que los trastornos bipolares presentan una incidencia similar en ambos sexos, pero en la mujer aparecen más tarde, con más episodios depresivos y menos episodios maníacos que en el hombre.
Trastornos depresivos en el embarazo
El embarazo supone un proceso de adaptación que pondrá a prueba las capacidades de la mujer con implicación de factores biológicos, psicológicos, culturales y psicosociales.
Es una etapa en la que hay un conflicto de intereses entre las necesidades y aspiraciones individuales y la obligación de asumir una nueva responsabilidad, que en principio merma esos deseos. Igualmente, pueden surgir dudas sobre la capacidad personal para ejercer los cuidados que el recién nacido precisa, por lo que hay una mayor predisposición para que haya estrés psicológico, lo que a su vez determina que sea una etapa de mayor vulnerabilidad para la posible aparición de ansiedad y depresión.
En la sociedad actual, los diferentes papeles de la mujer con una mayor exigencia en el mercado laboral, que en muchas ocasiones no incluyen la perspectiva de ser madre, pueden facilitar una sobrecarga psicológica. A veces, la vivencia del papel de madre como único posible supone un estrés suplementario, debido al miedo a la pérdida del hijo.
Los embarazos no deseados suponen un riesgo elevado de complicaciones, por lo que precisarán un seguimiento especial, incluso en el posparto, ya que puede ser necesaria una valoración psiquiátrica, así como un seguimiento social preventivo.
La existencia de antecedentes personales, familiares, edad joven de la gestante, escaso o limitado apoyo social y tener más hijos son factores de mayor riesgo para desarrollar resistencia al tratamiento.
Trastornos afectivos unipolares
Los trastornos afectivos unipolares en relación con el embarazo se caracterizan por la aparición de síntomas depresivos o depresivo-ansiosos menores con curso benigno y una intensidad leve en los síntomas, por lo que con apoyo familiar y de pareja suele ser suficiente, con lo que en la mayoría de los casos no se necesitará tratamiento farmacológico. Hay reactivación de los síntomas previos (fobias, ansiedad, hipotimia) en el primer trimestre, con mejoría en el tercero.
Depresión mayor
Es más frecuente en el tercer trimestre y a veces se asocia con ideas delirantes y suicidas o postración estuporosa. Es motivo de ingreso hospitalario, incluso involuntario, por riesgo autolítico de la madre, falta de autocuidados o falta de adherencia al seguimiento obstétrico. En estos casos, el tratamiento indicado suele ser la terapia electroconvulsiva.
Si ha habido depresión anteriormente, el riesgo de desarrollar un trastorno depresivo mayor a lo largo de la gestación se encuentra entre el 25-50%, por lo que se recomienda la anticoncepción. Si a pesar de ello lo desean, se les informará del riesgo/beneficio que supone mantener el tratamiento con antidepresivos durante el embarazo e, incluso, desde el momento en que desea quedarse embarazada. En muchos casos la recaída se produce porque es práctica habitual retirar el antidepresivo de forma brusca, en lugar de hacerlo con una disminución paulatina de la dosis y comprobar el estado clínico de la paciente.
Trastorno bipolar
Hay una considerable influencia de los factores hormonales en la evolución del trastorno bipolar en las mujeres.
En un 25% de los casos, la enfermedad comienza durante la gestación, aunque también hay casos de inicio en la tercera década de la vida en mujeres no embarazadas.
En las pacientes con antecedentes de trastorno bipolar, el riesgo de recaída se sitúa en el 30-50% de los casos. El mayor riesgo de recaída se da en las depresiones que cursaron con síntomas psicóticos.
Embarazo y parto favorecen la ciclación rápida en mujeres que la presentan. Hay un mayor riesgo de recurrencia en embarazos posteriores, sobre todo manifestado como episodios depresivos.
Las descompensaciones aconsejan el ingreso hospitalario, a ser posible, en centros que dispongan de unidad de tocoginecología y unidad de terapia electroconvulsiva.
Trastornos depresivos en el posparto
Muchas culturas tienen rituales que permiten, en los 40 días posteriores al parto, períodos de descanso para la madre en los que ésta es cuidada con esmero. El objetivo es permitir que la madre tenga tiempo de descansar, recuperarse, comer y dormir. En general, en esta etapa las madres precisan apoyo, sobre todo de su pareja.
Durante el posparto, se produce una recuperación lenta hacia la normalidad neurobioquímica, aunque los cambios hormonales que tienen lugar en esta etapa predisponen a una mayor vulnerabilidad, causada sobre todo por el descenso rápido de estrógenos y gestágenos, lo que genera un mayor efecto sensibilizador de prolactina y oxitocina.
Depresión del tercer día
Este trastorno llega a presentarlo el 30-80% de las gestantes después del alumbramiento; consiste en un estado transitorio de síntomas depresivos como disforia, astenia, tristeza, labilidad emocional, cambios de humor, etc., sin llegar a reunir los criterios de depresión mayor; su duración oscila entre 7 y 10 días. Sólo el 10% de los casos evolucionará hacia una depresión. No precisa tratamiento farmacológico, ya que es suficiente con el apoyo y compresión de la pareja y de la familia.
Depresión posparto
La depresión posparto aparece aproximadamente en el 15% de las gestantes y se manifiesta con síntomas de fatiga, tristeza, sensación de inutilidad, inquietud, menor reactividad emocional, dificultades para el autocuidado o cuidado del recién nacido, etc., lo que determina la necesidad de ingreso en el 40% de las afectadas.
Se ha comprobado que la aparición de depresión en el embarazo triplica el riesgo de presentar depresión posparto. También hay un mayor riesgo de depresión en las mujeres que han experimentado graves complicaciones a lo largo del embarazo. Los principales factores de riesgo para este trastorno incluyen antecedentes depresivos durante la gestación, bajo apoyo social, historia personal de depresión previa, temperamento del niño, depresión del tercer día, estatus marital, estatus socioeconómico, embarazos no deseados, etc. En España se ha encontrado una frecuencia de aparición del 13%, asociada a niveles educativos medios-bajos e historia personal y familiar de depresión.
Melancolía puerperal
Es un cuadro grave de depresión posparto. Pueden aparecer síntomas delirantes con ideas de daño hacia el recién nacido, visiones casi alucinatorias vividas como fobias de impulsión infanticidas y sentimientos de culpa y catástrofe.
Psicosis posparto
Aunque la clínica es psicótica, se incluye en este apartado en virtud de la alta relación con los trastornos afectivos.
La probabilidad de psicosis posparto se sitúa entre el 0,1 y el 0,2%, con un riesgo de recidiva tras psicosis previa del 75-90%. Más del 50% cumple criterios de trastorno depresivo mayor (tabla 1) y la mayoría recidiva tras nuevo embarazo.
Los síntomas se manifiestan en los primeros 6 meses que siguen al parto y están caracterizados por temática delirante y alucinatoria más extraña y compleja que en la melancolía posparto, fluctuación en la vigilancia, importante labilidad y cambios de humor frecuentes. El 20% se manifiesta como manías puerperales con síntomas de hiperactividad, expansividad, ideas delirantes megalomaníacas, autorreferenciales y persecutorias.
El comienzo de los síntomas en el primer mes parece ser un factor protector frente a futuras psicosis en embarazos posteriores. Son factores de riesgo ser primípara y haber tenido antecedentes de psicosis previa.
Las pacientes con diagnóstico de procesos afectivos uni o bipolares que quedan embarazadas tienen más riesgo de presentar psicosis posparto.
También se ha encontrado que las pacientes afectadas por esta enfermedad tienen un mayor número de complicaciones obstétricas, doble número de partos prematuros respecto a la población general y menor peso de los recién nacidos.
Los períodos en los que la mujer se muestra más vulnerable psicológicamente son aquellos en los que se producen cambios en su estado reproductivo
Tratamiento farmacológico
De los trastornos depresivos durante el embarazo
Al iniciar un tratamiento farmacológico, deben tenerse en cuenta los síntomas somáticos de la paciente, con objeto de no potenciarlos con los fármacos prescritos, y diferenciarlos de posibles efectos secundarios. Así, por ejemplo, puesto que el vaciado gastrointestinal disminuye en un 30-35% durante el embarazo, disminución ésta que predispone al estreñimiento, añadir fármacos de efecto anticolinérgico contribuirá a aumentar la incomodidad de la paciente.
Otro problema que se plantea al instaurar un tratamiento farmacológico en la gestación es el de la teratogenicidad, para la que nunca hay garantía de que el fármaco no la tenga, pues pequeños índices teratógenos son difíciles de distinguir de una anormalidad espontánea.
Una vez hechas estas puntualizaciones, comunes a prácticamente cualquier tratamiento medicamentoso durante el embarazo, se analizan las distintas opciones terapéuticas existentes:
Antidepresivos tricíclicos
La nortriptilina puede considerarse el antidepresivo de elección durante el embarazo por distintas razones: ha sido utilizada con éxito durante décadas, presenta pocos efectos anticolinérgicos en comparación con otros tricíclicos, la relación entre su concentración en plasma y sus efectos terapéuticos está bien estudiada y, finalmente, su mayor potencia antidepresiva reduce otras complicaciones orgánicas al requerirse dosis menores.
A pesar de estas ventajas, si con anterioridad una mujer ha respondido bien a otro antidepresivo tricíclico y no ha presentado efectos secundarios importantes, es preferible usar el fármaco del que ya se conoce su eficacia.
Se ha observado que para controlar los síntomas depresivos en la segunda mitad del embarazo debe aumentarse la dosis de estos fármacos. En general, la media de la dosis final alcanzada durante la gestación es 1,6 veces superior a la alcanzada en la mujer no gestante. Los datos de los valores séricos avalan la hipótesis de que es necesario incrementar las dosis orales para conseguir valores constantes a lo largo del embarazo; parece que la exposición a estos fármacos no provoca un aumento del riesgo de malformaciones, aunque lo cierto es que no se dispone de estudios metodológicos rigurosos.
Antidepresivos IMAO
Durante el embarazo sólo debe ser considerado el tratamiento con inhibidores de la monoaminooxidasa (IMAO) si se han agotado las demás posibilidades terapéuticas, ya que se trata de un tratamiento de alto riesgo.
Antidepresivos ISRS
Los índices de malformaciones encontrados en el tratamiento con los inhibidores selectivos de la recaptación de serotonina (ISRS) no exceden de los encontrados en la población general. La tasa de abortos, en grupos de pacientes tratadas con fluoxetina y tricíclicos, tiende a ser superior respecto a la encontrada en la población general, aunque no significativa. Si estos hallazgos se confirman, tendrán que diferenciarse los riesgos de la propia enfermedad psiquiátrica de los producidos por la exposición al medicamento.
Litio
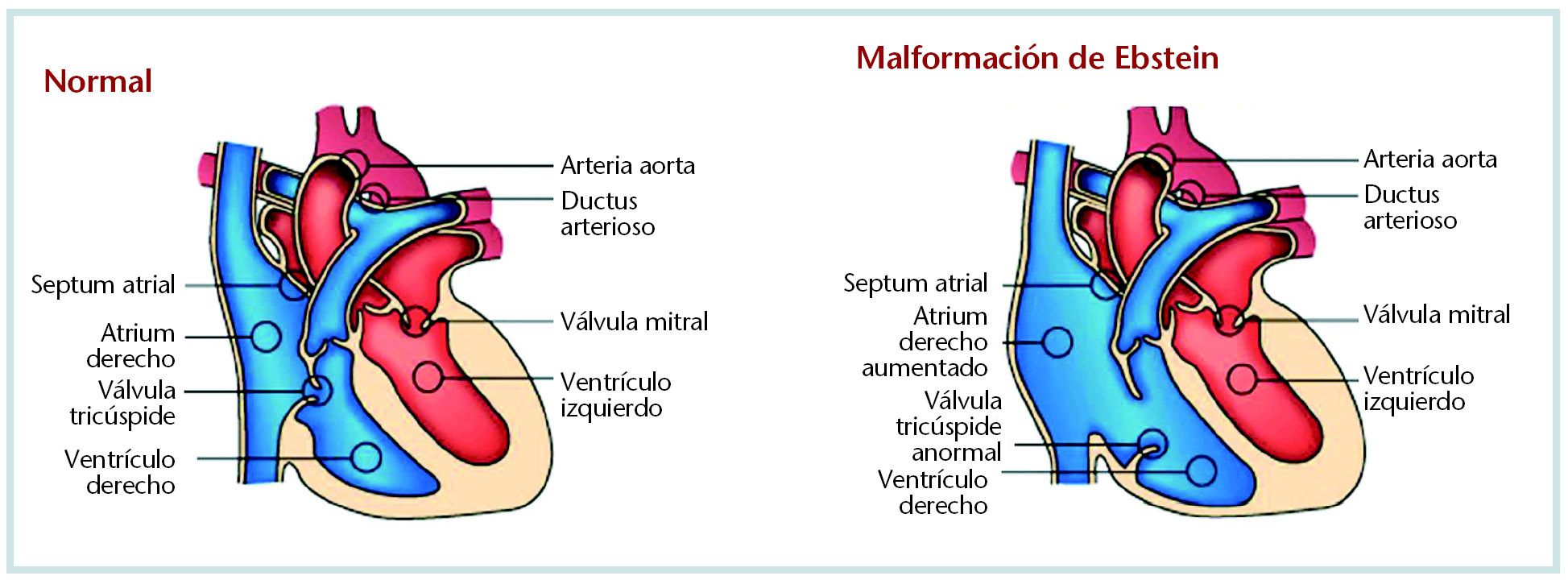
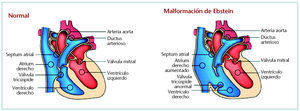
Las malformaciones cardíacas, particularmente el síndrome de Ebstein (fig. 3), aparecen con mayor proporción en los fetos expuestos al litio. Por tanto, este medicamento está contraindicado en el primer trimestre de gestación.
Fig. 3. Síndrome de Ebstein.
En este período se recomienda utilizar neurolépticos o tratamiento electroconvulsivo.
Carbamacepina y valproato
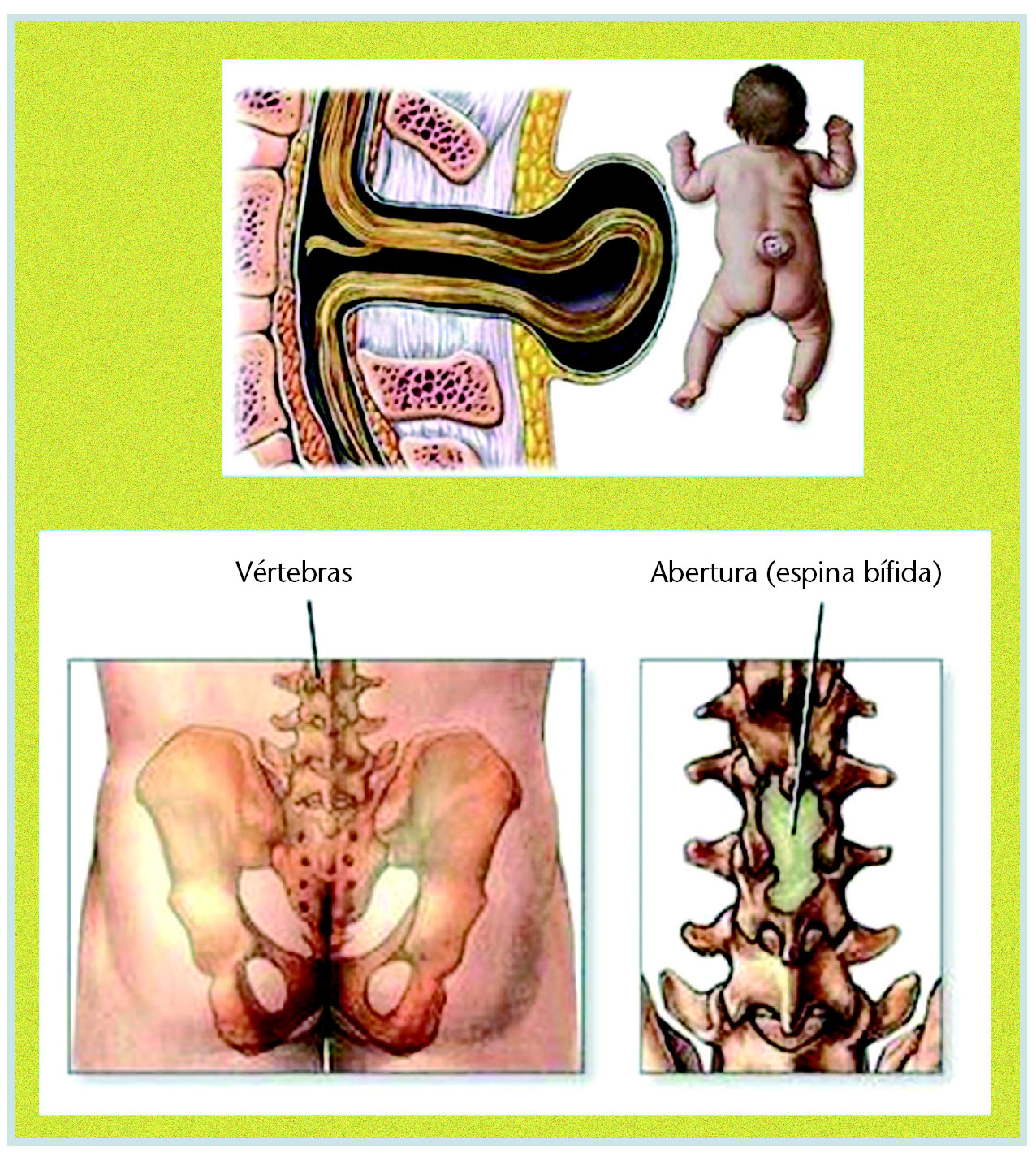
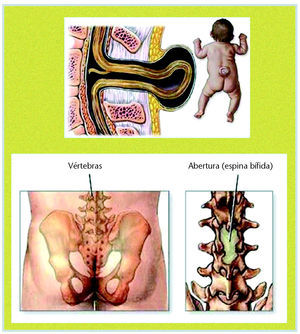
Estas sustancias anticonvulsivantes se utilizan como timolépticos en cuadros resistentes al tratamiento y en trastornos bipolares, especialmente en los de ciclos rápidos. Ambos compuestos tienen un alto índice teratógeno y se han descrito malformaciones congénitas, como labio leporino, malformaciones cardíacas o espina bífida (fig. 4) en niños cuyas madres habían sido tratadas con estos fármacos; la incidencia de abortos y de partos prematuros también ha resultado ser significativamente más elevada que en grupos control.
Fig. 4. Espina bífida.
Por tanto, ambos fármacos están totalmente contraindicados en mujeres gestantes.
Benzodiacepinas
Aunque los datos de los que se dispone no son concluyentes, se considera que el clordiacepóxido resulta teratógeno, sobre todo en los primeros 42 días de embarazo, pues la proporción de malformaciones graves cuando las madres tomaron el compuesto durante este período es 3 veces superior a la encontrada en la población general.
El diacepam se ha asociado con un aumento en el riesgo de labio leporino, con o sin alteración del paladar.
El loracepam parece ser la benzodiacepina de elección durante el embarazo, ya que se asocia a menor concentración placentaria que diacepam, carece de metabolitos activos y tiene una alta potencia, unida a una buena absorción. Sin embargo, como los resultados valorables de su uso en mujeres embarazadas son escasos, las normas a seguir para su utilización serán las mismas que para otras benzodiacepinas: dosis no elevadas y durante el menor tiempo posible.
En definitiva, en esta etapa debe evitarse la administración prolongada de estas sustancias, por lo que, para períodos largos, se recomiendan otros fármacos, como los neurolépticos.
Neurolépticos
Datos de varios estudios realizados en mujeres que durante el embarazo estuvieron expuestas a tratamiento con antipsicóticos como clorpromacina, profenacina, haloperidol, etc., revelan que estos fármacos no provocaron una proporción de malformaciones diferente de la población general. Tampoco se han especificado malformaciones específicas a causa de ellos.
Como quiera que la mayor parte de estos estudios se ha basado en la utilización de estos compuestos más como antieméticos que como antipsicóticos, son escasos los datos acerca de las dosis empleadas y su tiempo de utilización. De todas formas, durante la gestación, se aconseja reemplazar tanto el litio como las benzodiacepinas por neurolépticos, ya que plantean menos riesgos.
Tratamiento electroconvulsivo
Este tratamiento se ha utilizado con resultados satisfactorios, tanto en embarazadas normales como de alto riesgo.
Resulta el tratamiento de elección cuando las condiciones debidas a la enfermedad (agitación grave, catatonia, deshidratación, malnutrición o violencia) representan un riesgo para el feto.
Los efectos del tratamiento electroconvulsivo en el feto son mínimos; la frecuencia cardíaca permanece estable, no se modifican los movimientos fetales ni hay contracciones uterinas. Las puntuaciones del test de Apgar en los recién nacidos son normales.
Por tanto, no parece que el tratamiento electroconvulsivo aumente el riesgo de malformaciones fetales ni altere el desarrollo psicomotor ni físico del niño.
Antidepresivos tricíclicos
Los datos de que se dispone actualmente no garantizan la inocuidad de estos fármacos si se utilizan durante la lactancia. Su concentración en la leche resulta aproximadamente la misma que la encontrada en el plasma materno. De todas formas, son las concentraciones plasmáticas que se alcanzan en el lactante y sus consecuencias lo que se debe considerar. Los estudios realizados hasta la fecha han coincidido en no encontrar valores significativos en el plasma de lactantes cuyas madres seguían tratamiento con antidepresivos tricíclicos, ni tampoco presentaban signos de sus efectos, pero la posibilidad de que la exposición crónica a mínimas dosis de tricíclicos pueda afectar al neurodesarrollo del niño resulta inquietante.
Antidepresivos ISRS
Los resultados de diferentes estudios indican que fluoxetina y su metabolito norfluoxetina se excretan en la leche materna y alcanzan concentraciones significativas en el plasma del lactante. Los síntomas que se detectan son aumento del llanto, disminución del sueño, vómitos y diarreas.
Aunque la fluvoxamina y la paroxetina también se excretan en la leche materna, no hay datos que permitan asegurar que afectan al lactante. La sertralina parece ser el único compuesto del grupo que no induce valores detectables en el niño.
Litio
Debido a que es un electrolito, el litio pasa fácilmente a la leche y su concentración en ésta es aproximadamente un 40-50% respecto a la del plasma materno. Alcanza este mismo porcentaje en el plasma del lactante. El niño puede desarrollar síntomas tóxicos, tales como cianosis, hipotermia e hipertonía, por lo que está contraindicado su uso en madres lactantes.
Carbamacepina y valproato
Se ha descrito toxicidad hepática transitoria en lactantes cuyas madres estaban tomando carbamacepina.
En cuanto al valproato, según los estudios realizados, su concentración en la leche oscila entre el 1 y el 25% de la concentración en plasma materno. En general, se acepta su utilización en este período.
Benzodiacepinas
Loracepam se elimina muy escasamente a través de la leche, si bien los efectos de un tratamiento a largo plazo son desconocidos. No se dispone de información acerca de sus efectos cuando la madre toma esta sustancia crónicamente; hay que considerar la posibilidad de acumulación de estos compuestos. Se aconseja evaluar cuidadosamente otros posibles tratamientos.
Neurolépticos
Hay poca información acerca de estas sustancias durante este período. En un estudio realizado en una mujer que tomaba 30 mg/día de haloperidol, los valores hallados en la leche resultaron ser aproximadamente 2/3 de los encontrados en el plasma; no se observó ningún efecto adverso en el niño a los 6 meses ni al año de edad.
De los trastornos afectivos en el posparto
Dado que esta etapa suele coincidir en numerosas ocasiones con la lactancia, cuando hay que utilizar antidepresivos durante este período, la primera consideración suele ser sugerir la suspensión del tratamiento, ya que siempre hay la posibilidad, sea cual sea el compuesto, de que se excreten pequeñas cantidades en la leche materna.
Ventajas del tratamiento psicofarmacológico durante el embarazo y la lactancia
A pesar de los riesgos, se recomienda el tratamiento de las enfermedades psiquiátricas durante el embarazo y la lactancia para evitar las influencias negativas de la enfermedad en el niño, siempre y cuando se seleccione cuidadosamente el fármaco.
En lo que respecta al desarrollo del feto, en modelos animales se ha observado la influencia negativa que el estrés materno tiene en la descendencia, ya que provoca hipoxia fetal, bajo peso de la cría, disminución de la camada, aumento de las tasas de aborto e hipotensión fetal. Además, también hay un déficit de ciertos parámetros comportamentales que se mantiene hasta la edad adulta, con peor aprendizaje. El tratamiento con ansiolíticos anula estos efectos. La enfermedad psiquiátrica puede suponer un impedimento para el desarrollo de las correctas relaciones entre madre e hijo, que son de vital importancia, en el neonato y en la primera infancia, para el desarrollo emocional del niño. En comparación con niños de madres sanas, los hijos de madres depresivas parecen más activos, distraídos y menos interesados a los 4 meses de vida; estas consecuencias se extienden a las interacciones sociales de estos niños, que juegan menos, son más inseguros en sus relaciones, etc. No hay que olvidar tampoco otras consecuencias de los trastornos psíquicos en el entorno del niño: separaciones, alejamiento del hogar, etc.
Así pues, el tratamiento efectivo de la enfermedad materna favorece la interacción madre-hijo, lo que redunda en el beneficio de ambos.
Bibliografía general
Beck CT. Revision of the postpartum depression predictors inventory. JOGNN/NAACOG. 2002;31:3394-4025.
Casper RC (editor). Women's health: hormones, emotions and behavoir. Cambridge: Cambridge University Press; 1998.
Ferrando L. La depresión en la mujer. Psiquiatría y Atención Primaria. 2003;4:4-9.
Frank E (editor). Gender and its effects on psychopathology. Washington: American Psychiatric Press; 1996.
Jensvold MF, Halbreich U, Hamilton JA (editores). Psychopharmacology and women: Sex, gender and hormones. Washington: American Psychiatric Press; 2000.
Leal C, et al (editores). Trastornos depresivos en la mujer. Barcelona: Masson; 1999.
Otero A. Trastornos bipolares y ciclo reproductivo. En: Vieta E, Gastó C (editores). Trastornos bipolares. Barcelona: Springer-Verlag Ibérica; 1997. p. 460-78.
Piera M. Depresión. Atención clínica. Farmacia Profesional. 2001;15:66-72.
Torres P, Gutiérrez L, Robles I. Trastornos afectivos en los ciclos hormonales de la mujer. Salud Global (revista electrónica) [consultado 2-03-2006]. Disponible en: www.grupoaulamedica.com/aula/SALUDMENTAL 6-2005.pdf
Vallés G, Vallés JA, Ruvireta A, Giralt JM. Cómo escoger un antidepresivo. FMC en AP. 2000;7:341-9.
Villa C, Maroto R, González MC, Ayuso P, Clerigué A, Panadero FJ. Trastornos depresivos. Panorama Actual del Medicamento. 2000;24:655-70